Revisión sobre los medicamentos que pueden utilizarse en el periodo de embarazo, tomando en cuenta la clasificación de la FDA y la clasificación actual canadiense, de los principales síntomas y enfermedades que presenta la mujer embarazada en primer nivel de atención. Conceptos básicos en teratogenia.
Articulo de revisión. Medicamentos y embarazo.
Dr. Ramiro Eduardo Guzmán Guzmán
Especialista en Medicina Familiar. Especialista en Salud Pública mención: Atención Primaria Y Medicina Comunitaria.
Revisión sobre los medicamentos que pueden utilizarse en el periodo de embarazo, tomando en cuenta la clasificación de la FDA y la clasificación actual canadiense, de los principales síntomas y enfermedades que presenta la mujer embarazada en primer nivel de atención.
Algunas definiciones.
- Teratogenia: desarrollo de defectos físicos en el embrión
- Teratógeno: cualquier sustancia, agente o proceso que interfiere con el desarrollo prenatal normal. Produciendo la formación de una o más anomalías del desarrollo del feto.
- Anomalía congénita: cualquier anomalía presente al nacimiento, en particular una de tipo estructural, que puede ser heredada genéticamente, adquirida durante la gestación o producida durante el parto.
- Malformación: estructura anormal del organismo
Criterios para que una sustancia sea teratógena:
- Exposición comprobada a la sustancia
- Hallazgos consistentes de dos estudios clínicos
- Estudio del caso aislando el Síndrome
- Exposición ambiental poco frecuente asociada a defecto raro
- La asociación debe tener sentido biológico
Normas generales para la prescripción de fármacos en la embarazada
•ĀIndicar sólo lo absolutamente necesario.
•ĀRestringir la prescripción aún más en el primer trimestre.
•ĀInformar sobre los peligros de la automedicación.
•ĀEvitar fármacos de reciente aparición.
•ĀUtilizar la menor dosis eficaz durante el menor tiempo posible.
•ĀEvitar la politerapia y/o la polifarmacia.
•ĀRevalorar los posibles tratamientos cuando se conozca un nuevo embarazo.
•ĀConsiderar a toda mujer en edad de procrear una gestante potencial.
Introducción.
El embarazo supone una etapa importante en la vida de la mujer en la que se producen una serie de cambios fisiológicos, algunos de ellos importantes, y en la que cualquier acontecimiento patológico intercurrente, como por ejemplo una infección o la exposición a un producto toxico o medicamentoso, puede repercutir de forma negativa tanto en la gestante como en el feto.
El desastre de la talidomida en la década de los 60, puso en evidencia que algunos de los daños que los medicamentos pueden causar en el feto, pudieran no evidenciarse en los estudios pre-clínicos y clínicos, realizados antes que un medicamento sea autorizado para ser comercializado. La FDA en 1998 aprobó la talidomida para el tratamiento del eritema nodoso en los pacientes con lepra.
Por razones éticas, hay muy pocos estudios o ensayos clínicos controlados diseñados para evaluar la eficacia y seguridad de los medicamentos durante el embarazo. La información que se obtiene sobre el uso de medicamentos en el embarazo, se obtiene por estudios retrospectivos o bien de reportes de casos. El conocer los posibles efectos secundarios a la exposición materna a medicamentos durante la gestación conlleva dos claras ventajas:
- Un uso racional de fármacos durante el tercer trimestre de la gestación, ya que podremos elegir el medicamento más adecuado y con menos efectos adversos fetales/neonatales, con lo que se evita la aparición del efecto indeseado.
- Un mejor manejo del paciente. Gracias a la identificación del factor causal de los efectos adversos que aparezcan en el recién nacido (hipertermia, hiperbilirrubinemia, taquicardia, irritabilidad, convulsiones, etc.), se podrá precisar más adecuadamente el pronóstico, tratamiento e información a la familia.
Consideraciones generales.
Las malformaciones fetales ocurren en el 3-6% de los embarazos (Datos en USA). Estas estadísticas incluyen malformaciones de distinto origen, como las producidas por infecciones, medicamentos y agentes químicos, estados de enfermedad maternos, causas genéticas, contaminación. Comparados con las causas genéticas que dan cuenta del 25% de las malformaciones, los medicamentos son responsables del 1-5% de las malformaciones fetales. Existen estudios de seguimiento de mujeres embarazadas que indican que el 90% de las mujeres ingiere al menos un medicamento durante el curso de su embarazo.
La teratogenia en humanos no se puede predecir basada solo en estudios en animales, ni tampoco se puede extrapolar datos de un embarazo a otro. Desde la concepción hasta el día 15 (periodo de todo o nada) el embrión no es susceptible al efecto teratogénico. El periodo crítico del embarazo se sitúa entre los días 17 y 70, y la exposición a ciertos medicamentos durante este periodo puede producir anomalías morfológicas mayores. Desde el día 70 hasta el parto se producen defectos fisiológicos y anomalías morfológicas menores.
La exposición a los agentes químicos y/o medicamentos durante el embarazo pueden producir consecuencias adversas que se manifiestan en los siguientes periodos:
- Previo al nacimiento: en el periodo prenatal produciendo aborto espontáneo, muerte fetal, o malformaciones
- En el nacimiento: dando origen a malformaciones no detectadas en el útero.
- Después del nacimiento: y en algunos casos, varios años después del nacimiento, se puede manifestar problemas o defectos que presentan alteraciones en el desarrollo, funcionalidad o comportamiento.
Factores que determinan el paso de los fármacos a través de la placenta
Características de la placenta:
- Flujo sanguíneo a la placenta: la velocidad de transferencia de fármacos lipofílicos o medicamentos no ionizados depende del flujo. Fármacos oxitócicos, beta bloqueadores, constituyentes del humo del tabaco, pueden disminuir el flujo sanguíneo placentario
- Mecanismos de transporte placentario
- Metabolismo placentario: puede modificar la transferencia de medicamentos, inactivación de la prednisolona
Características del medicamento: (favorecen el paso)
- Fármaco no unido a las proteínas plasmáticas: Propanolol altamente unido cruza a una velocidad muy lenta comparada con atenolol escasamente unido
- Alta solubilidad en lípidos: los fármacos liposolubles cruzan más rápidamente que los hidrosolubles
- Tamaño de la molécula:
- Peso molecular (PM) < de 100: transferencia rápida
- Peso molecular (PM) hasta 1000 transferencia lenta
- Peso molecular (PM) sobre 1000 no cruzanĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀ
- Grado de ionización: medicamentos no ionizados a pH fisiológico, difunden más rápido que los compuestos más básicos o ácidos. Excepción valproato, salicilatos
Mecanismos de transporte placentario
- Simple difusión: utilizado principalmente para la transferencia de medicamentos y xenobióticos. El movimiento es proporcional a la gradiente de concentración del medicamento a través de la placenta.
- Difusión facilitada: mecanismo de transferencia placentaria mediada por carrier, pero no dependiente de energía. Permite la transferencia de compuestos endógenos como la glucosa. No utilizado para el transporte de fármacos.
- Transporte activo: mecanismo de transferencia mediante un carrier, que requiere de energía para transportar compuestos en contra de una gradiente de concentración. Utilizado para el transporte de nutrientes esenciales como aminoácidos y calcio.
- Arrastre de solventes: Los movimientos de agua a través de la placenta podrían influenciar el transporte de medicamentos. Mecanismo de importancia remota.
Farmacocinética y embarazo
A este respecto, no hemos de olvidar los cambios fisiológicos que tienen lugar en la mujer durante la gestación, entre los que destacaríamos los siguientes:
- Disminución de la motilidad gastrointestinal y aumento del pH gástrico que producen una mayor reabsorción a nivel intestinal de los fármacos.
- Aumento del volumen plasmático y del agua corporal total (lo que incrementa el volumen de distribución de los fármacos) y una disminución de las proteínas plasmáticas (albúmina plasmática), cuyo efecto es aumentar la tasa libre del medicamento (forma activa)
- Aumento de la filtración glomerular, aumenta la excreción de medicamentos como el litio y la digoxina.
- La capacidad metabolizadora de la placenta y el hígado fetal, puede producir metabolitos tóxicos.
Estos cambios fisiológicos y “adaptativos” pueden conllevar una reducción importante en las concentraciones de determinados fármacos. Además, hay que tener en cuenta el paso y la metabolización de los diferentes fármacos a través del saco de Yolk y de la placenta, y su posterior distribución, metabolismo y excreción en el embrión o feto (sin olvidar la reabsorción y deglución fetal de las substancias desde el líquido amniótico). Por toda esta complejidad de situaciones, en la gran mayoría de los productos farmacéuticos que consume la embarazada no conocemos su cinética durante la gestación.
Clasificación de los fármacos utilizados durante el embarazo.
Algunos autores proponen clasificaciones adicionales de importancia (teratógeno probado, probable, posible, improbable y no teratógeno) y de frecuencia (teratógeno frecuente, ocasional, infrecuente y no teratógeno). Por ejemplo, diazepam y furosemida poseen categoría D de la FDA; pero el diazepam se considera un teratógeno humano improbable y que raramente produce efectos, y la furosemida se clasifica como teratógeno humano posible o probable, y sus efectos se manifiestan con mayor frecuencia que los del diazepam.
La clasificación más aceptada respecto al uso de medicamentos durante la gestación es la publicada por la Food and Drug Administration americana (FDA) que clasifica los distintos fármacos atendiendo principalmente a los riesgos, pero valorando también los beneficios. Otra clasificación, menos conocida y empleada y que no presenta diferencias practicas significativas con la anterior, es la publicada por el Australian Drug Evaluation Comité (ADEC).
Clasificación de la Food and Drug Administration americana (FDA):
GRUPO A
Los estudios controlados en mujeres no han demostrado riesgo para el feto en el primer trimestre y no hay evidencias de riesgo en los trimestres posteriores. La posibilidad de daño al feto es remoto.
GRUPO B
Los estudios en animales no han mostrado riesgo para el feto, pero no existen estudios controlados en mujeres gestantes. Fármacos cuyos estudios en animales han mostrado un efecto teratogénico, pero los realizados en mujeres embarazadas no han demostrado este efecto durante el primer trimestre ni en los posteriores.
GRUPO C
Los estudios en animales han revelado efectos adversos en el feto, pero no existen estudios realizados en mujeres. Estos efectos pueden ser muerte del embrión, teratogénicos, u otros, pero no hay estudios controlados en mujeres. Fármacos de los que no se dispone de estudios en animales ni en mujeres gestantes. Estos medicamentos sólo deberían emplearse en mujeres embarazadas cuando los beneficios potenciales justifiquen el emplearlos a pesar del riesgo para el feto.
GRUPO D
Hay evidencia positiva de riesgo en humanos para el feto, pero el beneficio de uso del fármaco en la mujer embarazada puede ser aceptable a pesar del riesgo. Fármacos con pruebas de riesgo fetal, pero cuyos beneficios en algunas ocasiones (enfermedad grave) pueden ser superiores al riesgo que supone su utilización.
GRUPO X
Los estudios en animales o en humanos han demostrado anormalidades fetales.
Ó, hay evidencia de riesgo fetal basado en la experiencia en humanos o ambos y el riesgo de uso del fármaco en la mujer embarazada claramente sobrepasa cualquier beneficio.
Fármacos totalmente contraindicados en las mujeres embarazadas o cuando existe una posibilidad de embarazo. Los estudios en mujeres y animales aportan pruebas claras de riesgo para el feto que sobrepasan los beneficios potenciales.
Clasificación de la Australian Drug Evaluation Committee (ADEC):
GRUPO A
Fármacos que se han administrado a un gran número de mujeres embarazadas y en edad fértil, y no se ha observado un aumento de malformaciones u otros efectos perjudiciales directos o indirectos sobre el feto.
GRUPO B1
Fármacos que han sido administrados a un pequeño número de mujeres embarazadas y mujeres en edad fértil, y no se ha observado un aumento de malformaciones u otros efectos perjudiciales directos o indirectos sobre el feto. Los estudios en animales no han mostrado pruebas de efectos perjudiciales sobre el feto.
GRUPO B2
Fármacos que han sido administrados a un pequeño número de mujeres embarazadas y/o mujeres en edad fértil, y no se ha observado un aumento de malformaciones u otros efectos perjudiciales directos o indirectos sobre el feto. Los estudios en animales son inadecuados o no existen, pero los datos disponibles no han aportado pruebas de efectos perjudiciales sobre el feto.
GRUPO B3
Fármacos que han sido administrados a un pequeño número de mujeres embarazadas y/o mujeres en edad fértil, y no se ha observado un aumento de malformaciones u otros efectos perjudiciales directos o indirectos sobre el feto. Los estudios en animales muestran efectos perjudiciales sobre el feto, pero su significado es dudoso en humanos.
GRUPO C
Fármacos que por sus características pueden producir efectos adversos sobre el feto o el neonato (no malformaciones). Estos efectos pueden ser reversibles.
GRUPO D
Fármacos que pueden causar o existe posibilidad de que causen un aumento de la incidencia de malformaciones o anomalías irreversibles.
GRUPO X
Fármacos que no deben utilizarse en el embarazo ni cuando existe una posibilidad de embarazo, debido a que existe un elevado riesgo de que se produzcan daños permanentes en el feto (teratogénicos).
Trastornos habituales tratados durante el embarazo.
En este apartado se incluyen las situaciones clínicas más frecuentes durante la gestación, que en muchos casos derivan de los cambios fisiológicos que conlleva el embarazo. Se aporta un breve comentario sobre medidas preventivas, y tratamiento con medicamentos, teniendo en cuenta las repercusiones para la madre y para el feto.
* Náuseas, vómitos e hiperemesis gravídica
Los trastornos gastrointestinales son los más frecuentes durante los embarazos normales, siendo las náuseas y vómitos los síntomas más comunes (50-90%). Suelen iniciarse a las 8 semanas de gestación o muy poco después de la primera semana, alcanzando su máxima gravedad durante el 3║ mes y desapareciendo sobre el 4║ mes que están relacionados con un el aumento de la gonadotropina coriónica.
Lo primero en el tratamiento son las medidas no farmacológicas como: modificaciones en la dieta y reposo pos prandial.
Entre los fármacos más seguros podemos citar:
La meclozina (o meclizina) y la ciclizina, ambos son antihistamínicos piperazínicos que han sido ampliamente utilizados durante la gestación y que aparentemente no han demostrado ser teratógenos en humanos, a pesar de que en un principio se le atribuyeron efectos teratógenos (labio y paladar hendidos).
El dimenhidrinato (derivado de la difenhidramina) parece una alternativa bastante segura, aunque no debe utilizarse al final de la gestación ya que puede producir un efecto oxitócico y originar hiperestimulación fetal (bradicardia) y posible ruptura uterina.
La doxilamina y dicicloverina se han utilizado en asociación triple junto a piridoxina durante mucho tiempo como antiemético en embarazadas. Algunos años más tarde se retiró, en algunos países, la dicicloverina (también llamada diciclomina) por no aumentar la eficacia de la combinación antiemética. Posteriormente, en 1983, esta asociación se retiró del mercado al atribuírsele malformaciones congénitas de extremidades y estenosis pilórica.
Los antihistamínicos con estructura fenotiazínica poseen categoría C, y usualmente constituyen la alternativa a los citados con anterioridad. Entre ellos, la prometazina es considerada la más segura, e incluso algunos autores la proponen como de primera elección, ya que las evidencias de que pueda inducir efectos teratógenos parecen mínimas. La proclorperazina, y también la tietilperazina, se suelen reservar para casos resistentes a la prometazina, ya que queda por dilucidar su posible asociación con alteraciones cardiovasculares.
La metoclopramida, aun siendo considerado un medicamento seguro para utilizar durante la gestación (categoría B), constituye la última alternativa de tratamiento, porque se ha empleado menos que los antieméticos antihistamínicos, y no existe evidencia de su seguridad basada en estudios controlados. Además, debido al riesgo de que provoque reacciones extrapiramidales en mujeres jóvenes, debería reservarse sólo para casos refractarios al tratamiento con los fármacos anteriormente mencionados.
La asociación antihistamínicos +/- piridoxina reducen las nauseas y los vómitos. Los antihistamínicos producen somnolencia y su uso en las dos últimas semanas del embarazo produce fibroplastia retrolenticular en niños prematuros.
La asociación doxilamina + piridoxina tiene débil asociación con anormalidades fetales.
* Pirosis y dispepsia
La mayoría de las embarazadas (66-70%) sufren de ardores epigástricos. Los síntomas suelen iniciarse entre el 1║ y 2║ trimestre de gestación, y se agudizan durante el 2║ y 3║. Aunque son muchos los factores que pueden influir en su etiología, parece que como consecuencia de los cambios hormonales disminuye la presión del esfínter esofágico produciendo un reflujo gastroesofágico de ácido; aunque también puede ocurrir un reflujo de contenido alcalino duodenal (incluso bilis) durante la gestación.
La pirosis aumenta en el segundo y tercer trimestre de embarazo y es persistente en el tercer trimestre.
El tratamiento de la pirosis es sintomático. Como primera medida se recomienda excluir alimentos y hábitos que empeoren los síntomas (grasas, chocolate, alcohol, café, té, especias picantes, bebidas carbonatadas y cigarrillos), realizar comidas ligeras y frecuentes, elevar la cabeza unos 10 a 15 cm. al acostarse y no comer 4 horas antes de acostarse.
Los antiácidos y protectores de la mucosa gástrica, no se recomiendan durante el primer trimestre y su consumo crónico puede producir hipocalcemia, hiper e hipomagnesemia y aumento de reflejos tendinosos en los fetos y recién nacidos. El ácido algínico no se absorbe y el hidróxido de aluminio y el trisilicato de magnesio también pueden emplearse ya que se absorben muy poco. En pacientes con tendencia al estreñimiento se suele preferir la administración de preparados con magnesio. El sucralfato (categoría B) es igualmente seguro, ya que por su elevada solubilidad en ácidos fuertes, se absorbe escasamente en el tracto gastrointestinal. Aunque la toxicidad por aluminio está bien documentada, no existen evidencias de que el aluminio contenido en los medicamentos (p. ej., sucralfato) origine efectos teratógenos cuando se administran a dosis habituales; además, el aluminio no se absorbe activamente en el tracto gastrointestinal.
En general, los antiulcerosos se consideran menos seguros que los antiácidos y el sucralfato; y dentro de ellos el omeprazol (categoría C) parece menos seguro que los antihistamínicos H2 para su uso durante el embarazo. Los antihistamínicos H2 (anti H2)no han demostrado alteraciones fetales en humanos.
* Estreñimiento
El estreñimiento es muy común entre las embarazadas, especialmente al final de la gestación, como consecuencia de la reducida motilidad gastrointestinal y del retraso de vaciado intestinal que produce la presión del útero (aumento de niveles de progesterona). Se aconseja a estas pacientes que aumenten la ingesta de líquidos, fruta fresca, vegetales y alimentos ricos en fibra. También es de gran ayuda eliminar medicamentos que pueden causar estreñimiento (p. ej., antiácidos con aluminio).
Los laxantes se administrarán solamente si las medidas dietéticas son insuficientes, y su uso ha de ser consultado ya que algunos de estos fármacos están contraindicados durante el embarazo. Los formadores de bolo (psyllium o ispagula o Plantago ovata, salvado, esterculia y metilcelulosa) son los laxantes de primera elección durante la gestación, ya que prácticamente no se absorben. Durante su administración ha de ingerirse suficiente cantidad de líquido para evitar una posible obstrucción. Los senósidos pueden utilizarse en casos refractarios al tratamiento ya que su absorción gastrointestinal es mínima, y no se han observado efectos teratógenos ni en animales ni en humanos (a pesar de tener categoría C). No obstante han de utilizarse en períodos limitados y bajo supervisión médica, ya que su uso continuado puede causar desequilibrios electrolíticos. El bisacodilo y los supositorios de glicerina también se absorben en escasa proporción, y aunque no han demostrado ser teratógenos en animales los datos de su utilización en gestantes son limitados.
El aceite de ricino está absolutamente contraindicado ya que puede inducir contracciones prematuras y causar rotura de los tejidos uterinos distendidos provocando la muerte materna y fetal. Los agentes lubricantes (parafina líquida o aceite mineral) no deben utilizarse ya que su uso prolongado pueda disminuir la absorción materna de vitaminas liposolubles provocando hipoprotrombinemia y hemorragia neonatal. Los osmóticos salinos (sales de magnesio o sodio) se citan como tratamiento alternativo por algunos autores pero, aunque no existen evidencias de que causen toxicidad fetal, pueden inducir trastornos electrolíticos, ya que si el tránsito intestinal se prolonga se pueden absorber pequeñas cantidades provocando hipernatremia e hipermagnesemia y depresión del sistema nervioso central (SNC).
* Hemorroides
Aproximadamente un tercio de las embarazadas sufren hemorroides, debido a la compresión de los vasos mayores en el área anorrectal durante la gestación. El tratamiento inicial consiste en establecer una serie de medidas dietéticas (similares a las descritas para el estreñimiento) e higiénicas (baños de asiento en agua tibia 2 ó 3 veces al día, lavarse con agua fría y jabón después de cada defecación). La prevención y tratamiento del estreñimiento con laxantes formadores de bolo suele mejorar también las hemorroides.
Los agentes antihemorroidales constituyen un grupo heterogéneo de medicamentos (protectores de la mucosa anal, vasoconstrictores, anestésicos locales, etc.) que suelen contener varios principios activos asociados. Usualmente se administran por vía tópica o intrarrectal. Los antihemorroidales tópicos se consideran medicamentos seguros, ya que sólo pasan al torrente circulatorio en pequeñas cantidades, por absorción en el área perianal; pero han de elegirse con precaución ya que la absorción de algunos principios activos puede ser perjudicial para el feto. A la mayoría de estos principios activos no se les ha asignado categoría de la FDA; y si la tienen, se ha otorgado en función de su administración sistémica (p. ej., aceite mineral, epinefrina). Adicionalmente es difícil establecer el riesgo teratógeno potencial de principios activos asociados.
Los anestésicos locales alivian temporalmente los síntomas de las hemorroides (dolor, quemazón, irritación y picor). Estos agentes deben administrarse sobre la piel del área perianal, que es donde se localizan las terminaciones nerviosas sensoriales, ya que son ineficaces sobre los síntomas que se originan en áreas rectales, y además pueden absorberse rápidamente en la mucosa rectal provocando efectos tóxicos sistémicos y locales, de tipo alérgico, que pueden ocasionar picor y sensación de quemazón no distinguibles de los síntomas de las hemorroides que están siendo tratadas. Su uso prolongado puede dañar la mucosa anal, por lo que se aconseja utilizarlos solamente si son estrictamente necesarios y durante el menor tiempo posible.
Los vasoconstrictores para uso externo (p. ej., sulfato de efedrina, clorhidrato de epinefrina) se administran en forma de solución acuosa, y pueden absorberse a través de las membranas mucosas originando efectos tales como nerviosismo, nauseas, pérdida de apetito, hipertensión, etc., por lo que no se aconseja utilizarlos durante el embarazo.
Los protectores (calamina, ácidos vegetales, aceite de hígado de bacalao, glicerina en solución acuosa, aceite mineral, oxido de zinc, alantoína) forman una fina capa que evita la pérdida de agua del estrato córneo y previene la irritación y el picor que causan las heces. Muchos de ellos son excipientes (manteca de cacao, caolín, etc.) y se consideran seguros porque apenas se absorben, a excepción de las sales de bismuto que pueden inducir reacciones adversas, y además su eficacia no está demostrada. Los corticoesteroides tópicos pueden absorberse y causar daño fetal, especialmente los más potentes, por lo que se aconseja no utilizarlos de forma continuada en embarazadas.
El resorcinol, que actúa como antiprurítico y posee propiedades antisépticas, exfoliativas y queratolíticas, puede absorberse a través de la piel lesionada y su uso prolongado puede ocasionar mixedema por su efecto antitiroideo.
En embarazadas, no deberían administrarse ni supositorios ni otros preparados intrarrectales, considerándose más segura la administración de cremas o pomadas de aplicación externa. Los medicamentos de elección, por su eficacia y seguridad, son los agentes protectores, tanto para uso externo como interno. Según otros autores, también puede emplearse una crema suavizante que contenga un astringente moderado, pero que no contenga anestésico local. Si existen tumoraciones dolorosas, se recomienda reposo en posición horizontal y aplicar compresas frías o hielo para aliviar la zona afectada.
* Anemia y otros estados carenciales.
Se considera que una gestante presenta anemia cuando, pasado el primer trimestre de embarazo, la hemoglobina es inferior a 11 g/100 ml, con un hematocrito inferior al 35%. Normalmente la anemia es ferropénica (90% de los casos), ya que los requerimientos diarios de hierro aumentan desde 2 mg (mujeres no embarazadas) hasta 6 mg, en el tercer trimestre. Sólo las concentraciones inferiores a 6 g/100 ml de hemoglobina se asocian a una mayor morbimortalidad fetal; y únicamente está indicado su estudio si no responden al tratamiento.
Al detectarse la anemia se aconseja administrar suplementos de hierro a partir del segundo trimestre. El sulfato ferroso se considera de elección por su eficacia y bajo coste; pero puede elegirse otro producto atendiendo al perfil de efectos adversos. Las distintas sales de hierro difieren en el contenido de hierro elemental, por ello las dosis recomendadas por la OMS se expresan en términos de hierro elemental (30-120 mg/día). Los productos de liberación sostenida no ofrecen ninguna ventaja, ya que pueden transportar el hierro más allá de la zona intestinal donde mejor se absorbe, y por tanto no deberían utilizarse. Existe el hábito de prescribir suplementos de hierro rutinariamente a todas las embarazadas. Si bien es cierto que dichos suplementos no son necesarios en pacientes adecuadamente nutridas, tampoco existe evidencia de que sean perjudiciales ni para la madre ni para el feto. Se aconseja no administrar suplementos de hierro durante el primer trimestre del embarazo, porque se desconoce su seguridad durante este período.
Rutinariamente también se suele prescribir ácido fólico (0.8-1 mg/día) a partir del segundo trimestre. La deficiencia de ácido fólico provoca defectos medulares fetales, por ello las mujeres con antecedentes de este problema deberían recibir 4-5 mg/día, incluso antes de la concepción. No debe administrarse ácido fólico para tratar la anemia megaloblástica por deficiencia de vitamina B12, ya que produce remisión hematológica, pero no impide el desarrollo de manifestaciones neurológicas. El ácido folínico (leucovorin) en el tratamiento de la anemia megaloblástica asociada al embarazo, la FDA lo recomienda como alternativa al ácido fólico cuando éste no pueda utilizarse (p. ej., déficit de tetrahidrofolato reductasa); en el resto de los casos el ácido folínico no aporta ventajas sobre el ácido fólico, ya que en este tipo de anemias no se ha perdido la capacidad de conversión de ácido fólico a tetrahidrofolato.
De momento, el único derivado vitamínico que ha demostrado prevenir la aparición de malformaciones teratógenas es el ácido fólico, aunque algunos autores opinan que la administración de otros suplementos como la vitamina B6, B12, C, y zinc están muy interrelacionados en numerosos procesos metabólicos y que pueden contribuir a la prevención de defectos de la médula espinal y otras anormalidades congénitas (malformaciones cardiovasculares y urinarias), que hasta ahora solamente se han atribuido a la deficiencia de ácido fólico durante la gestación.
* Melasma
El melasma o cloasma es una hiperpigmentación muy común en las embarazadas, que aparece por lo general en cara, cuello y antebrazos. El tratamiento actual del melasma consiste en la administración de cremas de hidroquinona (al 2-4%), y de tretinoína (0.025-0.1%) asociadas a fotoprotectores opacos o de elevado factor de protección (>30). La mayoría de los autores no aconsejan tratar esta situación durante el embarazo, quizás porque normalmente desaparece pocos meses después del parto, y es una situación benigna, y no una señal de una patología subyacente.
Otros autores consideran que esta situación clínica puede ser tratada durante la gestación con:
- Hidroquinona al 2%, y si al cabo de tres meses no mejora, interrumpir el tratamiento. Sin embargo, se desconoce si este medicamento pude causar daño fetal cuando se administra tópicamente a embarazadas, y no se han realizado estudios en animales a este respecto.
- La tretinoína (ácido trans retinoico) es un potente teratógeno por vía sistémica, aunque como sólo se emplea en administración tópica posee categoría B. No debe confundirse con la isotretinoína (ácido 13-cis retinoico) que posee categoría X.
* Calambres nocturnos
Los calambres nocturnos de las extremidades inferiores son muy comunes en embarazadas, especialmente durante el tercer trimestre de gestación. La causa es desconocida y, como prevención, se recomienda dar un masaje en la zona afectada, o realizar ejercicios de estiramiento varias veces al día.
Los medicamentos habitualmente más utilizados para tratar esta situación son:
- Sulfato de quinina, actualmente en desuso por las reacciones adversas que puede ocasionar, como aborto espontáneo o parto prematuro debido a sus efectos estimulantes sobre el útero, por lo que está contraindicado.
- Cloroquina y difenhidramina (categoría C), poco recomendados ya que no se ha podido establecer su seguridad en embarazos humanos; siendo dichos estudios aislados y metodológicamente discutibles en algunos casos.
* Tos y resfriado
Es muy común que durante un embarazo se presenten episodios de tos y/o resfriado, y que la paciente solicite alguna medicación para aliviar los síntomas. La mayoría de los preparados destinados a mejorar los síntomas de los resfriados contienen un simpaticomimético descongestionante (p. ej., fenilefrina, fenilpropanolamina) y/o un antihistamínico (p. ej., clorfenamina) asociados a un analgésico (p. ej., ácido acetilsalicílico) u otras sustancias: expectorantes (mentol), mucolíticos (bromhexina) y la mayoría tienen categoría C por lo que no se ha demostrado su teratogenicidad. Además, hay que tener en cuenta las reacciones adversas que pueden originar (p. ej., xerostomía y estreñimiento por antihistamínicos). Ya que son de dudosa eficacia, y a la vista de lo anteriormente expuesto, se recomienda evitar su uso durante la gestación.
Los antitusígenos durante el embarazo (la mayoría tienen categoría C o no se les ha asignado).
Los derivados opiáceos pueden, potencialmente, afectar al feto en desarrollo, y la mayoría de los expectorantes se consideran ineficaces. Adicionalmente la mayoría de los preparados comerciales presentan varios principios asociados, y en ocasiones estas combinaciones son irracionales (p. ej., antihistamínico + antitusígeno de acción central + expectorante).
Por la naturaleza autolimitante de la tos y la controvertida eficacia de los medicamentos empleados para paliar esta situación, en embarazadas se aconseja administrar un jarabe simple (64 partes de azúcar + 36 de agua) o miel.
* Dolor y fiebre
La mayoría de las molestias y dolores que surgen durante el embarazo no justifican instaurar un tratamiento medicamentoso. Sin embargo, algunas situaciones, como la migraña, la cefalea tensional o los dolores odontológicos pueden necesitar tratamiento.
- El analgésico y antipirético de elección durante el embarazo es el paracetamol, del que se dispone de una amplia experiencia de uso en gestantes sin que se hayan observado efectos teratógenos. Sin embargo, el paracetamol está exento de propiedades antiinflamatorias, ya que ejerce su acción suprimiendo la síntesis de prostaglandinas preferentemente en el sistema nervioso central, mientras que el ácido acetil salicílico (y demás antiinflamatorios) inhibe la síntesis de prostaglandinas en la misma proporción en todas la áreas corporales.
- El ibuprofeno no debe utilizarse en el tercer trimestre.
- El ácido acetilsalicílico (AAS o aspirina) ha sido ampliamente utilizado durante el embarazo y, aunque no se han observado malformaciones fetales a dosis terapéuticas, se desaconseja su utilización por los efectos adversos que puede inducir sobre la función plaquetaria y la hemostasis, lo cual puede aumentar el riesgo de hemorragias, tanto en la madre como en el feto. La administración de AAS, especialmente en las últimas semanas de la gestación disminuye la contractibilidad uterina, de modo que puede prolongar la gestación, aumentar la duración del parto y originar cierre prematuro del ductus arterioso. A dosis elevadas puede aumentar el riesgo de mortalidad perinatal, producir retraso del crecimiento intrauterino y efectos teratogénicos.
- Con respecto a los restantes analgésicos y antiinflamatorios no esteroideos (AINES) existe menor experiencia clínica. Se conoce que pueden causar cierre prematuro del ductus arterioso, y los riesgos aumentan al elevar la dosis, si son medicamentos potentes (p. ej., indometacina, naproxeno), especialmente si se administran al final del embarazo (después de la 32¬ semana de gestación), por lo que durante esta etapa del embarazo la categoría de la FDA pasa de B a D.
- El metamizol sódico es la denominación más reciente de una pirazolona que ha tenido múltiples nombres: dipirona, noramidopirina metansulfonato sódico, sulpirina, etc. Ya que está retirado en numerosos países, existe escasa información sobre sus efectos adversos, terapéuticos y teratógenos; aunque se siguen detectando casos mortales de agranulocitosis y efectos adversos perinatales.
- El dolor de espalda puede aparecer el 5║ y 7║ mes y de inicio es mejor el tratamiento no farmacológico como ejercicios acuáticos, masajes y fisioterapia.
- Los ergotamínicos producen vasoconstricción potente y afectan la circulación materno fetal.
- En migraña considerar utilizar profilaxis con beta bloqueantes como el propanolol.
* Insomnio, ansiedad y depresión
El insomnio puede ser una situación usual en un embarazo normal, aunque en ocasiones también puede ser un síntoma de ansiedad o depresión, por lo que la necesidad de tratamiento deberá ser evaluada por el médico. Se estima que más del 10% de las embarazadas sufren ansiedad, siendo más frecuente en mujeres con antecedentes de trastornos psicológicos o de abortos.
- Las benzodiacepinas han sido los medicamentos más utilizados, tanto para tratar el insomnio como la ansiedad, siendo el diazepam del que más experiencia clínica se tiene. Aunque las evaluaciones posteriores no pudieron establecer claramente una asociación causal, su seguridad durante la gestación ha sido un tema controvertido, ya que a las benzodiacepinas en general, y al diazepam en particular, se les atribuyeron diversos efectos teratógenos, especialmente cuando se administraban durante el primer y segundo trimestres del embarazo (labio y paladar hendidos, hernia inguinal y alteraciones cardiovasculares) . Su uso cerca al parto produce depresión, somnolencia y atonía del recién nacido.
- Se ha propuesto el empleo de benzodiacepinas de acción corta para tratar el insomnio (p. ej., oxazepam, temazepam), como alternativas más seguras que el diazepam, pero tampoco están exentas de posibles efectos adversos perinatales y teratógenos.
- Se desconocen los efectos de los nuevos hipnóticos (p. ej., zopiclona, zolpidem) sobre el feto humano y por ello está contraindicada su utilización en embarazadas. La FDA ha otorgado categoría B al zolpidem, quizás basándose en que se ha demostrado un cierto potencial teratógeno en animales, pero que no se ha confirmado en mujeres.
- La buspirona, agente ansiolítico no benzodiazepínico, también tiene categoría B, y aunque los estudios en animales no han demostrado teratogenicidad, no existen estudios bien controlados en humanos, por lo que también se desaconseja su administración durante la gestación.
- Los antidepresivos tricíclicos son fármacos muy utilizados para tratar la depresión durante el embarazo, debido a su seguridad y amplia experiencia clínica. En líneas generales, muchos de los efectos teratógenos que se le han atribuido no se han corroborado en estudios epidemiológicos posteriores, aunque si pueden manifestarse síntomas de abstinencia cuando el feto ha estado expuesto a estos medicamentos, especialmente al final de la gestación.
- Los inhibidores selectivos de la recaptación de serotonina (ISRS) cuentan con una escasa experiencia clínica, la fluoxetina no se ha asociado a efectos teratógenos graves, ni en embarazos humanos ni en animales. Si bien estos datos se consideran aun insuficientes para asumir su total seguridad, supone una alternativa frente a los antidepresivos tricíclicos para el tratamiento de embarazadas con tendencias suicidas. Su uso durante el tercer trimestre se asocia con el síndrome de retirada en el niño.
- Se aconseja no utilizar inhibidores de la monoaminooxidasa (IMAO) por varias razones. En primer lugar han demostrado ser teratógenos en animales, y la información sobre sus posibles efectos durante el embarazo humano es extremadamente limitada. Además, los inhibidores de la monoaminooxidasa (IMAO) pueden originar una reacción hipertensiva que desemboque en alteraciones vasculares graves, tanto para la madre como para el feto. La moclobemida es un inhibidores de la monoaminooxidasa (IMAO) reversible que posee mucho menor riesgo de originar crisis hipertensivas que los inhibidores de la monoaminooxidasa (IMAO) convencionales, sin embargo no existe información de su utilización durante la gestación, por lo que habitualmente se contraindica en embarazadas.
Durante el embarazo las dosis de medicamentos antidepresivos pueden ser mayores debido a la inducción enzimática del citocromo P450.
* Hipertensión arterial
La hipertensión arterial (HTA) es una de las principales causas de morbimortalidad materna y fetal. Se considera que una hipertensión arterial preexistente o que se manifiesta antes de la vigésima semana de embarazo es una hipertensión arterial crónica. Sin embargo la hipertensión arterial inducida por el embarazo (HIPE) suele manifestarse después de la 20¬ semana, y puede cursar sin proteinuria (hipertensión arterial transitoria o gestacional) o con edema y proteinuria superior a 300 mg/24 horas (pre-eclampsia).
La pre-eclampsia conlleva riesgos para la madre tales como: hemorragia cerebral, convulsiones eclámpsicas, edema pulmonar, insuficiencia renal y hepática, coagulación intravascular diseminada y muerte. Los riesgos para el feto son aquellos derivados de la insuficiencia placentaria (retraso del crecimiento intrauterino, asfixia y desprendimiento de la placenta). La hipertensión arterial no controlada aumenta el riesgo de insuficiencia uteroplacentaria y retarda el crecimiento fetal.
- El tratamiento de primera elección es la metildopa (0,5-2 g/día) y como alternativa se puede usar un bloqueador alfa betaadrenérgico como el labetalol. Se han citado casos de neonatos con un perímetro craneal menor de lo normal, pero no se ha podido establecer una relación causal con la administración de metildopa durante la gestación, y además se demostró que el intelecto y el desarrollo cerebral no fueron afectados. Aunque puede ser un medicamento eficaz para el tratamiento de las crisis hipertensivas graves, presenta el inconveniente de que el comienzo de su acción es lento.
- Los betabloqueantes se consideran los fármacos de segunda elección (especialmente atenolol y metoprolol) para tratar la hipertensión arterial crónica moderada durante la gestación. Aunque no existen evidencias de que sean teratógenos cuando se administran durante el primer trimestre, se dispone de datos limitados sobre su seguridad, por lo que algunos autores recomiendan que se administren sólo durante el tercer trimestre. El atenolol no debe utilizarse en el primer trimestre del embarazo porque se ha evidenciado que produce retraso de crecimiento fetal.
- Se ha citado en la literatura que el labetalol (antagonista de los receptores alfa y beta adrenérgicos) ofrece ventajas teóricas sobre los agentes betabloqueantes en el tratamiento de la hipertensión arterial pre-eclámpsica, ya que al poseer también actividad beta-bloqueante produce vasodilatación placentaria; sin embargo, en la práctica, no se ha puesto de manifiesto tal superioridad.
- La experiencia disponible en relación con el uso de los antagonistas del calcio durante el primer trimestre es extremadamente limitada; durante el tercer trimestre pueden inhibir o retrasar el parto, por reducir las contracciones uterinas. Producen hipoxia fetal por hipotensión materna. El nifedipino está indicado solo en emergencias hipertensivas y no hay evidencia de efectos adversos en el feto. El nifedipino si está indicado en las emergencias hipertensivas graves (superior a 178/110 mm Hg) ya que comportan un gran riesgo en estos casos, por lo que se recomienda su administración vía sublingual (a dosis de 10-20 mg) y derivar a la enferma a un centro hospitalario.
- Los inhibidores de la enzima convertidora de la angiotensina (IECA) (captopril, enalapril) y ARA II, están totalmente contraindicados durante el embarazo ya que pueden causar graves daños renales sobre el feto (oligohidramnios, anuria neonatal y muerte fetal por insuficiencia renal), deformaciones craneofaciales, retraso del crecimiento intrauterino, hipotensión neonatal grave e hipoplasia pulmonar.
- Los diuréticos no han demostrado claramente ser beneficiosos ni disminuir la mortalidad perinatal por lo que, en general, también están contraindicados. Su uso agrava la disminución del volumen plasmático, lo cual puede comprometer aún más la ya reducida perfusión útero-placentaria. Según algunos autores, sólo estarían indicados para tratar la hipertensión en las que se asocia una insuficiencia ventricular izquierda o a un edema pulmonar; y además pueden ser útiles instaurados antes del embarazo como tratamiento complementario de una hipertensión arterial crónica.
- La hidralazina por vía parenteral ha sido el medicamento más empleado en el tratamiento de las crisis hipertensivas graves y la pre-eclampsia, sin que se hayan detectado efectos teratógenos, aunque no debería utilizarse antes del tercer trimestre. Su uso durante el embarazo presenta dos inconvenientes: en primer lugar, sus efectos adversos pueden confundirse con una eclampsia inminente; y, en segundo lugar, puede acumularse causando hipotensión. Su uso parece seguro pero se han comunicado casos de trombocitopenia fetal.
* Prevención de la preeclampsia
Bajas dosis de aspirina (50-75 miligramos) reducen el parto prematuro, muerte neonatal y riesgo de preeclampsia.
Suplementos de calcio (1 gramo diario) reducen el riesgo de preeclampsia en un 32% en mujeres de alto riesgo y con baja ingesta de calcio.
* Diabetes mellitus
La incidencia de diabetes, estimada por distintos autores, es de un 0,5-4% de todos los embarazos. La gestación dificulta el control de los niveles de glucosa en sangre (p. ej., enzimas placentarias que destruyen insulina) que una gestante sana compensa segregando mayor cantidad de insulina. Sin embargo, la diabetes no tratada durante el embarazo comporta riesgos, tanto para la madre, como para el neonato.
Las gestantes diabéticas tienen un índice de mortalidad 20 veces superior a la media general, mayor riesgo de abortos, mayor riesgo en el parto si existe macrosomía (tamaño corporal exagerado), mayor frecuencia de infecciones urinarias y mayor riesgo de sufrir pre-eclampsia y cetoacidosis. Los riesgos que, la diabetes materna inadecuadamente controlada, puede comportar para el neonato son: hiperinsulinismo fetal con tendencia a la hipoglucemia, hipocalcemia, hiperbilirrubinemia, macrosomía, aumento de la hemoglobina glucosilada que puede disminuir el transporte de oxígeno, retraso en la maduración pulmonar, riesgo de distrés respiratorio, muerte fetal tardía, hipertensión y malformaciones fetales: sobre todo cardíacas, óseas, y del sistema nervioso. La diabetes no controlada aumenta el riesgo de aborto, parto prematuro y muerte fetal.
Ā
Las biguanidas y sulfonilureas están contraindicadas por ser teratógenos. Las sulfonilureas ingresan al torrente circulatorio fetal y causar hipoglucemias en el neonato.
Durante el embarazo sólo está indicado el uso de insulina (categoría B de la FDA), por lo que si la paciente padece una diabetes diagnosticada antes del embarazo caben varias posibilidades:
- Si la paciente estaba siendo controlada sólo con dieta, y si las medidas dietéticas son insuficientes, se iniciará la administración de insulina (en un principio de acción prolongada) a dosis de 10-12 UI/día, realizando un ajuste de la dosis cada semana en función de la glucemia. La dieta aconsejada a una diabética debe contener un 40-45% de hidratos de carbono, 20% de proteínas y el resto de grasas (de las cuales menos del 10% serán saturadas); y aportar 30-40 Kcal/Kg/día.
- Si estaba siendo controlada con antidiabéticos orales (ADO) antes del embarazo, se iniciará la administración de insulina a dosis de 0,3-0,5 UI/Kg/día.
- Si la paciente estaba en tratamiento con insulina, se mantendrá, teniendo en cuenta que en el primer trimestre los requerimientos de insulina pueden disminuir por el consumo fetal de glucosa. Durante los trimestres posteriores las necesidades de insulina aumentarán progresivamente. Se aconseja utilizar insulina humana para evitar la formación de anticuerpos, que pueden causar morbilidad en el niño.
En la mayoría de los casos la administración de insulina ha de dividirse en dos o más dosis con distintos tipos de insulina igual que se realiza para pacientes no embarazadas. Por ejemplo, la dosis matinal será 2/3 de la dosis diaria total, y el 1/3 restante se administrará por la tarde. De la dosis matinal un 70% será una insulina de duración intermedia (NPH o lenta) y el 30% restante sería una de corta duración (regular o semilenta).
* Asma
El asma no controlado recude el oxigeno en la sangre fetal y amenaza la supervivencia fetal; aumentan el riesgo de hipertensión arterial gestacional, preeclampsia, hiperemesis gravídica, hemorragia vaginal o parto inducido.
Fármacos aceptados: salbutamol inhalado, terbutalina inhalada, beclometasona, prednisona oral y teofilina.
Fármacos alternativos: nedocromil, cromoglicato, montelukast/zafirlukast, salmeterol, bromuro de ipratropio.
* Bacteriuria asintomática e infección urinaria
Presente en el 4 a 7% de las embarazadas, siendo que la disminución del tono de los uréteres predispone a la pielonefritis.ĀEl uso de antibióticos en dosis únicas es menos efectivo que las pautas de 4 a 7 días. La nitrofurantoína se debe evitar al final del embarazo.
RECOMENDACIONES GENERALES.
La gestación es un período relativamente largo y en ocasiones puede ser necesario instaurar un tratamiento con medicamentos. Si bien es cierto que la administración de algunos fármacos puede comportar riesgos, tanto para la madre como para el feto, también puede ser igualmente lesivo dejar sin tratamiento algunas enfermedades. En cualquier caso, conviene evitar la administración indiscriminada de medicamentos para situaciones banales y la automedicación. Por todo ello, durante la gestación se aconseja:
- valorar la relación beneficio/riesgo estableciendo claramente la necesidad de tratar la enfermedad, ya que algunas enfermedades no tratadas (p. ej., diabetes) pueden ser tan peligrosas para el feto como la administración de ciertos medicamentos.
- utilizar preferentemente aquellos medicamentos sobre los que se disponga de mayor experiencia clínica, evitando los teratógenos e intentando evitar en lo posible los fármacos de reciente comercialización.
- prescribir la mínima dosis terapéutica eficaz y durante el menor tiempo posible, teniendo en cuenta las variaciones farmacocinéticas y farmacodinámicas inherentes a la gestación, a la hora de ajustar la dosis.
- evitar la prescripción de preparados con múltiples principios activos en su composición, ya que es difícil valorar la posible potenciación de efectos teratógenos.
- considerar que en principio ningún medicamento es totalmente inocuo, ni siquiera los preparados tópicos.
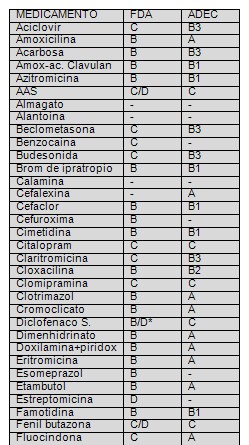
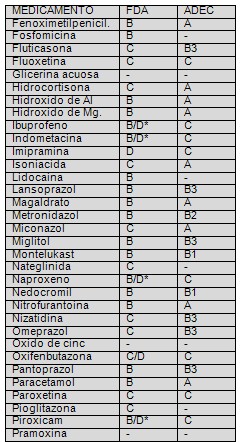
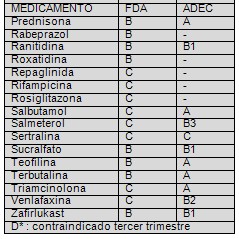
Lista de medicamentos según clasificación FDA/ADEC:
Bibliografía.
Laredo LM. Utilización de fármacos en el embarazo y la lactancia. En: Lorenzo P, Morena A, Loza JC, Lizardian I, Moro MA. Farmacología básica y clínica. 17¬ edición. Madrid – España: Editorial Panamericana; 2005p. 1101 – 1114.
Polifka J., Friedman J.M. Medical genetics1. Clinical teratology in the age of genomics. CMAJ 2002; 167: 265-273
Madrilejos M., Sanz T. Medicamentos y embarazo. Revista de atención primaria en salud. FMC 2004;11(10):651-661
Van Dyke C., et al. Pharmacogenetic screening for susceptibility to fetal malformations in women. Ann. Pharmacother 2000; 34: 639-645.
Rubin P. Drug treatment during pregnancy BMJ 1998; 317: 1503-1506.
Wisborg K., et al. Maternal consumption of coffe during pregnacy and stillbirth and infant death in the first year of life. BMJ 2003; 326: 420-423.
Ministerio de salud y deportes. Hipertensión inducida por el embarazo. En: INASES. Normas de diagnostico y tratamiento médico de ginecología y obstetricia. 1ra edición. La Paz – Bolivia: Nor Chichas; 2006.p. 143 – 150.
Ministerio de salud y deportes. Cardiopatías y embarazo. En: INASES. Normas de diagnostico y tratamiento médico de ginecología y obstetricia. 1ra edición. La Paz – Bolivia: Nor Chichas; 2006.p. 191 – 193.
Ministerio de salud y deportes. Infección de vías urinarias asintomática. En: INASES. Normas de diagnostico y tratamiento médico de ginecología y obstetricia. 1ra edición. La Paz – Bolivia: Nor Chichas; 2006.p. 205 – 207.
Ministerio de salud y deportes. Cistitis. En: INASES. Normas de diagnostico y tratamiento médico de ginecología y obstetricia. 1ra edición. La Paz – Bolivia: Nor Chichas; 2006.p. 207 – 208.
Ministerio de salud y deportes. Diabetes y embarazo. En: INASES. Normas de diagnostico y tratamiento médico de ginecología y obstetricia. 1ra edición. La Paz – Bolivia: Nor Chichas; 2006.p. 213 – 216.
Ministerio de salud y deportes. Anemia en el embarazo. En: INASES. Normas de diagnostico y tratamiento médico de ginecología y obstetricia. 1ra edición. La Paz – Bolivia: Nor Chichas; 2006.p. 216 – 219.
Corporación para investigaciones biológicas. Algunos medicamentos que afectan al feto durante la gestación. En: Gonzáles MA, Lopera WD, Arango A. Manual de terapéutica. 12¬ edición. Medellín – Colombia: Editorial CIB; 2006p. 489 – 491.