Serie de diapositivas en la que se hace una revisión sobre este tipo de patología cardiacaisquémica, desde el punto de vista clínico, anatómico, diagnóstico y de su manejo terapéutico.

Dr. David Reina Álvarez.
Especialista en Pediatría, y médico intensivista pediatra, diplomado en terapia de adulto, y maestría en emergencias medicas. Trabajó en el hospital Eliseo Noel Caamaño, hospital pediátrico docente asistencial, en departamento de terapia intensiva donde laboró desde hace 13 años, jefe de una unidad de cuidados intensivos de adultos en un CDI Brisas de aeropuerto en Maturin Monagas Venezuela, colaborador internacionalista.
Si desea descargar la serie completa de diapositivas haga clic al final del artículo, en los enlaces “Infarto Agudo de Miocardio_1.ppt" e "Infarto Agudo de Miocardio_2.ppt".
Llegada de la ambulancia de la Cruz Roja al servicio de urgencias (22:30 p.m.), los paramédicos mencionaron de una manera muy breve, el estado de salud del paciente, comentaron que la esposa del Señor P. los había llamado porque su esposo al estar leyendo una revista en la sala de su casa, como a las 21:00 p.m. se quejó de un dolor en el pecho y cayó al piso; expresando que el dolor era tan fuerte que sentía morir en ese momento cuando los paramédicos colocaron al paciente en la camilla de urgencias, éste se colocaba la mano derecha sobre el área precordial, se encontraba angustiado, inquieto, diaforético, con palidez de tegumentos, polipneico, llenado capilar lento (más de 5 segundos), hipotérmico, a la auscultación se encontraba arrítmico, taquicárdico e hipertenso, pero en cuestión de minutos se hipotensó.
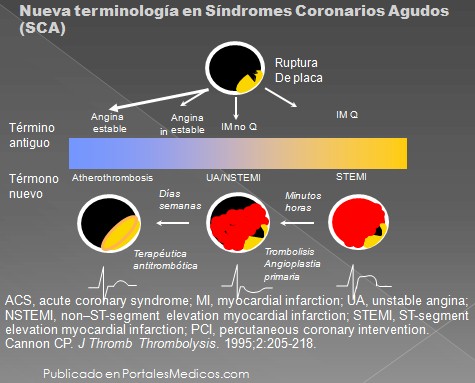
Nueva terminología en Síndromes Coronarios Agudos (SCA)
Presentación del infarto agudo de miocardio
· El 15 a 25% de los IAM se manifiestan inicialmente con MUERTE SÚBITA.
· Las Arritmias Mortales son 15 veces más frecuentes en la primera hora del IAM, lo cual acarrea con frecuencia: MUERTE PREHOSPITALARIA.
Patogenia:
· Ateroesclerosis coronaria (trombosis coronaria sobreañadida). Más del 90% de los casos.
· Enfermedad no ateroesclerótica (arteritis, espasmos, traumatismo y otras).
· Embolismos de arterias coronarias (endocarditis infecciosa, patología valvular mitral, mixoma cardiaco).
· Anomalías congénitas de arterias coronarias.
Infarto agudo de miocardio. Definición anatómica.
Myocardial Infarction Redefined- Consensus Esc/Acc Jacc 2000;36:959-969:
+ Muerte de células miocárdicas por isquemia prolongada.
+ Necrosis irreversible de todas las células miocárdicas en riesgo. Requiere 4-6 h.
Factores de riesgo del infarto agudo de miocardio (IMA o IAM).
- Dislipidemias.
- Hipertensión arterial (HTA).
- Tabaquismo.
- Diabetes mellitus.
- Antecedentes familiares.
- Edad.
- Sexo.
- Otros.
Características clínicas del infarto de miocardio
Síntomas: El más característico es el dolor, intenso, repentino, de naturaleza opresiva, constrictiva o quemante, localizado típicamente en la región retroesternal y con irradiación a ambos hombros o brazos, cuello mandíbula, dientes, barbilla, antebrazos, dedos y área ínter escapular; aparece generalmente en reposo, dura más de 30 minutos y no se alivia con Nitroglicerina. En ocasiones el dolor es epigástrico, en pared anterior del tórax, puede no ser tan intenso o incluso faltar, se acompaña de nauseas, vómitos, sudoración profusa, astenia marcada y sensación de muerte inminente. En algunos pacientes (alcohólicos, diabéticos, drogadictos y ancianos) cursan sin dolor. Cede generalmente con opiáceos. La presentación es más frecuente en la mañana de 6:00 am -12:00 m siguiendo el ritmo circadiano, como pródromos molestias precordiales.
Exploración física general
Se ve a un paciente sufriendo, sudoroso, frío, pálido con bradicardia u otra arritmia, TA elevada o disminuida pudiendo llegar al shock.
A la auscultación existe disminución de la intensidad del primer ruido cardiaco (T1), presencia de cuarto tono en la mayoría de los pacientes (T4) y menos frecuentemente del tercer ruido o galope (T3) que indica insuficiencia ventricular izquierda y su persistencia es un signo de mal pronóstico, es común además un soplo sistólico suave en la punta crepitaciones en las bases de los pulmones y pirexia leve entre las 12 y 24 horas.
Además del cuadro clínico clásico el 25% de los infartos agudos de miocardio tiene presentaciones atípicas sin dolor como: El establecimiento de insuficiencia cardiaca o empeoramiento de la ya existente, accidente cerebrovascular como resultado de embolia procedente de un trombo mural, síncope como resultado de bradiarritmia aguda o hipotensión arterial hasta el shock, embolia arterial sistémica indigestión aguda o cursar totalmente silentes diagnosticándose fortuitamente como ocurre con pacientes diabéticos o tras intervenciones quirúrgicas con anestesia general; la muerte súbita es otra forma de presentación.
Electrocardiografía diagnóstica en el infarto de miocardio
Clasificar a los pacientes con dolor torácico en uno de los 3 grupos dentro de los 10 primeros minutos del arribo. Valoración inicial del electrocardiograma (ECG) de 12 derivaciones:
- Elevación del segmento ST, y bloqueo de rama izq. presumiblemente nuevo.
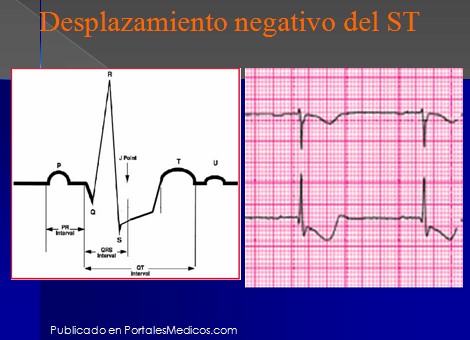
- Depresión del segmento ST o inversión de la onda-T: electrocardiograma fuertemente sospechoso de isquemia
- Electrocardiograma no -diagnóstico: sin cambios en el segmento S-T o en la onda-T
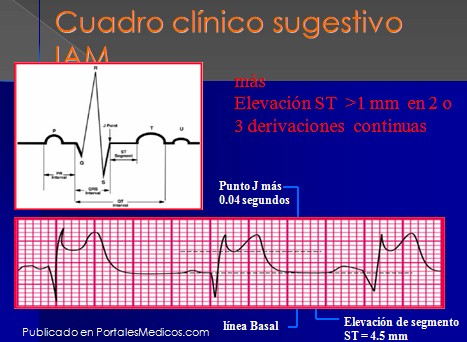
Ejemplos: Cuadro clínico sugestivo IAM más elevación segmento ST superior a 1 mm en 2 o 3 derivaciones continuas
Desplazamiento negativo del ST
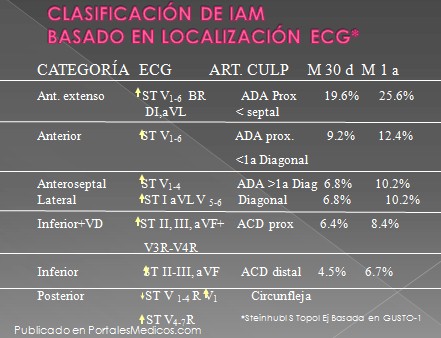
Clasificación del infarto agudo de miocardio basado en localización del electrocardiograma.
Diagnostico enzimático del infarto de miocardio.
CK total.
Hombres: 24 – 195 U/L.
Mujeres: 24 – 170 U/L.
CK-MB: 6 – 25% de la CK total.
Criterios diagnostico de infarto con ST elevado CK-MB 2 veces o más el valor normal.
En el infarto agudo de miocardio (IMA o IAM) sin ST elevado no necesariamente debe alcanzar ese nivel
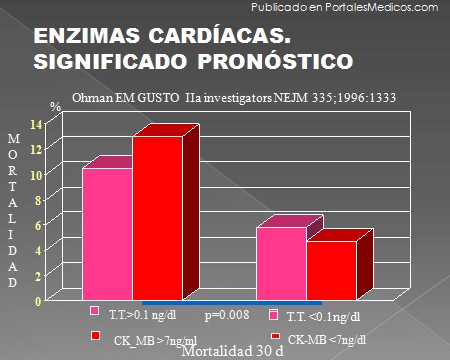
Marcadores enzimáticos en el IAM
Situación clínica - Comentario de la aportación de los marcadores cardiacos en el infarto.
Diagnóstico inicial - Tardío. De confirmación, elevación de ST fue transitoria o dudosa.
Diagnóstico retrospectivo - Situaciones complejas donde los datos iniciales son confusos.
Diagnóstico de tamaño - El pico de CK-MB se correlaciona con el tamaño del infarto.
Reinfarto - Nuevos episodios isquémicos en el curso del IAM.
Reperfusión exitosa - Pico precoz luego de administración de trombolítico.
Pronóstico - Determinación cuantitativa de Troponina T o I.
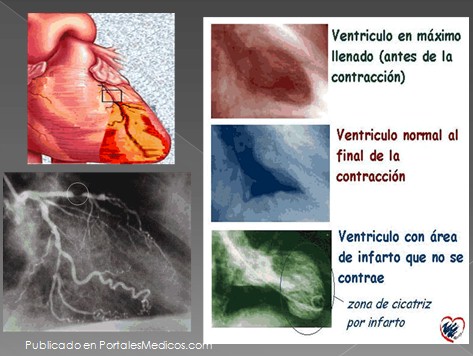
Ecocardiografía
+ función miocárdica
+ motilidad regional
+ trombos murales
+ daños estructurales
+ disección aórtica
Estudio hemodinámico: coronariografía, ventriculografía.
Infarto agudo de miocardio. Criterio diagnóstico de la OMS
. dolor torácico isquémico de más de 30 minutos de evolución
. cambios evolutivos en el electrocardiograma (ECG)
. incremento y reducción de marcadores cardíacos
. presencia de dos de los tres criterios mencionados
Infarto con elevación de ST
Ryan T. Update: Management of AMI JACC 1999;34:890-911:
+ dolor isquémico
+ elevación de segmento ST en dos derivaciones contiguas
+ nuevo bloqueo de rama izquierda
+ no se requiere onda Q
Manejo del IAM con ST elevado.
§ Disminuir el dolor.
§ Estabilidad hemodinámica
§ Disminuir el consumo de oxigeno.
§ Mantener y /o aumentar la perfusión miocárdica.
Fase prehospitalaria del IAM con elevación de ST (Consenso Uruguayo de Manejo del Infarto Agudo de Miocardio con
Elevación del Segmento ST Noviembre 2005)
§ Aspirina oral/masticable 250-500 milígramos
§ Vía venosa periférica
§ Electrocardiograma 12 derivaciones al primer contacto
§ Oxígeno suplementario si edema pulmonar o saturación de O2 ≤ 90%
§ Administrar nitrato s/l (nitroglicerina 0.35 o dinitrato de isosorbide 5 mg)
§ Si continúa con dolor: morfina i/v 3-4 mg
§ Traslado en ambulancia a Unidad de Medicina Intensiva
Infarto agudo de miocardio (IAM) sin ST elevado.
- Electrocardiograma: Inversión de la onda T (isquemia subepicárdica, onda T negativa y simétrica).
- Depresión del ST (lesión subendocárdica).
- Realizar marcadores enzimáticos para diferenciarlo de la angina inestable aguda.
Manejo inmediato.
- Ingreso en unidad de cuidados intensivos.
- Continuar la evolución y precisar riesgos.
- Monitorización cardiaca continua.
- Analítica sanguínea: hemograma, glicemia, creatinina, electrolitos, gasometría y CK-MB.
- Electrocardiograma diario
Electrocardiograma no diagnóstico o normal
Evaluación.
- Monitorización cardiaca continua.
- Electrocardiograma seriados cada dos horas.
- Marcadores cardiacos séricos.
- Alta si ausencia de signos de infarto agudo de miocardio (IMA o IAM) o síndrome coronario agudo, pasadas 8 a 12 horas.
Monitoreo (monitorización)
- Clínico
- Electrocardiográfico
- Oxímetro de pulso (pulsioxímetro)
- Ecocardiografía
- No vía venosa central
- No vía arterial
- No catéter pulmonar
Infarto Agudo de Miocardio. Tratamiento farmacológico
§ Oxígeno
§ Sedación y analgesia
§ Aspirina
§ Nitroglicerina
§ Agentes betabloqueantes
§ IECA
§ Estatinas
Síndrome coronario agudo.
Lo primero y lo más importante es la conducta ante el dolor. No perder tiempo en definir el tipo de cardiopatía.
Cinco estrategias y una conducta secuencial:
1. Reposo. Oxigenación. Aliviar el dolor.
2. Protección del área de penumbra isquémica.
3. Tratar problemas asociados desde el inicio.
4. Evaluar Trombolisis precoz en lugar acreditado.
5. Consideraciones para el traslado
Ante el dolor coronario agudo: NEMOTECNIA “REMONA”
REposo – Morfina – Oxígeno – Nitroglicerina - Aspirina
1. Primer principio terapéutico: Reposo. Oxigenación. Aliviar el dolor.
REPOSO ABSOLUTO
Traer los medios diagnósticos hacia el paciente. De no ser posible, prescindir de dichos medios.
OXIGENACIÓN
Por mascara o catéter nasal para mantener saturación entre 95 y 100%. Flujo 6 litros/min.
OPIÁCEOS
Indicación Inmediata si:
§ Dolor Intenso y Diaforesis.
§ Insuficiencia Cardiaca.
§ Ansiedad extrema.
Morfina: 3 mg EV cada 5 –10 min. Diluir 10 mg en 9 ml o 20 mg en 19 ml. Se debe usar DEMEROL (meperidina) si la frecuencia cardiaca es menor de 60 x min. 30 mg vía intravenosa cada 5 - 10 minutos (no más de 300 mg). Diluir 100 mg en 10 ml o 50 mg en 5 ml.
Hay que quitar el dolor; si hay hipotensión, se debe tratar con bolos de 100 ml de Solución Salina 0.9 % vía intravenosa evaluando y repitiendo.
NITROGLICERINA
Uso sublingual siempre que la intensidad del dolor lo permita. Se indica con TA sistólica > 100, si hay persistencia del dolor o hipertensión o signos de congestión pulmonar. Repetir dosis cada 5 minutos. Si no hay alivio, no demorar el uso de opiáceos y seguir con nitroglicerina (NTG) en infusión si tiene.
Usar en infusión para mejorar el dolor y aliviar el trabajo cardíaco, dosis 5 – 10 mg / min. Diluir 10 mg en 500 ml de Sol. Salina 0.9 % infusión vía intravenosa a 7 gotas por minuto hasta lograr respuesta. Vigilar tensión arterial. No usar si infarto agudo de miocardio (IMA o IAM) de ventrículo derecho.
2. Segundo principio terapéutico: Protección del área de penumbra isquémica
ANTIAGREGANTES PLAQUETARIOS: A.A.S (ácido acetilsalicílico). Tableta = 500 mg. Si no hay contraindicación. Dosis única: aproximadamente media tableta (250 mg)
HEPARINA: Para pacientes que no tienen criterios de trombolisis. Dosis inicial: 0.5 mg x Kg en bolo vía intravenosa. Infusión: 1 mg x Kg vía intravenosa para 24 horas.
BETABLOQUEADORES
Atenolol: 5 mg en Bolo vía intravenosa o usar 50 mg por vía oral.
Metoprolol: 5 mg en Bolo vía intravenosa o usar 20 mg por vía oral.
Propanolol: 1 mg en Bolo vía intravenosa o usar 20 mg por vía oral.
Seleccionar sólo uno y en dosis única.
Contraindicado en:
§ Frecuencia cardiaca menor de 70 latidos por minuto.
§ Tensión arterial sistólica (TAS) menor de 110 mm Hg.
§ Hipoperfusión periférica.
§ Insuficiencia cardíaca.
§ Bloqueo aurículo-ventricular (BAV).
§ EPOC, Asma.
3. Tercer principio terapéutico: Tratar problemas asociados desde el inicio.
Sedación y apoyo emocional: Habitación tranquila, ventilada e iluminada. Vigilancia médica y de enfermería constante. Crear ambiente seguro.
Diagnóstico precoz de la hipovolemia. Prevenir la hipotensión y la arritmia por bajo gasto con bolos de suero salino 0.9% 100 ml repetidos por vía intravenosa.
Situaciones clínicas.
§ Arritmias.
§ Hipotensión.
§ Hipertensión.
§ Fallo cardíaco.
§ Edema pulmonar.
§ Shock.
4. Cuarto principio terapéutico: Evaluar Trombolisis precoz en lugar acreditado.
Criterios de trombolisis
NO: AAS – betabloqueantes - heparina
SÍ: evaluar trombolisis PH en lugar acreditado. En su defecto: Primera atención – Estabilizar y evacuar para Trombolisis Precoz en centro acreditado (en estos pacientes usar aspirina y betabloqueantes, si no están contraindicados).
Después de la aspirina y el betabloqueante si no están contraindicados, diluir Estreptoquinasa B 1.5 millones de unidades en 100 ml de suero salino 0.9 % vía intravenosa en 30 minutos y monitorización constante del ritmo Cardíaco, vigilar arritmias de reperfusión y reacciones alérgicas. Si aparece hipotensión, tratar primero con CLNa.
Criterios de inclusión - criterios de exclusión
5. Quinto principio terapéutico: Consideraciones para el Traslado.
Continuar tratamiento intensivo
§ Aliviar el dolor con opiáceos.
§ Administrar oxígeno.
§ Disminuir trabajo cardíaco.
§ Vigilar aparición de síndrome de hipoperfusión.
§ Monitorización continua.
§ Mantener vena periférica.
Traslado precoz a la UCI. Tratamiento intensivo pre-uci. Realizar trombolisis cuanto antes. Unidad médica de traslado
Ambulancia Apoyo Vital Avanzado
ü No debe faltar personal calificado.
ü Tubo y laringoscopio.
ü Bolsa Autoinflable y ventiladores traslado.
ü Oxígeno, aspiración, Drogas, monitor con desfibrilador, oximetría de pulso.
Puede hacerse por vía aérea (avión o helicóptero)
Reperfusión del miocardio
Fibrinolisis: a 90 minutos: 50-70% de repermeabilización, a 24 horas: 90%
Angioplastia primaria: 80-90% de repermeabilización
Indicaciones para fibrinolisis
Consenso Uruguayo de Manejo del Infarto Agudo de Miocardio con elevación de Segmento ST
Clase I
§ En ausencia de contraindicaciones:
§ En ausencia de facilidades para efectuar terapéutica intervencionista
§ Iniciación de síntomas <12 horas
§ Elevación de ST≥0.1 mV en dos o más derivaciones contiguas
§ Nuevo bloqueo completo de rama izquierda (BCRI)
§ Infarto posterior verdadero
§ Síntomas 12-24 horas con isquemia en curso
Infarto Agudo de Miocardio y trombolisis. Contraindicaciones
Absolutas
Ø Accidente cerebrovascular (AVC) hemorrágico
Ø Tumor intracraneano
Ø Hemorragia activa (se excluye menstruación)
Ø Sospecha de disección aórtica
Relativas
Ø Hipertensión severa (superior a 180/110)
Ø Historia de accidente cerebrovascular
Ø Warfarina previa (INR>2-3)
Ø Trauma reciente (2-4 semanas)
Ø Reanimación prolongada (>10 minutos)
Ø Cirugía mayor en las últimas 3 semanas
Ø Punciones vasculares no complicadas.
Ø Hemorragia interna reciente (2-4 semanas)
Ø Ulcera péptica activa
Ø Embarazo
Manejo de la Glicemia
Base fisiopatológica: Incremento de catecolaminas à Insulina baja à Cortisol alto à Sensibilidad a insulina baja à Aumento de ácidos grasos libres= injuria isquémica.
Recomendaciones: Administrar insulina en infusión a los pacientes con hiperglicemia durante las primeras 48 horas
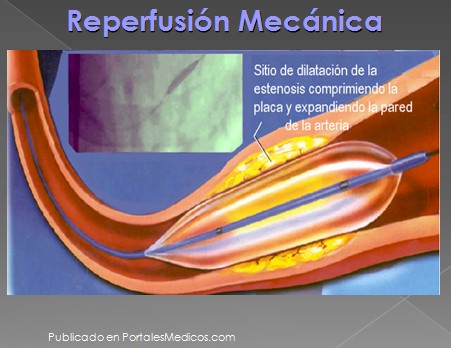
Reperfusión Mecánica
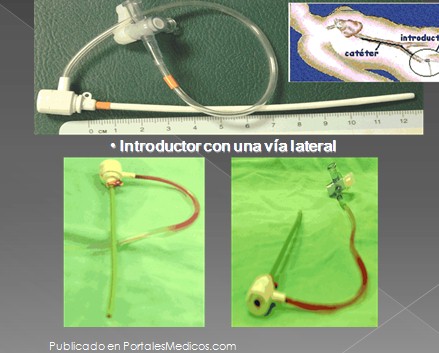
Introductor con una vía lateral
Angina aguda o infarto agudo de miocardio (IMA o IAM) (síntesis organizativa)
Dolor sugestivo à evaluación de síntomas y signos
§ Negativo: tratamiento
§ Positivo: REMONA – electrocardiograma (ECG) – betabloqueantes – trombolisis
Si no hay criterio de trombolisis
1. Alivio del dolor. nitroglicerina (NTG) sublingual. Opiáceos. Nitroglicerina endovenosa.
2. Oxígeno.
3. Monitorización.
4. Apoyo emocional.
5. ASA si no hay contraindicaciones.
6. Electrocardiograma (ECG).
7. Considerar Beta bloqueadores inicial según electrocardiograma si no hay contraindicación.
8. Heparina, bolo inicial e infusión si no hay contraindicación y no corresponda trombolisis con estreptoquinasa.
9. Problemas severos asociados:
ü Hipovolemia: CLNa 0.9 %.
ü Arritmias según protocolos.
ü Fallo cardíaco ver protocolo.
