A pesar de los avances terapéuticos, la mortalidad del shock séptico sigue siendo muy elevada. En niños el tratamiento agresivo precoz de la sepsis con una antibioterapia adecuada y expansión con líquidos y fármacos vasoactivos es el factor más importante para disminuir la mortalidad, presentamos conceptos sobre shock séptico, clasificación y tratamiento en pediatría según los criterios actuales.

Shock séptico en Pediatría.
Dr. David Reina Álvarez.
Msc. en urgencias y emergencias médicas. Especialista en Pediatría. Pediatra intensivista. Profesor instructor.
Si desea descargar la serie de diapositivas en su ordenador, haga clic en el enlace “Shock septico Pediatria.ppt”, al final del artículo.
Resumen.
A pesar de los avances terapéuticos, la mortalidad del shock séptico sigue siendo muy elevada. En niños el tratamiento agresivo precoz de la sepsis con una antibioterapia adecuada y expansión con líquidos y fármacos vasoactivos es el factor más importante para disminuir la mortalidad, presentamos conceptos sobre shock séptico, clasificación y tratamiento en pediatría según los criterios actuales.
Shock Séptico en Pediatría. Hospitalizaciones pediátricas.
· Aproximadamente el 25% de todas las admisiones hospitalarias son por infecciones.
· El 5% de los niños ingresados por patologías no infecciosas pueden adquirir una infección nosocomial.
Sepsis
Está caracterizada por la asociación del síndrome de respuesta inflamatoria sistémica (SRIS) con un sitio de infección demostrado, aunque el hemocultivo no sea necesariamente positivo.
Criterios de Bone (1991) reafirmados por 2001 International Sepsis Definitions Conference
Infección: respuesta Inflamatoria a la presencia de microorganismos o la invasión de tejidos del huésped normalmente estériles
Bacteriemia: Presencia de bacterias viables en la Sangre
Carcillo J.A. Crit Care Clin. 2003 Jul; 19(3): 413 - 40
S.I.R.S. Respuesta inflamatoria Sistémica a diversas agresiones clínicas graves.
Está caracterizada por dos o más de los siguientes hechos:
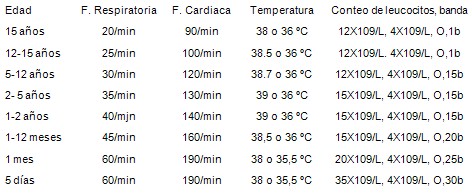
· Temperatura > 38 şC ó < 36 şC
· Frecuencia Cardiaca > 90 latidos / minuto
· Frecuencia Respiratoria > 20 respiraciones/ minuto ó PaCO2 < 32 Toor
· Leucocitos >12.000 ó <4.000/mm3, ó más de 10% de cayados
S. I. R. S. (Fischer y Fanconi 1996). Adecuación de parámetros a los diferentes grupos de edad
Sepsis Severa
Uniformemente definida como sepsis asociada a disfunción orgánica. La mayor parte de la literatura pediátrica incluyen la hipertermia o hipotermia, taquicardia (puede estar ausente en pacientes hipotérmicos), la evidencia de infección y al menos uno de los siguientes signos:
· Alteraciones del estado mental
· Hipoxemia
· Pulsos saltones
· Incremento del lactato.
Shock séptico
Definido como infección con hipertermia o hipotermia, taquicardia (puede estar ausente en hipotermia) y alteración del estado mental, en presencia al menos de uno, pero usualmente más, de los siguientes signos:
Llenado capilar relampagueante (Shock caliente)
Prolongación >2 segundos del llenado capilar (Shock frío)
Disminución de los pulsos periféricos comparados con el central (Shock frío)
Extremidades frías o moteadas (Shock frío)
Disminución de la diuresis < 1 ml/Kg/h
Hipotensión: No es necesaria para el diagnóstico del Shock Séptico. Es Tardía (Shock Descompensado).
Medicine Clinical Guidelines for hemodynamic support of neonates and children with septic shock. (Jun. 2002)
Definió actualmente el Shock acorde a la respuesta terapéutica:
· Shock Refractario a Fluidos/Resistente a Dopamina
· Shock Resistente a Catecolaminas
· Shock Refractario
Fallo Multiorgánico
· Definido como todo paciente con más de un órgano en fallo
· A mayor número de órganos en fallo, mayor riesgo de mortalidad
· Más frecuente en pacientes con Shock Séptico en que hubo demora en la resucitación y/o terapia inadecuada
· Puede observarse también en pacientes con inmunodeficiencia primaria o adquirida la cual impide la erradicación de la infección.
Shock Séptico. Consecuencias cardiovasculares
· Disfunción miocárdica.
· Alteraciones del tono vascular.
· Anomalías de la permeabilidad capilar.
· Metabolismo y liberación de O2 anormal.
Tabbut S.Crit Care Med 2001;10:1-13.
Disfunción miocárdica
Se desarrolla en casi todos los pacientes con Shock séptico.
Descenso del índice de trabajo sistólico de ventrículo izquierdo en pacientes después de la reanimación con volumen
Jardin F et al.Crit Care Med 1990;18:1055-1060
En el shock séptico el gasto cardiaco (GC) se mantiene por:
· Aumento de las presiones intramiocárdicas.
· Taquicardia.
· Dilatación ventricular.
Martin C et al.Crit Care Med 1999;27:1708-1713
Shock Séptico. Cardiodepresión (2 Teorías)
A.- Descenso global de la perfusión miocárdica ® daño isquémico. En niños con choque séptico por meningococo los niveles de Troponina CI, correlacionan inversamente con la fracción de eyección del ventrículo izquierdo (FeVI). Estudios en adultos con choque séptico han demostrado un flujo coronario N o ↑, con ↓ de la extracción de O2 (metabolismo anormal del miocito más que liberación inadecuada de O2). Isquemia miocárdica celular secundaria a anomalías microcirculatorias (?).
B.-Substancias depresoras de miocardio:
· Atenúan la respuesta a catecolaminas.
· Atenúan la respuesta contráctil.
Wiggers CJ et al.Am Heart J 1947;33:633-650.
Parrillo JE et al.J Clin Invest 1985;76:1539-1553.
El ventrículo izquierdo (VI) en Sepsis y Shock Séptico
· La disminución de la contractilidad es el factor principal de la depresión miocárdica en sepsis.
· Existen evidencias recientes de que las anomalías de distensibilidad cardiaca pueden ser también importantes (disfunción diastólica).
· La depresión miocárdica alcanza su pico en los primeros días del shock séptico y se resuelve en 7 a 10 días en los sobrevivientes.
Myocardial Dysfunction in Septic Shock. Crit Care Clinics 2000;16:1-28
Otras causas de cardiomiodepresión en shock séptico
· Acidosis.
· Anemia.
· Hipoxemia.
· Hipocalcemia.
· Hipofosfatemia.
Shock Séptico
Solo 1 de cada 5 de los niños con shock séptico refractario a líquidos son hiperdinámicos, los otros 4 hipodinámicos.
Como los adultos, los niños con shock séptico hipodinámico son capaces de mantener el gasto cardiaco durante el tratamiento con vasopresores, algunos sin embargo necesitan Inotrópicos.
La disfunción miocárdica progresiva es la causa más común de shock séptico persistente en niños (a diferencia de los adultos, que es la vasoparálisis).
Tratamiento del shock séptico
A pesar de los avances terapéuticos, la mortalidad del shock séptico sigue siendo muy elevada.
En niños el tratamiento agresivo precoz de la sepsis con una antibioterapia adecuada y expansión con líquidos y fármacos vasoactivos es el factor más importante para disminuir la mortalidad
El tratamiento de la sepsis se centra en tres aspectos:
· Eliminación del microorganismo con tratamiento antibiótico o antifúngico.
· Tratamiento de las consecuencias de la respuesta inflamatoria.
· Mantenimiento de los órganos y sistemas dañados secundariamente.
Support of neonates and children with septic shock.(Jun 2002)
Debe Garantizarse una Inmediata Resucitación (1Ş Hora) mediante:
· Optimización Vía aérea y Respiración
· Resucitación con Volumen
· Terapia Cardiovascular
· Tratamiento de la Insuficiencia
· Adrenal
· Tratamiento Antibiótico
Carcillo J.A. Crit Care Clin. 2003 Jul; 19(3): 413 - 40
Vía Aérea y Respiración
· Recién nacidos y niños requieren de Ventilación mecánica en más del 80% de los casos para mantener saturación superior al 95%
· Realizar reanimación e intubación según normas de RCP
· Guiarse por el cuadro clínico (distrés respiratorio, inestabilidad hemodinámica), no por gasometría
· Ventilación Mecánica: Para la intubación se pueden utilizar fármacos con poco efecto depresor miocárdico, como el etomidato o la ketamina.
· Seguir la estrategia de la Ventilación Protectiva
Ventilación Protectiva
Utilización de bajos volúmenes tidales de 6 a 8 ml/kg, evitar valores de presión meseta o plateau por encima de 35 cm de H2O.
Hipercapnia permisiva manteniendo un pH por encima de 7.25 siempre y cuando exista una estabilidad hemodinámica y metabólica contraindicada en la hipertensión endocraneana y en la pulmonar.
Accesos vasculares
Para ello es necesaria la canalización rápida de una vía venosa de grueso calibre (si es posible dos), y/o una vía venosa central si existe shock. En los lactantes en shock puede ser muy difícil la canalización de una vía venosa periférica. En estos casos puede estar indicada inicialmente, previa sedación por vía intranasal o rectal, la canalización de una vía intraósea o una vía venosa central.
Shock séptico. Resucitación con volumen.
Se requiere resucitación agresiva con volumen (20 – 60 ml/Kg de cristaloides o coloides en los primeros 15 minutos). Algunos niños han necesitado hasta 200 ml/Kg en la 1Ş hora. Si no hay respuesta y la presión venosa central (PVC) es menor de 10-12 mmHg se realizará nueva expansión y si la presión venosa central (PVC) es superior se iniciará la perfusión de fármacos vasoactivos
Vigilar y si ocurre lo siguiente no proseguir:
· Aumento de tamaño del hígado
· Aparición de estertores crepitantes
· Ritmo de galope
Medir calcio y glucosa, debe evitarse la hipocalcemia y la hipoglucemia, esta última por las devastadoras consecuencias sobre el sistema nervioso central (SNC).
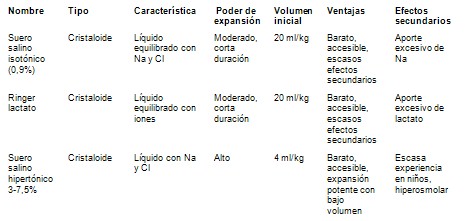
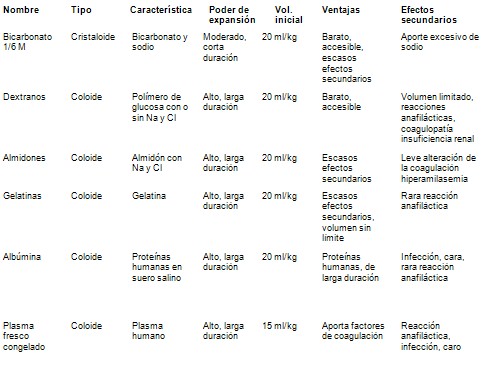
Tipo de líquidos usados en el tratamiento del shock séptico en Pediatría
· Se puede iniciar la expansión con cristaloides (suero salino o Ringer), ya que son accesibles, baratos y con escasos efectos secundarios.
· El bicarbonato 1/6 M solo se debe utilizar en shock con acidosis metabólica importante.
· Los coloides se pueden utilizar en el shock que no mejora con cristaloides.
· En algunos estudios se ha utilizado suero salino hipertónico al 3-6% o dextrano-70 al 6% más ClNa al 7,5%. Los sueros hipertónicos tienen la ventaja de conseguir igual expansión con menor volumen de líquidos (4 ml/kg),hay que administrarlos por vía central debido a su elevada osmolaridad y pueden producir hipernatremia e hipercloremia.
· El plasma fresco congelado debe quedar reservado para los niños con shock y coagulopatía de consumo, y el concentrado de hematíes cuando el hematocrito sea inferior al 30%.
· Hay pocos estudios que comparen la eficacia de los cristaloides y coloides en el shock séptico en niños
TablaIV: Líquidos utilizados en el tratamiento del shock séptico en niños.
Terapia cardiovascular en el shock séptico
Ceneviva y col. encontraron que a diferencia de los adultos, que tienen predominantemente Shock con alto gasto cardiaco (GC) / resistencias vasculares sistémicas (RVS) disminuidas, los niños con Shock refractario a fluidos/ resistente a Dopamina tienen variedad de estados hemodinámicos:
Bajo gasto cardiaco (GC) - Alta resistencia vascular sistémica (RVS) (60%)
Bajo gasto cardiaco (GC) - Baja Alta resistencia vascular sistémica (RVS) (20%)
Alto gasto cardiaco (GC) - Baja Alta resistencia vascular sistémica (RVS) (20%)
Estos estados pueden cambiar con el tiempo
También a diferencia de los adultos:
· La muerte por Shock está más comúnmente asociada a fallo cardiaco progresivo y no a fallo vascular
· Recién nacidos, lactantes y niños son frecuentemente insensibles a la dopamina o dobutamina y responden a epinefrina (Shock frío) o Norepinefrina (Shock caliente)
· Los adultos pueden duplicar la FC y mejorar el gasto cardiaco, pero los recién nacidos no pueden; dependen del incremento del tono vascular para mantener la presión sanguínea
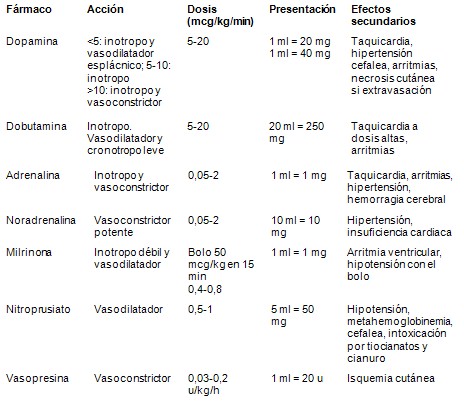
Fármacos vasoactivos
Efecto: mejoran la disfunción miocárdica y el gasto cardiaco. Redistribuyen el flujo sanguíneo hacia los órganos vitales.
Indicaciones: en el shock séptico que no responde a la expansión inicial con líquidos. En el niño deben utilizarse precozmente.
Tipos: El fármaco más utilizado inicialmente en niños es la dopamina a 5 mcg/kg/min, que se aumenta de 5 en 5 mcg/kg/min hasta 20 mcg/kg/min según la respuesta. Si no mejora se añade dobutamina (5 -15 mcg/kg/min), adrenalina (0,05-2 mcg/kg/min) y/o noradrenalina (0,05-2 mcg/kg/min) hasta conseguir una tensión arterial y una perfusión tisular adecuadas.
Tabla V: Fármacos vasoactivos en el shock séptico en la infancia.
Insuficiencia Adrenal en el shock séptico
Falta de respuesta a la epinefrina o norepinefrina puede ser causada por insuficiencia adrenal o deficiencia tiroidea. Niños con riesgo de esta condición:
· Meningococemia o púrpura fulminante
· Tratamiento esteroideo anterior con corticoides
Tratamiento de la insuficiencia adrenal
Dosis: no se sabe cuál es la dosis más adecuada para el tratamiento de la insuficiencia suprarrenal secundaria a la sepsis. Las dosis utilizadas varían de 1-2 mg/kg/6-8 h de hidrocortisona hasta 2 mg/kg en bolo inicial, continuando con una perfusión continua de 0,2 mg/kg/h. Se recomienda mantener el tratamiento durante 5 a 7 días o hasta la resolución de cuadro clínico, con disminución progresiva posterior.
Antibióticos en el shock séptico
Los antibióticos son necesarios para la erradicación de la Infección, pero nunca deben anteponerse a la resucitación de volumen y cardiovascular
El tratamiento antibiótico se debe iniciar lo antes posible, por vía intravenosa y a dosis altas, utilizando inicialmente antibióticos de amplio espectro.
Tabla VI: Tratamiento antibiótico empírico de la sepsis en niños mayores de un mes. Foco – Antibiótico
Ninguno, respiratorio o urinario - Cefalosporina de 3Ş generación (cefotaxima, ceftriaxona)
Sistema nervioso central - Asociar vancomicina o teicoplanina si se sospecha neumococo resistente
Abdominal - Añadir metronidazol o clindamicina
Ninguno en paciente tratado previamente con antibiótico empírico - Imipenem
Medidas generales
Mantener normotermia
La hipotermia es un factor de riesgo de mortalidad en los pacientes sépticos. Los niños, sobre todo los lactantes, tienen mayor riesgo de hipotermia debido a su relativa mayor superficie corporal y a un peor control de la regulación térmica. Por ello es importante asegurar un ambiente térmico neutro y calentar de forma activa si existe hipotermia
Sedación y analgesia
Para adaptación a la ventilación mecánica y disminución del consumo calórico. En los niños con shock séptico es necesario titular las dosis de sedantes cuidadosamente por el mayor riesgo de hipotensión.
Corrección de trastornos electrolíticos
Acidosis metabólica
La acidosis secundaria a la hipoperfusión deprime la función miocárdica y disminuye el efecto de los fármacos inotrópicos. En caso de acidosis grave (pH inferior a 7,2), está indicada la administración de bicarbonato 1M (1-2 mEq/kg/dosis) o la utilización de sueros bicarbonatados.
Hipocalcemia
La hipocalcemia es frecuente en el shock séptico tanto en adultos como en niños, y está relacionada con un aumento de los precursores de la calcitonina. En estos pacientes la administración de calcio puede mejorar la tensión arterial por efecto vasoconstrictor y la contractilidad ventricular, sin incrementar las necesidades de oxígeno.
Alteraciones de la glucemia
La hipoglucemia es más frecuente en lactantes pequeños. En adultos y niños mayores críticamente enfermos la hiperglucemia se ha asociado con mayor mortalidad, y en algunos estudios en adultos la corrección de la hiperglucemia de estrés con perfusión de insulina ha mejorado el pronóstico.
Protección gástrica
Los niños con sepsis, sobre todo si presentan coagulación intravascular diseminada tienen mayor riesgo de hemorragia digestiva por lesión aguda de la mucosa gástrica. Por ello deben recibir tratamiento profiláctico con ranitidina 2-4 mg/kg/día una vez al dia y/o sucralfato.
Nutrición
Salvo que exista daño intestinal grave se puede iniciar en las primeras 24-48 horas la nutrición enteral, sin pretender inicialmente alcanzar un aporte calórico completo. La nutrición enteral es generalmente bien tolerada, permite mantener la funcionalidad intestinal y disminuir el riesgo de fallo multiorgánico.
Transfusión racional de hemoderivados
La transfusión de hematíes aumenta el transporte de oxígeno a los tejidos, pero puede también liberar gran cantidad de citokinas proinflamatorias. Aunque no existen estudios comparativos el consenso de expertos recomienda mantener en los niños con sepsis grave y shock séptico una hemoglobina superior a 10 g/dl
Tratamiento de la insuficiencia renal
Las técnicas de depuración extrarrenal continua no solo actúan depurando urea y creatinina, sino que mejoran la hemodinámica al disminuir la precarga y eliminar líquidos y mediadores inflamatorios. Estas técnicas deben iniciarse precozmente en los niños con sepsis con diuresis insuficiente, independientemente de las cifras de urea y creatinina, sin esperar al desarrollo de una insuficiencia renal oligoanúrica.
Tratamiento de la coagulación intravascular diseminada (CID)
Anticoagulantes
La proteína C humana activada recombinante (drotrecogina-alfa activada) a dosis de 24 mcg/kg/h en perfusión continua durante 96 h, ha demostrado disminuir en un 19% el riesgo relativo de muerte y en un 6% la mortalidad en un estudio multicéntrico en adultos con sepsis grave, siendo el efecto mayor en los pacientes más graves.
El fármaco aumenta el riesgo de sangrado en pacientes con trombopenia, y un 2,5% presenta hemorragia intracraneal. En niños existe todavía poca experiencia pero su farmacocinética, seguridad e incidencia de efectos secundarios es similar a la descrita en adultos
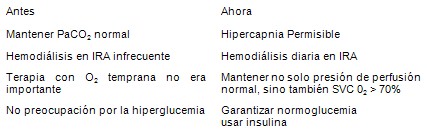
Cambios en el manejo del Shock Séptico y disfunción multiorgánica (DMO)

Cambios en el manejo del Shock Séptico y DMO