Estudio cuyos objetivos específicos son: determinar la frecuencia de los niños cardiópatas según: Sexo y Grupo de edades, identificar los niños cardiópatas según el estado nutricional, socioeconómico y social, antecedentes familiares de cada uno de ellos, Identificar las enfermedades asociadas en los niños cardiópatas, implementar un modelo de acción comunitaria hacia los niños cardiópatas, establecer la red Cardiovascular Pediátrica y promover la Rehabilitación Cardiovascular Pediátrica Ambiental.
Fundamentación del programa de rehabilitación cardiovascular pediátrica en la parroquia los tacariguas.
Introducción
La Parroquia de Los Tacariguas es una extensión perteneciente al Municipio Girardot, con una población heterogénea densa dentro de dicho Municipio a diferencia de otras Parroquias; socioeconómicamente es una población deprimida y en cierta medida marginada con un alto índice de pobreza crítica y de delincuencia por lo que es considerada una zona roja, los servicios médicos anteriores en modo alguno sirvieron para enfrentar los disímiles procesos de morbilidad que padecen sus habitantes.
Entre sus características de marginación, la Parroquia tiene una población flotante importante que ha motivado la afluencia de un número considerable de personas con ciertas afecciones que han venido a incrementar las necesidades de salud del Municipio y además han aumentado la morbi-mortalidad de enfermedades crónicas no trasmisibles dentro de las cuales se encuentran con alta incidencia las afecciones cardiovasculares pediátricas destacándose dentro de este grupo las cardiopatías tipo cianógenas y no cianógenas con alto riesgo médico y quirúrgico lo cual requiere implementar la pesquisa de signos y síntomas de prepatogenicidad para activar soluciones inmediatas, mediatas y tardías para disminuir las complicaciones y lograr con ello la meta de salvaguardar la salud de todos estos niños.
La Misión Barrio Adentro insertada en el corazón de la población Venezolana, barrio por barrio y familia por familia, busca enfrentar de inmediato en el terreno los problemas de salud y lograr una mejora del nivel y calidad de vida de esta población, para lo cual ha venido desarrollando múltiples actividades tanto profilácticas como terapéuticas y sociales de contenido masivo, pero aún así insuficientes para cubrir este tipo de patologías cardiovasculares por su alta incidencia poblacional aproximadamente de 8 por cada mil nacidos vivos) y además debido a lo cuantioso de los recursos necesarios, el personal técnico especializado requerido y el riesgo inherente de los tratamientos, representa un problema de la salud pública en nuestro país que necesita ser enfrentado de inmediato.
Como bien puede apreciarse, aunque el plan de acción se presente por separado y en orden secuencial algunas de sus acciones, ello no significa que una es previa a la otra de forma rígida sino que por la dinámica del proceso algunas de ellas tienen necesariamente que programarse previamente para así llegado el momento proceder a su aplicación, como por ejemplo las evaluaciones y las etapas de la rehabilitación física o medicamentosa, y por tanto se debe contar en el momento oportuno con los medicamentos y con los medios físicos para su aplicación.
En el equipo de trabajo creado se consideró la especialidad y experiencias de cada uno de sus integrantes así como su rol dentro del programa, a fin de contar con el equipo básico imprescindible multidisciplinario según los objetivos trazados dentro del programa.
Objetivo General
Caracterizar algunos de los factores de riesgo en los niños cardiópatas de Barrio Adentro en menores de 18 años pertenecientes a los consultorios de Barrio Adentro de Los Tacariguas durante el periodo de Junio a Agosto de 2008
Objetivos Específicos
- Determinar la frecuencia de los niños cardiópatas según: Sexo y Grupo de edades
- Identificar los niños cardiópatas según el estado nutricional, socioeconómico y social, antecedentes familiares de cada uno de ellos.
- Identificar las enfermedades asociadas en los niños cardiópatas.
- Implementar un modelo de acción comunitaria hacia los niños cardiópatas.
- Establecer la red Cardiovascular Pediátrica
- Rehabilitación Cardiovascular Pediátrica Ambiental.
Metódica
Para la realización de dicho estudio se aplicara una historia clínica y encuesta. (Ver Anexo)
A los pacientes niños cardiópatas desde diagnosticados desde Junio hasta Agosto del 2008. Dicha encuesta recogerá distintos tipos de variables acorde a los objetivos trazados.
Operacionalización de las variables
Para cumplir el objetivo 1:
Variable: Edad
Escala: 0 – 4, 5 – 9, 10 – 14
Definición Operacional: Años cumplidos
Variable: Sexo
Escala: Masculino y Femenino
Definición Operacional: Sexo Biológico
Fundamentación del programa de rehabilitación cardiovascular pediátrica en la parroquia los tacariguas
Problema
Problema Social de Salud: La Rehabilitación Cardiovascular Pediátrica en la población de la Parroquia Los Tacariguas del Municipio Girardot.
Población Seleccionada: La población seleccionada es la propia población de 0 a 14 años la Parroquia Los Tacariguas.
Programa establecido para el seguimiento y captación de niños cardiópatas en la comunidad.
- Ingreso a Barrio Adentro I. Historia Clínica.
- Dispensarización del grupo de riesgo.
- Búsqueda y captación de los niños cardiópatas.
- Selección del médico tutor de Barrio Adentro.
- Canalización y preparación de presentación a Barrio Adentro II.
- Presentación de caso clínico a Barrio Adentro III: Centro Cardiológico Bolivariano Aragua.
- Referencia a Unidad de Apoyo de Centro Cardiológico Bolivariano Aragua, inclusión en la red de enlace para su evaluación por cardiólogo pediatra y decisión quirúrgica. Seguimiento del caso clínico.
- Establecer enlace con Centro Cardiológico Infantil Latinoamericano Dr. Gilberto Rodríguez Ochoa (Caracas).
- Seguimiento del caso clínico.
- Evaluación mensual de niños cardiópatas.
- Ingreso al programa de Rehabilitación Cardiovascular Pediátrica Ambiental.
- Educación Integral de la familia.
Cronograma de actividades para la aplicación inmediata del programa de rehabilitación cardiovascular pediátrica
- Dispensarización de la población de niños cardiópatas de la Parroquia Los Tacariguas.
- Procesamiento y caracterización de la población dispensarizada.
- Seleccionar y diseñar los instrumentos para la evacuación y estratificación de la población.
- Acondicionamiento de las condiciones previas para llevar a vías de hecho las terapias tanto medicamentosas como de Terapia Física.
- Aplicación del tratamiento terapéutico medicamentoso.
- Desarrollo del programa de rehabilitación cardiovascular a través del programa de terapias física ambiental propuesto.
Fundamentación
La vida se desarrolla en una constante confrontación con las resistencias rígidas de la naturaleza, es a partir de esa confrontación que se desarrollan los mecanismos adaptativos necesarios o se crean las condiciones fisiopatológicas para el surgimiento de una enfermedad, así lo describió Jean Selye en sus teorías sobre el estrés biológico, descubre que el organismo en busca del equilibrio transita por una serie de reacciones inespecíficas y cambios, proceso al cual denomino Síndrome General de Adaptación, así mismo destaca concluyentemente a partir de sus investigaciones que lo general es el Síndrome y no la adaptación, y que todo cuanto altere la homeostasis orgánica genera estrés y por tanto provoca un desplazamiento de los mecanismos homeocinéticos en busca de alcanzar un nuevo equilibrio aún cuando las condiciones internas estén alteradas, destaca que tanto una sustancia química, un cambio en la temperatura, un cambio en el régimen de esfuerzos, un cambio en el metabolismo como un cambio en la regulación nerviosa entre otras, generan alteraciones funcionales de los distintos sistemas orgánicos básicos, creándose un estado de heterocronismo orgánico generando respuestas agudas que una vez repetidas dan lugar a una fase resistiva en la cual comienzan a operar y a establecerse respuestas y mecanismos inespecíficos que bien pueden generar la adaptación denominada “EUTRÉS” o bien el “DISTRÉS” o estado mórbido causante de la enfermedad.
La inespecificidad de los cambios que operan a través del síndrome obedece a las condiciones orgánicas individuales a los mecanismos reflejos creados, así como a la aptitud homeocinética del sujeto, es decir, que la respuesta del sujeto ante el agente estresante está determinado por factores genéticos y por factores históricos a partir de los cuales se crean y desarrollan las capacidades adaptativas. Genéticamente heredamos aptitudes homeocinéticas y capacidades homeocinéticas según raza, sexo, combinaciones de razas y aportes de las generaciones que procrean, mientras que el factor histórico está determinado por lo que hacemos en la vida, por la dieta que cuidamos, el ejercicio que realizamos, la higiene que mantenemos, etc. En este aspecto, las enfermedades contraídas actúan afectando las capacidades, igualmente el alcoholismo, la drogadicción, etc.
Por tanto, todo trabajo encaminado a lograr en la persona el desarrollo de “APTITUDES HOMEOCINÉTICAS” O “CAPACIDADES FÍSICAS” necesariamente tiene que transitar por el estrés biológico y el llamado Síndrome General de Adaptación. Como bien se conoce los mecanismos que se desencadenan a través de este Síndrome son muy variados debido a la integración funcional del organismo y a la forma en que estos interactúen lo cual hace ver necesariamente el organismo como un todo. Dada la naturaleza bioquímica de los cambios y a su multifactoriedad no es posible tratar su desarrollo sino es bajo una óptica en la cual interactúen y se complementen dichos cambios, es por ello, que la búsqueda de un desarrollo o mejora de determinada función, del desarrollo determinado órgano o tejido, del desarrollo de capacidades, etc. Transita por la adaptación y por los cambios de los distintos tejidos, órganos, sistemas y en dependencia de ello así será la cualidad física que se manifieste y trabaje.
En la rehabilitación cardiovascular lógicamente la dirección en el trabajo se dirige hacia la adaptación del corazón a los esfuerzos, lo cual se traduce en un incremento de sus cavidades, en una mejora en la conducción y regulación nerviosa, tanto a nivel del propio órgano como vegetativa, como en una modificación del volumen sanguíneo minuto del gasto cardiaco y de la adaptación homeocinética en general, interactúan y responde ante las modificaciones que por esfuerzos físicos tienen lugar los cambios a los que se enfrenta el organismo en su búsqueda por el isocronismo orgánico son muy variados y siempre implicarán interacciones entre tejidos, órganos, sistemas y todo trabajo encaminado a tal equilibrio necesariamente tendrá que provocar y desatar mecanismos que lleven a tal integración; este aspecto tan esencial es el que más dificultades ha encontrado por su complejidad para proporcionar de manera artificial todas las incidencias tanto externas como internas que demandan las especificaciones de los procesos biológicos y las condiciones heterocíclicas de los procesos bioquímicas.
Cuando un paciente se somete a la rehabilitación cardiovascular independientemente de la interdisciplinariedad del proceso (psíquico-clínico-físico-social) la carga fundamental para la adaptación del órgano lo llevan los esfuerzos físicos a través de un programa de entrenamiento físico, el cual generalmente se desarrolla en centros asistenciales, institutos, gimnasios o áreas deportivas como habitual; las condiciones del entrenamiento varían sustancialmente entre uno y otro lo cual depende del régimen establecido, de las condiciones ambientales de la predisposición del paciente y de la forma en que puedan interactuar otros factores no contenidos en el trabajo físico planificado como puede ser la humedad ambiental, la incidencia de las radiaciones infrarrojas y ultravioletas, la presión parcial del oxígeno. Los factores que en determinados escenarios pueden actuar sinérgicamente y favorecer una rápida y variada adaptación, escapan al dominio del técnico en las condiciones actuales de rehabilitación, además no lo hemos mencionado pero la yatrogenia que genera el proceso quirúrgico, verse internado en centros hospitalarios sobre todo a corta edad, el limitarse de actividades libres y de juegos en distintos escenarios tanto recreativos como naturales, más el miedo, crean una minusvalía capaz de limitar e impedir el buen desarrollo del proceso de desarrollo natural según la edad de la rehabilitación y con ello, dejar secuelas irreparables que marcarían una discapacidad de por vida en quien transite por estos estados, vale recordar que cuando se enfrenta un proceso terapéutico se hace enfrentado a el enfermo que es cuerpo y alma y no solo la enfermedad como entidad.
Cuando pensamos en la rehabilitación cardiovascular pediátrica ambiental lo hacemos pensando en una rehabilitación que tenga lugar en los escenarios naturales frecuentes con que cuenta Venezuela, por su belleza, por su geografía, por su diversidad de climas y en la diversidad de medios terapéuticos naturales con que se puede contar e integrar quizás poco frecuentes con tal incidencia en el mundo, tales como, la Talasoterapia, la Climaterapia, la Hidroterapia, propiamente la Fototerapia, etc. Y a eso se le suma la recreación física terapéutica con su diversidad de formas entre otras, que nos permitan profesionalmente y con conocimiento de todas las incidencias planificar y dirigir el proceso de rehabilitación, sin afectar con ello el normal desarrollo del sujeto y su libre realización, que transite por los esfuerzos pero de una manera distinta tal como lo preconizaba el método de gimnasia natural de Hebert como por ejemplo caminando y venciendo obstáculos naturales, saltando cuando las condiciones lo permitan cargar objetos de determinados pesos y trasladarlos dándole tareas que exijan desarrollar rasgos del carácter, sentimientos y valores humanos que lo integran a la sociedad en que vive, que se enfrente a las condiciones atmosféricas, que cuide su entorno desarrollando actividades comunitarias según su capacidad pero inmerso en ellas, que sea amante de la naturaleza y que sienta el placer de vivir, de luchar y verse igual a los demás pero con una participación activa en el tratamiento muy distinta a otros métodos de rehabilitación cardiovascular aplicados en la actualidad.
A continuación haremos una breve fundamentación de los medios naturales propuestos y sus efectos como parte del programa de rehabilitación.
Climatoterapia
Concepto: Parte de la climatología médica que se dedica al estudio del efecto terapéutico de los distintos tipos de climas sobre el hombre.
Efectos de los distintos tipos de clima.
Los efectos se pueden agrupar en dos grandes categorías:
* Efectos sedantes
* Efectos estimulantes
Tipos de climas y características.
* Clima de Llanura: Altitud: Altura menos de 600 metros régimen térmico estable. Acción sedante. Refuerza la acción cardiorrespiratoria y metabólica en general. Es el clima ideal para la cura climática.
* Clima de media montaña: Altitud: Entre 600 y 1000 metros. Acción estimulante de todas las funciones corporales. Aumenta la actividad cardiaca y respiratoria (aumenta la frecuencia cardiaca dada la disminución en la presión parcial del 02) empleada para el entrenamiento deportivo. Se incrementa la circulación en general, produce euforia.
* Clima de alta montaña: Altitud: más de 1000 metros
Mayor euforia y agitación. Produce una hiperglobulia compensatoria por disminución de la presión parcial de oxígeno, etc.
Talasoterapia
Concepto: Neologismo propuesto por la Bonadierè en 1867 de las palabras griegas TALAZA (mar) y THERAPEIA (curación). No es más que la utilización del agua de mar con fines curativos.
Factores que intervienen en la cura
Se aprovechan el efecto combinado del agua de mar (en baños y/o en bebidas) más la acción del sol, el aire y la arena. Obteniéndose una triple mediación.
Hidroterapia: Por las cualidades físicas del agua de mar, agua fría.
Hidromineral: Por la composición química de sales del agua del mar, además de la presencia de algas y microalgas.
Climatoterapia: Típico del medio ambiente marino (radiación solar directa, radiación solar refleja y radiación solar difusa)
Cinesiterapia Dada por las características del fondo marino, la arena y el movimiento del agua.
Fototerapia
La fototerapia, en sentido estricto, debe entenderse como el empleo terapéutico de la luz este agente físico que acompaña al hombre desde que se inicio su presencia en la tierra, es el responsable de la vida tal como la conocemos actualmente. El sol constituye una fuente de energía térmica, que determina la habitabilidad del planeta, aporta condiciones cíclicas de luminosidad a las que se han adaptado numerosas plantas y animales y proporcionan radiaciones imprescindibles para desencadenar importantes reacciones químicas en los seres vivos, además contribuye eficientemente al desarrollo del temple.
Recreación Física
La recreación física es la esfera de actuación de la cultura física que atiende y desarrolla actividades físicas recreativas tales como: Excursionismo, campismo, carreras de orientación, pesca deportiva o recreativa, juegos menores, caza submarina, ciclismo recreativo, caza deportiva o recreativa y la recreación con fines terapéuticos entre otros. Está bien justificado la influencia multifactorial de estas actividades sobre el organismo en general, siendo el sistema cardiovascular uno de los que más influencia puede recibir, además como todo proceso pedagógico es susceptible de planificarse, dosificarse e integrarse a la terapia armónicamente según objetivos propuestos.
Hay además una diversidad de influencias que no mencionamos para no hacer demasiado extensa nuestra fundamentación del programa, pero puede sumarse a las ya expuestas derivadas de los factores incidentes y de las disciplinas que interactúen.
Este programa natural es concebido para integrarse a los programas de salud que se vienen desarrollando en el país bajo la Misión Barrio Adentro I y II, en este caso con la población de San Vicente por ser un programa de salud primario que ha detectado y atendido una gran cantidad de niños aquejados de trastornos cardiovasculares quirúrgicos o no que se mantienen en tratamiento u observancia médica, también por ser un programa muy excepcional en el continente, dado su bajo costo en recurso materiales ya que fundamentalmente no necesitamos de equipos de entrenamientos, ni de condiciones de campaña sino que por lo contrario, con un mínimo de elementos y puede acometerse de inmediato para un grupo numeroso de niños con sus acompañantes.
Los recursos materiales que se necesitan una vez seleccionado el escenario (preferiblemente una playa enmarcada en una geografía variada) para establecer el campamento son:
* Tiendas de campaña del Ejército de acuerdo a la cantidad de personas para alojamiento, comedor, gimnasio, consulta-enfermería, aulas y salas de recreación.
* Medios para la construcción en campaña de baños sanitarios.
* Medios de transporte (autobuses y algún vehículo menor como un Jeep de doble tracción)
* Suministros de alimentos, aseo, agua, etc.
* Una ambulancia.
* Stock de medicamentos
* Implementos deportivos (balones de diferentes deportes (bagminton, futbolito, etc.), implementos de atletismo, tenis de mesa, ajedrez, bicicletas de diferentes tamaños, colchones de gimnasia, etc.).
* Custodios para el campamento.
* Personal de servicio.
* Medios de información (radio, audio, micrófonos)
* Medios de iluminación y sus accesorios
* Selección del personal técnico terapéutico: Lo requerido incluyendo maestros de ser necesarios.
En sentido general, estas son las condiciones esenciales para acometer de inmediato dicho programa sin pérdida de tiempo, antecedentes de programas similares al propuestos no conocemos, solo tenemos antecedentes en planes para asmáticos y para diabéticos. Programas especiales de rehabilitación en campaña en caso de desastre natural sirven de marco referencial como fue la experiencia obtenida ante la ayuda brindada por Cuba a Paquistán cuando el terremoto, programas que igualmente pudieran desarrollarse no solo con niños sino también con adultos, por tanto trabajar la rehabilitación cardiovascular (pediátrica o de adultos) en tales condiciones es una novedad internacional y un aporte al desarrollo de la especialidad mundialmente, en aras de lograr una recuperación eficiente y una reincorporación temprana a la sociedad de estos pacientes a muy bajo costo.
Siendo el concepto fundamental de que en la red debería existir con apoyo funcional de la Coordinación Nacional de Barrio Adentro como un marco de solución a este problema social, donde el Hospital Cardiológico Infantil Latinoamericano Dr. Gilberto Rodríguez Ochoa, nacido en el marco de principios establecidos en nuestra Constitución Bolivariana, para elevar la salud al rango de derecho fundamental y al consagrar la gratitud, oportunidad, equidad, accesibilidad y universalidad como Sistema Público de Salud Nacional en funcionamiento y ejecución del Estado, en el cual la creación de la idea de nuestro Presidente Hugo Chávez Frías donde tuvo voluntad política e impulso económico, donde Barrio Adentro III constituye el tercer eslabón en Barrio Adentro I y II, que es una manera de mirar y hacer salud con la solidaridad y el esfuerzo colectivo. La creación del Hospital Latinoamericano es una respuesta solidaria a la creciente lista de niños, niñas y adolescentes con cardiopatías excluidos del sistema de salud mercantilista por la imposibilidad de costear su tratamiento.
En la zona de captación de mi NAPI hay niños, niñas sin control, sin diagnóstico, sin oportunidad de llegar tan lejos y los costos del mercantilismo de las áreas de Cardiología Privadas no dan ingreso al sistema de protección y ayuda humanitaria que se debe tener como derecho humano fundamental, y debido a los altos costos en tecnología pre-operativos, los niños van quedando a su suerte, por eso estamos aquí en Barrio Adentro I, donde podemos llegar a los medios de especialistas y todos en la gran Misión Humanitaria Niños de Corazón en Barrio Adentro. Siendo este el fundamento que nos une como Médicos Especialista de Medicina Integral.
Programa de red cardiovascular pediátrica de niño corazón
Barrio Adentro
Dr. Adolfo Delgado: Coordinador Regional Especialistas MGI.
Dra. Soraida Alvarado: Adjunto a la Coordinación Nacional Postgrado MGI.
Dr. Fares Asfour: Coordinador Regional Aragua Postgrado MGI.
Barrio Adentro I
1. Dr. José Luis Villegas Peñaloza (Esp MGI)
2. Dra. América Lupe (Pediatra – Neonatólogo)
3. Dr. Neglis Bustillo (Cardiólogo)
Barrio Adentro II
1. Dr. Juan Carlos Rodríguez (Director del CDI Los Tacariguas).
2. Prof. Manuel Freisjo Molares (Experto en Rehabilitación).
Barrio Adentro III
1. Dr. Alexander Martínez (Subdirector Hospital Cardiológico de Aragua).
Barrio Adentro IV
1. Dra. Isabel Iturria Hospital Cardiológico Latinoamericano
PROGRAMA DE NIÑO CARDIÓPATA
- Dispensarización de grupo de riesgo (Grupo III a IV).
- Historia Familiar.
- Historia clínica a Barrio Adentro I.
- Búsqueda de caso clínico dentro de las comunidades.
- Selección de médico tutor en Barrio Adentro.
- Evaluación socio-económica.
- Evaluación odontológica y profilaxis para endocarditis.
- Presentación de caso clínico a Barrio Adentro II.
- Referencia a unidad de apoyo de Centro Cardiológico Bolivariano Aragua a nivel de red de enlace.
- Seguimiento de caso clínico.
- Enlace a Centro Cardiológico Infantil Dr. Gilberto Ochoa (Caracas).
- Ingreso a Programa de Rehabilitación Cardiovascular Pediátrica Ambiental.
- Seguimiento y Controles.
SOSPECHA DIAGNOSTICA DE CARDIOPATÍA CONGÉNITA
El paciente niño y/o adolescente portador de una cardiopatía congénita (CC); susceptible de tratamiento médico o de corrección quirúrgica debe recibir el tratamiento de elección en el momento oportuno, ya que el factor tiempo es clave porque permite el avance de la historia natural de la enfermedad pudiera comprometer el resultado de un medicamento o contraindicar la realización de cirugía ya que puede evaluar a una fase donde el daño del corazón u otro órgano vital sea irreversible.
La situación aumenta atención oportuna por la distancia geográfica y la densidad de población a dispensarizar la carencia de recursos económicos de los familiares, por esta razón la accesibilidad, gratitud y equidad al sistema público de salud a todas las niñas, niños y adolescentes venezolanos a Barrio Adentro I, II, III, IV.
Obtener un diagnóstico precoz y tratamiento son los objetivos a la hora de realizar las indicaciones y las correcciones quirúrgicas.
El diagnóstico puede ser:
* Diagnóstico Pre-Natal: Fundamental ya que permite detectar sobre todas las cardiopatías graves y ser atendidas desde el nacimiento desde el punto de vista clínico y quirúrgico. Este se realiza en un control pre–natal adecuado y evaluación ecográfica obstétrica durante el embarazo y es crítico para las cardiópatas congénitas. Por eso quienes se encuentran en contacto directo con las embarazadas y pueden sospechar alguna cardiopatía congénita se debe referir a un especialista de Eco–Cardiología fetal regional o nacional para comprobar el diagnóstico intrauterino.
A partir de las veinte semanas de gestación deberá referirse los casos en sospecha diagnóstica de cardiopatía al Centro Regional Cardiovascular Infantil regional.
ALGORITMO DE SOSPECHA DIAGNOSTICA EN LA ETAPA PRE – NATAL
Dispensarización historia familiar barrio Adentro I, de paciente embarazada.
Hijo previo con cardiopatía
Padre portador de cardiopatía congénita
Eco obstétrico anormal
Distress o crecimiento fetal anormal
Identificación de anomalía cromosomita
Enfermedad materna, diabetes mellitus, Hipertiroidismo, lupus eritematoso sistémico (LES), Epilepsia, influencia virales (Rubéola)
Ecografía Obstétrica Dirigida à Sospecha Diagnóstica à Ecocardiografía Fetal Confirmativa
Feto con cardiopatía congénita compleja:
Cesárea electiva - Referencia de RNA - UTI neonatal
Feto con cardiopatía congénita simple:
Parto Normal - Control - Ecocardiográfico en periodo neonatal
Sistematización de Red de niños con cardiopatía congénita a nivel de Barrio Adentro
* En periodo Post–Natal:
El diagnóstico puede ser realizado por el médico hospitalario o pediatra durante el parto o posterior durante los controles por consulta o por ingreso y captación de RN en Barrio Adentro I. Estos grupos de cardiopatías congénitas asintomáticas u oligosintomáticas de sospecha diagnóstica puede ser casual para la detección de un soplo cardiaco o por una radiografía de tórax alterada.
La sospecha clínica durante este periodo se puede asociar también a uno o varios de los siguientes cuadros clínicos: Cianosis, Insuficiencia cardiaca, Arritmias, Presencia de soplo cardiaco a la auscultación, falta de aumento ponderal.
ALGORITMO POST – NATAL ANTE LA SOSPECHA DIAGNOSTICA
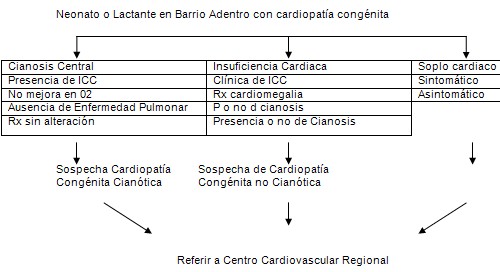
ESTUDIO DE NIÑOS CARDIÓPATAS. INSTRUMENTO DE CLASIFICACIÓN INICIAL
I. DATOS GENERALES
Fecha de entrevista:
1. Nombres (s) de la persona con discapacidad mayor
2. Apellidos de la persona con discapacidad mayor
3. Lugar de Habitación
4. Zona: Rural O Urbana O
5. Entidad Federal:
6. Municipio
7. Parroquia
8. Consejo Comunal
9. Lugar de Nacimiento: Entidad Federal: Municipio:
10. Fecha de Nacimiento:
11. Edad:
12. Pertenece a Etnia Indígena: Si O No O Si la respuesta es Sí, indique cual:
13. Sexo: Femenino O Masculino O
14. Cédula de Identidad ò Partida de Nacimiento: Venezolana O Extranjera O
15. Color de piel: Blanco O Negro O Mestizo o Mulato O Amarillo O
16. Nivel Académico (Nivel Vencido): Sin escolarizar O Preescolar O Primaria O No sabe O Básica O Diversificada O Técnico Superior O Universitaria O
17. Participa en alguna Misión: Si O No O Si marcó Si, especifique cuál: Robinson I O Robinson II O Ribas O Sucre O Vuelvan Caras O Cultura O Otras O
Si marcó otras especifique:
18. Tipo de institución donde recibió educación: Pública O Privada O No sabe O
19. Estado Civil: Soltero O Casado O Viudo O Unido O Divorciado O Separado O
20. Incorporado a alguna asociación de personas con discapacidad: Sí O No O
Si la respuesta es Sí, especifique cuál:
Si la respuesta es No, especifique: Desea O No desea O
II. CONDICIONES DE VIDA
21. Tipo de vivienda:
Quinta o casa quinta O Casa O Apartamento en edificio O Rancho O
Apartamento en quinta O Casa de vecindad O Vivienda Rural O institución O
22. Tenencia de vivienda: Propia O Alquilada O Comodato O Otras O
Si, marcó otras especifique cuál: Pagada O Pagando O No procede O
Si, marcó pagando, especificar:
Monto en Bs. Mensual:
23. Servicios que posee la vivienda:
Servicios, Electricidad, Agua, Gas, Cloacas, Pozo séptico, Teléfono, Teléfono Celular, Cable, Internet, Otros. Si, marcó otros especifique cuál:
24. Condiciones de la vivienda: Buenas O Regulares O Malas O Criticas O
25. Higiene del Hogar: Buena O Regular O Mala O
26. Conviven con roedores: Si O No O
27. Conviven con insectos: Si O No O
29. Accesibilidad a la transportación: Buena O Regular O Mala O
30. Equipos que tiene en la vivienda:
TV,
Equipo de sonido, Lavadora, Batidora, Nevera, Ventilador, Cocina, Otros.
III. COMPOSICIÓN FAMILIAR (Marcar e incluir cantidad donde corresponda)
32. Número de personas que conviven en el núcleo:
33. Servicio doméstico: Si O No O
34. Ha tenido hijos: Si O No O
Si, marcó Si, especificar la cantidad:
35. Amparo filial de la persona con discapacidad: O Con amparo O Sin amparo O
36. Condiciones de vida de la persona con discapacidad respecto al resto de la familia:
Mejores O Iguales O Peores O Vive solo O
37. Relación familiar: (Nivel de aceptación de la persona con discapacidad)
Buena O Regular O Mala O No tiene O
38. Ingreso total del núcleo:
39. Per cápita:
40. Servicios de atención domiciliaria
Necesita atención por casa de alimentación
Recibe la alimentación
Necesitas el servicio de lavandería
Recibe el servicio de lavandería
Necesita el servicio de peluquería y barbería
Recibe el servicio de peluquería y barbería
Necesita el servicio de limpieza del hogar
Recibe el servicio de limpieza del hogar
Necesita reparación de equipos electrodomésticos
Tiene posibilidad económica de repararlos
IV. SITUACIÓN LABORAL
41. Capacidad laboral: Apto O No pato O
42. Ocupación: Ama de casa O Trabajador O Estudiante O Jubilado O
Pensionado O Desempleado O Con asistencia gubernamental O
Si, marcó con asistencia gubernamental, especifique cuánto recibe (Bs.)
43. Vínculo Laboral actual: Organismo Público O Empresa Privada O
Por cuenta propia (Economía Informal) O No tiene O
44. Salario Si O No O Hasta 500.000 O 501.000 – 1.000.000 O Más de 1.000.000 O
45. Recibe asignación económica: Si O No O En caso de que marque Si especifique cuanto (Bs.)
V. ESTADO DE SALUD Y NECESIDAD DE IMPLEMENTOS, MEDICAMENTOS Y AYUDAS TÉCNICAS.
46. Tipo de discapacidad:
47. Tiene escaras: Si O No O
De ser afirmativa la respuesta: Están tratadas: Si O No O
48. Barreras arquitectónicas en la vivienda (Solo para el físico-motor y visual) Si O No O
49. Evaluación funcional: Independiente O Semidependiente O Dependiente O
Valoración de la persona
Tiene cuidador permanente
Requiere material para el aseo personal
Recibe material para el aseo personal
Necesita colchón
Tiene colchón
Necesitas otras cosas
Necesita medicamentos
Necesita intervención quirúrgica
Necesita controles médicos
Necesita alimentación
Necesita ayuda Psicológica
Necesita ayuda familiar
Necesita ropa
Necesita material escolar
Necesita juguetes
Necesita atención odontológica
50. Necesidades de servicios de salud
Se encuentra ingresado
Necesita ingreso en unidad de niño
Se encuentra ingresado
Necesita atención ambulatoria Especificar
Recibe atención ambulatoria
Necesita atención hospitalaria
51. Necesidad educacional. ¿Necesita educación especial?
VI. CAUSA REFERIDA EN LA DISCAPACIDAD
52. Prenatal: O Enfermedad heredo-familiar Si O No O Sindrómica O No sindrómica O
Caso único O Más de un caso O
Defecto congénito aislado O ¿Se conoce la etiología de los defectos congénitos? Si O No O Biológicos O Físico O Químico O
Defecto congénito múltiple O ¿Se conoce la etiología de los defectos congénitos? Si O No O Biológicos O Físico O Químico O Si conoce el nombre de la enfermedad o defecto congénito, especifique:
53. Perinatal: O
Trauma del parto O Encefalopatía hipóxica-isquémica O Conflicto Rh O
Infecciones neonatales O Otras O
Si marco Otras, Especifique:
54. Post-Natal: O
Infecciones
Especifique cuál:
Accidentes de tránsito
Accidentes en la escuela
Accidentes en el trabajo
Accidentes en el hogar
Enfermedad sistémica
Especifique cuál:
Intoxicaciones
Psicotraumas
Desnutrición
Sobredosis de medicamentos
Actos de violencia, Armas de fuego, Arma Blanca, Violencia Física
Consumo de drogas
Especifique cuál:
Consumo de bebidas alcohólicas
Otras. Especifique cuál:
55. De causas no precisadas. O (Solo cuando no se haya marcado ninguna de las anteriores)
56. Existe consanguinidad en los padres de la persona con discapacidad:
Si O No O No sabe O
57. Tiene diagnóstico de Parálisis Cerebral: Si O No O No sabe O
VII. CLASIFICACIÓN EN RELACIÓN CON EL CONSUMO DE BEBIDAS ALCOHÓLICAS Y DROGAS DE LA PERSONA CON DISCAPACIDAD Y FAMILIARES.
58. Miembros del núcleo que consumen alcohol (Solo una marca en la clasificación)
59. Miembros del núcleo que consumen drogas:
Miembros del núcleo:
Madre, Padre, Hermano, Esposo (a), Hijo (a), Otros
Persona con Discapacidad
60. Valoración nutricional: Desnutrido O Delgado O Normal de peso O Sobrepeso O Obeso O. Si marcó desnutrido especificar.
61. Causas de la mal nutrición: Primaria O Secundaria O
62. Observaciones:
(Datos significativos brindados por el individuo que respondió la encuesta, no incluidos en la misma, así como alguna observación relevante que el encuestador considere oportuno comunicar)
63. Situación crítica: Si O No O Si marcó Si, especifique:
64. Valoración solo para uso del puesto de dirección municipal
65. Tiene incidencia Si O No O. Si marcó si, especifique: Nivel de solución de la incidencia: Municipal O Otra instancia O. Si marcó Otra instancia, especifique cuál:
Glosario de términos
Homeostasis: Equilibrio de las condiciones internas del organismo.
Mecanismos Homeocinéticos: Se refiere a los mecanismos que accionan para alcanzar el equilibrio homeocinético.
Aptitud Homeocinética: Aptitud de los organismos vivos de desplazar los mecanismos internos en busca de un equilibrio cuando las condiciones internas se alteren.
Capacidad Homeocinética: Nivel máximo al que puede responder un organismo en busca del equilibrio interno.
Isocronismo Orgánico: Cuando todos los órganos y sistemas están funcionando a un mismo nivel, a un mismo ritmo etc., es decir cuando hay sincronismo en las funciones.
Heterocronismo Orgánico: Cuando no hay sincronismo en las funciones de los órganos y sistemas.
Eutrés: Cuando producto de los cambios inespecíficos generados por el estrés el organismo logra adaptarse.
Distrés: Cuando el organismo no logra alcanzar con los cambios provocados por el estrés la adaptación y tiene lugar la enfermedad.
Heterocíclico: Se refiere a la diferencia existente en los cambios bioquímicos que tiene lugar en el organismo en cuanto a la reposición de las distintas sustancias en los procesos de recuperación.
Manejo de los niveles de prevención en cardiopatía congénita
Prevención primaria
Evitar que la embarazada tenga un estilo de vida con conductas perjudiciales a su estado gestante, evitar el consumo de licor, cigarrillo, o adicción a marihuana, cocaína y heroína.
Controlar a la embarazada en forma adecuada aquella con patología de factor de riesgo para cardiopatía congénita.
Evitar el uso de medicamentos teratógenos a los 50 días para los defectos interauriculares a los 39 días de defectos en el canal AV, a los 33 días con malformaciones del tronco.
Evitar, exponer a las embarazadas a agentes físicos como son: los rayos x.
Precaución en el uso de beta bloqueadores como: propanolol, aparentemente no produce anomalía congénitas pero puede causar bradicardia fetal.
La vacunación contra la rubéola es conveniente que se haga a niñas y mujeres que no hayan presentado la enfermedad.
Prevención secundaria
Una vez que el niño cardiópata se debe establecer como puntos de definición de conductas.
El primer contacto con el médico integral con el paciente con cardiopatía congénita sustentado el diagnóstico inicial sobre la base de antecedentes y epidemiológico, el interrogatorio y el examen físico.
Evaluaciones siguientes por el médico integral con métodos y diagnósticos a su alcance en el CDI como radiografía de tórax y electrocardiograma.
Criterio de referencia o consulta a cardiólogos pediátricos se deben intervenir de acuerdo al criterio:
Criterios de diagnósticos
P.C.A al diagnosticarse
Comunicación interventricular (CIV) bien tolerada aproximadamente a los 11 años.
Comunicación interventricular (CIV) mal tolerada (con insuficiencia cardiaca, poco desarrollo pondoestatural, infecciones respiratorias frecuentes, tratamientos quirúrgicos)
Comunicación interauricular (CIA) bien tolerada a los 4 a 7 años.
Comunicación interauricular (CIA) mal tolerada: referir para tratamiento quirúrgicos
Tetralogía de Fallot bien tolerada con pocas o sin crisis hipóxicas, esperar el aumento de peso de acuerdo a la capacidad del servicio.
Tetralogía de Fallot mal tolerada por crisis hipóxicas severas para tratamientos quirúrgicos
Estenosis pulmonar bien tolerada, evaluar de acuerdo a evolución
Estenosis pulmonar mal tolerada tratamiento quirúrgico o válvuloplastia.
Debe realizarse prevención endocarditis bacteriana a todas las cardiopatías congénitas, excepto a las comunicaciones interauriculares.