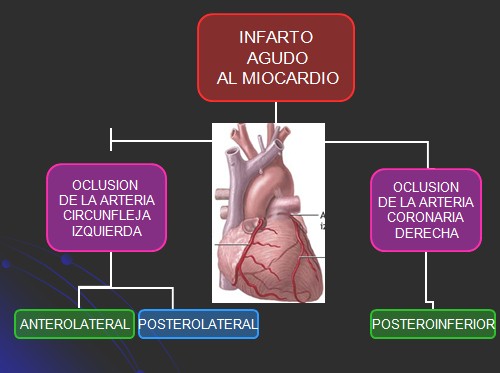
Concepto: Infarto agudo de miocardio es la necrosis del tejido miocárdico provocado por la oclusión parcial o total del flujo sanguíneo en una arteria coronaria. Se revisan aquí los tipos d einfarto, así como sus factores de riesgo y enfoque terapéutico.
Infarto agudo al miocardio. Tratamiento trombolítico.
(Si desea descargar la serie completa de diapositivas, haga clic en los enlaces: IAM_parte_1.ppt, IAM_parte_2.ppt y IAM_parte_3.ppt, al final del trabajo)
Universidad Nacional Autónoma de México. Escuela Nacional de Enfermería y Obstetricia. División de Educación Continua y Desarrollo Profesional. Postécnico de intervención de Enfermería en situaciones de urgencia. Alteraciones de la Salud por situaciones de urgencia.
Chan Cab, Miriam A.
Profesora: Raquel Puente Lee
Concepto: Infarto agudo de miocardio es la necrosis del tejido miocárdico provocado por la oclusión parcial o total del flujo sanguíneo en una arteria coronaria.
Factores predisponentes.
·ĀĀĀĀĀĀĀĀ Colesterol elevado
·ĀĀĀĀĀĀĀĀ Tabaquismo
·ĀĀĀĀĀĀĀĀ Estrés y depresión
·ĀĀĀĀĀĀĀĀ Obesidad
·ĀĀĀĀĀĀĀĀ Hipertensión
·ĀĀĀĀĀĀĀĀ Sedentarismo
·ĀĀĀĀĀĀĀĀ Consumo de cocaína
·ĀĀĀĀĀĀĀĀ Alimentación a
·ĀĀĀĀĀĀĀĀ Base de lípidos.
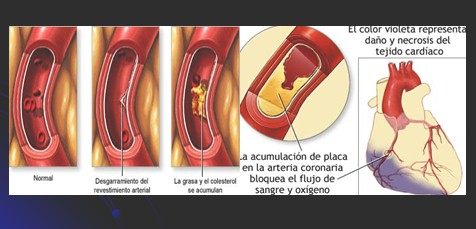
Etiologia:
Formación de un ateroma
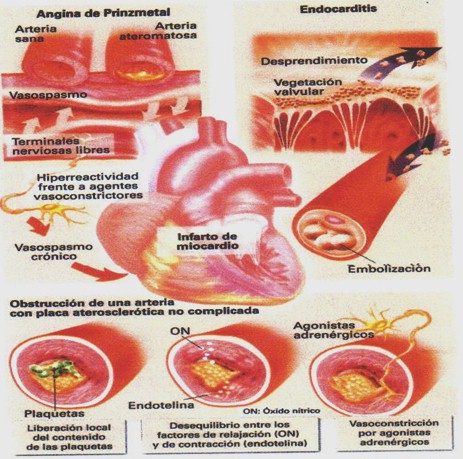
Causas no ateroscleróticas:
Epidemiologia:
En México la patología cardiovascular es la primera causa de muerte en la población adulta mayor de 20 años, con aproximadamente 500.000 casos por año.
Fisiopatología:
Formación de un trombo
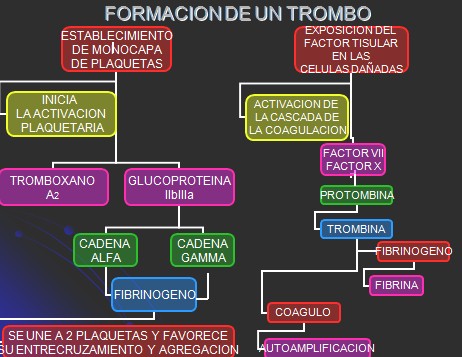
Signos y síntomas:
Dolor en pecho intenso o leve de + de 30 minutos
·ĀĀĀĀĀĀĀĀ Presión aplastante o fuerte
·ĀĀĀĀĀĀĀĀ Una banda apretada alrededor del pecho
·ĀĀĀĀĀĀĀĀ Algo pesado sobre el pecho
·ĀĀĀĀĀĀĀĀ Mala digestión
Disnea
Nauseas o vómitos
Ansiedad
Tos
Desmayos
Debilidad
Diaforesis
Vértigos
Mareos
Sensación de muerte
Diagnóstico:
Cuadro clínico
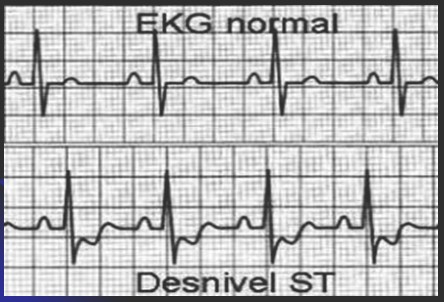
Electrocardiograma
ECG en IAM
Ā
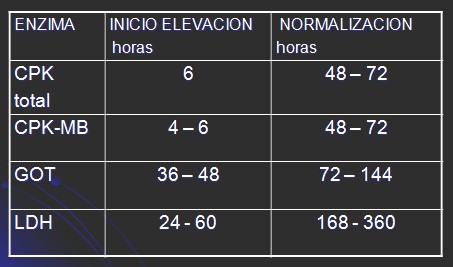
Laboratoriales: mioglobina, CPK (creatinfosfoquinasa), troponina
Ā
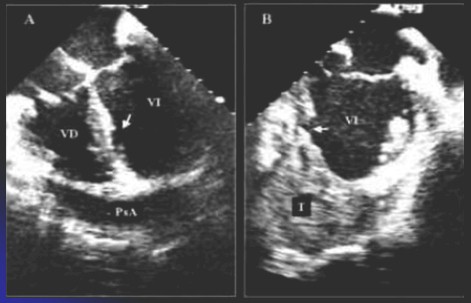
Ecocardiograma:
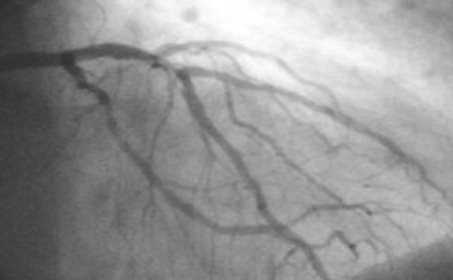
Angiografía
Ā
R x.
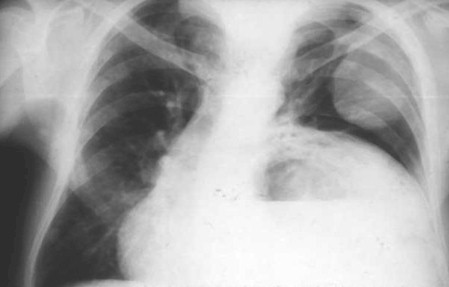
Diagnóstico diferencial:
·ĀĀĀĀĀĀĀĀ Pericarditis aguda
·ĀĀĀĀĀĀĀĀ Disección de la aorta
·ĀĀĀĀĀĀĀĀ Reflujo gastroesofágico
·ĀĀĀĀĀĀĀĀ Espasmo esofágico difuso
·ĀĀĀĀĀĀĀĀ Embolia pulmonar
Clasificación de Killip
Infarto Killip I
Ausencia de signos de insuficiencia ventricular izquierda.
Mortalidad: 6%
Infarto Killip II
Tercer ruido, estertores, hipertensión venosa pulmonar.
Mortalidad: 17%
Infarto Killip III
Edema pulmonar franco.
Mortalidad: 38%
Infarto Killip IV
Shock cardiogénico (tensión sistólica inferior a 90 mmHg, signos de vasoconstricción periférica).
Mortalidad: 81%
Tratamiento inicial
Oxigenación
Analgesia (opioides)
Antiagregantes plaquetarios (AAS, Ticlopidina)
Betabloqueantes
Desfibrilación
Trombolíticos
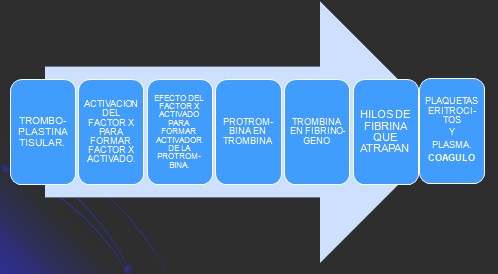
Mecanismos de la coagulación sanguínea.
·ĀĀĀĀĀĀĀĀ Mecanismos intrínsecos.
·ĀĀĀĀĀĀĀĀ Mecanismos extrínsecos.
·ĀĀĀĀĀĀĀĀ Mecanismos de la coagulación.
·ĀĀĀĀĀĀĀĀ Estreptocinasa.
Ā
Estreptocinasa
Esta proteína fue identificada 1933 por Tillet y Garner, utilizada en un primer ensayo terapéutico para disolver un derrame pleural en 1948 y administrada intravenosamente por primera vez en 1955. Es una enzima que causan la disolución de coágulos.
Fuente de la Estreptocinasa.
ĀĀ
La Estreptocinasa es una proteína de 47000 daltons producida por estreptococos hemolíticos B del grupo C.
Eliminación de la Estreptocinasa
La mayor parte de la estreptocinasa es degradada y excretada por el riñón en forma de péptidos y aminoácidos. La estreptocinasa apenas atraviesa la barrera placentaria, por lo que debería evitarse su administración durante las primeras 18 semanas de gestación.
Ā
Estreptocinasa: dosis.
250.000 UI en un periodo de 30 minutos.
100.000 dosis común en 3 días.
Vida media.
La estreptocinasa tiene una vida media de aproximadamente 20 minutos. Produce trastornos de la coagulación por alrededor de 24 horas después de su administración
Reacciones a la estreptocinasa.
·ĀĀĀĀĀĀĀĀ Fiebre.
·ĀĀĀĀĀĀĀĀ Hemorragias intracraneanas.
Acciones de Enfermería.
Monitorización de signos vitales.
ALTEPLASA.
Ā
Alteplasa es un tratamiento trombolítico eficaz para lisar trombos utilizado en infarto agudo al miocardio.
Fuente de Alteplasa: la Alteplasa es producida mediante la tecnología del ADN Recombinante.
Dosis: inyección intravenosa rápida de 15 miligramos, seguida de 0.75 miligramos / kilogramo. Durante 30 minutos. Sin exceder 50 miligramos, hasta llegar a una dosis acumulada de 35 miligramos.
RETEPLASA, RETAVASE Y TENECTEPLASA.
Fuente: son mutaciones recombinantes de (t-pa).
Sus ventajas:
·ĀĀĀĀĀĀĀĀ Debido a que tienen semividas en plasma mayores.
·ĀĀĀĀĀĀĀĀ Son resistentes al inhibidor activador del plasma.
Dosis. Dos dosis de 15 mU. Administradas con diferencia de 30 min.
UROQUINASA.
Es una proteína enzimática humana extraña, y no es antigénica.
Fuente: preparada por aislamiento de la proteína de la orina humana o de los tejidos embrionarios humanos.
Dosis 440 UI x kg. En 10 minutos. Durante 12 horas.
Desventaja: es costosa.
Contraindicaciones del tratamiento trombolítico
Contraindicaciones absolutas
·ĀĀĀĀĀĀĀĀ Sospecha de disección aórtica
·ĀĀĀĀĀĀĀĀ Resucitación cardiopulmonar traumática
·ĀĀĀĀĀĀĀĀ Traumatismo craneal reciente (<2 meses)
·ĀĀĀĀĀĀĀĀ Fotocoagulación retiniana (<2 semanas)
·ĀĀĀĀĀĀĀĀ Traumatismo o cirugía reciente (< 2 semanas)
·ĀĀĀĀĀĀĀĀ Tensión arterial > 220/120 mmHg
·ĀĀĀĀĀĀĀĀ Accidente cerebrovascular (ACV) en los dos meses anteriores
Contraindicaciones relativas
·ĀĀĀĀĀĀĀĀ Embarazo
·ĀĀĀĀĀĀĀĀ Traumatismo o cirugía > 2 semanas
·ĀĀĀĀĀĀĀĀ Ulcus péptico activo
·ĀĀĀĀĀĀĀĀ Hipertensión crónica severa no controlada
·ĀĀĀĀĀĀĀĀ Diátesis hemorrágica conocida
·ĀĀĀĀĀĀĀĀ Accidente cerebrovascular (ACV) > 2 meses
·ĀĀĀĀĀĀĀĀ Disfunción hepática grave
·ĀĀĀĀĀĀĀĀ Pericarditis con derrame
·ĀĀĀĀĀĀĀĀ Endocarditis bacteriana
Tratamiento a mediano plazo.
·ĀĀĀĀĀĀĀĀ Angioplastia
·ĀĀĀĀĀĀĀĀ By-pass coronario
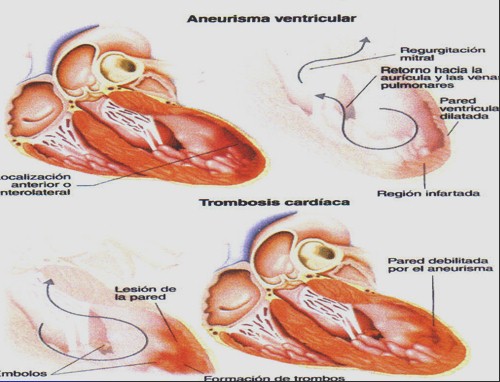
Complicaciones mecánicas del infarto
Ā
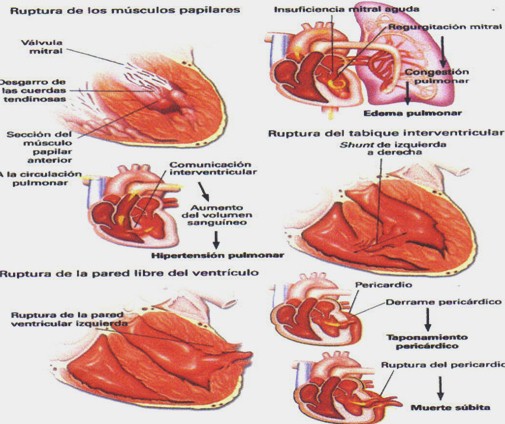
Otras complicaciones
Ā