La hipertensión arterial (HTA), es considerada un factor de riesgo mayor modificable cardiovascular. Es una elevación sostenida de la presión arterial sistólica y/o diastólica que, con toda probabilidad, representa la enfermedad crónica más frecuente de las muchas que azotan a la humanidad. Su importancia reside en el hecho de que cuanto mayores sean las cifras de presión, tanto sistólica como diastólica, más elevadas son la morbilidad y la mortalidad de los individuos. Esto es así en todas las poblaciones estudiadas, en todos los grupos de edad y en ambos sexos. Han sido mucho los conceptos que se han dado sobre la hipertensión arterial (HTA) y la falta de una frontera tensional definida entre la normotensión y la hipertensión, ha sido responsable de importantes discrepancias entre grupos de expertos sobre el nivel de tensión arterial (TA) que debe ser considerado como normal.
Tratamiento no farmacológico de la hipertensión arterial
Dra. Reina Genellys Fernández Camps
Especialista de II Grado en Medicina Interna del Hospital Clínico - quirúrgico Universitario “Saturnino Lora”, Santiago de Cuba, Cuba. Profesor Auxiliar de Propedéutica y Medicina del Instituto Superior de Ciencias Médicas de Santiago de Cuba, Cuba. MSc en Enfermedades Infecciosas y Medios Diagnósticos.
Introducción.
La hipertensión arterial (HTA), es considerada un factor de riesgo mayor modificable cardiovascular. Es una elevación sostenida de la presión arterial sistólica y/o diastólica que, con toda probabilidad, representa la enfermedad crónica más frecuente de las muchas que azotan a la humanidad. Su importancia reside en el hecho de que cuanto mayores sean las cifras de presión, tanto sistólica como diastólica, más elevadas son la morbilidad y la mortalidad de los individuos. Esto es así en todas las poblaciones estudiadas, en todos los grupos de edad y en ambos sexos (1).
Han sido mucho los conceptos que se han dado sobre la hipertensión arterial (HTA) y la falta de una frontera tensional definida entre la normotensión y la hipertensión, ha sido responsable de importantes discrepancias entre grupos de expertos sobre el nivel de tensión arterial (TA) que debe ser considerado como normal (2).
Los estudios epidemiológicos sobre la presión arterial de distintas poblaciones han demostrado que su distribución es continua y no bimodal, por lo que resulta difícil saber qué cifras de presión son normales y cuáles elevadas. En consecuencia, la distinción entre normotensión e hipertensión es puramente arbitraria. Los niveles absolutos de presión arterial varían no sólo con la edad, sino también con el sexo, la raza y muchos otros factores. Así, aumenta con el ejercicio físico y psíquico, el frío, la digestión y la carga emocional. Además, la presión arterial no es constante a lo largo de las 24 horas, sino que varía mucho durante el día y la noche, tanto en normotensos como en hipertensos (1).
La relevancia clínica de la hipertensión no reside en sus características como enfermedad en el sentido habitual de la palabra, sino en el incremento del riesgo de padecer enfermedades vasculares, el cual es controlable con el descenso de aquélla.
Representa uno de los principales problemas de salud a nivel mundial, el estudio de y el control adecuado de la misma podría llevar a una reducción sustancial de la enfermedad cardiovascular, cerebrovascular y renal, que en la actualidad es la primera causa de mortalidad.
Es por todo esto que basado en la evaluación de riesgos y beneficios, un comité de expertos de la Organización Mundial de la Salud (OMS) definió en 1978, como hipertenso a todo individuo con cifras tensionales iguales o superiores a 160 mmHg de tensión arterial sistólica (TAS) y 95 mmHg de tensión arterial diastólica (TAD). Este criterio permanecería vigente por 10 años, hasta que sobre la base de los datos obtenidos tras 10 años de seguimiento, el Comité Conjunto para la Detección, Evaluación y Tratamiento de la hipertensión arterial (HTA) de Estados Unidos y la OMS, en 1988 y 1990, respectivamente modificaron el criterio de normotensión e hipertensión a partir de los 18 años y consideraron normotenso al individuo con cifras de tensión inferiores a 140 y 85 mmHg, exceptuándose de este criterio a los hipertensos comprendidos entre los llamados “grupos de riesgo” (2).
Así las cosas puede definirse a la hipertensión arterial (HTA) como la enfermedad que se produce cuando las cifras de tensión arterial, medidas como promedio en tres tomas realizadas en condiciones apropiadas, con intervalos de 3 a 7 días entre cada toma, se encuentra por encima de 140 mmHg de tensión arterial sistólica y 90 mmHg de tensión arterial diastólica. Esta definición se aplica a adultos a partir de los 18 años de edad (1 – 4).
También es considerada un factor de riesgo renal identificándose como uno de los principales factores de riesgo de mortalidad y la tercera causa de incapacidad de la población general. La mortalidad de origen cardiovascular ha aumentado sustancialmente en las últimas décadas, probablemente favorecida por los cambios producidos en el estilo de vida de la población, especialmente en relación con la dieta y la actividad física. Actualmente se calcula que las enfermedades cardiovasculares son responsables de alrededor del 30% de la mortalidad mundial global (5, 6).
Se reconoce como una enfermedad con morbilidad y mortalidad propias y como elemento causal de aterosclerosis y su efecto nocivo es potenciado cuando se asocia con otros factores que incrementan el riesgo global (3). Entre sus complicaciones están las enfermedades cardiovasculares, cerebrovasculares y renales, las cuales muestran también una frecuencia que va en aumento en las dos últimas décadas (7, 8).
Hoy por hoy para hablar de hipertensión arterial (HTA) es necesario tener en cuenta la estratificación del riesgo cardiovascular en este tipo de paciente ya que entonces nos obligaría a tomar otras decisiones fundamentalmente en lo referente a la terapéutica. Es por ello que aparece la estratificación del riesgo cardiovascular que aparece en las Guías para el tratamiento de la hipertensión arterial en España (9) (Cuadro 1).
Cuadro 1: Estratificación del riesgo cardiovascular en pacientes con hipertensión arterial (HTA) según las directrices de la OMS/SIH.
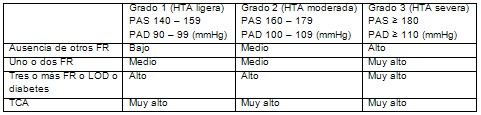
Riesgo bajo: < 15% de eventos cardiovasculares graves en 10 años
Riesgo medio: 15%-20% de eventos cardiovasculares graves en 10 años
Riesgo alto: 20%-30% de eventos cardiovasculares graves en 10 años
Riesgo muy alto: > 30% de eventos cardiovasculares graves en 10 años
FR: factores de riesgo
PAD: presión arterial diastólica
PAS: presión arterial sistólica
A continuación describiremos que se considera un factor de riesgo cardiovascular, una lesión de órgano diana y a que se define como trastorno clínico asociado que aparece también en dicha guía (9) (Cuadro 2).
Cuadro 2: Definición de factor de riesgo cardiovascular, lesión de órgano diana y trastorno clínico asociado.
Factores de riesgo cardiovascular
Utilizados para estratificar el riesgo
Valores de PA (grados 1 – 3)
Varones > 55 años
Mujeres > 65 años
Tabaquismo
Colesterol > 250 miligramos/dl
Diabetes
Antecedentes familiares de enfermedad cardiovascular prematura
Otros que influyen desfavorablemente
Colesterol HDL (colesterol bueno) bajo
Colesterol LDL (colesterol malo) alto.
Microalbuminuria (poca cantidad de albumina en orina) en diabetes
Intolerancia a la glucosa
Obesidad
Estilo de vida sedentario
Fibrinógeno elevado
Grupo socioeconómico de riesgo
Grupo étnico de riesgo
Región geográfica de riesgo
Lesión de órgano diana (LOD)
Hipertrofia ventricular izquierda (EGC, Eco, Rx)
Proteinuria
Aumento ligero de creatinina (creatinina 1,2 – 2,0 miligramos/dl)
Placas ateroscleróticas por Rx o Eco (carótida, aorta, femorales e ilíacas)
Estenosis de arterias retinianas (focales o generalizadas)
Trastornos clínicos asociados (TCA)
Enfermedad cerebrovascular
Ictus isquémico
Hemorragia cerebral
Accidente isquémico transitorio
Cardiopatía
Infarto de miocardio
Angina
Revascularización coronaria
Insuficiencia cardiaca congestiva
Enfermedad renal
Nefropatía diabética
Insuficiencia renal (creatinina > 2mg/dl)
Enfermedad vascular
Aneurisma disecante
Arteriopatía sintomática
Retinopatía hipertensiva
Hemorragias o exudados
Edema de la papila
Epidemiología
La hipertensión arterial (HTA) constituye un problema de salud pública en casi todo el mundo (se calcula que 691 millones la padecen), no sólo porque es una causa directa de discapacidad y muerte, sino porque ella constituye el factor de riesgo modificable más importante para la cardiopatía coronaria (primera causa de muerte en el hemisferio occidental), enfermedad cerebrovascular, insuficiencia cardiaca congestiva, nefropatía terminal y la enfermedad vascular periférica (2 – 4).
Su prevalencia ha aumentado significativamente en todas las latitudes, lo cual se explicaría en parte por los nuevos valores tensionales que en la actualidad se aceptan. También varían de un lugar a otro, y dicha variabilidad está en dependencia de las particularidades genéticas y ambientales que caracterizan a cada región.
En España se estima que padece hipertensión arterial (HTA) entre el 5 - 10% de la población en la infancia y edad escolar, el 20 - 25% en la edad media de la vida y el 50% o más en la ancianidad. En cuanto al sexo vemos que antes de la menopausia, la hipertensión arterial (HTA) es más frecuente en los varones, invirtiéndose posteriormente en favor de las mujeres. Y según los niveles de tensión arterial diastólica (JNC-V) la distribución porcentual para la población general es la siguiente: hipertensión arterial (HTA) ligera 70%, hipertensión arterial moderada 20% e hipertensión arterial severa 10% (10).
En México, por ejemplo la hipertensión afecta no sólo al adulto mayor, sino también a la población de menor edad, como lo reporta una reciente encuesta nacional, donde el 75% de los pacientes hipertensos tenían menos de 54 años (1). Nuestra población presenta una importante prevalencia de entidades consideradas factores de riesgo cardiovascular, por ejemplo, pacientes hipertensos con diabetes con prevalencia del 31%, hipertensos con hipercolesterolemia en 36%, e hipertensión coexistiendo con sobrepeso y obesidad, es un importante 75% (11 – 13).
En Cuba la prevalencia de s de 30% para zonas urbanas y 15% para zonas rurales, por lo que en nuestro país existen alrededor de 2 millones de hipertensos (2).
Como se trata de una enfermedad crónica que evoluciona en forma silente durante muchos años, no resulta fácil establecer un número de personas que se convierten en hipertensos cada año, por lo que la incidencia de hipertensión arterial (HTA) es difícil de precisar. No obstante, según datos el estudio Framingham, la incidencia aumenta con la edad tanto en varones (3,3 a 6,2) como en mujeres (1,5 a 6,8) para los rangos de edad de 30 – 39 y 70 – 70 años, respectivamente (10).
Clasificación.
Clasificar la hipertensión arterial (HTA), no ha sido una tarea fácil, y se ha realizado en base a múltiples aspectos, nosotros sólo nos limitaremos a clasificarla en base a las cifras de tensión arterial y al daño de órgano diana (daño de órganos importantes en el cuerpo humano).
A continuación le presentamos la clasificación dada por la Sociedad Europea de hipertensión arterial (HTA) y Cardiología y el Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure (V JNC) (10, 14, 15).

Sin embargo en la última reunión del Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure
(VII JNC) [Comité Nacional de Detección, Prevención y Tratamiento de la Hipertensión Arterial], en mayo del 2003 (4), esta clasificación cambió, desapareciendo las categorías de tensión arterial óptima, normal alta y los grados 3 y 4 de hipertensión arterial (HTA), quedando de la siguiente forma:
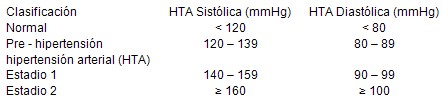
Ahora expondremos la clasificación según el daño de órgano diana (corazón, sistema arterial, cerebro, riñón y fondo de ojo) (10).
Estadio I: Sin signos aparentes de repercusión visceral, sólo aumento de la tensión arterial.
Estadio II: Debe presentar alguno de los siguientes signos:
Hipertrofia ventricular izquierda demostrable en el examen físico, telecardiograma, electrocardiograma (ECG) o ecocardiograma.
Retinopatía grado II en el fondo de ojo.
Proteinuria y/o aumento de la creatinina plasmática.
Estadio III: Aparecen síntomas y signos de afectación visceral severa:
Insuficiencia cardíaca o coronaria.
Encefalopatía.
Hemorragia retiniana. Papiledema.
Insuficiencia renal manifiesta.
Diagnóstico
El diagnóstico de la hipertensión arterial (HTA) es eminentemente clínico, pero requiere de la valoración integral del paciente, donde es necesario además de la toma rigurosa de la tensión arterial (3 como mínimo), estimar el daño de los órganos diana, identificar la presencia de otros factores de riesgo cardiovascular, descartar causas de hipertensión arterial (HTA) secundaria y caracterizar al enfermo (2).
Es por ello que la anamnesis (interrogatorio) debe ser muy cuidadosa e incluir datos generales como (edad, sexo, raza), historia familiar y personal de enfermedades cardiovasculares y renales, presencia de factores de riesgo, uso de medicamentos (esteroides, anticonceptivos orales, antiinflamatorios, etc.), enfermedades asociadas o concomitantes, estilo de vida y otros factores que pudieran tener relación con el proceso hipertensivo (consumo de aguas blandas, alcoholismo, tabaquismo, consumo de estupefacientes). Es necesario también indagar sobre la duración del proceso hipertensivo, las circunstancias de su descubrimiento y los tratamientos utilizados (2, 10).
La toma correcta de la presión arterial es uno de los pilares para el correcto diagnóstico de la enfermedad la cual describiremos a continuación (2 – 4, 7 – 13) (Cuadro 3).
Cuadro 3: Requisitos para la toma correcta de la tensión arterial.
Paciente
Descansará 5 minutos antes de la toma.
No café, ni cigarro 30 minutos antes de la toma.
Paciente sentado o en decúbito supino, brazo desnudo, apoyado, y tórax elevado (30 – 45o).
Equipo.
Manguito de goma flexible, que debe de cubrir 2/3 del brazo.
Técnica.
En la primera visita se debe tomar la tensión arterial en ambos brazos.
Inflar el manguito hasta 20 – 30mmHg después de la desaparición del pulso radial.
El primer sonido (Korotkoff 1) corresponde a la tensión arterial sistólica y la desaparición del quinto (Korotkoff 5) a la tensión arterial diastólica (algunos recomiendan el cambio de tono para la embarazada o anotar ambos).
Por todos es conocido que la tensión arterial tiene un ritmo circadiano (variaciones de la tensión arterial en el día), el cual ha sido posible estudiar gracias al monitoreo ambulatorio de la tensión arterial (MAPA) en las 24 horas del día. En la actualidad se sabe que las cifras más bajas de la tensión arterial “el nadir”, se alcanza durante el sueño profundo, de 3 a 4 am; luego comienza a subir ligeramente a partir de esa hora, aun con la persona dormida. De 7 – 8 am, cuando la persona empieza a levantarse, la presión continúa elevándose hasta alcanzar su cifra más alta, “el cenit”, entre las 12am y la 1pm, después comienza una fase de meseta la que persiste hasta las 7 – 8 pm, que comienza de nuevo a descender, para alcanzar su cifra más baja en el sueño de la madrugada. Es por esta razón que un individuo normal puede tener durante las horas de sueño profundo cifras de 60mmHg de tensión arterial sistólica y 40mmHg como cifras de tensión arterial diastólica (2, 4, 10).
Otro aspecto importante a tener en cuenta en el diagnostico de la hipertensión arterial (HTA) es la realización de estudios complementarios (2 – 4, 10 – 14), que incluyen:
Exámenes paraclínicos básicos: hemograma completo, glicemia, creatinina, lipidograma (estudio de la grasa en sangre), ácido úrico y examen de orina (incluyendo microalbuminuria que permite la detección temprana de alteraciones renales), los cuales pueden ser normales y presentar o no alteraciones en dependencia de si existen complicaciones o no.
Estudios radiológicos (telecardiograma y ecocardiograma, siendo este ultimo el estudio especifico para determinar hipertrofia ventricular izquierda) y ECG (electrocardiograma) en el que aparecerán las alteraciones cardiacas secundarias a la hipertensión arterial (HTA) (trastornos de la conducción, enfermedad de las arterias coronarias e hipertrofia ventricular izquierda), se impone la realización de un ultrasonido renal y suprarrenal que puede orientar hacia la presencia de daño renal o suprarrenal.
Estudios encaminados a determinar la presencia de hipertensión secundaria tales como: gammagrafía renal con Tc 99, dosificación de renina plasmática, arteriografía renal (convencional o por sustracción digital), dosificación de catecolaminas libres, prueba de supresión de clonidina, prueba de fentolamina, entre otros.
Complicaciones.
Son muchas las complicaciones que es capaz de producir un mal control de la presión arterial y para su mejor comprensión por parte de nuestra población la dividiremos en: cardiológicas y no cardiológicas (10).
Complicaciones cardiológicas:
La complicación cardiológica más importante a tener en cuenta es la Cardiopatía Hipertensiva la cual representa la más precoz y grave.
La afectación cardiaca de la hipertensión arterial (HTA) se localiza fundamentalmente a cuatro niveles:
Hipertrofia ventricular izquierda (HVI) [crecimiento del ventrículo izquierdo del corazón]: es conocida actualmente como un factor de riesgo independiente y de primer grado para la aparición de complicaciones cardiólogas en la hipertensión arterial (HTA). Su importancia en este campo es equiparable, si no superior a los factores de riesgo clásicos, de forma que su existencia se equipara en riesgo al padecimiento previo de un infarto de miocardio.
Disfunción ventricular (mal funcionamiento de los ventrículos del corazón): puede ser considerada como la incapacidad del corazón para adaptarse a las necesidades metabólicas del organismo en función del aporte sanguíneo que recibe.
Reserva coronaria: está seriamente disminuida y es directamente proporcional con el grado de hipertrofia ventricular izquierda, se plantea que hasta el 30% de los hipertensos ligeros y casi el 100% de los severos muestran alteraciones más o menos significativas de la reserva coronaria dando lugar a manifestaciones clínicas como la angina (dolor) y disnea (falta de aire), insuficiencia cardiaca y arritmias potencialmente letales.
Arritmias (latidos anormales del corazón): las arritmias ventriculares son manifestaciones clínicas de la cardiopatía hipertensiva, estando su origen más relacionado con la hipertrofia ventricular izquierda y la disfunción ventricular que con las cifras de presión arterial. La fibrilación auricular paroxística y/o crónica (movimientos rápidos anormales de las aurículas de forma aguda y/o crónica) es una arritmia común de la cardiopatía hipertensiva.
Complicaciones no cardiológicas:
Cerebro:
Enfermedad cerebrovascular isquémica (infartos cerebrales).
Enfermedad cerebrovascular hemorrágica (intraparenquimatosa o subaracnoidea).
Encefalopatía hipertensiva.
Riñón:
Insuficiencia renal crónica.
Grandes arterias:
Aneurismas arteriales disecantes o rotos.
Tratamiento.
El tratamiento de la hipertensión arterial (HTA) se asocia con la disminución del 35 – 40% en la incidencia de accidente cerebrovascular; 20 – 25% en la aparición de infarto de miocardio y del 50% en la progresión a la insuficiencia cardíaca. También reduce la morbilidad por enfermedad renal. Por ejemplo, la reducción sostenida de 12 mm Hg de la tensión arterial sistólica (en un paciente con hipertensión arterial (HTA) estadio 1 con factores de riesgo cardiovascular agregados) previene en 10 años una muerte cada 11 pacientes tratados. Si, además, estuviese presente daño de órgano blanco en el paciente, se prevendría 1 muerte cada 9 pacientes tratados (4).
Este tratamiento consta de dos pilares:
Tratamiento no farmacológico o modificaciones del estilo de vida.
Tratamiento farmacológico.
El objetivo del tratamiento es la reducción de la tensión arterial a menos de 140/90 mm Hg; pero en pacientes con insuficiencia renal o diabetes, el objetivo es menor a 130/80 mm Hg (4).
Abordaremos el primero de ellos porque es el motivo de ser de esta monografía.
Modificaciones del estilo de vida.
Uno de los elementos básicos para que el proceso asistencial en la hipertensión arterial (HTA) sea de la mayor calidad posible es proporcionar al paciente una información básica sobre este factor de riesgo. El médico, y especialmente el/la diplomado/a de enfermería tienen un papel crucial en la educación sanitaria. La educación sanitaria del paciente hipertenso es responsabilidad tanto del médico como del personal de enfermería, pero es indiscutible que por la mayor frecuencia de las visitas de seguimiento por parte del personal de enfermería la educación sanitaria constituye una de las labores más importantes a realizar por estos profesionales. La discusión y valoración conjunta de los problemas detectados en el seguimiento de los pacientes es totalmente necesaria como elemento básico del trabajo en equipo (16).
Los estudios sobre las modificaciones del estilo de vida que han sido revisados demostraron que los valores de tensión arterial pueden reducirse con estas medidas. El objetivo de las medidas no farmacológicas es reducir los valores de PA y prevenir el desarrollo de enfermedades cardiovasculares y cerebrovasculares (17, 18, 19).
Considerándose que, en pacientes seleccionados, su mantenimiento a largo plazo podría retrasar o incluso evitar la necesidad de tratamiento farmacológico (17, 19). La eficacia de este tipo de medidas no farmacológicas ha sido poco evaluada en ensayos clínicos aleatorizados (19, 20). En la práctica clínica, los resultados de su aplicación pueden ser variables según los pacientes tratados (16, 19, 21).
Los últimos textos sobre hipertensión arterial (HTA) coinciden en recomendar su adopción en todos los pacientes hipertensos (17, 21 – 24) toda vez que, independientemente de su mayor o menor utilidad en los mismos, no hay que olvidar la ausencia de efectos adversos asociados a su uso y su reducido coste (21).
Las medidas no farmacológicas encaminadas a modificar el estilo de vida de los pacientes pueden llevarse a cabo como medida preventiva (en pacientes “prehipertensos” o “con hipertensión arterial (HTA) normal-alta”) o de tratamiento de la hipertensión arterial (HTA), pudiendo utilizarse como única forma de tratamiento en caso de hipertensión arterial (HTA) leve o no complicada y como complemento del tratamiento farmacológico (18, 19). Habitualmente, resulta difícil conseguir un seguimiento adecuado de los pacientes, especialmente a largo plazo. Por lo que se considera especialmente importante para favorecer su cumplimiento, motivar al paciente mediante información adecuada y suficiente y realizar un seguimiento continuado del mismo (19).
Las medidas no farmacológicas recomendadas en los diferentes textos de tratamiento de la hipertensión arterial (HTA) son variadas, aunque en su mayoría convergentes (20), proponiéndose en general su aplicación de forma combinada (19).
Pasaremos a explicar ahora en que consisten las modificaciones del estilo de vida.
Reducción del peso corporal
La obesidad se ha considerado un factor de riesgo contribuyente para la elevación de las cifras tensionales. La reducción de 1Kg de peso implica una disminución promedio de 1,3 a 1,6mmHg en la PA, por tanto por cada 10Kg de reducción de peso se logrará una reducción de la PAS entre 5 y 20mmHg.
La medida más eficaz para lograr una buena reducción del peso corporal es la restricción calórica de la dieta asociada a ejercicios físicos.
El paciente debe mantener un peso adecuado y para calcular éste se recomienda usar el índice de masa corporal (IMC), donde:
IMC = Peso en Kg/(Talla m)2
Se considera adecuada entre 18,5 y 24,9; pero si el índice es mayor de 27, debe considerarse un riesgo potencial.
Reducción del consumo de sal.
Existen evidencias irrefutables que demuestran que las dietas ricas en sodio desempeñan un papel muy importante en el desarrollo y mantenimiento de la hipertensión arterial (HTA), si bien la respuesta a la ingestión de sal difiere en los diferentes grupos de hipertensos: los afronorteamericanos, los ancianos y los hipertensos diabéticos son más sensibles a la sal (2). Consumir una dieta con menos de 2.4 gramos de sodio o 6 gramos de cloruro de sodio, se logra una reducción en la presión sistólica de entre 2 mmHg y 8 mmHg (2, 10).
Es por ello que se recomienda un máximo de sal en la dieta de 1,5 a 2,9g, ello implica no agregar sal a las comidas al cocinarlas y evitar aquellos alimentos que en su confección se enriquecen con la sal de cocina (embutidos y enlatados). A continuación daremos un listado de alimentos con su contenido de sodio y cuales deben evitarse o no en la dieta del hipertenso (9) (Cuadro 4).
Cuadro 4: Contenido de sodio en los alimentos.
Alimentos
Embutidos
Muy ricos en sodio (su uso debe evitarse): Todos (jamón york, serrano, chorizo, bacon).
Pobres en sodio (su uso es preferente): Ninguno.
Alimentos enlatados
Muy ricos en sodio (su uso debe evitarse): Todos (tomates, verduras, carnes, pescado).
Pobres en sodio (su uso es preferente): Ninguno.
Precocinados
Muy ricos en sodio (su uso debe evitarse): Todos (empanadilla, pizza, croquetas, lasaña, etc).
Pobres en sodio (su uso es preferente): Ninguno.
Carnes
Muy ricos en sodio (su uso debe evitarse): Cerdo, pato, riñones, hígado, sesos.
Pobres en sodio (su uso es preferente): Ternera, vaca, pollo, conejo.
Pescados
Muy ricos en sodio (su uso debe evitarse): Arenque y pescados en conserva, ahumados y en salazón.
Pobres en sodio (su uso es preferente): Todos los demás
Mariscos y crustáceos
Muy ricos en sodio (su uso debe evitarse): Langostas, almejas, mejillones, gambas, caviar, cangrejos de mar.
Pobres en sodio (su uso es preferente): Ninguno
Derivados lácteos
Muy ricos en sodio (su uso debe evitarse): Leches en polvo y condensada, quesos curados, quesitos en porciones.
Pobres en sodio (su uso es preferente): Leche, yogurt, quesos frescos (poca sal), mantequilla sin sal, etc.
Pan y bollerías
Muy ricos en sodio (su uso debe evitarse): En general todos los preparados comerciales.
Pobres en sodio (su uso es preferente): Elaborados en casa, sin sal
Verduras
Muy ricos en sodio (su uso debe evitarse): Acelgas e hinojos
Pobres en sodio (su uso es preferente): Espárragos, guisantes, papas, col, rábanos calabaza
Frutos secos
Muy ricos en sodio (su uso debe evitarse): Todos los que llevan sal: aceitunas.
Pobres en sodio (su uso es preferente): Cualquiera sin sal
Salsas y condimentos
Muy ricos en sodio (su uso debe evitarse): En general todas las comidas comerciales, mostaza, ketchup
Pobres en sodio (su uso es preferente): Elaborados en casa, sin sal
Frutas
Muy ricos en sodio (su uso debe evitarse): Ninguna
Pobres en sodio (su uso es preferente): En general todas: manzanas, plátano, ciruela, uva, melón
Jugos, zumos y aguas
Muy ricos en sodio (su uso debe evitarse): Todos los enlatados y agua con gas
Pobres en sodio (su uso es preferente): En general todos los naturales (manzana, uva, naranja, ciruela)
Hortalizas secas
Muy ricos en sodio (su uso debe evitarse): Ninguno
Pobres en sodio (su uso es preferente): Garbanzos, judías
Otros
Muy ricos en sodio (su uso debe evitarse): Sopicaldos, bicarbonatos y otros antiácidos con sodio.
Pobres en sodio (su uso es preferente): Ninguno
Expondremos también una tabla en la que aparecen las cantidades de sodio que contienen algunos alimentos que habitualmente ingerimos (9) (Cuadro 5).
Cuadro 5: Lista de alimentos ricos en sodio
Lista de alimentos ricos en sodio
Alimentos – Cantidad - Contenido en sal
Alimentos para “picar”
Patatas fritas – 100 gramos – 656 miligramos
Palomitas de maíz – 100 gramos – 365 miligramos
Avellanas asadas – 100 gramos – 780 miligramos
Pistachos salados – 100 gramos – 780 miligramos
Almendras saladas – 100 gramos – 780 miligramos
Cacahuetes salados – 100 gramos – 400 miligramos
Pipas – 100 gramos – 603 miligramos
Galletas – 100 gramos – 600 miligramos
Comidas en lata
Sardinas – 100 gramos – 280 miligramos
Atún – 100 gramos – 310 miligramos
Tomate en conserva – 100 gramos – 420 miligramos
Espárragos escurridos sin enjuagar – 100 gramos – 240 miligramos
Sopa de pollo – 100 gramos – 386 miligramos
Maíz – 100 gramos – 335 miligramos
Condimentos
Sal de mesa - 1 cucharada de té – 2300 miligramos
Sal de ajo - 1 cucharada de té – 2062 miligramos
Salsa de soya - 1 cucharada de té – 1032 miligramos
Productos cárnicos ahumados, curados o procesados
Embutidos – 100 gramos – 1235 miligramos
Salchichas de pavo – 100 gramos – 878 miligramos
Salmón ahumado – 100 gramos – 784 miligramos
Hamburguesa – 100 gramos – 561 miligramos
Leches y derivados
Queso cheddar – 100 gramos – 620 miligramos
Mozzarella – 100 gramos – 373 miligramos
Queso de cabra duro – 100 gramos – 346 miligramos
Mantequilla – 100 gramos – 286 miligramos
Margarina 40% de grasa vegetal – 100 gramos – 959 miligramos
Cereales
Kellocks Special K – 100 gramos – 935 miligramos
Corn flakes – 100 gramos – 900 miligramos
All – bran – 100 gramos – 112 miligramos
Reducción del consumo de alcohol:
El consumo excesivo de alcohol es un importante factor de riesgo para la hipertensión arterial (HTA). Los alcohólicos se incluyen dentro de los grupos de riesgo porque el alcohol produce resistencia a la terapia hipotensora, lo cual podría estar relacionado con su efecto inductor enzimático capaz de promover una mayor metabolización hepática de los fármacos antihipertensivos. Se recomienda limitar el alcohol a no ingerir más de 2 tragos por día o 30 mililitros de etanol (300 mililitros de vino, 60 mililitros de whisky).
En mujeres o personas delgadas la ingesta debe ser la mitad de lo mencionado. Esta medida reducirá la presión entre 2 mmHg y 4 mmHg (2, 4). Pero por el contrario se plantea que una ingesta diaria mayor de 40 gramos de alcohol, podría producir un aumento de la tensión arterial (25). Sin embargo otros autores afirman que un uso moderado del alcohol favorece la circulación, puede disminuir la hipertensión y previene muchas enfermedades del corazón y del sistema circulatorio (25).
Existen investigaciones en las que se demuestra que le vino tinto contiene un fitoquímico llamado resveratrol, cuyo papel en el sistema circulatorio puede ser positivo (25). Se plantea también que existen ventajas en el consumo de alcohol con relación a la aterosclerosis, el consumo diario de no más de 24g/día aporta al organismo un incremento de colesterina (HDL), y así protege contra enfermedades coronarias.
Por esta razón este pequeño consumo de alcohol puede ser ingerido a personas enteramente sanas (26, 27).
Pasaremos a exponer el contenido de alcohol en las bebidas más comunes (9) (Cuadro 6).
Contenido de alcohol de las bebidas más comunes*.
Tipo - Contenido de alcohol (gramos - grados) - Volumen de una Consumición - Cantidad de alcohol (gramos/un vaso)
Vinos
Blancos - 11 – 13,6ş - 270 mililitros - 23,7 a 29,1 gramos
Rosados - 11,5 – 12ş - 270 mililitros - 24,8 a 29,5 gramos
Tintos - 10,9 – 16ş - 270 mililitros - 23,5 a 24,5 gramos
Oporto: cocteles, vermut, jerez, etc. - 15 – 16ş - 110 mililitros - 13,2 a 14,1 gramos
Cavas - 11,8ş - 120 mililitros - 11,3 gramos
Licores
Ron - 40 – 50ş - 70 mililitros - 22,4 a 30,2 gramos
Ginebra - 40 – 51ş - 70 mililitros - 22,4 a 30,2 gramos
Vodka - 50ş - 70 mililitros – 28 gramos
Whisky - 40 – 43ş - 100 mililitros - 32 – 34,4 gramos
Coñac - 30 – 40ş - 60 mililitros - 17,8 a 19,2 gramos
Cerveza 5 – 7,4ş - 300 mililitros - 12 a 17,7 gramos
Otros
Cointreau - 40ş - 60 mililitros - 19,2 gramos
Ricard - 45ş - 60 mililitros - 21,6 gramos
Licor – 43 - 34ş - 60 mililitros - 16,3 gramos
Anís - 44ş - 30 mililitros - 10,6 gramos
Anisette - 25ş - 60 mililitros – 12 gramos
*Fórmula para calcular el contenido Grados x ml x 0,8 / 100
Así mismo expondremos cuales son los efectos del alcohol sobre algunos sistemas del organismo (26) (Cuadro 7).
Cuadro 7: Efectos del alcohol en el organismo.
Sistema Nervioso
Pequeñas cantidades
Inhibición del dolor
Entorpecimiento de los reflejos
Exceso
Depresión
Desorientación
Disminución creativa e intelectual.
Deterioro de la personalidad
Sistema Cardiovascular
Pequeñas cantidades
No modifica significativamente ni la presión arterial ni el gasto cardiaco
Vasodilatación cutánea (piel caliente y enrojecida)
Exceso
Aumento de la frecuencia de las pulsaciones, el gasto cardiaco y la presión arterial por 30’
Efecto deletéreo sobre el corazón, favorece la miocardiopatía alcohólica
Musculatura
Pequeñas cantidades
Desciende el umbral de sensibilidad a la fatiga
Exceso
Posible alteración muscular
Repetidas rupturas fibrilares, contracturas, etc.
Múltiples intervenciones estructuradas para reducir el consumo de alcohol, o sustituir por alternativas con menor contenido de etanol, tienen un efecto moderado sobre la presión arterial, reduciendo la presión arterial sistólica y diastólica en un promedio de 3 - 4 mmHg en los estudios. Se estima que un 30% de los pacientes pueden reducir 10 mmHg de su presión arterial sistólica o más a corto plazo y hasta un año (28 – 30).
Reducción de la ingesta de café.
Se plantea que la ingestión de café también puede condicionar un aumento de la presión arterial (27), por lo que el consumo excesivo de café (≥ 5 tasas por día) es asociado con un aumento pequeño de la presión arterial (2/1mmHg) en personas con o sin hipertensión arterial (28).
Es por ello que se recomienda moderar el consumo de esta bebida, especialmente entre los fumadores, los que tengan antecedentes de hipertensión, o presenten riesgo de padecerla o la estén empezando a sufrir, aunque sea de forma moderada. Curiosamente, se descubrió una relación más estrecha entre el consumo de café y la subida de la tensión arterial entre los pacientes más jóvenes (27).
Educación nutricional.
La educación nutricional del paciente hipertenso incluye la adición en la dieta de suplementos de potasio, calcio, magnesio y grasas insaturadas (2, 10). Se recomienda la ingesta de 90mmol/día de potasio, pues se ha demostrado que la ingesta del mismo, previene la hipertensión arterial (HTA) y mejora el control en los individuos ya hipertensos (31, 32). Lo cual se logra con la ingestión de alimentos naturales ricos en este elemento que a su vez suelen tener menor contenido de sodio, más que la ingestión de un suplemento nutricional. Su efecto antihipertensivo es debido a un aumento de la natriuresis (9, 32).
Algunos estudios han demostrado la asociación de dietas bajas en calcio con el incremento de la prevalencia de la hipertensión arterial (HTA), de donde se infiere que un incremento en la ingesta de calcio puede teóricamente disminuir la tensión arterial en algunos enfermos hipertensos, pero el efecto resultante es mínimo y no se puede predecir qué pacientes serán beneficiados. Se recomienda como norma ingerir entre 800 – 1200 miligramos/día (2). Otros por el contrario plantean que la ingestión de 1 – 2 gramos/día pueden favorecer la aparición de litiasis y no se deben por ello recomendar de forma universal (31, 33).
El magnesio es el catión divalente predominante en el medio intracelular y su fuente principal se encuentra en las verduras, judías, carnes, cereales y mariscos. Si bien algunas investigaciones han demostrado que una depleción de magnesio produce una elevación de la tensión arterial, no se recomienda la administración de suplemento magnésico en el tratamiento antihipertensivo, aunque resulta beneficioso no permitir una depleción del mismo en los pacientes tratados con diuréticos tiazídicos y de asa, sin embargo no se ha demostrado todavía su eficacia en la reducción de las cifras tensionales (2, 10, 32).
Las grasas contenidas en algunos alimentos de origen vegetal (maíz, soja, girasol) son ricas en ácidos grasos poliinsaturados (grasas no dañinas al organismo); estas también se encuentran en las carnes de algunos peces, los llamados pescados de sangre azul (jurel, macarela, atún, etc.).
En el metabolismo de estos ácidos poliinsaturados se producen prostaglandinas (PG), en especial PGE2, que tiene acción vasodilatadora, y este efecto puede indicar la reducción de las cifras tensionales (2). Estas medidas ayudarían a su vez a controlar otro factor de riesgo importante como es la hipercolesterolemia. Por ejemplo se recomienda la utilización de leche desnatada que tiene la misma cantidad de vitaminas y minerales que tiene la leche entera pero con bajos niveles de grasa y se recomienda una dieta rica en frutas y vegetales frescos (34).
Incremento de la actividad física.
La actividad física sistemática y armónica favorece el mantenimiento o la disminución del peso corporal con el consiguiente bienestar físico y mental del individuo (2). Se plantea que el efecto hipotensor viene dado por diferentes mecanismos: vasodilatación a nivel de la musculatura, reducción o escasa modificación de la presión diastólica, mejora de la resistencia a la insulina y por lo tanto del hiperinsulinismo secundario y mejora el metabolismo lipídico (10, 11).
Por todo ello se recomienda realizar ejercicios aeróbicos de carácter isotónico con movilización de todos los grupos musculares como nadar, ciclismo, caminar de prisa por lo menos 30 – 45 minutos diarios de 3 – 6 veces por semana y evitar ejercicios isométricos, ya que producen elevación de la presión arterial y por tanto elevan el consumo de oxigeno por el miocardio (musculo del corazón) (2, 10, 35). Estos ejercicios isotónicos lo que producen es una reducción de la presión arterial sistólica y diastólica en un promedio de 2 – 3mmHg (36).
Sin embargo se ha demostrado que las intervenciones que combinan de manera activa el ejercicio y la dieta han mostrado reducir la presión arterial sistólica y diastólica en alrededor de 4 – 5mmHg (36).
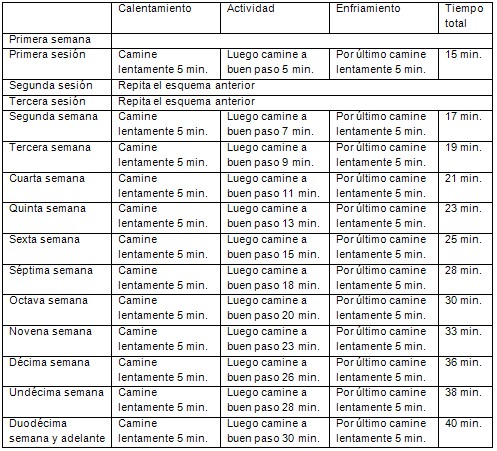
Les haremos llegar al lector en este folleto las recomendaciones para la realización de caminatas (9) (Cuadro 8).
Cuadro 8: Programa para caminar
Programa para caminar*. (Realizar al menos 3 – 4 caminatas semanales
Eliminación del hábito de fumar.
Eliminar este hábito es una recomendación obligada para el paciente hipertenso, pues se conoce que conjuntamente con la hipercolesterolemia y la hipertensión arterial (HTA) constituye uno de los factores de riesgos principales de la enfermedad cardiovascular y cerebrovascular (2). El tabaquismo aumenta la resistencia vascular periférica (RVP) porque además de producir un incremento en la actividad alfa – adrenérgica, ocasiona una disminución de la síntesis de prostaglandinas vasodilatadoras (2), por lo que el efecto presor de la nicotina tiene un carácter agudo, si bien no parece que la eleve de forma crónica (10). Este hábito es capaz de favorecer la disfunción endotelial, promueve y acelera el desarrollo de la placa de ateroma, además de que el consumo habitual de tabaco interfiere en la respuesta de algunos fármacos antihipertensivos y disminuyen su eficiencia, tal es el caso de los beta-bloqueadores como es el propranolol (2).
En otros estudios por el contrario no se ha logrado encontrar un vínculo directo fuerte entre el tabaquismo y el aumento de la presión arterial. Sin embargo, existe evidencia abrumadora de la relación del hábito de fumar y las enfermedades cardiovasculares y cerebrovasculares (36), tal y como se había hecho mención anteriormente.
Control del stress.
Se conoce que el stress puede favorecer elevaciones agudas de la presión arterial; tanto el stress físico como psíquico aumentan el gasto cardiaco (GC) [cantidad de sangre que bombea el corazón], por incremento de la frecuencia cardiaca, lo cual condiciona un aumento paralelo y significativo de la adrenalina y noradrenalina, así como la activación del sistema renina – angiotensina – aldosterona (SRAA) (2).
Esta medida, casi siempre es muy difícil de llevar a la práctica aunque es sabe como la actividad y el stress se correlaciona estrechamente con los niveles de presión arterial y los picos hipertensivos (10).
De manera general, las intervenciones estructuradas que reducen el stress y promueven la relajación tienen un efecto moderado en la presión arterial, reducen la presión sistólica y diastólica en un promedio de 3 – 4mmHg en estudios clínicos. La presencia de variaciones no es completamente entendida y cerca de un tercio de los pacientes que reciben terapias de relajación disminuyen alrededor de 10mmHg de presión sistólica a corto plazo y hasta 12 meses (36 – 38).
Pueden asociarse diferentes técnicas de relajación, aunque su efecto hipotensor no se ha demostrado vaya más allá de la duración del procedimiento. De todos modos, debe estimularse a aquellos individuos que se encuentren motivados y obtengan algún beneficio (10, 39 – 43).
Pasaremos ahora a dar alguna información a cerca de algunos alimentos que deben ser consumidos para la prevención de la aterosclerosis (9) (Cuadro 9).
Cuadro 9: recomendaciones dietéticas para la prevención de la aterosclerosis
Alimentos
Cereales
Consumo diario: Pan*, arroz*, pastas*, maíz, harina, cereales, y galletas (de preferencia integrales)
Consumo moderado (2-3 veces por semana o consumo diario con moderación): Pasta italiana con huevo* y bollería y galletas, preparadas con aceite de oliva o semilla*
Consumo muy esporádico: Bollería, cruasán, ensaimadas, magdalenas, ganchitos, galletas y bollería industrial
Frutas, hortalizas y legumbres
Consumo diario: Todas
Consumo moderado (2-3 veces por semana o consumo diario con moderación): Aguacates*, aceitunas*,
patatas fritas en aceite de oliva o semilla*
Consumo muy esporádico: Patatas chips o verduras fritas en aceites inadecuados
Huevos, leches y derivados
Consumo diario: Leche desnatada, yogur y productos elaborados con leche desnatada, clara de huevo
Consumo moderado: (2-3 veces por semana o consumo diario con moderación): Queso fresco o con bajo
contenido graso, leche y Yogur semidesnatado. Huevos enteros (3/sem)
Consumo muy esporádico: Leche entera, nata, quesos duros y muy grasos, flanes y cremas
Pescados y mariscos
Consumo diario: Pescado blanco, pescado azul*, atún en conservas*, chirlas y ostras
Consumo moderado: (2-3 veces por semana o consumo diario con moderación): Bacalao salado, sardinas* y caballa en conserva (aceite de oliva), calamares, mejillones, gambas, langostinos y cangrejos
Consumo muy esporádico: Huevas, mojama, pescados fritos en aceite o grasas no recomendables
Carnes
Consumo diario: Conejo, pollo y pavo sin piel
Consumo moderado (2-3 veces por semana o consumo diario con moderación): Ternera, vaca, buey, cordero, cerdo, jamón (magro), salchichas de pollo o ternera, caza
Consumo muy esporádico: Embutidos, beicon, hamburguesas, salchichas, vísceras, pato, ganso, patés
Grasas y aceites
Consumo diario: Aceite de oliva
Consumo moderado (2-3 veces por semana o consumo diario con moderación): Aceite de semilla y margarinas sin ácidos grasos trans.
Consumo muy esporádico: Mantequilla, margarinas sólidas, manteca de cerdo, tocino, sebo, aceite de palma y coco
Postres
Consumo diario: Mermelada*, miel*, azúcar*, sorbetes y repostería casera preparada con leche descremada
Consumo moderado (2-3 veces por semana o consumo diario con moderación): Flan sin huevo, caramelos*, mazapán*, turrón*, bizcochos y dulces caseros* hechos con aceite de oliva
Consumo muy esporádico: Chocolate y pastelería, postres que contienen leche entera y huevo, nata y mantequilla, tartas comerciales
Bebidas
Consumo diario: Agua mineral, refrescos sin azúcar, zumos naturales e infusiones, café y té (3/día)
Consumo moderado (2-3 veces por semana o consumo diario con moderación): Refrescos azucarados*
Consumo muy esporádico: Bebidas con chocolate
Frutos secos
Consumo diario: Almendras, avellanas, castañas, nueces, pipas sin sal, dátiles y ciruelas pasas
Consumo moderado (2-3 veces por semana o consumo diario con moderación): Cacahuetes
Consumo muy esporádico: Cacahuetes salados, coco y pipas de girasol saladas
Especies y salsas
Consumo diario: Pimienta, mostaza, hierbas, sofritos, vinagre y alioli, caldos vegetales
Consumo moderado (2-3 veces por semana o consumo diario con moderación): Mayonesa y bechamel elaborados con leche desnatada
Consumo muy esporádico: Salsas hechas con mantequilla, margarina, leche entera y grasas animales
Los alimentos señalados con un asterisco (*), debido a su riqueza calórica, deben limitarse cuando existe un exceso de peso y cuando las cifras de triglicéridos en sangre sean elevadas. No es recomendable el consumo de alcohol, aunque sería aceptable su consumo en adultos hasta 30 gramos/día (2 copas de baja graduación). Las personas delgadas y las mujeres no deben rebasar los 20 gramos/día. Se desaconseja el consumo de alcohol en obesos, embarazadas y en pacientes con triglicéridos altos.
La carne de pollo y pavo sin piel tiene poca grasa; no obstante, es preferible que no se consuma a diario y que se sustituya por otros alimentos como pescado y legumbres. Los hipertensos deben limitar el consumo de sal y productos que la contengan, en especial conservas, salsas y comidas precocinadas. También propondremos algunos menús para los pacientes hipertensos restrictivas en sodio y calorías, pero ricas en potasio (9) (Cuadro 10).
Cuadro 10: Dieta para hipertensos restrictivas en sodio y calorías y ricas en potasio.
Valores promedio
- Hidratos de carbono: 178 gramos;
- Proteínas: 75 gramos;
- Grasas: 60 gramos (Sats: 16,08; oleico; 33,75 gramos; lino: 4,97 gramos; P/S = 0,3);
- Sodio (Na): 26 mEq (más 2 gramos de sal: 60 mEq);
- Potasio (K): 116 mEq;
- Calcio: 674 miligramos
Observaciones
Los pesos de los alimentos son en crudo, limpios de desperdicios. Están prohibidos los alimentos en conserva, preparados comerciales, precocinados, caldos artificiales, embutidos, etc., así como el azúcar, dulces, refrescos y alcohol. Como condimentos se pueden utilizar con moderación: ajo, cebolla, laurel, perejil, etc., y diariamente 2 gramos de sal distribuidos en las comidas como el paciente quiera (la sal se pesará en la farmacia la primera vez para tener una referencia). El pan indicado es normal NO SIN SAL.
Las verduras se hervirán en poca agua y se aprovechará el caldo de cocción. Las frutas se tomarán frescas, dando preferencia a la naranja, plátano, melocotón y melón. Los jugos y caldos de la carne también se utilizarán en sopas, consomés, etc.
Desayuno
A su elección:
Leche desnatada, 250 cc, con té o café, 50 gramos de pan blando o 35 gramos de pan tostado con 15 gramos de mermelada dietética
Leche desnatada, 250 cc con 75 gramos de copos de germen de trigo
Dos yogures desnatados, 50 gramos de pan blando o 35 gramos de pan tostado con 15 gramos de mermelada dietética
Merienda
150 cc de leche desnatada con té o café. Pincho de pan blando, 50 gramos, con queso fresco sin sal 30 gramos.
Puede sustituirse por 150 gramos de plátanos o 200 gramos de fruta del tiempo.
Aceite para todo el día: 30 gramos de aceite de oliva usado en crudo
Menú 1
Comida Ensalada con 100 gramos de tomate y 50 gramos de lechuga
150 gramos de ternera o vaca a la plancha
125 gramos de patatas cocidas o al horno
200 gramos de fruta fresca
10 gramos de pan tostado o 15 gramos de blando
Cena 200 gramos de judías verdes, berenjenas, calabacines, pimientos, tomates en ensalada, cocidos o rehogados, etc.
150 gramos de pescadilla, lenguado, bacalao fresco o rape
200 gramos de fruta fresca
10 gramos de pan tostado o 15 gramos de blando
Menú 2
Comida 30 gramos de arroz
150 gramos de tomate en puré o ensalada
150 gramos de pollo asado, cocido, plancha o frito
200 gramos de fruta fresca
10 gramos de pan tostado o 15 de blando
Cena 200 gramos de escarola, lechuga, champiñón, coliflor, pimientos, coles de Bruselas o repollo
2 huevos cocidos, pasados por agua, tortilla o plancha
200 gramos de fruta fresca
10 gramos de pan tostado o 15 gramos de blando
Menú 3
Comida 20 gramos de pasta, arroz, sémola, tapioca en caldo de verduras
150 gramos de carne picada (hamburguesas o albóndigas)
50 gramos de lechuga
200 gramos de fruta fresca
10 gramos de pan tostado o 15 de blando
Cena 200 gramos de verdura
150 gramos de gallo, besugo, bonito o trucha
50 gramos de requesón o queso fresco sin sal
200 gramos de fruta fresca
10 gramos de pan tostado o 15 gramos de blando
Menú 4
Comida 150 gramos de espinacas en crema (bechamel) con 150 cc de leche, 20 gramos de harina y 10 gramos de margarina
150 gramos de ternera a la plancha
200 gramos de fruta fresca
10 gramos de pan tostado o 15 de blando
Cena Ensalada con 100 gramos de lechuga, 100 de tomate y 50 de pepino
150 gramos de bacalao fresco, lenguado, pescadilla, merluza o rape
200 gramos de fruta fresca
10 gramos de pan tostado o 15 de blando
Menú 5
Comida 200 gramos de judías verdes, lechuga, tomate, berenjenas, calabacín en ensalada, rehogados, etc.
150 gramos de pollo asado, a la plancha, etc. + 150 gramos de tomate en ensalada o puré
200 gramos de fruta fresca
10 gramos de pan tostado o 15 de blando
Cena Sopa con 20 gramos de pasta de arroz, sémola o tapioca
1 huevo
150 gramos de patatas cocidas, fritas o en tortilla
200 gramos de fruta fresca
10 gramos de pan tostado o 15 gramos de blando
Menú 6
Comida 200 gramos de coles de Bruselas, repollo, pimientos, lombarda o coliflor
150 gramos de besugo o gallo al horno o plancha
200 gramos de fruta fresca
10 gramos de pan tostado o 15 gramos de blando
Cena 200 gramos de berenjenas rebozadas con 1/2 huevo
150 de ternera o vaca a la plancha o al horno
200 gramos de fruta fresca
10 gramos de pan tostado o 15 gramos de blando
Menú 7
Comida 200 gramos de menestra de verduras (peso congelada)
150 gramos de pollo al horno o a la plancha
200 gramos de fruta fresca
10 gramos de pan tostado o 15 de blando
Cena Ensalada con 10 gramos de lechuga y 100 gramos de tomate
150 gramos de merluza, besugo o gallo al horno o frito
200 gramos de fruta fresca
10 gramos de pan tostado o 15 gramos de blando
Valores promedio
Hidratos de carbono: 178 gramos; proteínas: 75 gramos; grasas: 60 gramos (Sats: 16,08; oleico; 33,75 gramos; lino: 4,97 gramos;
P/S = 0,3); sodio (Na): 26 mEq (más 2 gramos de sal: 60 mEq); K: 116 mEq; calcio: 674 miligramos
Observaciones
- Los pesos de los alimentos son en crudo, limpios de desperdicios.
- Están prohibidos los alimentos en conserva, preparados comerciales, precocinados, caldos artificiales, embutidos, etc., así como el azúcar, dulces, refrescos y alcohol.
- Como condimentos se pueden utilizar con moderación: ajo, cebolla, laurel, perejil, etc., y diariamente 2 gramos de sal distribuidos en las comidas como el paciente quiera (la sal se pesará en la farmacia la primera vez para tener una referencia).
- El pan indicado es normal, NO SIN SAL.
- Las verduras se hervirán en poca agua y se aprovechará el caldo de cocción.
- Las frutas se tomarán frescas, dando preferencia a la naranja, plátano, melocotón y melón.
- Los jugos y caldos de la carne también se utilizarán en sopas, consomés, etc.
Bibliografía.
- Farreras Rozman. Medicina Interna. Sección 3. Cap. 70. 2000. CD – R.
- Roca Goderich R. Temas de Medicina Interna. T.1. Cap. 9. 2002. CD – R.
- Manual Merck. Sección 16. Cap. 199. 10Ş. Edic. Ed. del Centenario. 2000. CD – R.
- 7th Report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure (VII JNC). 2003. http://www.gador.com.ar/iyd/cardiologia/jncvii/jncvii/hym
- Boletín Terapéutico Andaluz. Tratamiento de la Hipertensión Arterial: aspectos controvertidos. Monografías. No. 22, 2006. http://www.easp.es
- Kearney PM et al. Global burden of hypertension: analysis of worldwide data. Lancet 2005; 365(9455): 217-23.
- Moragrega AJL y cols. Definición, causas, clasificación, epidemiología, prevención primaria. Rev Mex Cardiol 2001; 12 (1): 9 – 18.
- Multiple risk factor intervention trial research group: Multiple risk factor intervention trial: Risk factor changes and mortality results. JAMA 1982; 248: 1465.
- Guía sobre el diagnóstico y tratamiento de la hipertensión arterial en España. Hipertensión 2002; 19 Suppl 3: 67 – 74.
- Hipertensión Arterial: Manual Práctico de hipertensión arterial (HTA). http://hipocrates.tripod.com/cardiologia/hta.htm
- Hipertensión arterial: diagnóstico y tratamiento. Enlaces Médicos Francia – México. Boletín trimestral. Año I. No. 3, 2006.
- Guidelines comittee. 2003 European Society of Hypertension-European Society of Cardiology guidelines for the management of arterial hypertension. Journal of Hypertens 2003,21:1011-1053
- Rosas MP, y cols. Re-encuesta Nacional de Hipertensión Arterial (RENAHTA): Consolidación Mexicana de los Factores de Riesgo Cardiovascular. Cohorte Nacional de Seguimiento 2005. Arch. Cardiol.75(1):96-111
- III Consenso Nacional de Hipertensión Arterial Sistémica. Rev. Mex de Cardiol. 2005 16(1):4-47
- Guidelines comittee. 2003 European Society of Hypertension-European Society of Cardiology guidelines for the management of arterial hypertension. Journal of Hypertens 2003,21:1011-1053
- National Institute for Clinical Excellence. Hypertension. Management of hypertension in adults in primary care. Clinical Guideline 18. August 2004. Disponible en URL: www.nice.org.uk
- Marín R et al. Guía sobre el diagnóstico y tratamiento de la hipertensión arterial en España 2005. Med Clin (Barc) 2005; 125(1): 36-46.
- Hypertension management in primary care. MeRec Brief 2005; (29).
- Hypertension artérielle de l’adulte. Rev Prescr 2004; 24(253): 601-11.
- 2003 World Health Organization (WHO)/International Society of Hypertension (ISH) statement on management of hypertension. J Hypertens 2003; 21(11): 1983-92.
- The Seventh Report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure. JAMA 2003; 289(19): 2560-72.
- 2. 2003 European Society of Hypertension – European Society of Cardiology guidelines for the management of arterial hypertension. J Hypertens 2003; 21(6): 1011-53.
- Williams B et al. Guidelines for management of hypertension: report of the fourth working party of the British Hypertension Society, 2004 – BHS IV. J Human Hypertens 2004; 18(3): 139-85.
- Hipertensión. Botanical-online. http://www.botanical-online.com/medicinalshipertension.htm
- El alcohol en las bebidas. http://www.zonadiet.com/nutricion/alcohol.htm
- Rodrígez A. Prevención: café, alcohol e hipertensión. Nutrición, Domingo 7 de marzo 1999. http://www.el mundo.es/salud/333/?sal920889871
- Criterios Técnicos y Recomendaciones Basadas en Evidencia para la Construcción de Guías de Practicas Clínicas. Documento para Discusión con Expertos Locales de acuerdo al Plan General para Guias Clinicas de Tratamiento “Plan General”. Tratamiento de la Hipertension http://www.cochrane.ihcai.org/programa seguridad paciente costa rica/pdfs/28 Tratamiento-de-hipertension.pdf
- Beulens, J. Annals of Internal Medicine, enero de 2007; vol 146: pp 10-19
- Thiebaut, A. Annals of Internal Medicine, enero de 2007; vol 146: pp 65-67.
- Schweineberg J, D’Achiardi R. Hipertension Arterial. En: Endotelio.com. http:// endotelio.com/ content/ view/21/30/1/1/
- Moragrera AJL y cols: Definicion, causas, clasificación, epidemiologia, prevención primaria. Rev Mex Cardiol 2001; 12 (1): 9 – 18.
- Rios Reyes A. Hipertension Arterial. http://www.geocities.com/amirhali/ foclass/HTA.htm
- Herrero Puente P. Hipertension arterial. En: http://www.lasalu.com/pacientes/hipertension arterial.htm
- Tratamiento de la Hipertensión arterial: aspectos controvertidos. Monografías. Boletin terapéutico Andaluz. Año 2006. No. 22. En: http://www.easp.es
- Tratamiento de Hipertension en el Primer y Segundo Nivel de Atencion. Criterios Técnicos y Recomendaciones basadas en Evidencias para la Construccion de Guias de Práctica Clíica. 2005. Disponible en: http://www.ccss.sa.cr
- National Institute for Clinical Excellence. Clinical Guideline 18: Hypertension. Management of hypertension in adults in primary care. Developed by the Newcastle Guideline Development and Research Unit. August 2004.
- Institute for Clinical System Improvement. Health Care Guideline. Hypertension Diagnosis and Treatment. ICSI: February 2004.
- Whelton PK, He J, Appel LJ, Cutler JA, Havas S, Kotchen TA, Roccella EJ, Stout R, Vallbona C, Winston MC, Karimbakas J. Primary prevention of hypertension: clinical and public health advisory from The National High Blood Pressure Education Program. JAMA 2002 Oct 16;288(15):1882-8.
- White J. Hypertension: Nutrition Management for Older Adults. Department of Family Medicine, Graduate School of Medicine, University of Tennessee-Knoxville, Tennessee. 2003.
- University of Michigan Health System. Essential hypertension. Ann Arbor (MI): University of Michigan Health System; 2002 Aug.
- Michigan Quality Improvement Consortium. Medical management of adults with essential hypertension. Southfield (MI): Michigan Quality Improvement Consortium; 2003 Aug.
- Prodigy Guidance. Hypertension. September 2004.