La enfermedad de Chagas se extiende desde el paralelo 40ş de latitud norte en Estados Unidos (California) hasta el paralelo 45ş de latitud sur en Argentina y Chile, coincidiendo con el hábitat del vector de la parasitosis (Triatoma Infestans) La Organización Mundial de la Salud estima cerca de cien millones de personas expuestas a la enfermedad y alrededor de 20 millones de infectados en el mundo. Se estima que cada año se infectan alrededor de 500.000 individuos y de éstos, 300.000 son niños. La república Argentina es el tercer país del mundo con prevalencia serológica para Chagas (7,2%), después de Bolivia (20%) y Paraguay (9,2%). La cantidad de niños chagásicos menores de 15 años se estima en 306.000 y el 98% de los casos nuevos ocurren en este rango de edad.
Pediatría práctica. Enfermedad de Chagas: La importancia del diagnóstico precoz y un tratamiento oportuno.
Chagas Disease: The importance of the precocious diagnosis and an opportune treatment
Dr. Damián Andrés Clemente
Hospital General de Niños Pedro de Elizalde. Jefe de Residentes de Clínica Pediátrica. Médico Pediatra certificado por SAP
Introducción
La enfermedad de Chagas se extiende desde el paralelo 40ş de latitud norte en Estados Unidos (California) hasta el paralelo 45ş de latitud sur en Argentina y Chile, coincidiendo con el hábitat del vector de la parasitosis (Triatoma Infestans) La Organización Mundial de la Salud estima cerca de cien millones de personas expuestas a la enfermedad y alrededor de 20 millones de infectados en el mundo. Se estima que cada año se infectan alrededor de 500.000 individuos y de éstos, 300.000 son niños. (1)
La república Argentina es el tercer país del mundo con prevalencia serológica para Chagas (7,2%), después de Bolivia (20%) y Paraguay (9,2%). La cantidad de niños chagásicos menores de 15 años se estima en 306.000 y el 98% de los casos nuevos ocurren en este rango de edad. (1)
Se calcula que en nuestro país existen en la actualidad alrededor de 3 millones de infectados, con una estimación de 1500 niños que nacerían anualmente con Chagas congénito. (2) El objetivo de la presente comunicación es efectuar una revisión clínico-terapéutica de la enfermedad en su etapa aguda, dado que su diagnóstico es fundamental para evitar el impacto que produce en la adultez temprana como causa de discapacidad y muerte. El pediatra cumple un rol primordial en su detección precoz. No obstante las medidas sanitarias de prevención y control en las regiones afectadas, así como la evaluación de sus resultados, continúan enfrentando el desafío de una problemática parcialmente controlada.
Epidemiologia
Es una parasitosis de carácter endémico producida por un protozoario flagelado: Tripanosoma Cruzi. Foto 1.
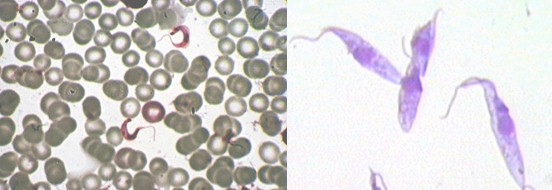
Foto 1. Tripomastigote en sangre circulante.
Ocurre solo en América. El insecto vector es un Triatominio que habita en el peridomicilio y en viviendas precarias tipo rancho que favorecen la domicilización del mismo. (3-4) En Argentina Triatoma Infestans (Vinchuca) es el vector involucrado. Foto 2.

Foto 2. Triatoma Infestans.
En Santiago del Estero, provincia endémica, la presentación y el diagnóstico es más frecuente debido al deficiente programa de control vectorial; al bajo nivel socioeconómico de la población rural; al elevado número de viviendas tipo rancho; a la domicilización del vector; al deficiente estado nutricional, especialmente en la edad pediátrica, grupo etáreo donde ocurre la mayor incidencia de los casos agudos. (3)
La edad media de la infección es de 4 años, y cerca del 85% de los casos agudos corresponde a niños menores de 10 años. La principal causa de muerte en adultos es la cardiopatía y en lactantes la meningoencefalitis y miocarditis aguda severa. (3-4-5)
Vías de contagio
A) Vectorial: la puerta de entrada más frecuente es la conjuntiva ocular, siendo la forma más frecuente de adquisición del Chagas agudo, aunque el sitio de inoculación puede ser en otro sitio diferente de zonas expuestas de la piel. (6-7-8)
B) Vía Transplacentaria: En Argentina la tasa de prevalencia de infección en mujeres gestantes oscila de 11.8% a un 32%. Las tasas de prevalencia de la transmisión oscila entre 2.6% a 10.4%. La infección fetal puede producirse tanto en etapas tempranas o tardías de la gestación. (9)
C) Transfusional: el riesgo está en relación a la prevalencia de la infección entre donantes, el número de transfusiones recibidas y la calidad del control serológico.
D) Chagas por trasplante e inmunosupresión: el paciente inmunodeficomprometido en fase indeterminada o crónica sufre una alteración del sistema inmune se produce una reactivación. Otra posible fuente de infección es el trasplante de órgano de un donante seropositivo a un receptor seronegativo.
E) Accidental: por accidentes de laboratorio.
Chagas agudo: características clínicas
El 85% de los casos agudos se dan en niños menores de 10 años. (2-5-8)
El período de incubación es de 4 a 12 días cuando es por inoculación. Cuando la infección se produce por vía transfusional el período es más largo, de 20 a 40 días, pudiendo llegar hasta 116 días. (7-8-10)
Se detecta puerta de entrada sólo en un 10% de los casos. Un 90 a 95% de los pacientes son asintomáticos. (5-7-10)
Las formas clínicas en general son de pronóstico benigno, pero hay un 25% de casos graves o de mediana gravedad, en niños menores de 2 años, muchos de los cuales requieren tratamiento etiológico oportuno, sin el cual, pueden evolucionar al óbito. Tabla 1 y 2.
Tabla 1. Índices de Intensidad del cuadro clínico en 470 casos de Chagas Agudo.
Cuadro Clínico - Porcentaje
Formas Benignas - 75%
Formas de Mediana Gravedad - 19%
Formas Graves - 6%
Modificado de Yachellini P.y col. Enf. Chagas. Formas Presentación, 1480 casos. 2003.
Tabla 2. Puertas de entrada y Formas de presentación (nş 1480)
1. CON PUERTA DE ENTRADA APARENTE:
- Complejo Oftalmoganglionar - 83,3 %
- Chagoma de Inoculación - 2,3 %
2. SIN PUERTA DE ENTRADA APARENTE:
FORMAS TÍPICAS:
Chagoma Hematógeno – 1,1%
Lipochagoma – 3,8%
Edema generalizado – 4,5%
FORMAS ATÍPICAS:
Síndrome febril prolongado – 1,8%
Visceral (Hepatoesplenomegalia) – 1,8%
Cardíaca – 0,1%
Neurológica (Meningoencefalitis) – 0,9%
Anémica – 0,2%
Modificado de Yachellini P. y col. Enfermedad de Chagas. Formas Presentación, 1480 casos. 2003
Formas con puerta de entrada aparente.
Complejo oftalmoganglionar o signo de Romaña:
Aparece cuando la puerta de entrada es la conjuntiva y consiste en edema bipalpebral unilateral, con eritema, adenopatía satélite, conjuntivitis y dacrioadenitis. Con menor frecuencia puede haber exoftalmos, dacriocistitis, queratitis y edema de hemicara.
El edema es bipalpebral, aunque también puede ser unipalpebral, generalmente del párpado inferior e indoloro, con eritema rojo-violáceo. Puede asociarse a conjuntivitis no supurativa, edema de hemicara y exoftalmos. (4-5-7)
La adenopatía satélite es preauricular, de tamaño variable, siendo habitualmente adenopatías libres, indoloras, con la presencia de un ganglio dominante. Foto 3.
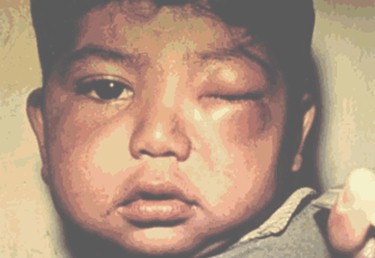
Foto 3. Complejo Oftalmoganglionar de Romaña
Chagoma de inoculación:
Se observa en las partes expuestas del cuerpo, como manos, cara, brazos y piernas.
Es de tamaño variable, una simple pápula o mácula, otras veces se asemeja al ántrax o un forúnculo; o simplemente a una zona pigmentada. Es poco doloroso o indoloro; de evolución tórpida, prolongada, acompañado de fiebre y síntomas generales.
Formas sin puerta de entrada aparente:
Chagoma hematógeno: tumoraciones únicas o múltiples, en nalgas, muslos o abdomen inferior. Son indoloras, de consistencia dura y no alteran el color de la piel. Suele observarse en Chagas postransfusional y en niños pequeños con formas graves. (5)
Lipochagoma geniano: es el chagoma que toma la bola adiposa de Bichat, dificultando la alimentación.
Edema: generalizado, de consistencia dura, elástica, renitente, no deja godet. Se ha observado en niños pequeños y en casos severos. (3-7)
Fiebre: persistente, de intensidad variable. Hiperpirexias de 39 – 40 şC generalmente se producen en casos graves de niños menores a 2 años. (5-7-9)
Síndrome febril prolongado
Hepatomegalia y esplenomegalia: Es más frecuente en los casos graves.
Exantemas (esquizotripanides): exantema morbiliforme, urticariforme o macular con lesiones maculo papulosas rosadas o rojo-violáceas escasas y localizadas en tronco.
Aparato cardiovascular: La manifestación más frecuente es la taquicardia que no guarda relación con la fiebre (5-6-7). Las alteraciones electrocardiográficas más frecuentes son cambios de la onda T, bloqueos aurículo-ventriculares de primer grado, bajo voltaje del complejo QRS, alteraciones primarias de la repolarización ventricular y extrasistolia ventricular. Tabla 3.
Tabla 3. Alteraciones en el ECG en Chagas Agudo (Según Laranja y col., estudio sobre 180 enfermos)
Hallazgo ECG – Porcentaje
Prolongación del PR - 21.7%
Cambios onda T - 19.4%
Disminución voltaje de QRS - 8.3%
Prolongación intervalo QT - 7.2%
Cambios segmento ST - 4.4%
Anormalidades de onda P - 2.8%
Extrasistolia ventricular - 2.2%
Bloqueo de rama derecha - 1.1%
Ritmo nodal - 0.5%
E.C.G. Anormal - 43.3%
Mortales - 87.7%
No Mortales - 37.7%
Storino R. y col. Enfermedad de Chagas. 1994. 12:209-231
Todas las alteraciones eléctricas y radiológicas de los casos menos graves retrogradan junto con los demás síntomas. (5) La miocarditis aguda, de rara observación en el período agudo, es de muy rápida evolución y generalmente lleva al óbito.
Sistema nervioso: La manifestación neurológica más importante es la meningoencefalitis chagásica pura o primitiva, a líquido claro, con leve hiperproteinorraquia y linfocitosis a predominio mononuclear. Se manifiesta por convulsiones subintrantes difíciles de dominar, con trastornos motores, vómitos y alteración sensorial. Es de mal pronóstico y evoluciona favorablemente en la medida que sea diagnosticada en forma precoz y tratada específicamente, por lo que el conocimiento y permanente recuerdo, al menos en un medio endémico, permite el diagnóstico oportuno. (5-7)
Aparato digestivo: diarrea persistente rebelde a todo tratamiento.
Aparato respiratorio: bronquitis aguda banal.
Adenomegalias: generalizadas a predominio de regiones cervical e inguinal, de tamaño variable, dolorosas, móviles, no adheridas a planos profundos y de número variable.
Otros síntomas acompañantes: palidez, orquiepididimitis, parotiditis.
Síntomas generales: fiebre, mialgias, raquialgias, irritabilidad llamativa y llanto persistente en niños pequeños.
Laboratorio
Métodos específicos
Los métodos directos son aplicables en la etapa aguda, caracterizada por alta parasitemia.
El diagnóstico debe realizarse con la búsqueda del parásito por medio de métodos rápidos inmediatos (microhematocrito, strout, gota fresca). La ventaja de estas técnicas es que a los 30 o 60 minutos el paciente tiene el diagnóstico y puede iniciar el tratamiento. En caso de que un resultado fuera negativo, deberá repetirse con una semana de intervalo en tres oportunidades.
Otra alternativa de estudio es por métodos indirectos, a través de la detección de anticuerpos específicos para T. Cruzi. (10-11)
La gota fresca y microhematocrito, son técnicas para diagnóstico de Chagas agudo y congénito. (10)
El método de concentración de Strout es el de mayor sensibilidad, estimada en un 95% para los casos agudos. Puede ser utilizado especialmente en la fase final de la etapa aguda, cuando los parásitos ya no son tan abundantes en la sangre. (8-11)
El xenodiagnóstico es poco utilizado en la práctica. Tabla 4
Tabla 4. Sensibilidad de los distintos métodos parasitológicos.
MÉTODO - SENSIBILIDAD
Gota Fresca - 68.6%
Strout - 99.2%
Microhematocrito - 97.6%
Xenodiagnóstico - 100%
Storino R. y col. Enf. De Chagas. 1994. 21:343-353
Métodos indirectos
Las reacciones de ELISA e IFI (Inmunofluorescencia Indirecta) son las más precoces en detectar anticuerpos anti T. Cruzi y a su vez son las más sensibles, en cambio la HAI (Hemoaglutinación Indirecta) y FC son más tardías en detectar los anticuerpos específicos.
El diagnóstico se realiza con dos reacciones serológicas. Si ambas son positivas se considera al individuo como infectado. En aquel caso en el que ocurra disparidad entre ambas pruebas, es necesario realizar una tercera reacción. (10)
La IFI (Inmunofluorescencia Indirecta), es una de las más sensibles. Puede utilizarse para detectar IgM (casos agudos) o IgG (Chagas crónico). Es la primera en hacerse positiva en el curso de la infección chagásica, llegando al 89.2% hacia el segundo mes y al 100% de sensibilidad a partir del cuarto mes. Se requiere que la dilución mínima sea de 1:32, la cual asegura especificidad de la misma. (10)
La HAI (Hemoaglutinación Indirecta). La sensibilidad inicial en el primer mes es de 27%, llegando al 50% en el segundo mes de infección y del 95% después de un año. La dilución 1:8 es la ideal como dilución de descarte, donde tiene una sensibilidad del 100%. La dilución 1:32 es la dilución límite para un diagnóstico de certeza con una sensibilidad del 94.9%. (10)
Métodos actuales:
P.C.R. (Reacción de Polimerasa en Cadena):
Consiste en la amplificación de un segmento de 120 pares de bases del minicírculo del kinetoplasto del Tripanosoma Cruzi. La sensibilidad es del 100%. Por ahora no existe en el mercado ninguna prueba basada sobre PCR para la detección del parásito. (3-12)
El espectro de aplicaciones de Múltiplex – PCR es amplio. Sin embargo el ensayo es particularmente útil en el diagnóstico de la enfermedad de Chagas aguda y en los casos congénitos. (2-11)
¿En qué situaciones médicas está indicado el estudio de laboratorio para confirmar o descartar enfermedad de Chagas?
- Todo individuo con sospecha de infección aguda: Chagoma de inoculación, fiebre o hepatoesplenomegalia con antecedente de transfusión reciente, habitante de zona endémica o receptor de trasplante de órgano.
- Todo dador de sangre.
- Toda embarazada que haya permanecido en zona endémica o recibido transfusiones.
- Todo hijo de madre chagásica.
- Aquellos pacientes con síntomas cardiológicos o digestivos o ambos que hagan sospechar la etiología chagásica.
- Todo dador o receptor de órganos.
- Todo paciente que deba recibir drogas inmunosupresoras y reiteradas transfusiones.
- Aquellos individuos con antecedentes epidemiológicos y síntomas inespecíficos y / o neurológicos y/o trastornos por disfunción del sistema nervioso autónomo. (10)
Profilaxis de la enfermedad de Chagas
La educación y concientizar sobre enfermedad a poblaciones endémicas es uno de los pilares fundamentales. El uso de pinturas insecticidas ha dado resultados satisfactorios. (12) La mejora de las viviendas es fundamental ya que es más fácil mantener libre de insectos una vivienda con paredes y techos lisos, que otra con anfractuosidades y techos de paja que son la principal causa de la domicilización del vector. (13)
En cuanto a la transmisión parenteral en nuestro país la legislación establece que los bancos de sangre deben realizar el control serológico de todas las muestras para determinar infección por Tripanosoma Cruzi. (13)
En los casos de transmisión connatal el comportamiento debe ser expectante. Si una mujer está infectada no debe ser tratada con drogas parasiticidas durante el embarazo, pues éstas son teratogénicas. El niño debe ser estudiado al nacer con métodos directos y si está infectado, él si deberá recibir tratamiento antiparasitario específico. (9)
Tratamiento etiológico específico
Las drogas antiparasitarias utilizadas son el Nifurtimox (NF) y el Benznidazol (BNZ). El Nifurtimox actúa por la producción de radicales libres y metabolitos electrofílicos. El BNZ (Benznidazol) actuaría sobre la cadena respiratoria, pero no produce radicales superóxido ni peróxido.
Estos medicamentos actúan principalmente sobre la forma circulante del Tripanosoma Cruzi, por lo tanto los mejores resultados se obtienen durante la fase aguda y en los primeros meses de la enfermedad congénita. (9)
La utilidad de estos fármacos en pacientes con enfermedad de Chagas en fase indeterminada o crónica sintomática no se ha establecido. (13-14)
El Nifurtimox se presenta en tabletas de 30 y 120 gramos. La dosis para adolescentes y para niños de 1 a 10 años es de 10 mg / Kg. / día. En casos de complicaciones graves (meningoencefalitis o miocarditis aguda) se puede utilizar hasta 25 mg / Kg. / día. El fármaco se debe administrar durante 60 a 90 días.
El Benznidazol se presenta en comprimidos de 100 mg. La dosis oral recomendada es de 5 - 7 mg / Kg. / día, en dos tomas durante 60 días. La dosis máxima es de 700 mg / día. Este fármaco es el de mayor uso de Latinoamérica y con el que se tiene más experiencia en Argentina. (11)
Una gran proporción de sujetos tratados con esta droga presentan efectos adversos. Tabla 5.
Tabla 5. Efectos secundarios de Nifurtimox y de Benznidazol
MANIFESTACIONES DIGESTIVAS:
Epigastralgia, náuseas, vómitos, hiporexia, baja de peso.
Se presenta con ambos fármacos
ALTERACIONES HEMATOLÓGICAS (Por hipersensibilidad):
Leucopenia, trombocitopenia que puede originar agranulocitosis y púrpura.
La presencia de fiebre y agranulocitosis son indicadores de la suspensión del tratamiento
ALTERACIONES CUTÁNEAS:
Dermatitis atópica leve o severa se observa en el 30% de los casos. Por lo general se presenta después del noveno día de tratamiento.
Ocasionalmente síndrome de Stevens Johnson que requiere suspender la terapia
ALTERACIONES NEUROLÓGICAS:
Polineuropatía dosis dependiente, por lo general se presenta en los esquemas con dosis altas. A dosis habituales de Benznidazol de 5 mg / kg / día un 10 a 30% de los pacientes presentan neuropatías especialmente al término de los 60 días de tratamiento.
Werner APT. Tratamiento de la Enfermedad de Chagas. Parasitol Día. 1999. Vol.23, 3-4:100-112
Existe consenso en aplicar terapia específica ante la demostración de parásitos mediante la PCR (Reacción de Polimerasa en Cadena), en casos crónicos donde la microscopía óptica no los pesquisa. En estos casos la terapia tiene rendimiento. (13-15)
Indicaciones de tratamiento antiparasitario específico:
- Fase aguda de cualquier naturaleza (incluye exacerbaciones en inmunocomprometidos)
- Fase crónica forma indeterminada en niños y adolescentes hasta 14 años
- Trasplante de órganos
- Accidentes de laboratorio o quirúrgico
Para el tratamiento en la fase crónica de la enfermedad con o sin lesiones orgánicas en pacientes de 15 o más años de edad, no existen evidencias definitivas de su eficacia, aunque algunos especialistas indican el tratamiento tripanocida mientras otros no lo hacen. (11-14)
Seguimiento durante el tratamiento
Debe realizarse parasitemia cada quince días por microhematocrito. Se observa negativización de la misma alrededor de la segunda o tercer semana. Si la misma persiste positiva, evaluar:
a) Inadecuada administración (baja dosis),
b) rechazo de la medicación (vómitos),
c) Presencia de cepa resistente.
Una vez finalizado el tratamiento se realizará serología específica, luego cada tres meses durante el primer año. Posteriormente un control semestral hasta observar la negativización serológica, considerando curación a la negativización parasitológica y serológica en dos controles sucesivos postratamiento. (11)
Bibliografía
- Boletín de Temas de Salud de la Asociación de Médicos Municipales de la Ciudad de Buenos Aires. Suplemento del Diario del Mundo Hospitalario. Chagas: discriminación y realidad sanitaria. 2002; 84:1 – 11. Disponible en http// www.alcha.org.ar/Artículos/boletin_temas_de_salud.pdf
- Yachelini P., Manzur S., Manzur R.E., Lugones H., Barbieri G.P. Enfermedad de Chagas agudo, formas de presentación, 1480 casos, en Santiago del Estero. Ed. Universidad Católica de Sgo. Del Estero. Centro de Chagas “Dr. Humberto Lugones”. 2003. Disponible en http://www.fac.org.ar/tcvc/areastl/tlcha.htm
- Mandell, Bennett, Dolin. Enfermedades infecciosas Principios y Práctica. 4ş ed. Panamericana: Madrid; 1997. 255:2740 – 2746.
- Atías A. Parasitología Médica. Enfermedad de Chagas Mazza. 2ş ed. Mediterráneo: Chile, 1997; 28:251-263.
- Storino R., Milei J. Enfermedad de Chagas. Chagas Agudo: Aspectos Clínicos. 3ş Ed Doyma Argentina SA, Times Mirror de España SA. Argentina, 1994. 12:209-231.
- Paganini HR. Infectología Pediátrica. Enfermedad de Chagas. 1ş Ed. Científica Interamericana. Bs. As. Argentina. 2007. 145: 1238-1242.
- Feigin R., Cherry J.D. Tratado de enfermedades infecciosas en pediatría. 3ş Ed. Interamericana, Mc Graw Hill, México.2001. 22:2290-2292.
- Comité Nacional de Infectología, Comité de Estudios Fetoneonatales (CEFEN). Infecciones perinatales. Guía para neonatólogos y pediatras. Diagnóstico, tratamiento y prevención. Ed. Fundasap. Bs. As. Argentina. 2005. 13-21.
- Mansilla M., Rocha M., Sarubbi M. Chagas congénito. Presentación de un caso clínico y revisión bibliográfica. Rev. Hosp.. Materno Inf. Ramón Sardá. 1999. 18:29-35.
- Storino R., Milei J. Enfermedad de Chagas. Laboratorio. 3ş Ed. Doyma Argentina SA, Times Mirror de España SA. Argentina, 1994. 21:343-353.
- Ministerio de Salud y Acción Social. Administración Nacional de Laboratorios e Institutos de Salud “Dr. Carlos G. Malbrán”. Instituto Nacional de Parasitología “Dr. Mario Fatala Chabén”. Guías para la atención al paciente infectado con Tripanosoma Cruzi. Bs. As. Argentina. 2006. Disponible en: http:// www.femeba.org.ar/fundacion. Consulta: 14 de Junio 2007.
- Oliveira Filho A. Uso de nuevas herramientas para el control de triatominios en diferentes situaciones entomológicas en el continente americano. (Resumen). Rev. Soc. Bras. Med. Trop. V.30 n.1. Uberaba, 1997.
- Werner, APT. Tratamiento de la enfermedad de Chagas. Rev. Parasitol. Día. 1999, vol.23, nş 3-4:100-112.
- Storino R., Milei J. Enfermedad de Chagas. Tratamiento de la enf. De Chagas. 3ş Ed. Doyma Argentina SA, Times Mirror de España SA., 1994. 28:557-565.
- Freilij H., Altcheh. Congenital Chagas disease: diagnostic and clinical aspect. Clin. Infect. Dis. 1995; 21:551-555.