Se muestra una opción más de abordaje para la cadera, un lateral indirecto modificado (ALIM) para la artroplastia parcial o total de la cadera primaria y de revisión (RTC), en estudios con promedios de seguimiento de 7,86 años (6 meses–13 años); que nos enseñan un acceso rápido, técnicamente fácil, proporcionando mejor orientación de los componentes o para la colocación de injertos, permitiendo una exposición excelente para los problemas reconstructivos complejos en el acetábulo y el fémur. Deja el trocánter mayor intacto, mejorando la estabilidad rotatoria que se necesita en los implantes femorales, no lesiona el glúteo medio por lo cual no produce déficit, menores tiempos para la deambulación, observándose mayor fuerza abductora. Utilización de mini- incisión, observando mejor exposición y menores índices de morbi-mortalidad asociados a la técnica quirúrgica debido al menor sangrado, menores índices de luxación, tromboembolismo e infección por el menor grado de daño y mayor control de los tejidos blandos circundantes, mayor estabilidad con un rango de rotación externa en extensión de la cadera mayor que con el abordaje tradicional de Hardinge, sin incidencia de parálisis o lesiones neurovasculares, osificaciones heterotópicas y mayor versatilidad en sus indicaciones.
Nueva Técnica en abordajes de la cadera. Abordaje Lateral Indirecto Modificado (ALIM)
New Technique in approach of the hip. Modified Indirect Lateral Approach (MILA)
Dr. Pedro Antonio Sánchez Mesa, MD. Ortopedia y Traumatología, Cirujano reconstructivo y del reemplazo articular de cadera y rodilla. Profesor Asociado de Cirugía Ortopédica y Jefe de la División de Ortopedia y Traumatología, Clínica San Nicolás, Director del Club de cadera y rodilla.
Dr. William Rafael Arbeláez A. MD. Ortopedia y Traumatología, Profesor Asociado, Universidad Militar Nueva Granada, Ortopedista y Traumatólogo, Cirugía de Pelvis y Acetábulo, Reemplazos Articulares, Coordinador y director de entrenamientos formales en Reemplazos Articulares Hospital Militar Central. Bogotá D.C. República de Colombia.
Clínica San Nicolás, División de Ortopedia y Traumatología, Bogotá, DC Colombia;
Resumen
Se muestra una opción más de abordaje para la cadera, un lateral indirecto modificado (ALIM) para la artroplastia parcial o total de la cadera primaria y de revisión (RTC), en estudios con promedios de seguimiento de 7,86 años (6 meses–13 años); que nos enseñan un acceso rápido, técnicamente fácil, proporcionando mejor orientación de los componentes o para la colocación de injertos, permitiendo una exposición excelente para los problemas reconstructivos complejos en el acetábulo y el fémur. Deja el trocánter mayor intacto, mejorando la estabilidad rotatoria que se necesita en los implantes femorales, no lesiona el glúteo medio por lo cual no produce déficit, menores tiempos para la deambulación, observándose mayor fuerza abductora. Utilización de mini- incisión, observando mejor exposición y menores índices de morbi-mortalidad asociados a la técnica quirúrgica debido al menor sangrado, menores índices de luxación, tromboembolismo e infección por el menor grado de daño y mayor control de los tejidos blandos circundantes, mayor estabilidad con un rango de rotación externa en extensión de la cadera mayor que con el abordaje tradicional de Hardinge, sin incidencia de parálisis o lesiones neurovasculares, osificaciones heterotópicas y mayor versatilidad en sus indicaciones.
Palabras Clave: Artroplastia, cadera, abordaje lateral indirecto modificado, glúteo medio.
Abstract
It is shown another option to approach the hip, a modified indirect lateral (MILA) in partial or total arthroplasty of the primary hip and review (THA), this is a prospective, multicentric, longitudinal study of case series, with an average monitoring of 7,86 years (6 months–13 years); a rapid access, technically easy, giving a better orientation of the components or for the input of allografts, allowing an excellent exposition for the complex reconstructive problems in the acetabulum and the femur. Leaving the trochanter major intact, improving the rotating stability that is needed in femoral implants, not injuring the medium gluteus, not producing any deficit, less time for the deambulation, observing more abduction force. Utilization of mini- incision, observing a better exposition and less morbidity indexes associated to the surgical technique due to less bleeding, less dislocation indexes, thromboembolism and infection because of less damage degree and more control of the surrounding soft tissue, more stability with a range of external rotation in major hip extension than with the traditional approach of Hardinge, without incidence of paralysis or neurovascular injuries, heterotopic ossifications and more versatility in its indications.
Key words: Arthroplasty, hip, modified indirect lateral approach, gluteus medium.
Introducción
La artroplastia total de la cadera (RTC), es un procedimiento que se desarrolla desde los años sesenta siendo la mejor solución de que disponemos hoy día para recuperar la función articular como un acto quirúrgico que va encaminado al existo basado en un principio en la experiencia del cirujano en el abordaje utilizado, la agilidad con que maneja la vía y el conocimiento de esta, la resistencia y fijación ósea del material y el instrumental utilizado, exigiendo al cirujano precisión en la distribución de la carga durante el acto operatorio (Biomecánica) y el análisis del límite de resistencia trabecular para mantener la fijación de estos implantes artificiales y sus altos coeficientes de fricción que superan en más de setenta (70) veces a los fisiológicos limitando sus resultados; ocasionando aflojamientos y desgaste de los materiales, con graves problemas de osteolisis.
Es muy frecuente observar la realización del abordaje lateral directo de la cadera descrito por Hardinge en 1982 en ochenta y tres (83) artroplastias, encontrado como excelente en la exposición del fémur proximal y el acetábulo, siendo descrito con tiempos operatorios menores, perdidas sanguíneas mínimas y tiempos de deambulación con tasas de luxación muy bajas (2.5%) e incidencia de osificaciones heterotópicas en un 61% en estudios basados en evidencia medica mundial. (1-4); Ver Figura 1.
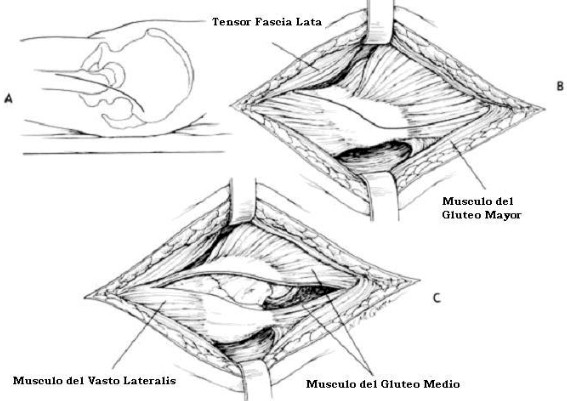
Figura 1.
Se resalta la gran influencia que el abordaje del cirujano tiene en la reconstrucción de la articulación de la cadera mostrando una opción más de abordaje; el lateral indirecto modificado (ALIM) para la artroplastia de cadera con mínima incisión. Se muestran los riesgos y beneficios de esté abordaje, como son la no parálisis o lesión del nervio ciático o crural,, signos del Trendelenburg negativos, rehabilitación precoz, utilización de la mini- incisión, menores tiempos quirúrgicos y de ingreso articular, menores índices de tromboembolismo, infección y mayor estabilidad con un rango de rotación externa en extensión de la cadera que con el abordaje tradicional de Hardinge, sin incidencia de luxación (6), ni de osificaciones heterotópicas y mayor versatilidad en sus indicaciones. (5-12);
Materiales y métodos
Se han estudiado pacientes ingresados por muestreo secuencial (no aleatorio) en un periodo comprendido de doce (12) años, desde octubre del año 1994 hasta diciembre del 2008, incluyendo pacientes intervenidos a quienes se les practico un reemplazo parcial o total de cadera por abordaje lateral indirecto modificado (ALIM) en las edades de 25 años hasta 96 años, teniendo como criterio de inclusión, presentar un seguimiento mínimo de seis meses, en pacientes con artrosis primarias idiopáticas, osteoartritis o artritis secundarias, secuelas de enfermedades del desarrollo y postraumáticas, necrosis asépticas, aflojamientos asépticos protésicos para cirugías de revisión de cadera. Y excluyeron pacientes que no presentaron las historias clínicas completas.
Se evalúa aspectos del planteamiento y en la selección del implante, se expone como se planea esta cirugía desde el momento de escogencia del paciente hasta el final en sus aspecto para-clínico y clínico del mismo y explican que existen criterios claros que determinan las medidas y tamaños ideales de cada uno de los elementos involucrados en la reconstrucción articular, que se reflejan en el tamaño de la incisión quirúrgica y la versatilidad del abordaje utilizado.
Se utilizó un dinamómetro para cuantificar la fuerza del glúteo medio con parámetros prequirúrgicos y postquirúrgicos, con una electromiografía de superficie para registrar la actividad muscular durante los ensayos de fatiga. Además cuantificaron en algunos pacientes una potencia de análisis espectral para determinar la mediana de la frecuencia de cada sección muscular de fatiga 0.512-segundos en los ensayos. La mediana de las frecuencias se represento gráficamente en función de tiempo, y la regresión lineal se utilizo para determinar la frecuencia media de la pendiente cuantificándose así la integridad del glúteo medio asociado a pruebas físicos de Trendelenburg.
El protocolo empleado para definir si se coloca en un paciente un vástago cementado o no cementado se basa en siete (7) parámetros: sexo, edad, índice de Singh, índice Morfológico-Cortical, índice de actividad física, presencia de enfermedad poliarticular inflamatoria, uso de corticoides o drogas inmunosupresoras, analizando cada parámetro con unos puntos de escala que se suman en cada paciente individual. En donde el valor de 0 – 7 puntos corresponde a una prótesis no cementada, 8 - 9 puntos: posible o híbrida, mayor de diez puntos cementada, es decir, primero el SEXO- es importante analizar la pérdida de sustancias óseas que empieza alrededor de la cuarta década de la vida y es más elevado en el sexo femenino, incrementándose posteriormente aún más como consecuencia de las modificaciones hormonales características de la menopausia. La EDAD anteriormente se consideraba entre 60 y 75 años la edad límite ideal para practicar el RTC; actualmente se considera justificado el procedimiento en pacientes jóvenes en los que otras alternativas de tratamiento como osteotomías o artrodesis no están indicadas. En pacientes ancianos mayores de 75 años el procedimiento está justificado cuando mejora la calidad de vida y no hay contraindicaciones diferentes a la edad indicamos implantes cementados tanto en cotilo como en fémur.
En este grupo la actividad y el stress que se somete a la prótesis es menor, por lo que muy probablemente la duración de la prótesis será mayor que la sobrevida del paciente. Sin duda que esto no es absoluto, como lo demuestran los pacientes con fractura de cuello de fémur de 75 años operados con prótesis no cementadas u osteosíntesis. La artrosis primaria de cadera es una enfermedad prevalente en el paciente entre 55 y 70 años. En estos enfermos utilizamos las prótesis híbridas, es decir, con un componente cotiloideo no cementado y un componente femoral cementado, ya que esta indicación es la que tiene potencialmente una mayor longevidad, pensando especialmente en el aflojamiento aséptico. En pacientes menores de 40 años se usan prótesis no cementadas en ambos componentes, con lo que también se asegura la posibilidad de más fácil extracción y nueva implantación de un reemplazo articular. Aunque puede ser muy discutible si un componente femoral con fijación de tercera generación será igual o mejor que un componente no cementado. El sustrato patológico también es importante. En artritis reumatoide, por ejemplo, si no hay un buen sustrato óseo preferimos los componentes femorales cementados.
El otro parámetro es el índice de SINGH del cuello del fémur determinando una escala de valores para la osteoporosis basándose en modificaciones encontradas de las estructuras en la sustancia ósea esponjosa de la cabeza, el trocánter y cuello en donde los grados siete corresponde al fémur normal, que las podemos extender al acetábulo ya que posee la continuidad trabecular de sus ejes de carga reflejados radiográficamente en imágenes como el “reloj de arena”, “sombrero de napoleón” determinando el CR. Otro de los parámetros es el índice morfológico-cortical (IMC) que consta de la relación de dos magnitudes que se pueden medir en una radiografía tipo A-P del fémur en donde Dorr definió como istmo del calcar la porción del canal medular al nivel del trocánter menor considerando que se debe cementar el vástago cuando el índice córtico medular de diez centímetros por debajo del istmo (IMC: AD/BC X 100) no supere el 75%; (CD: Distancia entre el limite exterior de la cortical lateral y medial, medida a la altura de la prominencia más grande del trocánter menor y verticalmente al eje longitudinal del fémur. AB: Diámetro del conducto medular medido siete centímetros distal de la línea CD y verticalmente al eje longitudinal del fémur), reuniendo en un solo valor dos factores variables que no siempre se encuentran en relaciones recíprocas: en morfología del fémur y el espesor de la cortical, asociado a esto a un anclaje óptimo del vástago que depende en algunos implantes de la forma del fémur, pudiéndose dividir los diferentes fémures en tres categorías en trompeta (se elige el tamaño del vástago de tal modo que entre el implante y el hueso cortical haya un intersticio del un milímetro aproximadamente con esponjosa mecánicamente comprimida), la forma cilíndrica y el displásico (se ha observado que existe un contacto entre el vástago y el hueso cortical en el tercio central y en el caso de un fémur cilíndrico o de una incipiente osteoporosis sexto grado según la clasificación de Singh se observa un mayor contacto entre el vástago y el hueso cortical).
Se utilizan cabezas de mayor radio, debido a que el torque friccional (fuerza necesaria para producir fricción) no justifica mantener la baja fricción recomendada por Charnley en 1969 "para evitar el aflojamiento aséptico". Se utilizan cótilos cementados en la osteoporosis severa y particularmente en cirugía de revisión con grades defectos o de stock óseo; si no se alcanza el suficiente lecho vivo debido al aporte de injertos o factores de crecimiento que poseemos en la actualidad.
En los últimos años algunas enfermedades reumáticas, metabólicas o sistémicas como el lupus eritematoso, la esclerodermia, las vasculitis, la artritis reumatoide con el empleo actual, futuro de cortisona, ciclofosfamidas o en tratamientos prolongados con sustancias inmunosupresoras y aun la osteoporosis pueden poner en peligro la vida del paciente, se han hecho esfuerzos de investigación muy importantes, no solamente para buscar mejores accesos quirúrgicos rápidos y seguros, sino para diseñar medidas preventivas.
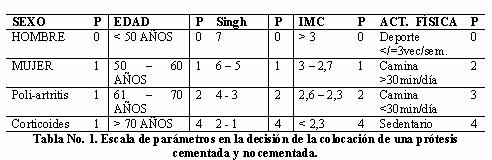
Tabla 1.

Tabla 2.
Técnica Quirúrgica
1. Se coloca el paciente en la mesa de cirugía en posición de decúbito lateral, alineado con el borde de la mesa, cuidando el asegurar el equilibrio de la pelvis y la posibilidad de movilizar libremente la cadera.
2. Se colocan las rodillas en flexión verificándose la longitud de los miembros inferiores a nivel suprapatelar y paralelismo de los maléolos en los tobillos, dejándose la rodilla contra lateral en flexión cubierta protegiendo el maléolo externo. Ver figura 2.
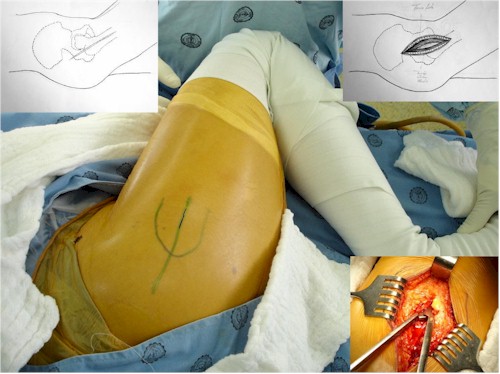
Figura 2.
3. Se realiza incisión lateral, recta, centrada con la cadera y la rodilla en flexión máxima teniendo como referencia el trocánter mayor la cual se realiza incisión de tres a cinco centímetros por encima y tres a cinco centímetros por debajo del mismo (el tamaño promedio de la herida quirúrgica es seis a diez centímetros).
4. Se diseca la bursa pertrocantérica identificándose el espacio subglúteo en su inserción tendinosa del glúteo menor.
5. Se realiza disección de distal a proximal de la parte tendinosa del glúteo menor en forma de “C” dejándose un pequeña pestaña de 5 mm para su reinserción posterior identificándose las fibras del glúteo menor sin tocar las fibras del glúteo medio Ver Figura 3.
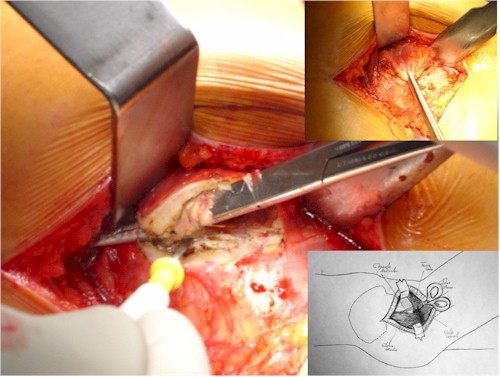
Figura 3.
6. Se identifica cápsula articular anterior en el espacio sub-glúteo y se realiza incisión en forma de “L” desde el borde inferior del reborde acetabular a la parte más superior, posterior y luego se completa hacia anterior, formándose un flap triangular para permitir la luxación Ver Figura 3.
7. Se realiza maniobra de luxación con extensión de la rodilla y flexión de la cadera, adducción y rotación externa máxima con ligera tracción permitiendo de esta manera la luxación hacia anterior de la cabeza femoral.
8. Se identifica el cuello femoral manteniendo la pierna en rotación externa máxima en flexión sobre el muslo y el talón apoyado a nivel de la rodilla opuesta y abducción del muslo por el ayudante quirúrgico, identificándose el tubérculo del vasto externo y el trocánter menor.
9. Se hace una incisión con sierra eléctrica del cuello femoral en ángulo diedro a 35ş- 40ş aproximadamente a 1- 1.5 cm del trocánter menor, teniendo en cuenta el diseño del implante femoral.
10. Se preparan componente acetabular y femoral colocándose el miembro inferior en extensión con ligera flexión de la rodilla. Ver Figuras 4 y 5.
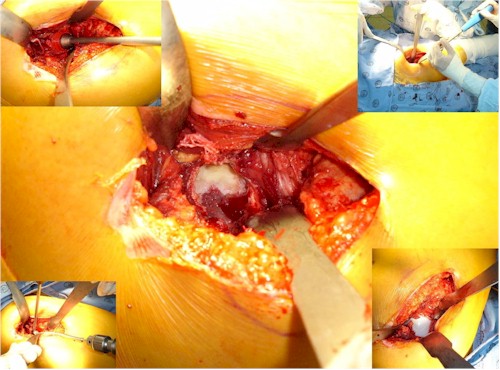
Figura 4.
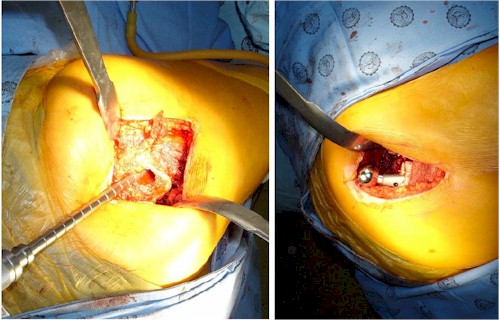
Figura 5.
Resultados
En un seguimiento de 6 meses a 12 años (promedio máximo alcanzado de 9,3 años (p< 0,045), se ha realizado el abordaje lateral indirecto modificado en procedimientos con navegador computarizado y sin él, en 754 artroplastias de cadera en una consecución de 527 pacientes atendidos en consulta externa y de urgencias, por aspectos degenerativos, traumáticos o de revisión; con un intervalo de confianza (IC) del 98% (z=2.33)
La etiología más frecuente encontrada es la artrosis primaria idiopática (alrededor del 50% de los casos estudiados) seguida de una innumerable lista de causas, entre las que se encuentran la artrosis secundaria a displasia de cadera (42%), las necrosis asépticas (16%), artritis reumatoide (27%) y las fracturas de cadera (15%), fracturas abiertas por heridas por armas de fuego 1.2%, minas y otras como fracturas intertrocantéricas o pertrocantéricas (5,8%).
Este nuevo abordaje se probó en; 273 totales de cadera cementadas, 184 híbridas, 215 artroplastias totales no cementadas, 82 artroplastias de revisión (p< 0.049 (0.017-0.87). Mostrando tiempos quirúrgicos cortos (artroplastias primarias promedio de 43,2 minutos y revisión de 78,5 minutos). Sangrados intraoperatorios promedio (artroplastias primarias 450cc (rango 250-600cc) y revisión 675cc (rango 550-765cc) contabilizados según tiempos de reportes anestésicos suministrados por la historia clínica. Tiempo promedio de ingreso articular de 5 minutos (rango 3- 7 minutos) (p< 0,01) en las artroplastias primarias y de 7 – 10 minutos (rango 5-12 minutos) (p< 0,06) en las de revisión. Se encontró valores de rotación externa en extensión de cadera significativamente mayores comparado con los abordajes tradicionales (promedio ponderado: 42 grados, IC del 98%: (rango 38-46ş), desviación estándar: 18°).
No se observaron casos de osificaciones heterotópicas, ni de luxaciones protésicas en los pacientes menores de 40 años. Con un promedio del total de luxaciones protésicas del 1.32%. No hubo presencia del signo postoperatorio de Trendelemburg, no presentan parálisis o lesión nerviosa del nervio femoral o ciático. No se encontró fractura de los componentes. La estadía hospitalaria fue promedio de 3 días (3-5) postoperatorio con un control adecuado de su deambulación contabilizados según tiempos de reportes hospitalarios suministrados por la historia clínica, no se utilizaron hemo-bag. Promedio de recuperación de los pacientes a sus actividades diarias y rehabilitación completa a las 11,4 semanas (p< 0.041 (0.034-0.92)).
Complicaciones
El abordaje lateral indirecto modificado (ALIM) se observó un 18% de complicaciones en 135 caderas de 89 pacientes (RR: 0.11, IC: 98% con un punto porcentual 0,06); dadas por aflojamientos asépticos en un 6% de los cótilos cementados a 10 años de seguimiento y en los vástagos cementados de un 3%. En pacientes muy jóvenes menores de 40 años que en su gran mayoría presentaban laxitud ligamentaria y antecedentes de enfermedades del colágeno (artritis reumatoide) presentaron luxaciones protésicas en 1,2% del total de las luxaciones que fueron de 1.48%. Las lesiones vasculares, 0,59% dadas por lesiones peri-acetabulares de pequeños vasos venosos del trasfondo acetabular en cirugías de revisión con defectos acetabulares grandes. Las fracturas periprotésicas en un 0.33%.
Las infecciones asociadas a la colocación de prótesis osteoarticulares en un 0,17% (p< 0.032 (0.030-0.26)); en donde el 0,004% presento una osteomielitis crónica que fistulizó hallado en pacientes diabéticos, fumadores y cortico-dependientes y estas en su totalidad fueron clasificadas en un estadio III consecuencia de infecciones a distancia no relacionadas con la cirugía según la clasificación de la clínica Mayo (más de 2 años después de la cirugía) (17), dadas por mecanismos que comprometían el implante por colonización directa durante la colocación del mismo en un 0,02%, invasión desde un foco contiguo en 0,07%, o bien diseminación hematógena en 0,08%. El desgaste del polietileno en los implantes se determino en 0,1 - 0,2 mm por año (p< 0.051 (0.022-0.19)); que concuerda con lo reportado por la literatura de los casos estudiados en los abordajes tradicionales y la flebotrombosis con profilaxis antitrombótica en un 0.86%.
Discusión
En 1982 Hardinge describe el abordaje lateral directo y años más tarde fue descrita una modificación por los autores Mulliken, Rorabeck, Bourne, Nayak en 1998 (23). Se ha demostrado una experiencia de 12 años en un abordaje que presenta diferencias significativas con los descritos anteriormente, dadas desde la forma de colocar el paciente sobre la mesa operatoria que se hace en decúbito lateral y se realiza la incisión quirúrgica en forma lateral, recta y centrada sobre el trocánter mayor continuándose hacia el espacio sub-glúteo en donde se incide sobre la inserción tendinosa del glúteo menor en forma de “C” invertida, ingresando así, en una forma indirecta a la cadera, respetando el glúteo medio y el vasto lateral, no lesionando ninguna fibra muscular de los mencionados ya que con los abordajes anteriores estos comprometen la integridad de estos músculos en una forma directa o indirecta en el ingreso articular, por lo cual con esté abordaje no se produce déficit de estos grupos musculares dando como resultado menores tiempos para la deambulación y mayor fuerza abductora.
Además, se realiza una capsulotomía anterior la cual se incide desde el borde inferior del rodete acetabular en forma de “L”, permitiendo de esta manera cierres anatómicos después de la intervención. Se muestra la reducción considerablemente de la longitud en la incisión quirúrgica empleándose mini-incisiones de 6 - 10 centímetros, agregando un componente favorable a esta opción más de abordaje en la morbilidad de la cirugía de cadera convencional, asociado a una mayor aceptación estética en la cicatrización de los pacientes; ya que en las cirugías convencionales las incisiones según los trabajos reportados (21-24) varían entre los 20 a 24 centímetros. Ver Figura 6 y 7.
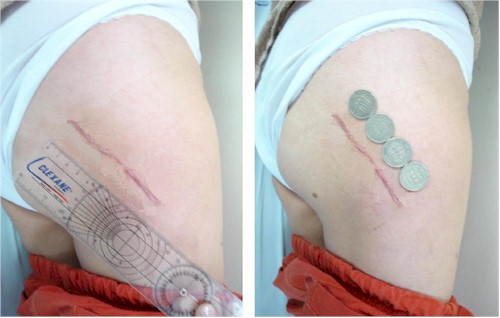
Figura 6.
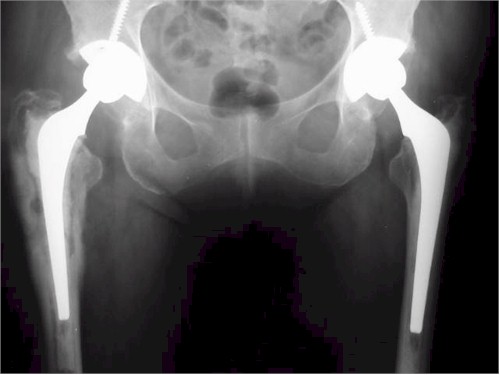
Figura 7.
Además, se han reportado menores estancias medias de hospitalización 2 - 3 días y menores índices de complicaciones de TVP y TEP de 0.86% con profilaxis comparados con la literatura existente cuyos rangos oscilan de 1-3% (24). La tasa de infección hallada es 0.17% la cual se encuentra dentro de los rangos publicados que son aproximadamente dentro 0.1 al 0.2%. No se presentaron casos de osificaciones heterotópicas comparados con los trabajos publicados según Cochrane de 20-23% con otros abordajes. Las luxaciones en un 1.48% encontrándose con mayor frecuencia en los pacientes intervenidos durante los primeros 10 años de este estudio en el rango inferior publicado por la literatura en otros abordajes del 1-5% (24).
Se considera actualmente que el abordaje posterior es mundialmente el más utilizado, sin embargo, se han informado mayores tasas de luxación y lesión del nervio ciático comparado con las vías anteriores y los abordajes laterales directos que a su vez demuestra estos últimos facilidades en el posicionamiento de la copa reduciéndose las tasas de luxación de la cadera. Sin embargo, hay un mayor riesgo de cojera por el compromiso del glúteo medio y lesión del nervio crural (3,9,16,24). En el abordaje lateral indirecto modificado (ALIM) no se presentó casos de lesión del nervio crural o del ciático. El trocánter mayor es respetado mostrando una mayor estabilidad rotacional que es necesaria para el “press fit” de los implantes femorales y de esta manera se cuantifica CR de la cabeza femoral que siempre este situado a nivel de su vértice.
Está es una opción más de abordaje, reproducible, que permite una excelente visualización del implante cotiloideo y femoral, permitiendo de esta manera la reconstrucción anatómica individualizada del centro de rotación de la cadera en la pelvis, es decir; con la misma altura, lateralidad y orientación del lado sano. Se recomienda un entrenamiento previo, además, es necesario efectuar estudios randomizados, aleatorizados para validar la eficacia de esté abordaje para la cadera.
Bibliografía
- Sánchez Mesa Pedro A; Arbeláez A. William R; 2006. Abordaje lateral indirecto modificado en artroplastia de cadera; Revista colombiana de ortopedia y traumatología, septiembre, 20(3), 24-34.
- Sánchez M. Pedro A. Manual Práctico para Residentes de Ortopedia; Ed Carbel, Octubre 2004; 482-500.
- Asayama, m. Naito, m. Fujisawa, and t. Kambe; 2004. Optimum abductor moment arm for total hip arthroplasty, J Bone Joint Surg Br Orthopaedic proceedings, 86-B: 393.
- Jolles BM , Bogoch ER 2004. Posterior versus lateral surgical approach for total hip arthroplasty in adults with osteoarthritis (Cochrane Review) from the Cochrane library, Issue 4, Chichester, UK: John Wiley & Sons.
- Adrian John Bauze, John Charity, Eleftherios Tsiridis, et al; 2007. The Dislocating Hip Arthroplasty: Prevention and Treatment; Journal of Arthrosplasty; Jun; 22 (4): 86-90.
- Christopher M. Farrell, Bryan D. Springer, George J. Haidukewych, et al; 2005. Motor Nerve Palsy Following Primary Total Hip Arthroplasty; J. Bone Joint Surg. Am., Dec; 87: 2619-25.
- Vipul P. Patel, Michael Walsh, Bantoo Sehgal, et al; 2007. Factors Associated with Prolonged Wound Drainage After Primary Total Hip and Knee Arthroplasty; J. Bone Joint Surg. Am., Jan; 89: 33-8.
- George J. Haidukewych, David J. Jacofsky, Arlen D. Hanssen, et al; 2006. Intraoperative Fractures of the Acetabulum During Primary Total Hip Arthroplasty; J. Bone Joint Surg. Am., Sep; 88: 1952-56.
- Markus Flören, D. Kevin Leste; 2006. Lateral Trochanteric Pain Following Primary Total Hip Arthroplasty
Journal of Arthrosplasty; Feb; 21 (2); 233-36. - Sonny Bal, Doug Haltom, Thomas Aleto, et al; 2005. Early Complications of Primary Total Hip Replacement Performed with a Two-Incision Minimally Invasive Technique; J. Bone Joint Surg. Am., Nov; 87: 2432-38.
- E. Louis Peak, Javad Parvizi, Michael Ciminiello, et al; 2005. The Role of Patient Restrictions in Reducing the Prevalence of Early Dislocation Following Total Hip Arthroplasty. A Randomized, Prospective Study; J. Bone Joint Surg. Am., Feb; 87: 247-53.
- Kevin J. Bozic, Michael D. Ries; 2005. The Impact of Infection After Total Hip Arthroplasty on Hospital and Surgeon Resource Utilization; J. Bone Joint Surg. Am., Aug; 87:1746-51.
- P. Kenny, C. P. O’Brien, K. Synnott, et al; 2007. Damage to the Superior Gluteal Nerve During the Direct Lateral Approach to the Hip: A Cadaveric Study; Journal of Arthrosplasty; Dec; 22 (8):1198-1200.
- Tahir Khan, David Knowles; 2005. Trochanteric Heterotopic Ossification After Total Hip Arthroplasty Performed Using a Direct Lateral Approach; Journal of Arthrosplasty; Jun; 20 (4): 467-72.
- Rodrigo Mardones, Carlos Gonzalez, Miguel E. Cabanela, et al; 2005. Trochanteric Heterotopic Ossification After Total Hip Arthroplasty Performed Using a Direct Lateral Approach; Journal of Arthrosplasty; Jun; 20 (4): 467-72.
- R. J. Kampa, A. Prasthofer, D. J. Lawrence-Watt, et al; 2007. The internervous safe zone for incision of the capsule of the hip: a cadaver study J Bone Joint Surg Br, Jul; 89-B: 971-76.
- E. Mayr, M. Krismer, M. Ertl, O. Kessler, et al; 2006. Uncompromised quality of the cement mantle in Exeter femoral components implanted through a minimally-invasive direct anterior approach: a prospective, randomised cadaver study; J Bone Joint Surg Br, Sep; 88-B: 1252-56.
- M. Ikeuchi, T. Kawakami, K. Kitaoka, et al; 2005. Total hip arthroplasty with a sliding iliac graft for acetabular dysplasia; J Bone Joint Surg Br, May; 87-B: 635-39.
- Y.-H. Kim; 2008. The results of a proximally-coated cementless femoral component in total hip replacement: a five- to 12-year follow-up; J Bone Joint Surg Br, Mar; 90-B: 299-305.
- Steven F. Harwin; 2008. Posterior Longitudinal Split Osteotomy for Femoral Component Extraction in Revision Total Hip Arthroplasty; Journal of Arthrosplasty; Jan; 23 (1): 86 -9.
- Hiroyuki Makita, Yutaka Inaba, Kazuo Hirakawa, et al; 2006. Durability of Implant Fixation After Less-Invasive Total Hip Arthroplasty; Journal of Arthrosplasty; Sept; 21(6): 783-90.
- Joaquin Sanchez-Sotelo, George J. Haidukewych, Carol J. Boberg; 2006. Hospital Cost of Dislocation After Primary Total Hip Arthroplasty; J. Bone Joint Surg. Am., Feb; 88: 290-4.
- Kevin J. Bozic, Saam Morshed, Marc D. Silverstein, et al; 2006. Use of Cost-Effectiveness Analysis to Evaluate New Technologies in Orthopaedics. The Case of Alternative Bearing Surfaces in Total Hip Arthroplasty; J. Bone Joint Surg. Am., Apr; 88: 706-14.
- Z. X. Ling and V. P. Kumar; 2006. The course of the inferior gluteal nerve in the posterior approach to the hip; J Bone Joint Surg Br, Dec; 88-B:1580–83.
- Daniel J. Berry, Marius von Knoch, Cathy D. Schleck, et al; 2005. Effect of Femoral Head Diameter and Operative Approach on Risk of Dislocation After Primary Total Hip Arthroplasty; J. Bone Joint Surg. Am., Nov; 87: 2456-63.
- R. A. Haene, M. Bradley, and R. N. Villar; 2007. Hip dysplasia and the torn acetabular labrum: an inexact relationship; J Bone Joint Surg Br, Oct; 89-B: 1289 -92.
- Preetesh D. Patel, Aaron Potts, Mark I. Froimson; 2006. Clinical and Radiographic Assessment of a Modular Cementless Ingrowth Femoral Stem System for Revision Hip Arthroplasty; Journal of Arthrosplasty Feb; 21(2): 172-78.
- Antti Eskelinen, Ilkka Helenius, Ville Remes, et al; 2006. Cementless Total Hip Arthroplasty in Patients with High Congenital Hip Dislocation; J. Bone Joint Surg. Am., Jan; 88: 80-91.
- Aslam Chougle, M.V. Hemmady, J.P. Hodgkinson; 2006. Long-Term Survival of the Acetabular Component After Total Hip Arthroplasty with Cement in Patients with Developmental Dysplasia of the Hip; J. Bone Joint Surg. Am., Jan; 88: 71-9.
- S. Glyn-Jones, H. S. Gill, D. J. Beard, et al; 2005. Influence of stem geometry on the stability of polished tapered cemented femoral stems; J Bone Joint Surg Br, Jul; 87-B: 921-27.