La citología representa un diagnóstico poco sensible para la detección del Virus Papiloma Humano (VPH), observado en resultados preliminares del presente estudio, donde 30% resultaron negativas para el diagnóstico del mismo.
Propósito: Generar un modelo protocolar diagnóstico que permita evaluar y seguir el comportamiento epitelial del Virus Papiloma Humano (VPH) para demostrar ó no, latencia.
Momentos Metodológicos: Con un enfoque complejo empleando la lógica configuracional, en un primer momento empírico analítico, utilizando como diagnóstico especifico reacción en cadena polimerasa (PCR) mediante seguimiento a 40 pacientes, con edades comprendidas entre 16 y 54 años durante el período 2005-2007.
Diagnóstico, evaluación y seguimiento del comportamiento epitelial latente del virus papiloma humano en pacientes con VPH.
Himan Richani, Olivar Castejón
Himan Richani S. Médico gineco-obstetra. Especialista en Educación Superior, Docente Agregado adscrita al departamento de Morfofuncionales coordinadora de la asignatura Histología General y Bucodentaria Facultad de Odontología de la Universidad de Carabobo. Doctoranda en Ciencias Médicas. Universidad de Carabobo. Estado Carabobo, Venezuela.
Olivar Castejón Master en Ciencias (M. N. Educación), Licenciado en Educación (M. N. Biología), Profesor Titular en Biología Celular y Microscópica electrónica, adscrito a la Facultad de Ciencias de la Salud y Coordinador del Centro de Investigación y Análisis Docente Asistencial del Núcleo Aragua. Universidad de Carabobo. Estado Carabobo, Venezuela.
Universidad de Carabobo. Facultad de Ciencias de la Salud. Doctorado en Ciencias Médicas. Centro de Investigación y Análisis Docente Asistencial del Núcleo Aragua. Instituto Docente de Urología. Valencia. Estado. Carabobo.
Resumen
Diagnóstico, evaluación y seguimiento del comportamiento epitelial latente del virus papiloma humano en pacientes con VPH.
Universidad de Carabobo, Facultad de Ciencias de la Salud. Doctorado en Ciencias Médicas. Centro de Investigación y Análisis Docente-Asistencial del Núcleo Aragua
La citología representa un diagnóstico poco sensible para la detección del Virus Papiloma Humano (VPH), observado en resultados preliminares del presente estudio, donde 30% resultaron negativas para el diagnóstico del mismo.
Propósito: Generar un modelo protocolar diagnóstico que permita evaluar y seguir el comportamiento epitelial del Virus Papiloma Humano (VPH) para demostrar ó no, latencia.
Momentos Metodológicos: Con un enfoque complejo empleando la lógica configuracional, en un primer momento empírico analítico, utilizando como diagnóstico especifico reacción en cadena polimerasa (PCR) mediante seguimiento a 40 pacientes, con edades comprendidas entre 16 y 54 años durante el período 2005-2007.
Resultados: 100% positivos por PCR, 70% por citologías, asociadas a flora cocoide (73%). Tipificación: Bajo Riesgo, Tipo 6: 16 casos (40%); 11: 14 casos (35%); 40 y 43: 1 caso (2,5%). Alto Riesgo: Tipo 31: 3 casos (7,5%); 45 y 59: 1 caso (2,5%). Riesgo Intermedio: Tipo 53: 3 casos (7,5%). Destacándose 2 pacientes masculinos con PCR mixtos. Predominó en el grupo etáreo de 20-30 años el Tipo 11 (86%); el 6 entre 15-25 años (50%). Presentaron el virus 75% pacientes solteros. VPH o antecedentes representó 20% del motivo de consulta, 80% fueron por control ginecológico.
Conclusiones: En la evaluación de los casos tratados se detectó por PCR 8 casos negativos a los genotipos 6, 11 y 31 previamente diagnosticados. Durante el seguimiento por PCR semestral, reincidió la negatividad, observándose con ello la no reactivación viral y posible reinfección por otro subtipo revelando posiblemente la no latencia viral.
Palabras clave: Evaluación, seguimiento, VPH, PCR, latencia.
Abstract: Diagnosis, assessment and monitoring of behavior epithelial latent HPV in patients with VHP.
Universidad de Carabobo, Facultad de Ciencias de la Salud. Ph.D. in Medical Sciences.
Center for Research and Analysis of Teacher-Care Core Aragua
Cytology is an insensitive diagnostic for the detection of Human Papilloma Virus (HPV), observed in preliminary results of this study, where 30% were negative for the diagnosis of it.
Purpose: To generate a diagnostic protocol to evaluate and monitor the behavior of epithelial HPV to demonstrate whether or not latency.
Methodological Moments: A complex approach using the logic configurational at first empirical analysis, using specific diagnostic polymerase chain reaction (PCR) by monitoring 40 patients aged between 16 and 54 years during 2005-2007.
Results: 100% positive by PCR, 70% for cytology, coccoid flora-associated (73%). Characterization: Low Risk, Type 6: 16 cases (40%) 11: 14 cases (35%), 40 and 43: 1 case (2.5%). High Risk: 31 Type 3 cases (7.5%), 45 and 59: 1 case (2.5%). Intermediate risk: 53 Type 3 cases (7.5%). Newsflash 2 male patients mixed with PCR. Dominated in the age group of 20-30 years, the Type 11 (86%), 6 between 15-25 years (50%). Virus showed 75% patients unmarried. HPV was 20% or history of the reason for consultation, 80% were gynecological.
Conclusions: The evaluation of the cases were detected 8 cases negative by PCR for genotypes 6, 11 and 31 previously diagnosed. During follow-up by PCR twice repeated negativity, showing thus no viral reactivation and reinfection may possibly reveal other non-subtype viral latency.
Key words: Assessment, monitoring, HPV, PCR, latency.
Introducción
El virus papiloma humano (VPH) representa una de las infecciones de transmisión sexual más comunes en la mayor parte de los países. En los últimos sesenta años se ha estudiado intensamente el tema y uno de los mayores intereses de las investigaciones sobre el Virus Papiloma Humano (VPH) reside en la asociación etiológica, de algunas de estas infecciones con el carcinoma de cuello uterino y con otros del tracto genital (1).
El mismo constituye hoy por hoy, un problema de gran magnitud en el ámbito de la salud pública por representar la principal causa de neoplasias epiteliales de tipo escamosa de origen viral (2). Ocupando el segundo lugar entre los tipos más frecuentes y la segunda causa de muerte por cáncer en la mujer venezolana (3).
En los países subdesarrollados este virus representa 30% de los tumores malignos y la segunda causa de muerte en mujeres en edad fértil (4). En Venezuela se estima que 60% de la población tiene el virus (5). Entre los métodos diagnósticos más utilizados en ginecología, para el despistaje de cáncer de cuello uterino, la citología representa uno de los más comúnmente empleados por su aplicación a grandes masas para el despistaje del mismo; representando un diagnóstico poco sensible para la detección del Virus Papiloma Humano (VPH), observado a través de los resultados preliminares del presente estudio donde 30% de las mismas resultaron negativas al virus.
Hallazgos similares en cuanto a la sensibilidad de este método diagnostico han sido descritos por Shyu y col. (2007) quienes reportaron falsos negativos por diagnóstico citológico de lesiones intraepiteliales escamosas; lo cual constituye un problema grave a pesar del esfuerzo por mejorar las preparaciones e interpretaciones de las muestras. Contribuyendo a ellos múltiples factores: presencia de sangre, inflamación, pocas células diagnósticas o mala técnica de fijación y tinción inadecuadas. Aseverando que el Papanicolaou pasa por alto el 20 a 30% de las lesiones cérvico uterinas (6). En los resultados de Milgrom y Col, la citología exfoliativa no reportó ningún caso como sugestivo de infección por Virus Papiloma Humano (VPH) (7).
En razón de los expuesto y a la importancia de la temática en estudio, la presente investigación se abordo bajo el enfoque complejo dialógico con una matriz epistemológica compleja, fundamentada el pensamiento complejo, utilizando para su realización estrategias o momentos metodológicos que surgieron según el curso de la investigación connotándose un primer momento metodológico de tipo empírico analítico (cuantitativo) donde la recolección de datos se realizo a través de encuestas tipo registros de historias clínicas, donde se tomaron registros de los métodos diagnósticos aplicados, tratamiento, evaluación y seguimiento de pacientes con Virus Papiloma Humano (VPH) positivo, durante el periodo 2005-2007 en Instituto Docente de Urología. Valencia - Carabobo.
El propósito del presente estudio durante fue: Generar a través del estudio el diseño de un modelo protocolar diagnóstico aproximado que permita la evaluación y seguimiento del comportamiento epitelial del Virus Papiloma Humano (VPH), para la detección o no de latencia viral en el tejido mediante la clínica, citología, colposcopia, biopsia y reacción en cadena polimerasa (PCR). Contribuyendo con esto a un nuevo enfoque para el diagnóstico evaluación y seguimiento, de esta infección viral, evitando sus complicaciones y aportando posibles soluciones a esta afección.
Exploración temática
En estudios epidemiológicos se ha identificado la relación entre el cáncer de cuello uterino y la infección por el Virus Papiloma Humano (VPH). Esta representa hoy en día la enfermedad de transmisión sexual de mayor prevalencia a nivel mundial, con un estimado de 5,5 millones de nuevas infecciones por año en Estados Unidos. Se ha establecido que la probabilidad de presentar esta infección en personas sexualmente activas es de alrededor 80% (8).
Aproximadamente, 75% de la población femenina contrae alguna vez en su vida una infección por el papiloma virus (VPH), lo cual constituye una de las infecciones de transmisión sexual (ITS) más frecuentes y aun poco conocidas. La infección viral suele manifestarse una vez que ha ocurrido el contacto con el virus, ocurriendo la infección clínica, subclínica o latente. La infección clínica: enfermedad con expresión activa, que cursa con lesiones papulares o verrugas, es decir, lesiones visibles a simple vista y sus manifestaciones oncogénicas dependerán del ADN viral estudiado y/o localizado. La infección subclínica: es aquella con expresión mínima, sintomática, que solo se diagnóstica por lesiones acético positivas y por imagen colposcópica. En la infección latente no se evidencia anormalidad morfológica en el epitelio escamoso y sólo puede ser detectado por técnicas especiales en virología y biología molecular (7).
En esta etapa latente, la carga viral es tan baja que impide al virus replicarse y carece de significación biológica, controversia que continúa sin resolverse; por lo que el papel patogénico de la infección viral latente continúa generando discusión, pudiendo demostrarse la presencia del ADN viral a través de técnicas de alta sensibilidad como el PCR y no con los métodos habituales que se han descrito (9). Actualmente se han diagnosticado ciento cincuenta genotipos de Virus Papiloma Humano (VPH) por diferenciación de su ADN mediante PCR, se dice que de treinta a cuarenta de ellos afecta el área genital (10,1).
El Virus Papiloma Humano (VPH) representa uno de los grupos vírales más frecuente en el mundo; el cual afecta a los epitelios escamosos de piel y mucosas ocasionando lesiones, algunas de tipo benignas como las verrugas genitales que se vinculan por lo general con los tipos de Virus Papiloma Humano (VPH) 6 y 11, los cuales producen lesiones de bajo riesgo, existiendo otra variante que se transmite por vía sexual, considerada de alto riesgo, y están representados por los tipos 16 (más frecuente), 18, 31, 33, 45; siendo los dos primeros (16 y 18) responsables del cáncer cérvico uterino. Estudios recientes indican que los mismos podrían asociarse e incriminarse con las neoplasias de la mucosa oral (11).
La clasificación del Virus Papiloma Humano (VPH) en relación al genotipo y tipo de lesión que producen se han detectado los de alto riesgo: 16, 18, 24, 30, 31, 33, 35, 39, 51, 52, 53, 56, 59, 68 y 73 los cuales están implicados con lesiones escamosas de alto grado y cáncer cervical invasivo; de riesgo intermedio 30, 53 y 60; implicado en lesiones intraepiteliales escamosas de alto grado (LIEAG) con menor implicación hacia cáncer invasivo. Los de bajo riesgo tipos 6, 11, 40, 42, 43, 44, 54, 57, 61, 70, 72 y 81, responsables de producir condilomas acuminados produciendo lesiones de bajo grado (LIEBG) (12).
Los virus son microorganismos que por sí solos no actúan, es decir, no son activos en términos metabólicos como lo son las bacterias; ellos requieren de una célula huésped para funcionar y poder reproducirse, invadiendo a la misma, produciendo lisis celular y así continuar su ciclo reproductivo y de actividad (11).
El virus produce lesiones en los epitelios escamosos estratificados, estando su estructura histológica, constituida por varios estratos celulares, y sus células representadas por queratinocitos (célula huésped y las más numerosas), células de Langerhans, Melanocitos y células de Merkel, representando ellas parte de los diferentes estratos: basal, espinoso, granuloso y corneo (queratinizados) (13). Conjugando estos aspectos histológicos con el comportamiento viral en la célula huésped: queratinocitos, caracterizados por ser células migratorias del epitelio. Surge la inquietud de la presente investigación donde se plantean varias interrogantes: ¿Cómo se replica el virus en la fase de latencia, si su expresión es mínima e inactiva biológicamente? ¿Existirá alguna relación entre la infección viral latente y las técnicas tradicionales empleadas para examinar y tratar las lesiones ginecológicas? ¿Qué factores podrían estar involucrados en esta etapa de la infección? ¿Es latente el comportamiento viral ó se trata de una reinfección?
En relación a lo antes expuesto se plantea un estudio donde se observa la incertidumbre, donde existen aun muchas interrogantes que habrían que ordenar e integrar para conocer y comprender el porqué del comportamiento latente o no del virus, ya que en esta etapa de la infección, el individuo representaría un portador sano, el cual estaría involucrado con la diseminación del mismo, incrementándose así la infección y sus implicaciones. Por lo que resultó interesante investigar a través del presente trabajo, el comportamiento del Virus Papiloma Humano (VPH) en esta fase de la infección.
En vista del avance de la ciencia y tecnología y las múltiples disciplinas involucradas en el aporte al conocimiento del comportamiento virus hospedador, entre ellas: la Histología, Anatomía Patológica, Microbiología, Inmunología, Biología Molecular, Ginecología, Dermatología, Salud Pública, Bioética; se observa el comportamiento complejo del fenómeno de estudio, donde en el primer momento metodológico se trató de generar un diseño de modelo protocolar diagnostico a través de la clínica, colposcopia, citología, biopsia y PCR que permitan la evaluación y seguimiento epitelial del virus. Empleando para ello los conocimientos de las disciplinas antes mencionadas.
Este estudio constituirá un punto de partida para un nuevo enfoque en cuanto al diagnóstico tratamiento y seguimiento del Virus Papiloma Humano (VPH), permitiendo un mejor control de esta enfermedad. Contribuiría con una conciencia preventiva ante la enfermedad y el problema de Salud Pública existente. Además, podría aportar posibles soluciones en abordaje, tratamiento de la infección viral y control del cáncer cérvico uterino ya que generaría cambios en la utilización de técnicas tradicionales, generando con todo ello nuevos aportes.
Momentos metodológicos:
La investigación se abordó bajo el enfoque complejo dialógico con una matriz epistémica compleja fundamentada en el pensamiento complejo, basado en la incertidumbre empleando estrategias metodológicas que surgieron y surgirán según el curso del proceso investigativo; relevándose lo expresado por Morin “la complejidad recupera el mundo empírico, la incertidumbre, la incapacidad de lograr la certeza, de formular una ley eterna, de concebir un orden absoluto y de evitar contradicciones” (14). El investigador enmarcado en esta matriz epistémica se coloca en el centro del proceso productivo del conocimiento, busca dialogar con la realidad más que simplificarla y absolverla. Quien se acoge a la lógica configuracional, en la cual no existen reglas previas a seguir, ya que el investigador representa un sujeto activo, que se involucra con sus procesos complejos intelectuales, organiza lo estudiado en momentos de producción ya que está comprometido con el desarrollo del conocimiento (15).
Bajo el enfoque y paradigma de la complejidad empleando la lógica configuracional en un primer momento metodológico la estrategia utilizada fue empírico analítica (cuantitativa): descriptiva, exploratoria, de campo no experimental, de corte longitudinal utilizando una muestra no probabilística, intencional , constituida por 40 pacientes femeninas y masculinos con diagnóstico positivo de Virus Papiloma Humano (VPH) por clínica, colposcopia, citología, biopsia y PCR con edades comprendidas entre 16 y 54 años durante el periodo 2005-2007 que acudieron al Instituto Docente de Urología Valencia, Estado Carabobo. La recolección de datos se realizó a través de pruebas diagnósticas. Clínica: lesiones clínicas compatibles con Virus Papiloma Humano (VPH) tipo verrugosas o exofíticas, planas, pediculadas o sesiles e hiperqueratosis en el área genital. Colposcopia: lesiones acetopositivas de bordes geográficos sugestivas de infección por el virus.
Citología exfoliativa: vulva, vagina y cérvix (exocérvix y endocérvix). Biopsia de lesiones clínicas sugestivas de Virus Papiloma Humano (VPH) y dirigidas por colposcopia en el área genital. PCR en biopsia fresca como método especifico para tipificar el ADN viral y clasificarlo en alto, intermedio o bajo riesgo para procesamiento diagnósticos de las muestras enviadas a la Unidad de Biología Molecular Laboratorio Genomik ubicada en Maracay estado Aragua. De igual manera para la evaluación de controles post tratamiento y seguimiento se utilizó PCR como método sensible y específico para la detección del virus. El cual se realizó en aquellos casos sin evidencias clínicas ni subclínicas de presencia viral, por técnica hisopado y cepillado con citobrush en etapa de inactividad viral o latencia (epitelio aparentemente normal). Para el procesamiento de muestras por PCR se tomaron en cuenta tres etapas:
Primera etapa: preparación de las muestras por técnica convencional para biopsia fresca e hisopado cepillado.
Segunda etapa: ensamblaje de la reacción para su amplificación 35 veces en termociclador durante dos a tres horas, utilizando como cebador L1 para la detección o no del virus.
Tercera etapa: consistió en la visualización del producto amplificado por separación electroforética, a través, del cual se determinó ADN viral en las muestras examinadas por electroforesis en geles de agarosa al 1.3% teñidos con bromuro de etidio, visualizándose las bandas en un sistema de documentación de geles o transiluminación de luz ultravioleta, detectándose ADN viral cuando las bandas coinciden con el tamaño de 450 pb (16,17).
Además de las pruebas diagnosticas se utilizó la encuesta tipo registro de historias clínicas para evaluación, estudio y seguimientos de casos a través de la observación planificada. Citologías trimestrales durante el primer año y PCR semestrales de las mismas zonas con diagnostico inicial positivo de Virus Papiloma Humano (VPH).
Para el procesamiento de datos se utilizó procedimientos de la estadística descriptiva, distribución de frecuencias absolutas y relativas de las variables estudiadas para su cuantificación, tabulación y posterior analizas y discusión. Quedando otra posible estrategia metodológica a desarrollar en razón de los resultados parciales obtenidos en el presente estudio que podría corresponderse con un momento crítico dialéctico a través del análisis y reflexión de lo explorado en cuanto a las técnicas tradicionales empleadas en la práctica clínica.
Hallazgos de la investigación:
Durante el proceso de la investigación se pudo observar que la citología como método diagnóstico ampliamente utilizado para el despistaje de cáncer cérvico vaginal no resultó ser de alta sensibilidad para la detección de lesiones producidas por Virus Papiloma Humano (VPH), ya que solo representó 70% de diagnóstico positivo y el 30% restante reportaron citología negativas a Virus Papiloma Humano (VPH) (falsos negativos), mientras los demás métodos resultaron positivos (100%) de los casos al diagnóstico del virus. (Tabla 1).
Tabla 1. Frecuencia de Virus Papiloma Humano (VPH) según Diagnóstico Instituto Docente de Urología 2005 – 2007.

Fuente: Registro historias clínicas de la muestra
En cuanto a la citologías positivas y negativas a Virus Papiloma Humano (VPH) asociadas a floras bacterianas, se observó una asociación significativa de Virus Papiloma Humano (VPH) y flora cocoide en 29 casos (73%) seguida de flora bacilar en 8 casos, que representó el 20% y la flora mixta en 3 casos (7%), lo cual se evidencia en la (Tabla 2).
Tabla 2. Frecuencias de floras bacterianas observadas en pacientes con Virus Papiloma Humano (VPH). Según Citología Instituto Docente de Urología 2005 – 2007.
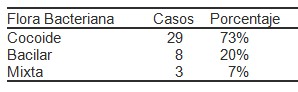
Fuente: Registros de historias clínicas de la muestra
En la tipificación del Virus Papiloma Humano (VPH) por PCR (biopsia fresca) en la muestra estudiada se observó que los tipos 6 y 11 representaron los más frecuentes. Con 16 casos (40%) y 14 casos (35%) respectivamente y un mayor predominio para los de bajo riesgo (BR); seguidos de 3 casos tipo 31 (7,5%) alto riesgo (AR) y tipo 53 (7,5%) de riesgo intermedio (RI), además 2 casos de AR tipo 45 y 59 que representaron 2,5% de cada uno, lo que traduce una frecuencia total de 12,5% para los de alto riesgo. Dos (2) casos de BR tipo 40 y 43 con una frecuencia 2,5% cada una respectivamente, connotándose en dos pacientes masculinos VPH mixtos tipos 6 – 11 y 53 (Tabla 3).
Se observó un predominio de Virus Papiloma Humano (VPH) tipo 11 entre los 20 a 30 años, 12 casos (86%) y el tipo 6 entre 15 y 25 años, 8 casos (50%), mientras el tipo 31 se detectó entre los 15 y 40 años y el tipo 53 de riesgo intermedio (actualmente identificado como alto riesgo) se ubicó en el grupo etáreo de 20 a 40 años (Tabla 4).
Tabla 4. Frecuencia entre Tipos del Virus Papiloma Humano (VPH) predominantes y grupo etáreo Instituto Docente de Urología 2005 – 2007.
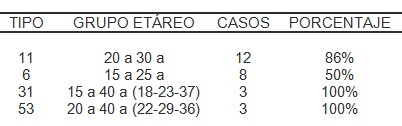
Fuente: Registros de historias clínicas de la muestra
En la distribución de frecuencia de pacientes con Virus Papiloma Humano (VPH) según estado civil, se observó una alta frecuencia en pacientes solteros, 75%; en contraposición con los divorciados (5%) y casados (20%) (Tabla 5).
Tabla 5. Distribución de los pacientes con Virus Papiloma Humano (VPH) según estado civil. Instituto Docente de Urología 2005 – 2007.
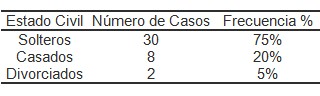
Fuente: Registros de historias clínicas de la muestra
En cuanto al motivo de consulta el Virus Papiloma Humano (VPH) y/o antecedentes del mismo, representó solo 20% y 80% de los pacientes fueron por control ginecológico (Tabla 6).
Tabla 6. Distribución de los pacientes según motivo de consulta Instituto Docente de Urología 2005 – 2007.
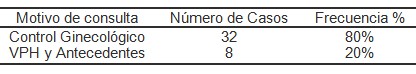
Fuente: Registros de historias clínicas de la muestra
En la evaluación y seguimiento de los casos tratados durante aproximadamente un año se detectaron 8 casos negativos a Virus Papiloma Humano (VPH) posterior al tratamiento por PCR correspondientes a los genotipos 6, 11 y 31 previamente diagnosticados como positivos en la primera prueba. Durante el seguimiento por PCR control a los seis meses posterior al tratamiento, se reporto nuevamente resultados negativos en dos pacientes identificados previamente durante la etapa diagnóstica con los subtipos o genotipos 6 y 31 (Tabla 7).
Estos resultados pudieran sugerir la no latencia epitelial del virus o reactivación, explicándose así el comportamiento viral como una posible reinfección por otro subtipo ó por el mismo virus, demostrable mediante PCR controles semestrales en pacientes con diagnóstico de infección por Virus Papiloma Humano (VPH).
Tabla 7. Diagnóstico, evaluación y seguimiento de pacientes con Virus Papiloma Humano (VPH) según criterio por PCR. Instituto Docente de Urología 2005 – 2007.
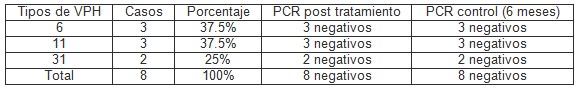
Fuente: Registros de historias clínicas de la muestra
Discusión
A través de los hallazgos observados en la presente investigación, se concluye que la citología exfoliativa cérvico vaginal no representó un método diagnóstico específico ni de alta sensibilidad, para la detección de lesiones intraepiteliales ocasionadas por el Virus Papiloma Humano (VPH) expresado también en otras publicaciones (3,7,8,18,19,20); a diferencia de otros métodos diagnósticos que resultaron de mayor sensibilidad para la detección del virus, como lo demuestra el PCR 100% positivo para su diagnóstico, caso similar reportado por Salazar, 98%, Correnti y col. 69% (21).
Para otros la determinación del ADN del virus, osciló entre 35% y 53% (20,8). Destacando que el mismo constituye un método de alta confiabilidad y sensibilidad, tanto en el diagnóstico como para el seguimiento de casos, en contra posición con los métodos tradicionales y convencionales que se aplican de rutina, escapando lesiones producidas por el virus, por lo que se requiere que se establezca el PCR como método diagnóstico de rutina aplicado en toda consulta ginecológica.
Se observó una asociación significativa entre Virus Papiloma Humano (VPH) y flora bacteriana tipo cocoide (73%) observando a través del diagnóstico citológico aplicado a la muestra estudiada un contraste con los estudios de Membreno (22) quien reporto una asociación del 50%, detectándose un incremento de la flora cocoide en el presente estudio a pesar de no haber sido muy investigado el tópico, ya que valdría la pena investigar si existe alguna correlación o afinidad entre Virus Papiloma Humano (VPH) y flora cocoide.
En cuanto a los genotipos más frecuentes detectados, se observó al igual que en otros estudios, que predominaron el tipo 6 y 11 respectivamente de bajo riesgo (1,3,7,20,22) estableciéndose una diferencia con los de alto riesgo donde se detectó el tipo 31, 3 casos (7,5%), seguido del tipo 59 y 45 (2,5%) en contraste con otros estudios, donde se observó el tipo 16 como más frecuentemente, seguido del tipo 18 y por último el tipo 31 (7,8,20,22).
Salazar y Harmsel reportaron como al tipo 31 (AR) como el más frecuente a través de sus resultados, los cuales coincidieron con los observados en este estudio (3,23). Esto podría traducirse en un posible problema para el tratamiento con vacunas, las cuales son activas a los tipos de alto riesgo antes descritos y no tendrían quizás utilidad para el tratamiento de los encontrados en esta investigación, por lo que surgen las siguientes interrogantes:
¿Cómo trataremos a través de vacunas a los nuevos tipos detectados?, ¿tendrá valides su aplicación cuando se diseñen vacunas para los tipos observados o existirán para ese momento otros tipos? Los resultados obtenidos plantean la reflexión de que tan efectiva será la misma en razón a los hallazgos obtenidos.
Se estableció un predominio de Virus Papiloma Humano (VPH) tipo 11 en el grupo etáreo de 25 a 30 años, mientras que el tipo 6, se observó en pacientes más jóvenes entre 20 y 25 años, mientras que el tipo 31, considerado de alto riesgo, se observó presente sin una frecuencia determinada a cualquier edad, tanto en pacientes jóvenes como en edades intermedias entre 15 y 40 años, correspondiéndose estos resultados con las de otras investigaciones (18, 24, 25).
En cuanto al estado civil de estos pacientes, hubo mayor frecuencia de la presencia del mismo en 75% en solteras, 20% en casados y 5 % en divorciadas; atribuibles posiblemente a la promiscuidad como factor de riesgo que pudiera observarse en este grupo, en contraste con lo expresado por Reigosa y col.; donde los factores de riesgo tipo promiscuidad entre otros, no resultaron estadísticamente significativos (20).
En cuanto al motivo de consulta al 80% de estas pacientes acudieron por control ginecológico y solo 20% por Virus Papiloma Humano (VPH) ó antecedentes del mismo, lo cual resulta significativo, ya que es una patología asintomática y los pacientes en su mayoría desconocen la misma, al igual que los que han presentado antecedentes del virus, no se practican estudios específicos de control (PCR). Este hallazgo implica un subregistro acerca de la verdadera prevalencia de esta infección viral y por ende de sus observaciones; tal como asevera Rodríguez en sus observaciones (10).
En los resultados observados durante el abordaje y evaluación se detectó por PCR, 8 casos negativos al ADN viral posterior al tratamiento, tipificados previamente durante la fase diagnóstica con los subtipos: 31,6 y 11. Durante el control y seguimiento de los mismos en la evaluación por PCR semestral (1er semestre), a quienes para ese momento les correspondía el control y en quienes se observó resultados nuevamente negativos en dos casos; donde se había detectado Virus Papiloma Humano (VPH) tipo 31 y 6. Estos resultados pudieran pronosticar la no latencia o reactivación viral y explicar que lo que podría ocurrir en esta etapa es una reinfección por otro subtipo o por el mismo, demostrable a través de PCR control semestrales en toda paciente con antecedentes de infección por Virus Papiloma Humano (VPH).
Mediante los resultados parciales obtenidos a partir del presente estudio, podría sugerirse un protocolo diagnóstico a practicarse para la determinación de esta entidad viral, basada en la clínica, citología, colposcopia, biopsia y PCR. Además para el seguimiento de dichos casos, establecer controles de rutina basados no solo en las citologías, sino además incluir PCR o control semestrales en todo paciente con antecedentes de virus de papiloma humano.
Referencias
- Graterol I, Finol H y Correnti M. Virus del papiloma humano en lesiones intraepiteliales escamosas (LIE) de cuello uterino. Tipificación y Ultraestructura. Rev. Soc. Venez. Microb. 2006; 26:89-94.
- Diario Médico. Citodiagnóstico tiene fallas la detección del cáncer de Cérvix. 1.999. Documento en línea disponible en: www.diariomedico.com/ ginecologia/ n110299.html
- Salazar E. Detección del virus de papiloma humano en pacientes con lesiones intraepiteliales escamosos de cuello uterino. Rev. Obstet. Gynecol. Venez. 2007; 67:47-54
- Guzmán L, Alcocer JM y Madrid M. Perspectivas para el desarrollo de vacunas e inmunoterapia contra cáncer cérvico uterino. Salud Pública. Méx.1998;40:38-46.
- Rodríguez M.L. Virus Papiloma Humano. Riesgo latente. Salud 2005; 4: 17-20.
- Shyu, J., Chen C., Chin C. Correlation of human papiloma virus 16 and 18 with cervical neoplasia in hitological and clinical in Taiwán: an in situ polymerasa reactun Chaín reaction approarch. Rev. Obstet. Ginecol. Venez. 2007; 67: 67-111.
- Milgrom R, Fuenmayor T, Rincón F, Aguilar O y Santimone M. Infección vaginal por Virus Papiloma Humano. Gac Méd Caracas. 1998; 106(4): 480-490.
- Suárez C., Mijares A., Castillo L., Briceño M. Tipificación del Virus Papiloma Humano (VPH) en cáncer de cuello uterino en la población venezolana. Rev. Venez. Oncol. 2006; 18: 221-225.
- Ochoa RJ. III Verrugas virales PAC dermatológica. 1er libro. Documento en línea disponible en: http://www.galdern. com. mx/ pac/ pac4/ p26.html. 15-05-2006.
- Rodríguez A. Inmunología. Primera vacuna contra el cáncer. Artículo en línea el Mundo, suplemento de salud 2004; 594. Disponible http: //www.elmundo.es/ salud/ 2004/ 594/ 100300411.html. 07- 07-2007.
- Virus papiloma humano. The Human papiloma Virus. Documento en línea disponible: http: //www.oralcancerfoundation.org/facts/spanish_hpv.html. 02-05-2006.
- Schneider A. Natural history of genital papillomavirus infections. Intervirology. 1994; 37:201-214.
- Ross M, Kaye G y Pawlina W. Histología. Texto y atlas a color con Biología Celular y Molecular 4ta Edición. Buenos Aires: Editorial Medica Panamericana, 2004.
- Morin E. Introducción al pensamiento complejo. Barcelona: Editorial Gedisa S.A, 2003.
- Leal J. La autonomía del sujeto investigador y la metodología de la investigación. Mérida: Centro Editorial Litorama, 2005.
- González, F. y Martínez B. Técnicas instrumentales en genética forense. Institución “Fernando Católico”, Colección “Orfila Ratger” de Ciencias Forenses, 2001; 26-57.
- PVHfast. Detección y tipiado del virus papiloma humano mediante identificación genómica, Pharma Gen, S.A.
- González L, Berroa G, Hernández E. El virus papiloma humano en la displasia cervical uterina. Pub Rev Med Familiar. Disponible en: http//www.facmed.unam.mx/deptos/familiar/vol61/abmf61-6.html.04-04 2008.
- Simogyi L, García M, Ríos C, Forero M, González F y Natera M. Asociación entre neoplasia intracervical e infección por virus papiloma humano (VPH). An Soc Obstet Ginecol Venez.2004; 55-167.
- Reigosa A, Álvarez M, De Vasconcelo M, Pérez R, Salas W, Rebolledo V y col. Diagnóstico del virus papiloma humano en cuello uterino de mujeres que acuden a su consulta anual citológica. Salus 2004; 8(1):26-30.
- Correnti M., Uribe M., Cavazza M. Detección del virus papiloma humano mediante reacción en cadena polimarasa e hibridación molecular en citología del cuello uterino. Rincón Morales F., Editor. Ginecol Venez. 1996; 115-125.
- Figueroa F, Ramírez O y Yánez V. Asociación entre cepas del virus papiloma humano determinadas por reacción en cadena polimerasa y las características de las células infectadas. [Trabajo de grado para optar al título de Lic. en Bioanálisis]. Universidad de Carabobo. Valencia -Carabobo. 2000.
- Harmsel B. Relantionship between human papilloma virus type 16 in the cervix and intrepithelial neoplasia. Obstet. Gynecol. 1999; 93:46-50.
- Amaro F. Comportamiento de algunos factores de riesgo asociados a la aparición de lesiones precancerosas de cérvix. Progresos de obstetricia y ginecología. 2004; 47(7):317-322. Documento en línea Disponible en: http://www.compumedicina.com/ ginecología/ gineco_ 010904.html.
- Lozada C, Alfonso O, Correnti M, Cavazza M, Ávila M y Pérez M. Detección del virus de papiloma humano en pacientes jóvenes de la Universidad Central de Venezuela. An Soc Obstet Ginecol Venez. 2004; 56: 167-168.