Revisión general sobre las diarreas (etiología, tipos, clasificación, sintomatología y enfoque terapéutico) y explicación de un caso clínico en relación con esta entidad patológica.

Manejo de un caso de diarrea
Gallego Santos, Clara
Revisión general sobre las diarreas (etiología, tipos, clasificación, sintomatología y enfoque terapéutico) y explicación de un caso clínico en relación con esta entidad patológica.
· Motivo de consulta: Mujer, 71 años, que consulta por diarrea de mes y medio de duración.
· Antecedentes personales patológicos:
- Ulcus péptico de localización no precisa (diagnosticado hace 2 años)
- Colelitiasis asintomática (detectada hace 2 años)
- Hipercolesterolemia desde hace 2 años.
- Hipertensión arterial (HTA) en tratamiento diurético (no recuerda el nombre ni dosis) desde hace 1’5 años y que abandonó hace 20 días.
· Enfermedad Actual:
- Previamente bien, comienza hace mes y medio con aumento del número de deposiciones (4-6 /día), semilíquidas, sin elementos patológicos, precedidas de dolor cólico abdominal difuso leve que persistían durante la noche.
- Progresivamente ha aumentado el número de deposiciones, siendo en las últimas semanas de 16-20 al día y de consistencia totalmente líquida, sumándose tenesmo rectal y náuseas sin vómitos.
- Ha perdido 4 kilos. Se realizó examen de heces, observando leucocitos en heces con cultivo de bacterias y estudio de parásitos negativos.
- No refiere; fiebre, elementos patológicos en las heces (sangre, moco ni pus), toma de fármacos (incluyendo laxantes) , viajes al extranjero, casos similares en personas que convivían en su entorno, relación con alimentos específicos, manifestaciones articulares, uveítis, lesiones cutáneas, enrojecimiento facial, clínica de broncospasmo, dispepsia ni síntomas de disfunción hipofisaria o tiroidea.
· Exploración física:
- TA 110/60 – PULSO - 72 lpm (latidos por minuto) – Temperatura: 36şC
- Sequedad de mucosas, no lesiones cutáneas, no adenopatías accesibles a la palpación.
- CyC: Facies normal, presión venosa yugular normal (PVY) normal, caridad orofaríngea sin hallazgos patológicos, palpación tiroidea normal, carótidas sin alteraciones.
- ACP (auscultación cardiopulmonar) normal.
- Abdomen: globuloso, blando, no doloroso, No masas, ni megalias, ni ascitis, puntos herniarios ni resistencias; ruidos normales, no soplos, pulsos inguinales presentes.
- Tacto rectal: heces líquidas sin elementos patológicos, no masas
- Extremidades, locomotor y exploración neurológica: normal.
· Pruebas complementarias:
- HEMOGRAMA: Leucocitos 11.000, Hemoglobina 17.6, plaquetas 400,000, VSG 15 en la 1Ş hora.
- IONES EN SUERO: Na 137, K 2.8, Cl 94, Ca 9, Mg 1.2, albúmina 3.6
- HITACHI (tras reposición hidroelectrolítica): glucosa 97, Cr 1, proteínas totales 5.7, albúmina 3.8, calcio 9.4, fósforo 2.59, ácido úrico 6, Na 141, K 3.9, Cl 108, GOT 16, GPT 16, GGT 11, FA 139, LDH 262, Bilirrubina total 0.7, colesterol 118, Fe 68, transferrina 198, ferritina 156.
- URIANÁLISIS: NORMAL.
- COAGULACIÓN: INR 1.03, cefalina 31 (31.5), fibrinógeno 608.
- EEF sérico: albúmina 2.74 g/dl, resto normal
- Albúmina 2.74 g/dl, resto normal.
- Cuantificación de Igs: Ig G 774, IgA132, IgM 132
- B12: 520 pg/ml
- FÓLICO: 7.5 ng/ml
- Vol. Heces en 24 horas: 3000-5000 ml
- Pruebas complementarias:
- ESTUDIO DE HECES:
o Bioquímica: pH 7.5, osmolaridad 272 mosm/Kg, Na 117 mmol/L, K 14.1 mmol/L, Cl 108 mmol/L
o Sangre oculta negativa.
o Examen macro-microscópico: heces líquidas, tinción de Sudán negativa, examen microscópico nada anormal.
o Estudio microbiológico: coprocultivo flora habitual, examen de parásitos en heces y auramina negativos.
- TSH NORMAL
- TEST D-XILOSA NORMAL
- 5-HIDROXIINDOLACÉTICO NORMAL
- GASTRINEMIA NORMAL
- MANTOUX NEGATIVO
- VIH NEGATIVO
- EXAMEN PARÁSITOS EN LÍQUIDO DUODENAL NEGATIVO
- ECG, RX TÓRAX Y ABDOMEN NORMAL
- ENEMA OPACO NORMAL
- TRÁNSITO GASTROINTESTINAL: Hernia de hiato sin reflujo, resto normal.
- GASTROSCOPIA: Pequeña hernia de hiato, estudio microbiológico y anatomopatológico de biopsia duodenal sin alteraciones negativas.
- ECO ABDOMINAL: Colelitiasis, sin otros hallazgos; páncreas no visualizado.
- TAC ABDOMINAL: Colelitiasis, cabeza pancreática de tamaño normal heterodensa sin delimitarse masas.

Evolución
§ Inicialmente se trató con dieta absoluta y administración de agua, electrolitos y ciprofloxacino vía intravenosa.
§ Pese a ello mantuvo la diarrea con 10-15 deposiciones líquidas de un volumen de 3000-5000 mililitros/ 24 horas.
§ Precisó nutrición parenteral.
§ Dada persistencia y severidad del cuadro tras 3 semanas de ingreso se instaura tratamiento de prueba con diversos fármacos consiguiéndose controlar la diarrea.
§ Se realizó una prueba que confirmó el diagnóstico.

Planteamiento
¿Diarrea aguda ó crónica?

De forma arbitraria se considera que la diarrea es crónica cuando tiene una duración superior a 4 semanas.
Se define diarrea como cualquier variación significativa de las características de las deposiciones con respecto al hábito deposicional previo del paciente, en cuanto a aumento del volumen o de la frecuencia, con disminución de la consistencia de las heces.
1. Hay que distinguir la diarrea de la pseudodiarrea, en la que existe un aumento de frecuencia pero con heces sólidas.
2. En la literatura médica norteamericana se define diarrea por el peso de las heces (> 200 g/día). Sin embargo, esta definición no tiene en cuenta que personas con una elevada ingesta de fibra insoluble pueden presentar un peso de la deposición elevado de forma habitual (tan alto como 300 g/día), pero con consistencia normal. Por el contrario, algunos sujetos que consultan por diarrea presentan un peso de las heces normal pero con consistencia líquida.
Clasificación de las diarreas por mecanismo fisiopatológico
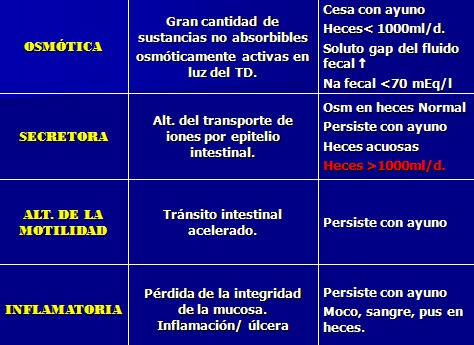
A. Diarrea osmótica. Se debe a la presencia en el intestino de cantidades elevadas de sustancias no absorbibles, osmóticamente activas, que arrastran agua a la luz intestinal. Suele tratarse de azúcares no absorbidos (malabsorción de carbohidratos, excesiva ingesta) o iones divalentes (antiácidos o laxantes que contienen magnesio, fosfato, etc). Se caracteriza por cesar con el ayuno y por encontrarse un hiato osmótico en el estudio de las heces ([Na + K] x 2 < osmolaridad de las heces).
B. Diarrea secretora. Es causada por la alteración del transporte de iones por las células del epitelio intestinal. Se caracteriza por no presentar hiato osmótico y por persistir con el ayuno.
C. Diarrea por alteración de la motilidad. El tránsito intestinal acelerado disminuye el tiempo de contacto del contenido intestinal con el epitelio, produciendo diarrea (p. ej.: síndrome de intestino irritable, postvagotomía o postgastrectomía, neuropatía diabética). Asimismo, la reducción de la motilidad puede causar esteatorrea y diarrea por sobrecrecimiento bacteriano.
D. Diarrea exudativa (o inflamatoria). La pérdida de la integridad de la mucosa por inflamación y ulceración supone la liberación de moco, proteínas séricas y sangre a la luz intestinal, así como malabsorción de agua y electrólitos por la mucosa del colon.
¿Sugiere alteración orgánica ó funcional?
La normalidad de todas estas pruebas descarta prácticamente con certeza absoluta la existencia de una enfermedad orgánica.
Criterios sugestivos de…
Alteración orgánica:
§ Corta duración (<3 semanas)
§ Predominio nocturno y diurno.
§ Continua
§ Pérdida de + de 5 kg.
§ VSG elevada
§ Hg descendida
§ Albúmina descendida
§ Volumen fecal superior a 200 gramos/24 horas
§ Inicio brusco.
Alteración funcional
§ Prolongada (más de 3 meses)
§ Respeta el descanso nocturno
§ Diarrea / estreñimiento.
§ Sin pérdida de peso importante.
§ Analítica rutinaria normal
§ Buen estado general
§ Volumen fecal inferior a 200 gramos/24 horas
§ Negatividad de los exámenes en heces para agentes
Clasificación de las causas de diarrea crónica basada en el mecanismo fisiopatológico que la ocasiona y que incluye 4 categorías:
a) inflamatoria;
b) osmótica;
c) secretora, y
d) por alteración de la motilidad.
Sin embargo, desde el punto de vista de la práctica clínica tiene mayor interés distinguir entre pacientes con diarrea crónica con características que sugieren funcionalidad o que sugieren organicidad. Esta distinción es importante pues el enfoque diagnóstico de ambas situaciones varía ostensiblemente.
LA PACIENTE PRESENTABA UNA DIARREA CRÓNICA Y SECRETORA.
Etiología diarrea secretora
§ Exceso de laxantes no osmóticos
§ Colitis infecciosa: Giardia, Whipple,
§ Cryptosporidium, Microsporidium.
§ Tumores endocrinos: Tumor carcinoide, Carcinoma medular tiroides, vipoma, gastrinoma, mastocitosis sistémica, somatostatinoma.
§ Malabsorción de ácidos biliares ó de ácidos grasos.
§ Adenoma velloso gigante
§ Síndromes malabsortivos
§ Colitis colágena/ linfocítica
§ Enteropatía VIH
§ Clorhidrorrea congénita
El enfoque inicial debe hacerse a partir de las características clínicas de cada paciente.
Una correcta anamnesis puede orientar el cuadro hacia una diarrea con origen en intestino delgado o colon proximal cuando las heces son voluminosas, líquidas o pastosas, brillantes y se acompañan de dolor cólico periumbilical. En cambio, las deposiciones semilíquidas o líquidas, escasas, con sangre, moco o pus, que se acompañan de urgencia o tenesmo y de dolor hipogástrico o sacro, orienta más hacia una diarrea de origen en colon izquierdo y/o recto. En general, en estos casos sólo se requerirá la realización de una prueba para realizar el diagnóstico, ya sea una gastroscopia con biopsias de tercera porción duodenal ante la sospecha de enteropatía con malabsorción o una colonoscopia más ileoscopia con toma de biopsias ante la sospecha de cáncer de colon o enfermedad inflamatoria intestinal.
Síndromes malabsortivos
§ Sobrecrecimiento bacteriano.
§ Síndrome del intestino corto.
§ Déficit de disacaridasas.
§ Enfermedad Celiaca.
§ Enteritis por radiación.
§ Esprue tropical.
§ Linfangiectasia.
§ Insuficiencia exocrina del páncreas.
§ Enteritis eosinofílica.
§ Abetalipoproteinemia.
Ninguno de ellos encaja con la clínica de la paciente.
Carcinoma medular de tiroides
§ Tumor de las células C parafoliculares productoras de calcitonina.
§ Pico máximo de incidencia 60-70 años de edad.
§ Menos del 10% de las lesiones malignas de tiroides.
§ Síntomas posibles: diarrea en estadios avanzados, tumoración en la glándula tiroides y adenopatías cervicales.
§ MARCADOR: calcitonina
§ Diagnóstico: punción-aspiración aguja fina (PAAF)
Gastrinoma
§ Tumor neuroendocrino localizado generalmente en páncreas o duodeno.
§ Incidencia de 0,5-1’5 casos/millón personas/año.
§ CLÍNICA: Diarrea, clínica ulcerosa, úlceras múltiples duodenales, hiperclorhidria y por tanto maldigestión de grasas por inactivación de la lipasa pancreática y precipitación de ácidos biliares.
§ Diagnóstico: medir gastrinemia sérica y secreción ácida gástrica.
Vipoma
§ Tumor neuroendocrino localizado generalmente en páncreas.
§ Provoca la hipersecreción de péptido intestinal vasoactivo (VIP):
Aumento de secreción intestinal + relajación musculatura lisa del tracto digestivo.
§ Más frecuente alrededor de 50 años y en mujeres.
§ Incidencia de 0,1 casos/millón personas/año.
§ CLÍNICA: diarrea secretora de gran volumen (por encima de 1 litro/día), de larga evolución, dolor abdominal, náuseas, enrojecimiento facial, hipoclorhidria, hipopotasemia y pérdida de peso.
§ Diagnóstico: Medir péptido intestinal vasoactivo (VIP) en plasma por radioinmunoensayo (RAI) en periodo de diarrea.
Somatostatinoma
§ Tumor neuroendocrino productor de somatostatina (células delta de los islotes de Langerhans).
§ En duodeno o yeyuno, y el 60% de casos en páncreas.
§ Incidencia inferior a 0.01 casos/millón personas/año
§ CLÍNICA: Diarrea crónica, pérdida de peso, diabetes mellitus o intolerancia a hidratos de carbono, patología de vesícula biliar.
§ Diagnóstico: Se puede ver en TAC TORACOABDOMINAL, pero el diagnóstico de certeza se tiene por TÉCNICAS INMUNOHISTOQUÍMICAS PARA SOMATOSTATINA EN LA PIEZA QUIRÚRGICA ó por elevación en plasma de inmunorreactividad somatostatin-like cuando existe síndrome de somatostatinoma.
§ Tumor endocrino más frecuente del tracto digestivo (más de 90%).
§ Incidencia 8,4/ 10.000 anual.
§ Más frecuente en apéndice, íleon terminal y recto.
§ CLÍNICA= SÍNDROME CARCINOIDE, METÁSTASIS
§ Rubor, apendicitis, diarrea urgente y explosiva esporádica, dolor abdominal crónico, malabsorción, broncoespasmo, valvulopatías derechas…
§ Diagnóstico: determinación sérica/urinaria de 5HT y de sus metabolitos el ácido 5-hidroxiindolacético (orina), y estudio de imagen.
La sintomatología se caracteriza por el síndrome carcinoide, es secundaria a la producción y liberación de SEROTONINA y otros compuestos entre los que destacan las quininas, las prostaglandinas y una serie de polipéptidos hormonales que en muchas ocasiones pueden originar síndromes endocrinos específicos. Una vez que el síndrome carcinoide se presenta, la cura usualmente será imposible, ya que existirán metástasis, usualmente múltiples hasta en el 90% de casos.
Mastocitosis sistémica
§ El signo clínico más frecuente la presencia de lesiones de urticaria pigmentosa.
§ Diagnóstico: clínica + biopsia de los órganos afectados como piel y médula ósea.
Adenoma velloso gigante
§ Aquel que mide más de 4 cm, localizado en la región rectosigmoidea.
§ La elevada secreción del tumor y la escasa superficie de mucosa disponible para la reabsorción de líquidos y electrolitos hacen que el volumen de las heces sea superior a 3.000 mililitros/24 horas.
§ Asocia depleción de volumen, hiponatremia, hipocloremia, hipopotasemia y acidosis metabólica.
§ Diagnóstico: TACTO RECTAL y RECTOSIGMOIDOSCOPIA.
Sospecha de diarrea secretora
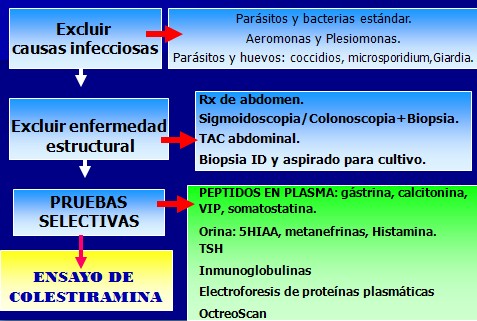
El OctreoScan, es un método aprobado actualmente en forma mundial (aunque costoso) de descubrir los tumores carcinoides y los tumores endocrinos. Este método es exitoso en 85% de los carcinoides y consiste en una inyección en un minuto de una dosis inocua de un isótopo radioactivo de corta duración el cual es específicamente atraído y concentrado en el tejido del tumor carcinoide (y en cualquier otro tumor neuroendocrino) donde se “ilumina” cuando se realiza un rastreo radioactivo en todo el cuerpo. El isótopo radioactivo se disipa en pocos días, y nuevamente enfatizo que este método es inofensivo. El estudio con OctreoScan debe ser realizado en casi todos los casos incluso cuando se conoce el diagnóstico y es de especial importancia en aquellos casos donde el diagnóstico por imagen estándar (por ejemplo: la resonancia magnética nuclear y la tomografía computada) y los marcadores químicos han fallado en revelar el diagnóstico y la ubicación del tumor. Existen casos ocasionales donde están presentes todos los síntomas y los hallazgos químicos del síndrome carcinoide pero las pruebas estándar no logran detectar un tumor. En estos casos, el OctreoScan puede ser de gran ayuda para confirmar el diagnóstico y localizar el o los tumores. Una prueba con OctreoScan positiva predice en general una respuesta favorable al tratamiento con octreotide (Sandostatin).
Examen en heces:
La presencia de leucocitos es diagnóstico de inflamación, en el contexto de una diarrea crónica, orienta hacia:
a) colitis ulcerosa idiopática
b) colitis microscópica
Colitis microscópica

§ Pico de incidencia en mujeres de más de 60 años de edad.
§ CLÍNICA: Diarrea crónica acuosa, se acompaña de dolor cólico abdominal, con estudios endoscópicos, y radiológicos normales.
§ Diagnóstico: BIOPSIA.
§ COLONOSCOPIA: el colon derecho y transverso presentan con mayor frecuencia las lesiones características. El diagnóstico definitivo se obtiene mediante el estudio histológico de múltiples biopsias de la mucosa colónica. Las del colon transverso son las de mayor rentabilidad diagnóstica.
§ La biopsia negativa no excluye el diagnóstico, ya que el grosor de la banda colágena en las colitis colágenas o el infiltrado linfocitario en las linfocíticas no es uniforme a lo largo del colon y puede haber zonas no afectadas.
§ HISTOLOGÍA DIAGNÓSTICA DE COLITIS MICROSCÓPICA
1. Infiltrado inflamatorio crónico en lámina propia, con linfocitos, células plasmáticas y eosinófilos.
2. Lesión epitelial superficial, con aplanamiento celular, pérdida de polaridad nuclear y vacuolización del citosol.
3. Un aumento del nş de linfocitos intraepiteliales (normal < 7/ 100 células epiteliales).
La presencia de neutrófilos no excluye el diagnóstico, pero no se observan abscesos crípticos ni existe distorsión de la arquitectura glandular.
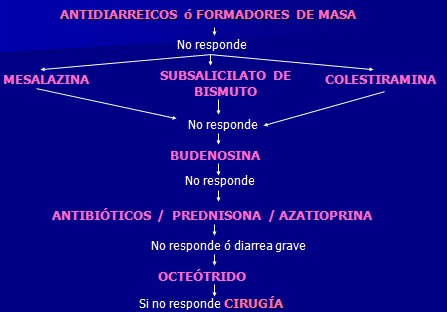
Tratamiento de la colitis microscópica
Bibliografía
Tratamiento de las enfermedades gastrointestinales de la asociación española de gastroenterología. http://www. manual gastro .es/