Objetivos
· Identificar a los pacientes que se pueden beneficiar de resucitación cardiopulmonar
· Proponer procesos de responsabilidad delegada durante la resucitación
· Discutir las fases terapéuticas más importantes
· Enfatizar las maniobras de protección cerebral
· Revisar eventos cardiorrespiratorios específicos del paciente crítico en ventilación mecánica

Resucitación cardiopulmonar avanzada.
Dr. José Luis Villegas P.
Objetivos
· Identificar a los pacientes que se pueden beneficiar de resucitación cardiopulmonar
· Proponer procesos de responsabilidad delegada durante la resucitación
· Discutir las fases terapéuticas más importantes
· Enfatizar las maniobras de protección cerebral
· Revisar eventos cardiorrespiratorios específicos del paciente crítico en ventilación mecánica
El concepto de parada cardiorrespiratoria (PCR) define una situación caracterizada por interrupción de la circulación y respiración espontáneas, cuyo diagnóstico es clínico y se basa en la presencia de inconsciencia, apnea o respiración agónica y ausencia de circulación espontánea detectada por ausencia de pulso central palpable a nivel de la carótida*
* ILCOR-1997: ausencia de signos de circulación espontánea
Etiología
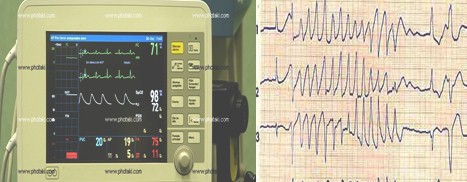
• 80-90% no traumática -> fibrilación ventricular (FV)
• 20-10% compromiso respiratorio
Ø Aspiración/obstrucción
Ø Ahogamiento/Estrangulación
Ø Convulsiones
Ø Sobredosis
Paro Cardiaco:
· Fibrilación Ventricular
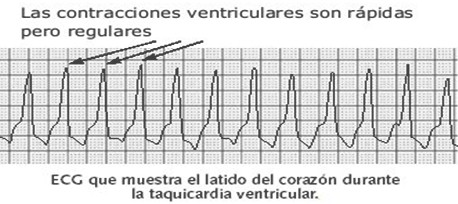
· Taquicardia ventricular sin pulso
· Actividad Eléctrica sin pulso
· Asistolia
Adultos
- Causa más común: Cardiopatía Isquémica
- Mecanismo más común: FV/TVSP
Factores que afectan el pronóstico
Fuera del Hospital:
· La supervivencia varía del 4 al 22%
· Con fibrilación ventricular como ritmo inicial la supervivencia al alta puede llegar en el mejor de los casos hasta el 40-55% si se consigue el retorno a circulación espontánea con la primera descarga
· Con retorno de circulación espontánea al tercer intento la supervivencia al alta cae dramáticamente hasta menos del 10%
· Si el ritmo de presentación es asistolia la supervivencia es muy improbable.
Paro Cardiaco de origen Traumático
· Rara vez sobreviven fuera del hospital
· Los traumas graves que ocasionan un paro cariaco tienen una probabilidad de muerte del 99% a pesar de todos los esfuerzos de reanimación en el hospital.
· Pacientes que llegan al hospital justo después de perder los signos vitales pueden tener un mejor pronóstico si se procede inmediatamente a una toracotomía abierta y clampaje de la aorta (¿supervivencia del 4%?)
Fuera del Hospital:
· Los índices de supervivencia son muy variables.
· Influyen en el resultado:
o Tipo del Sistema de Emergencia
o Tiempo de Respuesta
o Intervención de Testigos
o Duración
o Calidad
RCP-ALS (Advanced Life Support)
· Revertir la muerte súbita y no esperada secundaria a un proceso nosológico reversible o a una complicación yatrógena
· No está indicada en pacientes con máximas medidas terapéuticas
· Niveles:
o NO RESUCITAR (escrito; no es igual a NO TRATAMIENTO)
o Resucitaciones INTERMEDIAS (difíciles)
o Códigos LENTOS (no convenientes)
Indicaciones de suspensión
· Procesos de muerte inevitable
· Criterios claros para declarar muerte biológica
o Criterios (rigor mortis,...)
o 10 minutos (PCR irreversible)
· Deterioro a pesar de tratamiento máximo
· Riesgo grave de lesión física para el reanimador
· Órdenes de NO-Reanimación Cardiopulmonar (RCP)
· Falsa indicación de Reanimación Cardiopulmonar (RCP)
· Restauración efectiva de la circulación y ventilación
· Reanimador:
o Exhausto
o No se prevé ayuda
o Tiempo elevado de transporte
o Necesidad de triage
Conocimiento y habilidades para Reanimación Avanzada (AHA)
LÍDER:
1. Reducir el riesgo de la mayor parte de causas de lesión y muerte
2. Reconocer una situación de emergencia y la falta de respuesta de la víctima
3. Activar el Sistema de Emergencias
4. Abrir la vía aérea (m. Frente-mentón o elevación de la mandíbula)
5. Dar ventilaciones efectivas (boca a boca o boca-barrera) que consigan elevar el tórax (en el caso de personal sanitario ventilación bolsa-máscara)
6. Dar compresiones torácicas que consigan deprimir el tórax según la edad de la víctima
7. Realizar lo anterior en condiciones de seguridad para el rescatador, la víctima y otras personas.
8. Si es personal sanitario ser eficaz con la ventilación bolsa-máscara
· Reconocer e iniciar el tratamiento para condiciones pre-paro como Síndromes coronario agudo, insuficiencia respiratoria, accidente cerebrovascular (ACV)
· Manejar correctamente los primeros 10 minutos de un PC en fibrilación ventricular (FV)
o Reanimación Cardiopulmonar (RCP) básica
o Manejo correcto de un desfibrilador convencional
o Soporte avanzado de la vía aérea, oxigenación, ventilación y confirmación de la posición de un tubo endotraqueal
o Acceso endovenoso
· Tratar correctamente los cuatro ritmos del paro: FV, TV sin pulso, AESP, asistolia
PAPEL DEL LÍDER
Evaluar
· Respuesta
· Pulso, respiración, tos, circulación -> puñetazo
· Desfibrilación
· Paso de ventilación mecánica a ventilación manual
Delegar
· Vía aérea
· Compresión torácica
· ECG
· Muestra sanguínea
· Medicación
· Información
Cada minuto que pasa disminuye en un 7 al 10% la probabilidad de tener éxito con la Reanimación Cardiopulmonar (RCP) (ritmo de fibrilación ventricular - FV)
La ayuda no se debe retrasar
La ayuda debe ser eficiente
La ayuda debe continuar
Fases de la Reanimación
Soporte Vital Básico (Reanimación Cardiopulmonar (RCP) Básica)
· Oxigenación de Urgencia
· Circulación
Soporte Vital Avanzado
· Restaurar la circulación espontánea
· Estabilizar el sistema cardiovascular
Soporte Vital Prolongado
· Recuperar y preservar el Cerebro
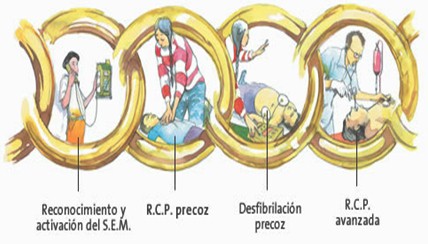
Cadena de Vida
Reanimación Básica: A - Apertura de la Vía Aérea

Reanimación Básica: B - Respiración
Reanimación Básica: C - Circulación
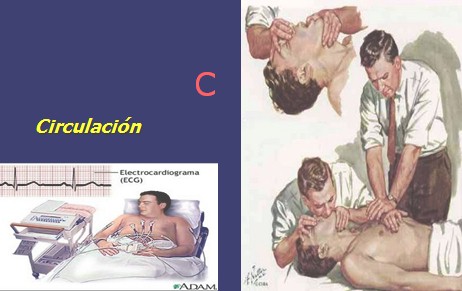
Compresiones Torácicas (masaje cardiaco externo)
Teoría de la Bomba Cardiaca
· Corazón “exprimido”.
· Ecocardiografía demostró que el corazón no actúa como bomba.
Teoría de la Bomba Torácica
· La presión intratorácica aumenta, las venas intratorácicas se colapsan, se produce un flujo que se dirige hacia las arterias.
· Frecuencia recomendada: 100/minuto
· Gasto cardiaco obtenido: no más del 30% en el mejor de los casos
Compresiones Torácicas (masaje cardiaco externo)
· Intercambio cada 5 min
· Si vía aérea no segura: 30 x 2
· Si vía aérea segura:
o compresión continua
o asincronía
o 5 x 1
· Control de pulsos carotídeos o femorales
Reanimación Cardiopulmonar (RCP) Básica - Modificaciones recientes
· 1 minuto de Reanimación Cardiopulmonar (RCP) en adultos por sumersión, envenenamiento, trauma o paro respiratorio antes de llamar
· Ventilación con Ambú: debe ser dominada por todo personal sanitario
· No se enseña a tomar pulso carotídeo al público
· Se simplifican las maniobras en caso de posible obstrucción de vías aéreas
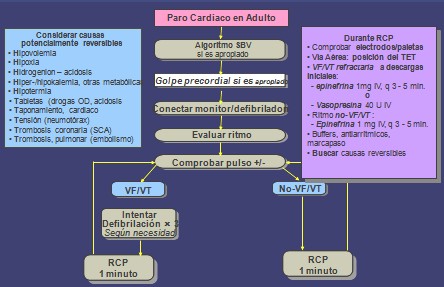
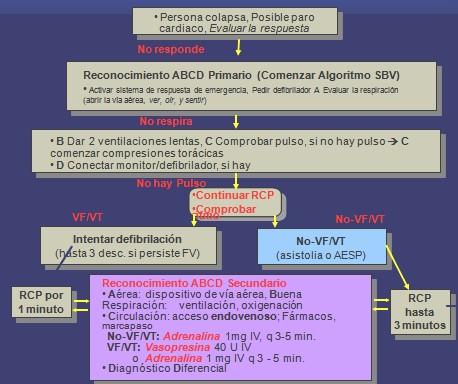
Secuencia de Evaluaciones. Reanimación Avanzada
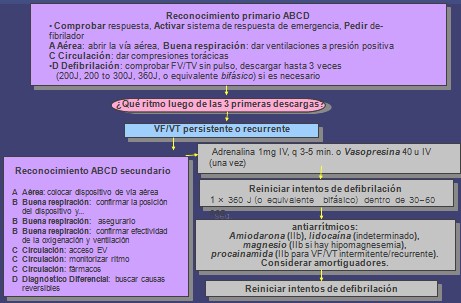
Reconocimiento primario:
· optimización de A-B-C (básico) Vía Aérea, Respiración, Circulación
· continuar con D (vía, drogas), E (electro)
Reconocimiento Secundario: A-B-C-D-E-F
· Vía Aérea: colocar el dispositivo
· Respiración: verificar su posición
· Circulación: EV, monitor, Adrenalina - Vasopresina, medicaciones apropiadas para el ritmo, marcapaso, buffer si es apropiado
· Desfibrilación
· Diagnóstico diferencial: encontrar la causa reversible
Algoritmo Universal/Internacional de RCPA de ILCOR. Adulto. Adult Advanced Cardiovascular Life Support

Puñetazo precordial
· Revierte la taquicardia ventricular (TV) a ritmo sinusal (RS) en un 11-25%
· Ocasionalmente revierte la fibrilación ventricular (FV)
· Rápido y fácil, si no es posible desfibrilar
· La taquicardia ventricular (TV) puede pasar a:
o Asistolia
o Disociación
o Fibrilación ventricular (FV)
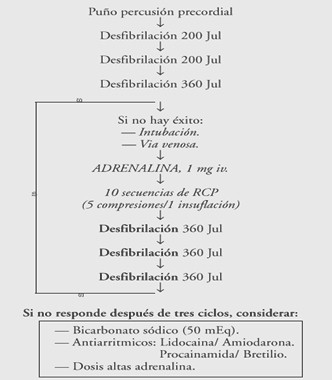
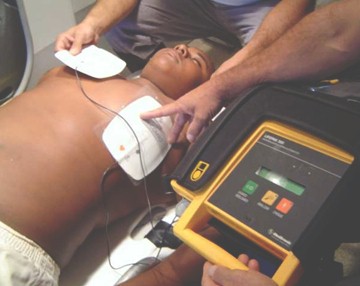
Desfibrilación
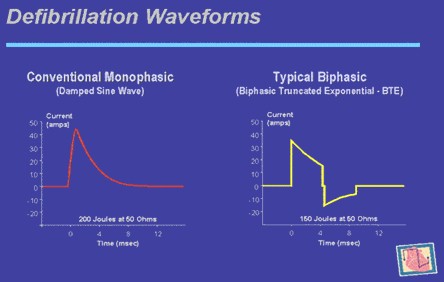
• 200-200-300 J, 360 J
• Recurrente: empezar con la energía que lo revirtió
• Posición de las palas:
• infraclavicular derecha
• línea medio axilar izquierda
• Gel conductor
Desfibrilación Precoz

Desfibrilación con onda bifásica (IIb)
Fármacos:
Adrenalina – Indeterminado - FV/VT sin pulso
Vasopresina - II B - FV/VT sin pulso en adultos
Amiodarona - II B - FV/TV sin pulso (Estudios Arrest, Alive)
Amiodarona - II A - TV Mono/Polimórfica estable
Bretilio - II B - Se ha eliminado de los algoritmos
Lidocaína - Indeterminado - No se ha demostrado su efectividad
Magnesio - II B - Solo si hipomagnesemia y/o torsades
Procainamida - II B - VF/VT intermitente, recurrente
Algoritmo para el manejo de la Fibrilación Ventricular o Taquicardia Ventricular Sin Pulso
Corrientes iónicas y dinámica de la fibrilación ventricular
Autores: Javier Moreno, José Jalife, Mark Warren
Localización: Revista española de cardiología, ISSN 0300-8932, Vol. 57, Nş. 1, 2004, pags. 69-79
Resumen:
La fibrilación ventricular es la causa principal de muerte súbita cardíaca. A diferencia de otras arritmias, en general se ha considerado farmacológicamente inabordable, dado que parece una sucesión de innumerables frentes eléctricos descoordinados que circulan de manera caótica desde su inicio. Durante varias décadas, su prevención se centró básicamente en la supresión de las extrasístoles ventriculares que pudieran precipitarla. Este enfoque terapéutico se tradujo en pésimos resultados clínicos. En la última década, gracias a los conceptos de la teoría de propagación de ondas en medios no lineales, la visión global de la fibrilación ventricular ha cambiado de manera radical. Se ha demostrado que la fibrilación está mediada por reentradas funcionales con forma helicoidal que rotan siguiendo una dinámica determinada por su pivote organizativo o rotor. Estos rotores se comportarían como el centro que genera los múltiples frentes de activación eléctricos. Los rotores, a su vez, están condicionados por las propiedades electrofisiológicas del miocardio, determinadas por la dinámica de las diferentes corrientes iónicas. Así, recientemente se han publicado numerosos trabajos experimentales y de simulación sobre el papel que desempeña cada corriente en la dinámica de los rotores y se han analizado los efectos de su bloqueo mediante antiarrítmicos. Esta revisión detalla los hallazgos de los principales trabajos publicados, así como los análisis teóricos que describen sus autores. De estos trabajos se desprenden nuevos enfoques terapéuticos farmacológicos que buscarían evitar no ya el latido desencadenante, sino el propio mantenimiento de la fibrilación.
Fibrilación Ventricular/Taquicardia Ventricular Sin Pulso (FV/VT) Adulto. Adult Advanced Cardiovascular Life Support
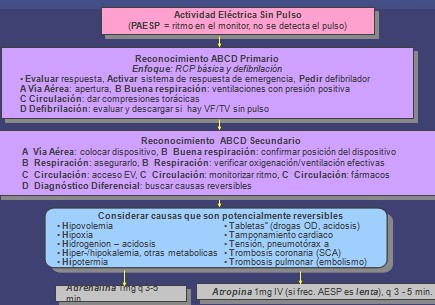
Algoritmo para el manejo de la Actividad Eléctrica Sin Pulso
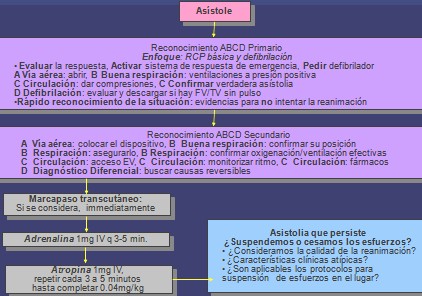
Algoritmo para el manejo de la Asistolia
Errores más frecuentes
· Pérdida de tiempo excesiva
· Soporte demasiado blando. Golpe precordial
· Defectuosa técnica de masaje cardiaco
· Mala colocación de la cabeza: ventilación inadecuada
· Reanimación Cardiopulmonar (RCP) suspendida durante periodos injustificados
· Falta de coordinación
· Aporte excesivo de bicarbonato
· Inyección intracardiaca vs endotraqueal
· Retraso o mala técnica en la cardioversión
· Suspensión prematura
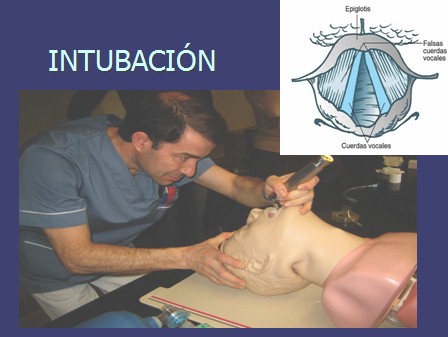
Intubación
Soporte Vital Prolongado. Objetivos:
· Monitorización/cuidados intensivos postreanimación
· Resucitación cerebral
· Identificación de causas de PCR
· Prevención de recurrencias
Resucitación Cerebral
· El punto clave para mejorar el pronóstico neurológico de los pacientes es conseguir lo antes posible el retorno de la circulación espontánea
· Orientada al cerebro, sobre otros sistemas
· Presión de perfusión, oxigenación, hiperventilación, corrección de acidosis, temperatura corporal, hemodilución, inmovilización/sedación, corticosteroides
· Tratamientos orientados específicamente al cerebro:
o Barbitúricos, bloqueadores de canales de calcio
o Barredores de radicales libres
o Queladores de hierro libre
o Bloqueadores de receptores de aminoácidos excitadores
o Bloqueadores de la síntesis de prostaglandinas.
Cuidados Intensivos Orientados al Cerebro
· Normotensión: presión arterial media, 90 - 100 mm Hg
· Normocapnia: PaCO2, 35 - 40 mm Hg
· Hiperoxia moderada: PaO2, > 100 mm Hg
· pH arterial 7,3 – 7,5
· Inmovilización, sedación, anticonvulsivantes cuando sea necesario
· Normotermia
o Controlar hipertermia
o No controlar activamente la hipotermia espontánea
· Soporte nutricional en 48 horas
Reanimación Cardiopulmonar (RCP): la dimensión humana
Desde 1973 más de 60 millones de personas han aprendido Reanimación Cardiopulmonar (RCP)
Logros:
· 15% de altas hospitalarias
· Mejor evolución neurológica
Problemas:
· Éxito en ± 1/5
· Problemas físicos y emocionales:
o Situación estresante
o Ansiedad crónica, depresión, burn-out
Puntos clave
1. Familiarizarse con las recomendaciones de AHA, ACLS y PALS
2. Las personas que asumen el liderazgo, pueden delegar y pasar a supervisión
3. La bolsa de ventilación al 100% se debe emplear hasta que llegue un experto en intubación oro-nasotraqueal
4. Se debe sospechar problemas con el respirador ante PCR con bradiasistolia
5. En pacientes con disociación electromecánica, y posibilidad de neumotórax a tensión, se debe efectuar drenaje torácico
6. En pacientes críticos - o potencialmente - críticos se debe prevenir la parada cardiorrespiratoria