Cardiopatia isquemica. Sindrome coronario agudo sin elevacion del segmento ST .5
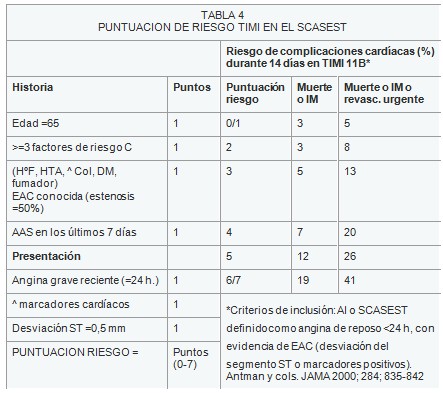
TABLA 3. CLASIFICACIÓN DE LA ANGINA INESTABLE (Braunwald).
SEVERIDAD DE LA ANGINA:
Clase I: Angina inestable (de inicio reciente, severa o acelerada), sin angina de reposo.
Clase II: Angina de reposo tardía (no en las últimas 48 horas).
Clase III: Angina de reposo reciente (en las últimas 48 horas).
CIRCUNSTANCIAS CLINICAS
Clase I: Angina inestable secundaria (se identifica algún factor precipitante de la angina como fiebre, anemia, hipotensión, taquicardia, tirotoxicosis, insuficiencia respiratoria, etc.).
Clase II: Angina inestable primaria.
Clase III: Angina inestable post-infarto (< 2 semanas).
INTENSIDAD DEL TRATAMIENTO ANTIANGINOSO
1. Sin tratamiento o tratamiento mínimo (inadecuado).
2. La angina aparece a pesar de estar bajo tratamiento antianginoso convencional (beta-bloqueantes, calcioantagonistas, nitratos,) a dosis habituales.
3. El dolor aparece a pesar de tratamiento máximo tolerado (beta-bloqueantes, calcioantagonistas, nitratos), incluyendo nitroglicerina intravenosa.
6. TRATAMIENTO
El tratamiento de los pacientes con SCASEST lo podemos agrupar en 3 apartados:
A) Medidas generales.
B) Tratamiento farmacológico.
C) Tratamiento intervencionista.
A) MEDIDAS GENERALES
Se incluyen aquí las medidas generales, válidas para cualquier paciente, independientemente de su clasificación de riesgo, que deben aplicarse de forma sistemática ya en el momento de ingreso. Antes de iniciar cualquier tratamiento o maniobra debe explicársele al paciente el motivo de ingreso y los procedimientos a los que va a ser sometido. El paciente será monitorizado, se realizará un ECG de ingreso y se le colocará una vía venosa para extracción de sangre y determinación de analítica: hemograma, pruebas de coagulación, ionograma, urea, creatinina y glucemia. Se realizará curva de marcadores de daño miocárdico durante las primeras 24 horas para descartar el IAM (p. e. CK cada 8 horas y TnTc al ingreso y a las 8 y 24 horas). Al ingreso también se realizará una Rx Tórax portátil (AP). En las primeras horas el paciente estará en dieta absoluta y en reposo.
Diversos estudios han analizado la mejor estrategia de tratamiento en los pacientes con SCASEST (tratamiento invasivo precoz vs conservador). Aunque los resultados iniciales fueron controvertidos, hoy en día se acepta que el tratamiento invasivo precoz (coronariografía urgente y revascularización según los hallazgos encontrados) está indicado en los pacientes con un riesgo intermedio o alto, mientras que se reserva el tratamiento conservador (coronariografía solo cuando aparezcan complicaciones como p. e. recurrencia de la angina o un test de isquemia antes del alta positivo) para los pacientes de bajo riesgo (Figura 9).
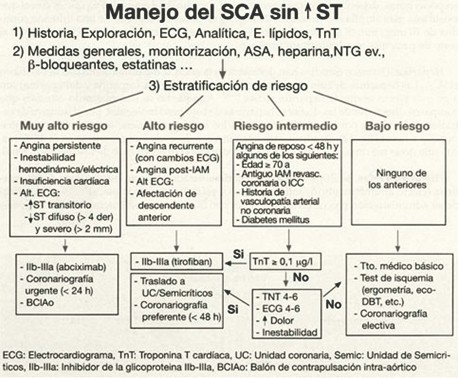
Fig. 9. Protocolo de actuación en los pacientes con Síndrome coronario agudo sin elevación del segmento ST.
A) TRATAMIENTO FARMACOLÓGICO
1. Antiagregantes plaquetarios. La aspirina es el principal antiagregante plaquetario de los pacientes cardiopatía isquémica tanto crónica como aguda. Sin embargo, en base a los resultados del estudio CURE (Figura 10), salvo contraindicación absoluta, a todos los pacientes se les administrará ácido-acetil-salicílico (dosis inicial de 250 mg y posteriormente 125 mg/día) y clopidogrel (dosis inicial de 300 mg, siguiendo con 75 mg/día). La única excepción para no emplear esta asociación es cuando se prevea una alta probabilidad de cirugía cardiaca dentro de los primeros 5 días, lo cual en nuestro medio es poco frecuente (<5% de los casos). La asociación aspirina y clopidogrel es especialmente importante en los pacientes a los que se les realiza un intervencionismo coronario percutáneo. El tratamiento debería mantenerse un mínimo de 9 meses y probablemente a largo plazo en los pacientes de alto riesgo (recurrencia de síntomas, enfermedad multivaso, infarto previo, bypass previo, diabéticos, vasculopatía periférica asociada, etc.).