Segunda parte de la tesis "Analisis de la educacion para la salud bucal en niños con discapacidad. Un colectivo vulnerable, una propuesta inclusiva", que incluye los capítulos referentes a las necesidades educativas especiales en salud bucal, lineamientos generales, propuestas, conclusiones generales y bibliografía.
CAPITULO IX: Necesidades Educativas Especiales
La metodología pedagógica para la atención de niños con necesidades educativas especiales.
El término necesidades educativas especiales es un constructor teórico pedagógico utilizado para apoyar la atención de niños con dificultades de aprendizaje en un modelo de intervención estrictamente educativo. Su carácter interactivo y relativista representa un avance substancial en el campo epistemológico y en el terreno pedagógico representa la más clara concreción de los ideales de una escuela para todos, devolviendo a la escuela su compromiso con el aprendizaje del alumno.
Este concepto no excluye, ni intenta sustituir y menos negar la terminología clínica de las diferentes discapacidades. Su objetivo básico es ubicar los fines de la atención de este tipo de personas en el ámbito educativo (Barraza Macías, A., 2009).
La metodología pedagógica
La metodología pedagógica para la atención de los niños con necesidades educativas especiales gira alrededor del concepto de adaptaciones curriculares. La propuesta metodológica de adaptaciones curriculares es clara, coherente y de amplio espectro, pero en este trabajo se ha constituido en un algoritmo sin sentido ante la falta de un contenido real ocasionado por nuestras limitaciones para recolectar la información pertinente, interpretarla y ofrecer la intervención pedagógica adecuada. Por ello la necesidad de un diagnóstico de situación acompañado de una propuesta de intervención en salud bucal donde se vuelque en la práctica misma el BINOMIO EDUCACIÓN-SALUD BUCAL.
La metodología pedagógica tiene tres fases:
- Recolección de la información:
El maestro necesita obtener información sobre el alumno sobre:
- Variables neurofisiológicas: mecanismos básicos de aprendizaje y funciones cerebrales superiores,
- Variables psicológicas: estilo de aprendizaje, estrategias de aprendizaje, metacognición y motivación.
- Variable pedagógica: competencia curricular. Información sobre el contexto:
- Variables áulicas: estilo de enseñanza y organización grupal de las actividades de aprendizaje.
- Variables familiares: comunicación, estructura, reglas de interacción, la novela familiar, los mitos, etc.
- Variables institucionales: comunicación, normas, expectativas, etc.
- Variables comunitarias: la historia, los mitos, etc.
- La información recolectada tendrá que ser en diferentes momentos y se tendrá que identificar el nivel de información requerido para la atención en cada uno de ellos.
- Interpretación de la información
Una vez recolectada la información, el especialista interpretará la información a partir del carácter interactivo y relativo de las necesidades educativas especiales, intentando superar la tendencia a establecer una relación de identidad entre el sujeto y el problema.
- Definición de la intervención pedagógica
Una vez determinada las necesidades de las individualidades que conforman el grupo de alumnos con discapacidad y particularidades específicas, el especialista realizará las adaptaciones curriculares pertinentes para garantizar el acceso al currículum del alumno. En ningún momento el maestro deberá realizar acciones que tiendan a un objetivo de rehabilitación, ya que de considerarse necesario trabajar directamente sobre algunas de las variables del alumno o del contexto que estén entorpeciendo la adecuada acción docente, será responsabilidad de los otros especialistas realizarlo.
Estas acciones podrán ser consideradas, si así se quiere, como adaptaciones de acceso al currículum, pero en todo momento se tendrá que evaluar la pertinencia de realizarlas y si son realmente necesarias (Barraza Macías, A., 2009).
Para que la atención a la diversidad favorezca la calidad de la oferta educativa, debemos comenzar por determinar cuál es el punto del que se parte y al que se quiere llegar. El discurso reinante en estos momentos no deja lugar a dudas en cuanto al objetivo con respecto al alumnado con necesidades educativas:
ü Lograr el máximo desarrollo posible de las diferentes capacidades.
ü Hacerlo con el mayor grado de normalización en cuanto a la provisión de servicios educativos, es decir, de acuerdo con el denominado principio de integración educativa.
Por el contrario, definir las necesidades educativas existentes resulta de gran dificultad práctica, al tratarse de un concepto dinámico, interactivo e individual. Si concebimos el contexto sociocomunitario y el centro educativo como algo relativamente estable, lo único que podría variar son las condiciones físicas, psicológicas o sociales de los propios alumnos. Es relativamente fácil planificar las actuaciones para aquellos con necesidades educativas de carácter permanente, relacionadas con alguna deficiencia, pero resulta extremadamente difícil prever las intervenciones más puntuales, aunque también necesarias, que algunos alumnos pueden requerir en cualquier momento a lo largo de su escolarización.
Pero, cualquiera sea el caso, la salud bucal debe considerarse una NECESIDAD EDUCATIVA ESPECIAL para estos niños, que debe incorporarse al currículum en forma permanente y debe estar a cargo en una primera etapa por Profesionales de la Salud Odontólogos y en una segunda y con el objeto de mantener en el tiempo esta tarea: el maestro y la comunidad educativa toda.
La atención a la diversidad en los centros educativos intenta atender a las diversas necesidades educativas, que pueden ser de carácter psicológico, físico, sensorial o social. Dicha atención es cada vez más acusada en la sociedad actual debido a la creciente heterogeneidad del alumnado que asiste a las aulas en estos centros educativos.
La Educación para la salud bucal no abarca solamente una serie de contenidos que intentan prevenir y mantener la salud lograda. Implica tener en cuenta el destinatario, que en este caso en particular, impone un cambio de estrategias pedagógico-didácticas habituales, y la implementación de actividades innovadoras adaptadas a los niños con discapacidad, los padres, cuidadores y los maestros.
Existen múltiples propuestas de sistemas de evaluación de los destinatarios de nuestras acciones, pero la mirada con la cual observemos a ese niño obligará a un replanteo del cómo enseñar, qué enseñar, cuándo y por qué.
Por ello, resulta muy beneficioso realizar una lista en cada momento de evaluación del niño, organizada en:
Ø ¿QUÉ ES CAPAZ DE HACER SIN DIFICULTAD?
Ø ¿QUÉ ES CAPAZ DE HACER CON DIFICULTAD O NECESITANDO AYUDA?
Ø ¿QUÉ NO ES CAPAZ DE HACER Y DE ACUERDO CON SU MOMENTO DE DESARROLLO RESULTA ESENCIAL LOGRAR?
A partir de estos elementos, se describe al sujeto como individuo con discapacidad, no solo en el aspecto motor sino en las áreas motora gruesa, fina, no sólo su procedencia, sino el conocimiento del medio que lo rodea, no sólo su lenguaje sino los sistemas alternativos de comunicación que utiliza, su interacción con otros es decir su socialización intra y extrafamiliar, grado de autonomía para desarrollar determinadas actividades, etc.
A partir de la evaluación se establecen los llamados OBJETIVOS DE LA INTERVENCIÓN, que representan la dirección en que debemos actuar. Organizar las actividades a realizar, la complejidad creciente como se plateen los mismos y los actores principales involucrados, que son, cada uno de ellos un factor esencial para lograr resultados, partiendo de establecer lo más importante a resolver, fijar las metas a lograr, definir exactamente qué se pretende conseguir, que debería realizar ese niño y de este modo, facilita la selección de las formas o estrategias de conseguirlo de acuerdo con las posibilidades reales individuales, de la familia y el entorno.
Otro elemento a considerar es no tomar como base para evaluar la capacidad del niño una prueba estandarizada de “exactitud en la ejecución de la técnica de higiene oral, o el éxito en una prueba de contenidos mínimos sobre salud bucal. La evaluación más útil es la que parta del análisis de las habilidades especificas alcanzadas en las distintas áreas del desarrollo (Pérez Álvarez, L., 2004) y las posibilidades de realizar las adecuaciones necesarias para el logro de los aprendizajes de acuerdo a sus capacidades.
El inicio de las acciones comienzan por la respuesta a la siguiente cuestión: ¿Cómo intervenir en el aprendizaje del discapacitado?
Para fomentar un aprendizaje de los estudiantes discapacitados, el cuidado principal es esencialmente el mismo que el de un niño. Por lo cual, dentro de la naturalidad del día a día, la mejor estrategia es la práctica de cuidados e higiene diaria (Sachteleben, M., 2009).
Sin embargo, existen algunas pautas que son importantes tener en cuenta y que la autora Marilisa Sachteleben enumera de esta forma.
- Tratar de imaginar el mundo interior del estudiante. Intentar hacer sus tareas ordinarias con él y sus “manos”. Sentir empatía y entender lo que tiene que vivir.
- La mejor crianza que puede proporcionarse es el amor, la tolerancia y la paciencia hablando con calma y agradablemente.
- Fomentar el aprendizaje de los estudiantes discapacitados con la coherencia y la rutina. El cambio puede ser aterrador para algunos estudiantes con discapacidades.
- Seguir un programa de base. Planificar y evaluar el proceso pautado para implementar los cambios que sean necesarios, retroceder o avanzar. Respetar los tiempos.
- Mantener el entorno limpio y organizado. La coherencia disminuye las angustias, las sorpresas o cambios de rutina obstaculizan los logros alcanzados.
- En las necesidades educativas especiales, el "ambiente es menos restrictivo." Esto significa tolerancia y libertad, manteniendo al mismo tiempo la seguridad.
- Organizar el medio ambiente como si se tratara de un infante o un niño, más allá de la edad cronológica, disminuir obstáculos y situaciones de peligro.
- Tratar de hacer sus vidas lo más normales posible. Fomentar los aspectos positivos y las habilidades que tienen.
- Mostrar el valor que ellos tienen tal y como están.
- Ayudar al estudiante con el auto-cuidado y las necesidades de higiene. Puede no saber cómo cuidar de sí mismo. Y generalmente se hace hincapié en la desventaja y causa más problemas sociales.
- Proporcionar seguridad, juguetes educativos, como bloques, animales de plástico, tela o de plástico y libros de estudio
- Para ayudar en habilidades motoras, la oferta simple, es una estrategia sencilla.
- Desarrollar la coordinación general y el tono muscular ojo-mano.
- La natación es excelente para el funcionamiento y la coordinación general, y muy adecuada para trabajar la musculatura orofacial mediante buenas técnicas de respiración
- Alimentar un niño con discapacidad: Proporcionar las comidas simples y en forma regular. Evitar el azúcar, y aumentar frutas y hortalizas frescas.
La metodología pedagógica para la atención de los niños con necesidades educativas especiales representa para el maestro especialista:
Una propuesta coherente para la finalidad del modelo educativo de atención: el acceso al currículum.
Un reto para identificar los niveles necesarios de información, determinar las estrategias para su recolección, realizar la interpretación adecuada y definir las líneas de acción pedagógicas pertinentes.
La creación de políticas públicas en salud bucal con lleva la universalización de la atención de los servicios de atención. Es importante, ante todo, la generación de políticas sociales que involucren aspectos como la reducción de las desigualdades sociales, de salud y de la pobreza: “una política social constituye una parte del proceso estatal de transferencia y distribución de recursos fundamentales frente a la existencia de diversos grupos sociales (Agudelo Suárez, A., 2009).
a. Necesidades educativas especiales en Salud bucal:
El factor “discapacidad” presente en el sujeto, lo coloca dentro de grupos de riesgo diverso. La salud bucal, en estos casos, implica que requerirá para obtenerla o mantenerla de un esfuerzo agregado.
Las patologías prevalentes en las personas con discapacidad son: caries, enfermedad de las encías y maloclusiones. Todas con la necesidad de instalar tempranamente estrategias que eviten severidad de estas lesiones o instalación por ejemplo: caries en niños con trastornos convulsivos que ingieren altas dosis de medicamentos con contenido de azúcares para mejorar los sabores y hacer tolerables su ingesta. Malas posturas, alteraciones del tono muscular, trastornos del sistema inmunológico entre otras pueden ser causa de problemas buco-maxilofaciales.
Por lo expresado, es fundamental que el BINOMIO EDUCACIÓN SALUD que se señalara anteriormente adopte un protagonismo en donde de acuerdo a la discapacidad se personalicen acciones individuales adecuadas.
b. Lineamientos generales
- Analizar la individualidad del alumno: Cada actividad se desarrollará de acuerdo a las potencialidades individuales del escolar debido a que existen niños ó jóvenes ciegos y deficientes visuales, pero que a la par de esta condición presentan otros problemas/multidiscapacitado (retardo mental, problemas de motricidad, etc.) que requiera mayor atención. Evaluar al niño permitirá por ejemplo anular el uso de pasta dental en aquellos casos que presenten trastornos deglutorios que impidan enjuagarse o ante el riesgo de broncoaspiración.
- Resaltar la importancia del componente bucal como parte fundamental de la salud integral: para ello se revisará la importancia que tiene cada órgano del cuerpo, cada sistema y sus funciones y la necesidad de mantenerlos, resaltando todas las medidas, cuidados y actividades diarias que deben desempeñarse, tomando en cuenta sus limitaciones para mantener niveles óptimos de salud. Y en este aspecto, será necesaria la construcción de cepillos dentales adaptados a la discapacidad de los miembros superiores, engrosando el mango, alargándolo, incorporándole una abrazadera para los que no pueden tomarlo con firmeza.
- En cuanto a las estrategias metodológicas: es esencial que todas las actividades educativas sean cien por ciento vivenciales, de esta manera pueden ser mejor aprovechadas por el niño con discapacidad. Deben ser planificadas de acuerdo a las características de la población.
Este aspecto es importante en aquellos niños con retraso mental, donde es difícil lograr que comprendan conceptos como el de placa bacteriana/biofilm como agente etiológico de caries y enfermedad de las encías que es necesario remover. Por esto, la necesidad en ellos de sustituir una técnica de higiene oral detallada por algo más simple como es utilizar colorantes que tiñen la placa, puede ser visualizada frente al espejo y responder correctamente a la consigna “cepíllate hasta que lo rojo no esté más”
4. Uso de lenguaje sencillo y acorde con la condición de la población. Debe cuidarse con los niños con trastornos visuales, el empleo de expresiones cien por ciento visuales, en este sentido es conveniente tratar de ubicarlos en el espacio: adelante, atrás, posterior, arriba, abajo, derecha, izquierda etc. para evitar perderlos en las actividades que se realicen.
5. Cada información debe ser demostradas a través de medios auxiliares, que en estos casos pueden ser macromodelos (Ejemplo: para señalar los diferentes grupos de dientes: incisivos, premolares y sus funciones, diferencias entre dientes sanos y dientes cariados etc.), confeccionados con yeso u otro material moldeable y liviano de manera que el escolar pueda palparlo e identificar las condiciones más relevantes o a través de rotafolios con figuras de relieve y mucho color o láminas individuales de cartulina o cartón doble faz moldeando la forma del diente o lo que se quiera trabajar con cordones finos y materiales de diferentes texturas de acuerdo a lo que se desee simular. Confección de folletos en sistema Braille, trabajo con espejos grandes tratando de no olvidar la consigna DIGO – MUESTRO - HAGO.
6. Para explicar las técnicas de cepillado deberán realizarse prácticas con manipulación pasiva o activa. En la manipulación pasiva el operador pone las manos del niño sobre las de él, mientras hace los movimientos o en caso contrario se realiza una manipulación activa donde se toma la mano del niño o joven y él mismo con nuestra ayuda realiza los movimientos.
7. En el caso de los enjuagues con Fluoruro de Sodio deben tomarse en cuenta los grupos de población específicos con problemas de retardo mental y motrices, haciendo previamente ejercicios con agua para saber si la retienen o no y posteriormente con el flúor, pero siempre con la seguridad que no será ingerido, y en ese caso optar por aquellos de acción semanal. Salvando estas excepciones esta actividad puede realizarse sin ningún problema.
8. Con los niños con deficiencia visual, para detectar la placa dental podrá usarse al igual que en el caso de los videntes colorantes vegetales, tomando en cuenta los siguientes aspectos de acuerdo a las necesidades visuales de la población:
Población con deficiencias visuales:
se hará en un lugar con mucha luz (patio de recreación) ayudándonos con espejos grandes y utilizando los colorante vegetales más fuertes: verde, rojo, azul para una mayor fijación.
Población Ciega: Igualmente se usaran los colorantes para reconocer a través del tacto las diferentes texturas que aparecerán, para ello el operador se ayudará con macromodelos o láminas con relieve donde se dibujen dientes, preferiblemente un incisivo, con diferentes niveles de placa (todo el diente, hasta la mitad y un tercio) el escolar palpará la lámina con su caso en particular y el operador le hará las correcciones correspondientes.
Población con problemas discapacitantes graves o severos: Dependiendo del caso se le harán las mismas actividades y en aquellos casos severos, solo se tratara de sensibilizarlos acerca del por qué deben guardar una buena Higiene Bucal.
9. Se recomienda crear en las aulas un rincón para la Salud Bucal, donde entre otras cosas se guarden los equipos Higiene Bucal (Cepillo, Crema Dental, Enjuagues) para reforzar después de cada comida, en el caso de que se cuente con servicio de comedor, el hábito de cepillado. Para la ejecución de esta actividad se sugiere fabricar un "CEPILLERO” que puede facilitará el cepillado dentario en la Escuela con la supervisión del maestro y de odontólogo que visite periódicamente la institución.
Los aspectos mencionados son algunos que el Odontólogo y el Maestro como mediador deben conocer para alcanzar la salud bucal de los niños con discapacidad en las Instituciones Educativas Especiales. Ambos se vincularán con los padres para mejorar las falencias en la higiene de sus niños, además de conocer muchos otros contenidos que hacen a la salud bucal como son: alimentación, qué hacer ante los traumatismos dentarios muy frecuentes en niños con trastornos motores, cuidado de las encías, posiciones correctas de lengua, labios, hábitos lesivos, etc.
CAPITULO X: Propuesta
PROYECTO EDUCACIÓN PARA LA SALUD BUCAL PARA DOCENTES DE EDUCACIÓN ESPECIAL
UNIVERSIDAD NACIONAL de CUYO
FACULTAD: ODONTOLOGÍA
ÁREA/S ORGANIZATIVA/S:
Cátedra ATENCIÓN ODONTOLÓGICA del PACIENTE DISCAPACITADO
RESPONSABLE: Master Od. Prof. Ma. del C. Patricia DI NASSO
TELÉFONO DE CONTACTO: FIJO: 4253633 / 4963897 / 4494141 CELULAR: 156161518
DIRECCIÓN DE E-MAIL: patdin@fodonto.uncu.edu.ar
TIPO DE ACTIVIDAD: Marcar con una x el tipo de actividad por la que solicita ayuda económica
- CURSO
- TALLER
- JORNADA
NOMBRE DE LA ACTIVIDAD:
CURSO EDUCACIÓN para la SALUD para DOCENTES de EDUCACIÓN ESPECIAL
FECHA DE INICIO DE LA ACTIVIDAD: Abril/2010
DURACIÓN DE LA ACTIVIDAD: 4 meses
MONTO SOLICITADO: Pesos cinco mil ($5000)
SI ES ORGANIZADO EN CONJUNTO CON OTRA INSTITUCIÓN DETALLAR CON QUIÉN O QUIÉNES:
- Departamento de Rivadavia (Provincia de Mendoza)
- Escuelas de Educación Especial de los Departamentos del Este
FONDOS DESTINADOS A:
PASAJES X SERVICIOS X ALOJAMIENTO X
FOLLETERÍA X
LIBRERÍA X Para la fabricación de Material didáctico en sistema Braille, láminas, confección de pósters, etc.
OTROS X Insumos odontológicos para educación para la salud bucal
(Cepillos dentales, hilo dental, pastillas reveladoras de placa, modelos, etc)
DESCRIPCIÓN DE LA ACTIVIDAD Y SUS OBJETIVOS:
Destinatarios
Directos: Docentes que se desempeñan en Escuelas Especiales del Este mendocino y otras Instituciones que se especializan en las personas con discapacidad
Indirectos: Alumnos, padres y familias
De acuerdo a la DIRECCIÓN DE EDUCACIÓN ESPECIAL, dependiente de la SUBSECRETARÍA DE EDUCACIÓN, DIRECCIÓN GENERAL DE ESCUELAS del GOBIERNO DE MENDOZA, el Este mendocino cuenta con las siguientes Instituciones educativas que reúnen aproximadamente más de 500 niños, adolescentes y adultos con discapacidad mental, motora, auditiva y múltiple.
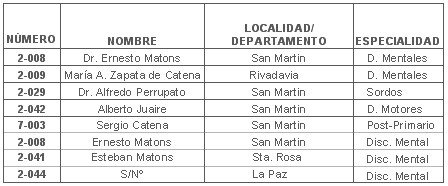
Fundamentación
El DOCENTE de EDUCACIÓN ESPECIAL como mediador de los contenidos de salud bucal es fundamental en el BINOMIO EDUCACIÓN-SALUD. Por lo cual es fundamental su capacitación en Salud Bucal.
Es primer paso, provocará una reconversión de la demanda, y por lo cual la vinculación estrecha con la capacitación del Equipo de Salud Odontológico donde el eje se centra en el perfeccionamiento científico del Odontólogo y del Asistente Dental que son quienes recibirán en definitiva a esa demanda.
Objetivos
ü Promover la formación del Educador Especial como mediador en Salud bucal para mejorar la calidad de vida de las comunidades educativas.
ü Estimar el grado de conocimientos generales sobre salud bucal de Docentes de Educación Especial
ü Compartir saberes sobre salud bucal del niño con discapacidad desde la cotidianeidad del aula.
ü Lograr competencias básicas en higiene oral a partir de estrategias facilitadoras de cepillado
ü Establecer pautas de educación para la salud bucal en niños y padres a partir de un diagnóstico sobre los conocimientos existentes e interactuando con el Docente como mediador.
ü Diseñar, implementar y evaluar alternativas que permitan establecer el binomio educación-salud con componentes didácticos adaptados a los intereses y potencialidades de niños con discapacidad, para la promoción de la salud bucal.
Actividades
ü Convocar a los Docentes de las Instituciones de Educación Especial y otras especializadas de los Departamentos del Este mendocino
ü Realizar un taller diagnóstico sobre los saberes preexistentes
ü Desarrollar los contenidos que a continuación se detallan en encuentros mensuales presenciales:
Contenidos
Unidad I: Elementos constitutivos de la boca sana: Generalidades de tejidos duros y blandos, arcos dentarios, maxilares. Dentición temporaria, mixta y permanente. Cronograma de recambio. Partes del odontón: esmalte, dentina, pulpa, periodonto. Funciones de la boca. Saliva: composición, importancia, funciones. Didáctica en educación especial.
Unidad II: Placa Bacteriana: definición, composición, mecanismo de acción. Tipos de placa. Didáctica en educación especial.
Unidad III: Enfermedades bucales relacionadas con la Placa Bacteriana: Caries: Etiología y etiopatogenia. Tipos de caries. Evolución de caries. Enfermedad Periodontal: encía sana y encía enferma. Didáctica en educación especial.
Unidad IV: Medidas preventivas para caries y enfermedad periodontal: Prevención primaria, secundaria y terciaria: concepto. Dieta: racionalización de la ingesta de hidratos de carbono. Control de placa bacteriana. Técnica de higiene oral. Frecuencia de cepillado. Elementos necesarios para la higiene dental: cepillos, pastas dentales, hilo dental, buches y colutorios. Cómo implementamos el cepillado en la escuela? Confección del cepillero. Didáctica en educación especial.
Unidad V: Dieta: racionalización de la ingesta de hidratos de carbono. Peligrosidad de los hidratos de carbono. Uso de sustitutos. Didáctica en educación especial.
Unidad VI: Fluoruros: Qué son? Para qué sirve? Selladores de Fosas y fisuras: Concepto. Indicaciones. Didáctica en educación especial.
Unidad VII: Embarazo y prevención: Generalidades. Didáctica en educación especial.
Unidad VIII: Oclusión: Hábitos. Respiración bucal. Deglución atípica. Conceptos generales.
Unidad IX: Primeros auxilios odontológicos en la escuela. Traumatismos: generalidades. Botiquín escolar. Didáctica en educación especial.
Unidad X: Salud escolar y rol del docente: didáctica de la educación para la salud bucal. Planificación educativa. Incorporación del docente en programas de salud bucal. Didáctica en educación especial.
IMPORTANTE: Todos los contenidos se relacionarán directamente con la problemática de la discapacidad y enfocados desde la mirada de “mejorar la calidad de vida”. Además se trabajará en forma paralela: saberes y metodología didáctica adecuada de acuerdo a la discapacidad de los niños, las inquietudes de los padres y los interrogantes de los docentes.
Modalidad: teórico práctico
Carga Horaria Total: Cuarenta (40) horas
- Horas teóricas presenciales: Quince (15) h
- Horas teóricas semipresenciales: Diez (10) hs.
- Evaluación teórica con práctica: Diez (10) hs.
- Producción de materiales propios: Cinco (5) hs.
Materiales y Bibliografía
- Cister, E. y González y Rivas, M., Confederación odontológica de la República Argentina (CORA) “Módulo de Instrucción para Docentes” (1995)
- Federación Odontológica de la Provincia de Buenos Aires, Departamento de Educación para la Salud Argentina, “Educación para la salud Bucal I” Martínez de León Editor, (1996)
- Sandoval, L., “Sonrisitas” Editorial Universitaria (1993)
- Videos, Multimedia interactiva, Folletos
El presente Curso es parte de una propuesta elevada a la Universidad Nacional de Cuyo para que cumplida y evaluada esta primera experiencia pueda ser transferida a toda la Provincia
CONCLUSIONES GENERALES
La Educación para la Salud, como estrategia en la promoción de salud se ha constituido en una forma de enseñanza que pretende conducir al individuo y a la colectividad a un proceso de cambio de actitud y de conducta, que parte de la detección de sus necesidades y que intenta redundar en el mejoramiento de las condiciones de salud. Un elemento importante para lograr los objetivos de la misma es conocer las actitudes, pues es sobre la base de ellas que se lograrán las modificaciones en los estilos de vida y para lo cual es fundamental la motivación que alcancemos desarrollar en los individuos y poblaciones, y sobre la que debemos sustentar nuestro trabajo.
La Odontología, como disciplina de la salud, ha tenido una evolución histórica importante en las últimas décadas. Su práctica puede considerarse de carácter social y adquiere un compromiso ético con el bienestar de las personas (De la Fuente, H. J., 2007)
En primer lugar, porque reconoce la influencia de factores sociales, políticos y económicos en los ámbitos locales y nacionales como determinantes de la situación de salud y, por ende, de la salud bucal. De otra parte, ofrece enfoques y estrategias para los diferentes individuos y las comunidades, a través de programas de educación, estrategias de información y comunicación, y acciones de atención primaria en salud (Watt Richard G. 2005). Por ello, en algunos contextos se ha hablado de salud comunitaria, odontología comunitaria, odontología sanitaria y odontología social (Sánchez Dagum E. 2006).
La práctica odontológica ha elaborado procesos de reflexión política con relación a otras disciplinas; una de estas propuestas es pensar la salud bucal desde la dimensión colectiva.
La meta en salud para el 2010 propuesta por la OMS en la Conferencia dictada en el año 2000, “Gente Sana para el 2010”, consiste en la reducción de las disparidades en salud de las poblaciones.
Un colectivo invisible
"No los vemos, hay una invisibilidad total, no existen, no están y cuando alguien nos llama la atención de que están no sabemos cómo actuar, no sabemos qué decir" (Noceda. A., 2009).
Es frase se refiere a las personas con discapacidad, niños, adolescentes, adultos y ancianos, hombres y mujeres que el entorno no los reconoce para hacerles más accesible su vida y la de sus familias.
La investigación de Cabellos Alfaro, Doris Agripina, Relación entre el nivel de conocimiento sobre higiene bucal de los padres y la higiene bucal del niño discapacitado en el Centro Ann Sullivan del Perú, 2008 tuvo como propósito relacionar el nivel de conocimiento sobre higiene bucal de los padres de niños discapacitados y evaluar la higiene bucal de estos mismos niños en el Centro Ann Sullivan del Perú, la muestra fue de 90 padres y sus respectivos hijos con discapacidad (Síndrome Down, Retardo mental, Autismo).
En la primera fase de la investigación se evaluó el nivel de conocimiento sobre higiene bucal en los padres, para lo cual se utilizó como instrumento un cuestionario de 12 preguntas, dividido en cuatro partes: 3 preguntas sobre elementos de higiene bucal, 3 preguntas sobre hábitos de higiene bucal, 3 preguntas sobre patología bucal relacionada a higiene bucal y 3 preguntas sobre técnicas de higiene bucal.
En la segunda fase de la investigación se evaluó el índice de higiene oral de los niños con discapacidad. Los resultados obtenidos en la investigación determinaron un regular nivel de conocimiento en los padres, con un 68,9% y el Índice de higiene oral encontrado en los niños fue malo con un 88,9%, estableciéndose una relación estadísticamente significativa entre el valor del Índice de los niños y el nivel de conocimiento de los padres, con un p<0,05 y una correlación inversa regular, p= -0,58 con un p<0,05 es decir un nivel de conocimiento regular en los padres relacionado con un IHO malo en los niños.
La equidad en salud significa iguales oportunidades de acceso a los recursos disponibles, una distribución democrática del poder y de los conocimientos en el sistema de salud, una política de salud que beneficie a todos sin consentir privilegios debido a diferencias de raza, género, territorio, discapacidad u otro rasgo grupal o personal (Escuela Nacional de Salud Pública -Grupo Básico de Trabajo- Proyecto "Monitoreo de equidad y salud en Cuba"; 2001).
El análisis de la equidad en salud es complejo. La siguiente reflexión de Amartya Sen hecha en el 2002 es significativa "La equidad en salud tiene muchos aspectos y lo mejor es verla como un concepto multidimensional. Incluye aspectos relacionados con el logro de la salud y la posibilidad de lograr buena salud, y no sólo con la distribución de la atención sanitaria. Pero también incluye la justicia de los procesos y, por lo tanto, debe prestar atención a la ausencia de discriminación en la prestación de la asistencia sanitaria.
La dependencia es un fenómeno de creciente visibilidad, especialmente en aquellas sociedades con alto índice de envejecimiento demográfico y en donde las familias se ven desbordadas por las implicancias que esto plantea (Puga, Dolores, 2005).
También ocurre este fenómeno cuando aparecen personas con discapacidad. El impacto potencial de esta eventualidad sobre los programas sociales y sanitarios de atención y los altos costes derivados de una situación de dependencia, tanto para los individuos como para sus familias y para la sociedad en su conjunto, explican la creciente atención prestada al tema.
La mayor parte de los análisis sobre la dependencia tienen como finalidad contribuir al diseño de medidas de política sanitaria, política social y de cuidados de larga duración, que hagan posible un aumento del bienestar de las personas en situación de desventaja. (Puga, Dolores, 2005)
Entendemos por discapacidad la dificultad para desempeñar papeles y desarrollar actividades socialmente aceptadas, habituales para las personas de similar edad y condición, es decir, la discapacidad es la dificultad o la imposibilidad para llevar a cabo una función o un papel en un contexto social y en un entorno determinado. La discapacidad es la expresión de una limitación funcional, emocional o cognitiva en un contexto determinado. Es la brecha existente entre las capacidades de la persona (condicionadas en parte por su salud) y las demandas del medio (físico, social, laboral). Se vincula más a la función social que a la función orgánica (a la que se asocian patología y deficiencia). Estas dificultades obligan a la persona que las sufre a utilizar dispositivos o bien, principalmente, a solicitar ayuda de otra persona para poder realizar esas actividades cotidianas. En esto consiste la dependencia (Puga MD, 2004 y Rodríguez Cabrero, 1999).
En la actuación frente a la discapacidad y la dependencia resultante se pueden delimitar tres etapas: la prevención, la intervención y la asistencia o intervención paliativa. La primera persigue evitar y retrasar la aparición de la dependencia. La segunda pretende reconstruir la situación de «normalidad» previa, o disminuir el grado de severidad de la misma, una vez que ésta ya afecta al individuo. La tercera actúa frente a sus consecuencias; se trata de dar respuesta a las necesidades ya generadas por la situación de dependencia.
En el ámbito de la intervención, a la actuación médica, farmacológica o quirúrgica sobre el organismo, habría que añadir intervenciones sobre un entorno físico y social menos exigente, más adaptado a una población en donde una significativa cantidad de miembros tiene algún tipo de discapacidad (Puga, Dolores, 2005).
La caries dental es una enfermedad infecto-contagiosa que afecta a un gran número de personas en el mundo y la demanda de atención odontológica en los servicios de salud indican que se trata de un padecimiento de alta prevalencia.
Por otra parte, los índices de caries en poblaciones de países desarrollados han mostrado reducciones considerables en los últimos 20 años; las causas de este descenso se relacionan, principalmente, con la utilización de fluoruros (Irigoyen-Camacho, M., 1997)
Las disparidades en las condiciones de salud oral y acceso a los cuidados dentales en niños tienen una particular importancia epidemiológica, dado que existe una baja utilización de los servicios de salud en niños de cualquier edad siendo la caries dental la enfermedad de mayor prevalencia en este grupo poblacional.
Cuando se analiza la EDUCACIÓN para la SALUD, indefectiblemente la desinformación resulta especialmente crítica cuando se trata de poblaciones con discapacidad e infantiles en edad preescolar, por cuanto en esos estadios de la vida están ocurriendo acelerados procesos de crecimiento y desarrollo y donde se exacerban los riesgos de enfermedad de caries. Ello compromete tanto la salud de la dentición temporaria como el futuro de los dientes permanentes, y limita seriamente la posibilidad de aplicar, con criterios de eficiencia y equidad, políticas sanitarias integrales que contribuyan a erradicar o reducir las enfermedades de incumbencia odontológica (Maldonado de Yankilevich et Col, 1993)
Generalmente las familias con algún miembro con discapacidad acuden a la red primaria estatal de salud en busca de ayuda ante los problemas que dificultan su vida diaria, aunque las respuestas que necesiten sean tanto sociales como sanitarias. (Puga, Dolores, 2005). La educación sanitaria se orienta en base a una serie de postulados con el propósito de fomentar la participación comunitaria. Se parte de las teorías de la acción humana para poder establecer las dos corrientes que pretenden explicar la acción o coacción de las personas.
Se plantean dos principios de trabajo: es necesario conocer y contar con el ser humano, los cuales se expresan en dos premisas: "Sólo conociendo al individuo y sus circunstancias es posible una acción eficiente y permanente en salud"; y "Nadie puede cuidar la salud de otro, si éste no quiere hacerlo por sí mismo".
Luego se postulan las siete tesis:
ü No hay uno que sabe y otro que no sabe, sino dos que saben cosas distintas;
ü La educación no es sólo lo que se imparte en programas educativos, sino en toda la acción sanitaria;
ü La ignorancia no es un hueco a ser llenado, sino un lleno a ser transformado;
ü La educación debe ser dialógica y participativa;
ü La educación debe reforzar la confianza de la gente en sí misma;
ü La educación debe procurar reforzar el modelo de conocimiento: esfuerzo-logro
ü La educación debe fomentar la responsabilidad individual y la cooperación colectiva (Briceño León, R., 1996)
En los ciclos de estas enfermedades las personas son importantes porque es su acción, o su no-acción, en un medio ecológico determinado, lo que va a permitir la transmisión de la enfermedad o su control, y este es el caso de las enfermedades bucales en grupos de vulnerables.
Todos somos conscientes del aumento del número de pacientes con enfermedades sistémicas crónicas, discapacidades y compromisos serios de salud que acuden a la consulta solicitando tratamiento odontológico (Silvestre Donat, 2000).
Para vencer la resistencia de las personas se requiere entonces un mayor énfasis en el factor olvidado, en el ser humano (Gillet, 1985). Este cambio de óptica implica dos principios que han de guiar cualquier acción sanitaria: a) es necesario conocer al ser humano; b) es necesario contar con el ser humano.
Por ello es necesario avanzar desde un modelo que integre la atención sanitaria y la educativa y social, (Puga, Dolores, 2005), con el propósito de que otros actores sociales, además de los puramente sanitarios se comprometan en áreas como es la salud con actividades sostenidas en el tiempo y en los destinatarios.
Se presenta una gran oportunidad para ofrecer una respuesta socio-sanitaria a un problema que es, como pocos otros, socio-sanitario. (Puga, Dolores, 2005).
Una adecuación de acceso se comprende como cualquier objeto, equipo, sistema o producto adquirido comercialmente, adaptado o construido con el propósito de aumentar, mantener o mejorar las capacidades funcionales de los alumnos con capacidades diferentes (concepto básico de asistencia tecnológica), así como cualquier servicio que contribuya directamente al alumno con capacidades diferentes en la selección, adquisición o uso de un equipo de asistencia tecnológica (concepto básico de servicios de asistencia tecnológica), con el fin de facilitarles el acceso al saberes pertinentes y necesarios (Orozco Vargas, O. 2009 ).
Las adecuaciones curriculares y en este caso la incorporación de la EDUCACIÓN para la SALUD BUCAL en el aula, diariamente y adecuada a los destinatarios implica aquellas acciones por parte del docente que no modifican substancialmente la programación del currículo oficial y que está constituida esencialmente, por la creación de situaciones de aprendizaje adecuadas, con el fin de atender las necesidades educativas de los alumnos, por medio de ajustes metodológicos tanto en la enseñanza, acordes con las necesidades, intereses y características del alumno.
Es importante rescatar que para lograr un máximo crecimiento personal, social y productivo de las personas con capacidades diferentes, se requiere de apoyos que permitan un acceso al conocimiento como lo son: las ayudas pedagógicas o servicios educativos especiales; por lo cual los docentes no deben caer en el error de comprometer el concepto de educación especial con la idea de "un grupo segregado de personas excepcionales, que requieren de un currículo pobre, encerrarse en la mentalidad de que las personas con capacidades diferentes, no pueden desarrollar capacidades y habilidades de aprendizaje" (especial y tristemente aun en nuestros tiempos en el caso de muchas personas especialmente profesionales aun se mantiene esta mentalidad como un paradigma muy práctico) y en este sentido, aparece el Odontólogo para co-participar en la planificación, ejecución y evaluación de estas acciones.
Actualmente en el campo de la educación, el concepto de la educación especial, corresponde a un conjunto de recursos humanos, personales y materiales, que se encuentran a disposición del sistema educativo regular, con el fin de crear un centro educativo de calidad para todos (Orozco Vargas, O. 2009 ).
Con la intención de disminuir las diferencias de atención, educación y prevención de muchas enfermedades bucales, en varios países del mundo, la Alianza para Salud Bucal, Oral Health Aliance, colaborando con la Fundación Alemana para el Desarrollo Internacional, formularon la Declaración de Berlín para Salud Bucal. El manifiesto tiene como objetivo principal, diseñar las estrategias básicas para la prevención y la factibilidad de los servicios de tratamiento para los países en vías de desarrollo y comunidades necesitadas. Pero, para que un programa de salud bucal alcance sus objetivos, es fundamentalmente importante que la comunidad se comprometa con él, entendiendo su importancia como parte integrante y activa del proceso social, económico y cultural para la promoción de la salud bucal, dentro del concepto de mejoría de la calidad de la salud general.
A pesar de existir actualmente un número satisfactorio de Odontólogos, la mayoría de la población mundial no recibe atención adecuada ni eficaz. Existen muchas discusiones pero las soluciones prácticas aún escasean. En la mayoría de los países, tanto los profesionales cuanto el Estado, se preocupan más por las áreas de tratamiento y las técnicas curativas, que con los programas colectivos de prevención o de salud bucal.
Estudios han demostrado que la filosofía de atención de la salud bucal de algunos sectores de la población, ha sido una de las causas principales para incrementar el número de enfermedades bucales en todo el mundo, principalmente en los países en vías de desarrollo. Todos esos factores, aliados a las crisis financieras de estos países, dificultan la obtención de modelos de atención y recursos materiales para una actividad odontológica auto sustentable y, como consecuencia, aparecen enfermedades bucales desterradas de algunos países desarrollados y las dificultades de controlarlas.
La Declaración de Berlín apuesta, sobre todo, a los programas de prevención, integrando las condiciones sociales, así como trabajo, alimentación y vivienda para mejorar estados de salud deteriorados.
Los programas de prevención desarrollados recientemente por algunos profesionales, han incorporado métodos alternativos, simples y de bajo costo. Pero, aunque sean programas eficaces, estos se aplican, a veces, sin tener en cuenta las peculiaridades de cada comunidad, volviéndolos, en algunos casos, impropios. Algunas propuestas desarrolladas como el acceso a la información en salud desde la educación siguen siendo prioritarias cuando se trata de desarrollar políticas sociosanitarias a largo plazo para grandes grupos poblacionales en riesgo. Por tanto, los programas de salud deben estar basados en el principio de la atención de calidad y ser accesibles a todos.
Aunque la mayoría de las enfermedades bucales no representen amenaza para la vida, ellas son un problema de salud pública. La predominancia, la gran demanda de recursos públicos para los tratamientos y su impacto en la sociedad, en lo que se refiere al dolor, incomodidad, limitaciones funcionales y sociales, tienen enérgicos efectos en el estilo de vida.
Ningún programa de salud bucal llegará a buen resultado sin que primero pase por una etapa de adaptación a las necesidades de las comunidades necesitadas a que se destina y sea aceptado por ellas. Esa aceptación será tanto mejor y rápida cuando los propios actores pertenezcan a esas comunidades, sean miembros activos y aceptados por ellas.
Todas las estrategias de salud bucal deben estar integradas a los programas de prevención que, a su vez, deben estar incluidos dentro del contexto de salud, aumentados por los niveles de calidad de vida. Los aspectos más importantes de la prevención son: la efectividad, la simplicidad, el bajo costo y la disponibilidad.
La epidemiología es la herramienta más importante para el desarrollo y evaluación de los planes y programas de salud bucal. Índices sociales como desempleo, pobreza, oportunidades sociales, son parámetros que deben ser considerados e incluidos, junto con los datos clínicos. Las medidas de prevención deberán ser simples y efectivas y no contradecirse unas con las otras, ni confundir la comunidad, además de incluir sin reparos a todos sus miembros.
La Declaración de Berlín previene que los servicios y campañas de salud bucal deberán ser modificados de acuerdo a las necesidades específicas de cada comunidad. Esto exige revisiones constantes de las bases científicas para los métodos de educación bucal, tales como: entrenamiento y formación profesional, historia de las enfermedades bucales, patología bucal, estrategias de prevención, tratamiento, control de infecciones, métodos de investigaciones y ciencias sociales para salud bucal y programas comunitarios. La formación profesional debe incluir, en su currículum, modelos de conducta que incluyan las ciencias de la conducta y sociales y dentro de las competencias, el conocimiento de estrategias didácticas pertinentes a los destinatarios, sean ellos: niños, embarazada, ancianos, bebés, adolescentes, discapacitados, entre muchos otros.
La salud está directamente relacionada a los problemas sociales. La participación y la integración de las comunidades son fundamentales.
Dos principios básicos de la atención primaria de la salud deberán tenerse en cuenta, en casi todos los programas colectivos, para que se obtengan soluciones durables: la participación de la comunidad y la cooperación e integración multisectorial.
Tomar estas medidas evitará que los esfuerzos se transformen en simples paliativos, reafirmando estructuras injustas perpetuadas por servicios de mala calidad.
La integración y el tratamiento de factores de riesgo comunes, deben ser la pieza fundamental para las actividades de promoción de salud.
Resumiendo, disposición, acceso, responsabilidad, instalaciones, receptividad y costo, son elementos fundamentales que tienen que tenerse en cuenta para la mejoría de los servicios de salud.
El trabajo profesional no debe empezar y culminar en los dientes; es preciso desarrollar un trabajo global, grupal, interdisciplinario, de intercambio científicos de saberes, y especialmente compartido generosamente con los otros.
La planificación, el entrenamiento y la educación, del personal de salud bucal, deben integrar las estrategias de salud en conjunto con la escuela como espacio de comunidades cautivas para aprender.
Dado el fenómeno amplificado de la discapacidad, el grado de dependencia de estos niños y la necesidad de fomentar la autonomía, es que padres, maestros y cuidadores y odontólogos deben a través de la EDUCACIÓN para la SALUD BUCAL incorporarla como práctica de rutina.
La derivación temprana a equipos transdisciplinarios de tratamiento y el compromiso de los actores sociales conforman una triada de salud que mejora la calidad de vida de estos niños y sus familias.
Por lo cual, es fundamental trabajar sobre los factores causales y predisponentes en los niños con discapacidad para influir sobre ellas directamente a través de una odontología preventiva y así mejorar la calidad de vida en el futuro. Resulta fundamental, que la mirada se posicione desde la construcción del concepto de educación permanente en salud, especialmente en niños con discapacidad permanente o transitoria donde desde la atención primaria la salud bucal se comporte como un hito de envergadura y para lo cual “educación y salud” deben ser consideradas como un “binomio inseparable”
Cuando se habla de calidad de vida y su relación con la salud bucal, se combinarían dos aspectos fundamentales. El primero involucra una percepción subjetiva con relación a un sistema de valores y un contexto sociocultural, que daría como resultado el grado de satisfacción con su boca y su funcionalidad (Montero, J., 2006). En este sentido, y a manera de ejemplo, existen varios estudios que evalúan el impacto de la salud bucal en la calidad de vida, principalmente a través de indicadores que miden aspectos relacionados con la limitación funcional, el dolor, la incomodidad o incapacidad psicológica, física o social y perjuicios generales (Díez J. 2004 ).
Un segundo componente hace referencia a una situación de salud enmarcada dentro de un contexto social e histórico que tiene en cuenta la capacidad de las personas para acceder a oportunidades para el desarrollo, así como acceso a programas y estrategias en atención primaria, entre otras (Watt R., 2002, Nieva BC, 1999).
Para la salud colectiva, se debe trabajar sobre un eje dinámico, donde se habla de la salud como un producto social, relacionado con las condiciones socioeconómicas, culturales y ambientales; condiciones de vida y trabajo; influencias comunitarias y soporte social; factores individuales y estilo de vida y, no se puede desconocer, actores biológicos y genéticos, pero todos ellos no deben detener la toma de decisiones.
El análisis de la situación de salud debe reconocer la influencia de estos factores dependiendo del contexto social, las características propias de los grupos sociales y el sistema sociopolítico en relación con el sistema sanitario.
En íntima relación con la calidad de vida y los determinantes de la salud está el concepto de equidad. La equidad en salud significa que las necesidades de las personas guían la distribución de las oportunidades para el bienestar. Whitehead, habla de la expresión equidad social en materia de salud, refiriéndose a la presencia de disparidades sanitarias injustas entre los grupos sociales, tanto dentro de un país como entre distintos países.
La situación de salud bucal es diferencial entre grupos poblacionales y dependiente de condiciones de vida particulares.
La participación social es una estrategia puesta al servicio de la comunidad; sin embargo, debe existir una correspondencia entre los diferentes actores. Se puede comparar a la comunidad con un tejido donde cada persona es una célula que se interrelaciona con otras, en formas variadas y cumpliendo un objetivo. Hablando de salud este colectivo cumple un importante papel en el fortalecimiento de su acción por medio de estrategias, una de ellas es: “el proceso de acción social que promueva la participación de las personas, organizaciones y comunidades hacia metas de incremento del control individual y comunitario, eficacia política, mejora de la calidad de vida en comunidad y justicia social” (Agudelo Suárez, A., 2009).
La salud es un derecho fundamental, y la salud bucal no puede excluirse de este proceso, de entenderla como un derecho ligado a la calidad de vida y al bienestar de los individuos y de las comunidades.
Durante muchos años la planificación de programas de salud bucal y su posterior ejecución no han tenido los mejores resultados.
Esto puede ser explicado dentro de un universo de posibilidades, porque no han sido gestadas desde el seno de la comunidad misma. Las herramientas y las pedagogías participativas en salud se orientan hacia el desarrollo de capacidades y criterios, favorecen la autoestima, potencian la comunicación y la construcción colectiva y validan el aprendizaje adquirido. En otras palabras, se integra un proceso con protagonistas comprometidos: padres por la salud de sus hijos con discapacidad, maestros especiales por formación de sus alumnos y odontólogos por la salud bucal de la población.
La salud bucal colectiva debe ante todo reconocer las capacidades del ser humano y desde allí es donde se debe trabajar en la búsqueda de oportunidades para el pleno desarrollo.
La Educación para la Salud plantea una educación que deja de ser un entrenamiento contra la enfermedad y se convierta en formación para la vida a partir de tres principios básicos:
ü La educación para la salud como construcción colectiva del conocimiento;
ü La educación para la salud volcada hacia la construcción de proyectos de vida, y
ü La educación para la salud no separada del acto médico/odontológico.
A partir de estos elementos un programa de educación para la salud es aplicable a cualquier colectivo y permite integrar el componente bucal de la salud.
La salud es un derecho humano básico y pese a que los problemas bucales no representan causas de muerte inmediata para los individuos, sí menoscaban su calidad de vida porque prolongan estados de dolor y sufrimiento, limitaciones y desventajas sociales y funcionales, hasta el componente estético y el psicológico. Por ello, la práctica de la salud bucal asume una responsabilidad técnica, biológica y social, y debe articularse desde la óptica social de la salud general, integrarse en equipos y dar respuestas mediante estrategias que muestre resultados a corto, mediano y largo plazo.
Es una realidad que uno de los temas que más frecuentemente preocupa y aparece en los programas y que es seleccionado por los maestros a la hora de enseñar ciencias naturales es el cuerpo humano y el cuidado de la salud, pero en muchas ocasiones los contenidos aparecen atomizados e inconexos.
Para evitar este defecto, sería una propuesta superadora que el tema de la salud bucal se ubicara como un contenido transversal, tomando en cuenta las características de la dentición humana desde la perspectiva de la prevención y en este caso, la especificidad de los alumnos con discapacidad.
Aproximar a los docentes especiales a algunos contenidos de las ciencias naturales que les posibiliten modificar, así como también ampliar y profundizar, los conocimientos que tienen sobre dichas temáticas y mediarlos a sus alumnos para incorporar hábitos de higiene bucal duraderos es una meta que no debe aplazarse.
Por lo cual, es fundamental trabajar sobre los factores causales y predisponentes en los niños con discapacidad para influir sobre ellas directamente a través de una odontología preventiva y así mejorar la calidad de vida en el futuro. Resulta fundamental, que la mirada se posicione desde la construcción del concepto de educación permanente en salud, (Merhy, E., et Col., 2006), especialmente en los grupos de niños con discapacidad permanente o transitoria donde desde la atención primaria la salud bucal se comporta como un hito de envergadura y para lo cual “educación y salud” deben ser considerados como un “binomio inseparable”.
FOMENTO A LA SALUD BUCAL
- Educación para la salud
- Participación social
Aporte desde la SALUD PÚBLICA BUCAL
En un intento por integrar la salud, educación, los actores que en cada área participan y los beneficiarios de acciones estratégicas comunitarias a favor de grupos vulnerables y realizando un aporte concreto a mejorar la salud bucal de niños con discapacidad, las siguientes resultan propuestas orientativas en ese sentido.
- Las encuestas de salud oral, no son un fin en si mismas, sino que deben ser consideradas como una etapa fundamental y previa a cualquier intervención sanitaria.
- Establecer un sistema de evaluación a través de diferentes instrumentos pertinentes al Programa sanitario que se instale.
- El papel de los profesionales en la salud oral es de una importancia fundamental, tanto en la prestación directa de servicios como en la aportación de los elementos necesarios para el desarrollo y aplicación de estrategias y programas de salud pública.
- Conformar equipos con profesionales del área de salud bucodental (odontólogos, estomatólogos e higienistas) y otros miembros del equipo básico de Atención Primaria como el Pediatra, Médico de Familia, Enfermería.
- Realizar evaluaciones de proceso y de impacto de los Programas educativos o asistenciales que se establezcan para permitir el cambio de estrategias cuando se detecten errores. Tener en cuenta que se evalúan actividades, calidad y cantidad, y aspectos económicos en el marco del costo – beneficio.
- El diálogo, en términos de trabajo común, entre profesionales (portadores) y gestores -planificadores es imprescindible para el diseño, ejecución y evaluación de programas que beneficien a la población (individuos y comunidad) a la que servimos.
- El Odontólogo debe trabajar en la promoción de la salud bucodental de los escolares. El protagonismo de salud deja paso al liderazgo de educación.
- El marco adecuado para trabajar la educación para la salud bucodental es iniciar las acciones sobre los niveles educativos infantiles y en especial aquellos que representan un grupo de riesgo como son los niños con discapacidad.
- En la promoción de la salud bucodental el acto principal es el maestro que debe ser asesorado por los equipos de salud bucodental y entablar un verdadero nexo entre ambas áreas.
- Es el Odontólogo el que debe dar el primer paso para integrarse en la comunidad educativa. Dar la información de salud oral en la Escuela, participar en formación de los mediadores (maestros, cuidadores). Asesorar a los maestros en las actividades de salud bucodental.
- Necesidad de pasar del «voluntarismo» a las acciones coordinadas intersectoriales.
- Acordar un marco de colaboración entre Educación, Ciencia y Salud en materia de educación para la salud.
- Entender a la educación sanitaria como un camino hacia una mejor calidad de vida
- La discapacidad no debe constituir una barrera por parte del profesional a la hora de realizar un tratamiento conservado.
- Los pacientes discapacitados tienen derecho a una asistencia odontológica integral de calidad.
- La asistencia de calidad de los pacientes especiales es posible puesto que en la mayoría de los casos se requieren más conocimientos preventivos y educacionales que medios técnicos muy especializados.
- El mejor tratamiento preventivo comienza con la educación sanitaria por el dentista.
La educación no es sólo lo que se imparte en programas educativos, sino en toda la acción sanitaria.
Pudiéramos decir que hay dos tipos de educación sanitaria. La primera es la formal, es la que uno se imagina cuando piensa en educación: una conferencia, un folleto, una película, unas diapositivas.
Pero hay otro tipo de educación informal que se desarrolla en la acción de todos los días de los programas de control, que se desarrolla cuando se ejecutan los programas sanitarios.
El proceso educativo entonces no debe ser unidireccional y menos aún en salud. El proceso educativo es bidireccional y ambas partes generan un compromiso de transformación de sus propios saberes: padres, maestros, niños con discapacidad y odontólogos. Juntos.
La participación comunitaria no debe significar una disolución de la responsabilidad individual, al contrario, una buena política de estímulo a la participación debe fomentar el interés y el compromiso de cada individuo como persona con las metas de salud.
A manera de despedida
La Organización Mundial de la Salud define la educación para la salud como una combinación de oportunidades de aprendizaje que facilita cambios voluntarios del comportamiento que conducen a una mejora de la salud. La promoción de la salud es cualquier combinación de actividades educativas, organizativas, económicas y ambientales que apoyan los comportamientos que conducen a mejorar la salud, o capacita a los individuos para aprovechar las ventajas de las medidas y los servicios preventivos.
Ambas, educación y promoción, se complementan y son necesarias en los programas para prevenir las enfermedades orales.
No hay entonces actores privilegiados en la lucha por la salud, hay unos que saben más, otros que saben menos, hay unos que saben algunas cosas y hay otros que saben otras. Hay unos que tienen más responsabilidades y otros que tienen menos; pero todos son responsables del logro de la salud para todos.
"La Educación Superior debe reforzar sus funciones de servicio a la sociedad, y más concretamente sus actividades encaminadas a erradicar la pobreza, la intolerancia, la violencia, el analfabetismo, el hambre, el deterioro del medio ambiente y las enfermedades, principalmente mediante un planteamiento interdisciplinario y transdisciplinario para analizar los problemas y las cuestiones planteados."
(Declaración Mundial sobre la Educación Superior en el Siglo)
1. AGUDELO SUAREZ, A., Martínez Herrera, E., La salud bucal colectiva y el contexto colombiano: un análisis crítico, Rev. Gerenc. Polit. Salud, Bogotá (Colombia), 8 (16): 91-105, enero-junio de 2009
2. AMATO, C., Freedom Elementary School and Its Community. An Approach to School Linked Service Integration. Remedial and Especial Education, 5, (17) 303-309, 1996.
3. AÑE GONZÁLEZ, B., Seguí León O. Estudio de hábitos y conocimientos sobre higiene bucal en un grupo de niños. Rev Cubana Estomatol 1987;24(1):59-66.
4. ARIEL, A. (1992) Education of children and adolescents with learning disabilities. Nueva York. McMillan.
5. BARRAZA MACIAS, A., Metodología pedagógica para la atención de niños con necesidades educativas especiales, Revista Electrónica de Psicología científica ISSN: 2011-2521.
6. BERNAL, J. Odontología en los Servicios de Salud, Departamento de Odontología Social de la Universidad Peruana Cayetano Heredia y Jefe del Departamento de Salud Bucal del Hospital Nacional Cayetano Heredia, Lima, Perú. http://www. ibiblio. org/taft/ cedros /espanol/ news letter /n4/ health ser.html
7. BORDAS, M., “Estrategias de evaluación de los aprendizajes centrados en el proceso”.
8. Barcelona, Revista Española de pedagogía, Nş 218, 2001.
9. BORDONI, N., Bella Gamba H, Doño R, Piovano S, Marcántoni M, Squassi A. Efecto del autocepillado con Fosfato de Fluor Acidulado ph. 5,6. bol Asoc Argent Odontol P Noños 1999; 28 (1): 14-8.
10. BRICEÑO LEON, R., Siete tesis sobre la educación sanitaria para la participación comunitaria, Cadernos de Saúde Pública;12(1):7-30, jan.-mar. 1996.
11. BUERBA, R., Discapacidad y Liderazgo, Memorias del Tercer Congreso Internacional: "La discapacidad en el año 2000" México 2000.
12. CABELLOS ALFARO, Doris Agripina, Relación entre el nivel de conocimiento sobre higiene bucal de los padres y la higiene bucal del niño discapacitado en el Centro Ann Sullivan, Perú, 2008
13. CASADO MUÑOZ, R., Educación para la Salud de Jóvenes con Discapacidad Mental. Diseño, Aplicación y Evaluación de un Programa Educativo en un Grupo de Garantía Social, Comisión de Doctorado, Universidad de Burgos, España, 2000
14. Comité de Expertos en Genética de la Organización Mundial de la Salud (OMS)
15. Compromiso de Chile, en el año 2002
16. Conclusiones de las II jornadas Andaluzas de Salud Oral en Atención Primaria, España, 2008
17. Conferencia de Promoción de la Salud del Caribe, Trinidad y Tobago, 1993
18. Conferencia de Santa Fe de Bogotá, Colombia (1992),
19. Cuarta Conferencia Internacional de Promoción de la Salud, en Yakarta, Indonesia (1997),
20. DÁVILA, M., Gil, M., Daza, D., Bullones, X., Ugel, E., Caries dental en personas con retraso mental y Síndrome de Down, Revista de Salud Pública, Volumen 8, Nş3 Bogotá, December, 2006, ISSN 0124-0064
21. DE LA FUENTE, H. J., Una Odontología 1. latinoamericana, ¿quimera? Revista Odontológica Mexicana; 11(1):53-54, 2007.
22. DE PAOLA DP, Faine MP, Vogel RI: Nutrición respecto a la medicina dental. En: Shils EM, Olson JA, Shike M, eds. Nutrición moderna en salud y enfermedad. 8va edición. Filadelfia, Pap 160: Prado and Febiger, 1994. pp 1007 – 1028.
23. Declaración de Bangkok, La promoción de la salud, 2005.
24. Declaración de Helsinki (Adaptada por la 18ş Asamblea Médica Mundial (Helsinki, 1964), revisada por la 29ş Asamblea Médica Mundial (Tokio, 1975) y enmendada por la 35ş Asamblea Médica Mundial (Venecia, 1983) y la 41ş Asamblea Médica Mundial (Hong Kong, 1989).
25. Declaración Mundial sobre la Educación Superior en el Siglo XXI de la UNESCO, París, 1998)
26. DIEZ J, Rivero ML, Cardero A, García B. El impacto de la salud bucal en la calidad de vida. Revista Habanera de Ciencias Médicas 2004; 3(8). [Serie en Internet], [citado en 2006, nov. 22], [aprox. 8 páginas], Disponible en: http://www. ucmh. sld.cu/ rhab/ reflexiones _rev8. htm#propi
27. ENGLERT, C. S. (1994) Instructional issues in conducting intervention research at the elementary level, en S. VAUGHN y C. BOS. Research Issues in Learning Disabilities (Theory, Methodology, Assessment, and Ethics). New York. Springer-Verlag, 109-129.
28. Escuela Nacional de Salud Pública -Grupo Básico de Trabajo- Proyecto "Monitoreo de equidad y salud en Cuba";2001
29. FIORILLO, N., Morressi, C., Educación para la salud bucal: trabajo interdisciplinario con maestros especiales y de grado en la escuela primaria, Revista Ateneo Argentino de Odontología; 27(1):46-54, ene.-dic. 1991. ilus.
30. FREIXA, M., La integración de la escuela en la comunidad: el papel de la familia, 1997
31. GARCIA DIAZ, I., Pinchuk, D, Merenlender, R., Salud bucodental. Un paseo por la boca, Propuestas didácticas para niños de 3 a 8 años, ISBN: 9788499240947, 2009
32. García Neira, S., Educación Especial: Para quién y Por qué, ARCHIVOS CURRICULARES, Educación especial http://www. nueva alejandria. com/ archivos-curriculares/ educ especial /nota -001.htm
33. GILLET, J. D., The behaviour of Homo sapiens, the forgothen factor in the transmission of tropical disease. Transactions of the Royal Society of Tropical Medicine Hygiene, 79:12-20, 1985.
34. Gobierno de Mendoza, Argentina: Documentos de la Dirección General de Escuelas/ Dirección de Educación Especial: La Evaluación Educativa una Escuela de todos y para todos (Julio/2009) y La Multidiscapacidad en una Escuela Exigente de todos y para todos (2009).
35. GONZÁLEZ, L., ¿Discapacidad? Una mirada psicopedagógica a lo especial en la escena familiar y educativa. Ed. Del Boulevard, Tercera Edición. 2003
36. GRZONA, M. A., Documento de Apoyo para Directores e Instituciones de Educación Especial sobre el tema de Necesidades Educativas Múltiples, Mendoza, Argentina, 2008.
37. GRZONA, M. A., Los niños y jóvenes con multidiscapacidad. Nuevas demandas para la educación especial. FEEyE, U.N.C, XVII Jornadas Nacionales de RUEDES, 2008
38. HORWITZ, S., Kerker B, Zigler E. Dental health among individuals with mental retardation. In: The Health Status and Needs of Individuals with Mental Retardation. Chapter 5. Washington, DC Special Olympics, Inc; Marzo 2001.
39. HORWITZ, S., Kerker B, Zigler E. Prevalence of Mental Retardation. In: The Health Status and Needs of Individuals with Mental Retardation. Special Olympics, Inc. Washington, DC; Marzo 2001. pp 12-18
40. http://tele formacion. edu. ayto la coruna. es/E ESPECIAL/ document/ 2005
41. IRIGOYEN CAMACHO, M., Caries dental en escolares del Distrito Federal, Facultad de Odontología, Unidad de Estudios de Posgrado e Investigación, Universidad Nacional Autónoma de México. Salud Pública Méx 1997; Vol. 39(2):133-136.
42. JUSTAMANTE BELDA, M., Díez Sales, M. T., Educación para la salud. Guía didáctica, Universidad de Alicante, ISBN: 9788479084868, 2008
43. KOORLAND, M.A. (1986) Aplied behavior analysis and the correction of learning disabilities, en TORGESEN, J.K. y WONG, B.Y.L. Psychological and educational perspectives on learning disabilities. Orlando. Academic Press, 297-328.
44. LAMAS, C., Hernández R, Añé B. Evaluación de 2 métodos educativos sobre higiene bucal. Rev Cubana Estomatol 1987;24(1):101-12.
45. LERNER, J. W. (1993) Learning Disabilities (Theories, diagnosis & Teaching Strategies). Boston Houghton Mifflin.
46. Ley Nacional 26206 capítulo VII Educación Especial
47. LOPEZ PARDO, C., Conceptualización y valoración de la equidad en salud, Revista Cubana de Salud Pública, vol. 33 no.3, ISSN 0864-3466 La Habana, Cuba, July/Sept. 2007.
48. Machuca C, Martínez F, Machuca G, López L, Bullón P. Tratamiento ortodóntico en los distintos niveles de prevención en pacientes con necesidades especiales. Av Odontoestomatol 1999; 15 (4): 577-81.
49. MALDONADO de YANKILEVICH, E., Dorronsoro de Cattoni, S.; Cornejo, L.; Battellino, L., Distribución de la caries dental en niños preescolares en una región urbana, Argentina, 1992, Revista de Saúde Pública, vol. 27 no.6 São Paulo Dec. 1993.
50. MANAU, C., Zabalegui, I., et Col., Control de Placa e Higiene Bucodental, RCOE v.9 n.2 Madrid, España, mar.-abr. 2004
51. MASSE, M., Rodríguez Gauna, M.C., Primera Encuesta Nacional de Personas con Discapacidad (ENDI) de Argentina, 2003.
52. MATA, S. y ARROYO GONZÁLEZ, R., Modelos Didácticos en la Educación Especial, Universidad de Granada,1997
53. MATA, S., Proyecto Docente y de Investigación. Educación Especial., Universidad de Granada, España, 1998.
54. MERHY, E., Feuerwerker, L., Burgg CECIM, R., Educación permanente en salud: una estrategia para intervenir en la micropolítica del trabajo permanente en salud, Salud Colectiva 2 (2),: 147-160, Mayo-Agosto, 2006.
55. Ministerio de Educación, Portugal., “La educación de alumnos con multideficiencia en escuelas de enseñanza regular” Lisboa, 1999.
56. Ministerio de Educación. Ley General de Educación 28044. Lima, Perú, 2003.
57. Ministerio de Salud. Lineamientos de Política de Promoción de la Salud. Lima, Perú, 2005.
58. MIRANDA, J. L. de, Limas MMC, Torres MG, Sovieiro V, Cruz R de A. Promocao de saúde bucal en odontología uma questãa de conhecimento e motivacãa. Rev CROMG 2000; 6 (3): 154- 7
59. MONCUNIL, J.A., Estrategia mediadora para la promoción de salud bucal en niños y 5adolescentes con síndrome de Down, Volumen: 24 (2), Número: 93, Páginas: 62-67, ISSN: 1132-1991 (2007)
60. MONTERO, J. Calidad de vida oral en población general. [Tesis doctoral] Granada; Universidad de Granada, Facultad de Odontología: 2006.
61. NAREY RAMOS, D. B., Aldereguía, H. J., Medicina social y salud pública en Cuba. La Habana: Editorial Pueblo y Educación, 1990:21-2. Surís JC, Parera N. Enquesta de salut als adolescents escolaritzats de la ciutat de Barcelona 1999. Barcelona: Fundació Santiago Dexeus Font, 2000.
62. National Maternal and Child Oral health Resource Center, Georgetown University, 2002
63. NIEVA, B. C., Jácome S, Cendales L. Representaciones sociales del proceso salud enfermedad oral en poblaciones urbano-marginales y su relación con los discursos y prácticas institucionales. Rev Fed Odontol Colomb. 1999; 57(195): 9-56.
64. NIZAMA RUIZ, E., Samaniego Salcedo, A., Como mejorar la educación para la salud: diagnóstico situacional y propuestas, Consorcio de investigación económica y social, 2007
65. NOCEDA. A. y Col., Aprender a respetarnos: "Pautas de estilo periodístico sobre discapacidad", diario La Nación, Marzo, 2009.
66. Normas Uniformes de la ONU sobre la igualdad de oportunidades para las personas con discapacidad - pto. 6
67. OMS Educación para la salud, la educación sanitaria, Ginebra OMS 1989: 23-3.
68. OMS, SBSC, ACSP. carta de Ottawa para la promoción de la salud., Ontario. Canadá. 1986
69. Organización Panamericana de la Salud, a través la Resolución OPS CD43/14 2001
70. OROZCO VARGAS, O., Adecuaciones Curriculares: Adecuaciones curriculares de acceso, Capítulo 11, 2009
71. PAHO, La salud bucodental de los pacientes discapacitados y/o especiales. Boletín Epidemiológico., 2001.
72. PÉREZ ÁLVAREZ, L., El Síndrome de Down, su manejo en la comunidad, Proyecto Esperanza para los niños discapacitados Camagüey, Cuba, 2004.
73. PÉREZ BORREGO, A, Barrios Felipe L, Fernández Fregio MJ, Rodríguez Llanes R. Estudio comparativo del nivel de educación para la salud en maestros de enseñanza primaria y media. Rev Cubana Estomatol 1989; 26(4):268-76.
74. PIRELLA de MANZANO, A., Salazar V., C., Manzano F., M., Patología bucal prevalente en niños excepcionales. Acta odontológica venezolana, vol.37, nş.3 Caracas dic. 1999.
75. PRIETO GALDAMES, F., “Consolidando las redes asistenciales como fundamento del nuevo modelo de atención en salud”, Curso Gestión Administrativa de Servicios Odontológicos. Servicio de Salud Viña del Mar Quillota, Chile, 2003
76. Primera Conferencia de Promoción de la Salud en Ottawa, Carta de Ottawa, 1986
77. PUGA, Dolores, La Dependencia de las Personas con Discapacidad: Entre lo sanitario y lo Social, Entre lo Privado y lo Público, Revista Española de Salud Pública, ISSN 1135-5727, Volumen 9, Nş3, Madrid, mayo-junio, 2005
78. PUGA, M. D., Abellán A. El proceso de discapacidad. Un análisis de la Encuesta de Discapacidades, deficiencias y Estado de Salud. Madrid: Fundación Pfizer; 2004.
79. Quinta Conferencia Internacional, realizada en Ciudad de México (2000)
80. Red de Trabajo sobre sordoceguera, http://www@educared.pe
81. REPARAZ, A., Documento para Reflexión y Análisis en Relación con la Propuesta de Ley Nacional de Educación, Dirección de Educación Especial, Dirección General de Escuelas, Mendoza, Argentina, Junio de 2.006
82. RIGSBY, L. C. y otros (Eds.) (1995) School community connections: Exploring issues for research and practice. San Francisco. Jossey-Bass,
83. RODRÍGUEZ CABRERO, G. (coord.). La protección social de la dependencia. Madrid: IMSERSO; 1999.
84. RYAN, E. B. y otros (1986) Cognitive behavior modification: promoting active, self-regulatory learning styles, en J. K. Psychological and educational perspectives on learning disabilities. Orlando. Academic press, 367-398.
85. SACHTELEBEN, M., Cómo fomentar el aprendizaje a los estudiantes discapacitados, 2009
86. SAN MARTÍN, H, Martín SC, Carrasco JL. Epidemiología, Teoría, investigación y práctica. Madrid: Ediciones Díaz de Santos 1990:411-28.
87. SAN MARTÍN, H., Martín SC, Carrasco JL. Epidemiología, Teoría, Investigación y Práctica. Madrid: Ediciones Díaz de Santos (1990)
88. SÁNCHEZ DAGUM, E., Odontología comunitaria: una estrategia de atención de la salud bucal. Rev Fac Cienc Med. (Córdoba). 2006; 63(supl.2): 23-29.
89. Segunda Conferencia, Adelaida, Australia (1988)
90. SHEIHAM, A., Declaración de Berlín para la Salud y Servicios Odontológicos, Un paso adelante para la cooperación mundial, Departamento de Epidemiología y Salud Pública, University College London Medical School, Inglaterra, http://www. ibiblio. org/taft/ cedros/ espanol/ newsletter /n5/ Berlin. html
91. SILVESTRE DONAT, F., Casal del Castillo J., Grau García Moreno D., Plaza Costa, Manejo dental de los pacientes discapacitados médicamente comprometidos, Rapport XV Congress of the International Association of Disability and oral Health. Aula Médica Ediciones, Madrid, 2000, pp 3-55.
92. SIMPSON, R. L. y MYLES, B. S., The general education collaboration model: A model for succesful mainstreaming, en E. L. MEYEN y otros (Eds.) Strategies for teaching exceptional children in inclusive settings. Denver. Love Publishing Company, 1996.
93. SINGH, N.N. y otros, Behavioral approaches, Learning Disabilities (Nature, Theory and Treatment). Nueva York. Springer-Verlag, 375-414, 1992
94. SKRTIC, T. M. y otros, Voice, Collaboration, and Inclusion. Democratic Themes in Educational and Social Reform Initiatives. Remedial and Especial Education, 3, (17) 142-157, 1996.
95. STEMPLER, E., Biondi A Ma, Cortese G: Odontología desde un enfoque integral. Rev. Prismas, ct 7247 (76): 1–8, Argentina, 2000.
96. Taller de Salud Oral para la Región de las Américas, Abril, 23-25, Ciudad de México, 2009
97. Tercera Conferencia, Sundsval, Suecia (1991),
98. UNICEF 3, Comprender la Convención sobre los Derechos del Niño, Fondo de las Naciones Unidas para la Infancia, 2007
99. UNICEF 1, El marco de los derechos humanos, Fondo de las Naciones Unidas para la Infancia, 2007.
100. UNICEF 2, Proteger y convertir en realidad los derechos de la infancia, Fondo de las Naciones Unidas para la Infancia, 2007
101. UNICEF, Convención sobre los Derechos de las Personas con Discapacidad, Fondo de las Naciones Unidas para la Infancia, 2007
102. VAURAS, M. y otros, Socioemotional coping and cognitive processes in training learningdisabled children, en WONG, B. Y. L. (Ed.) Contemporary intervention research in learning disabilities. An International Perspective. Nueva York. Springer-Verlag, 22-46, 1992
103. VIGOTSKY, L.S., El desarrollo de los procesos mentales superiores. Barcelona. Crítica, 1979.
104. WATT, R. G. Strategies and approaches in oral disease prevention and health promotion. Bull World Health Organ. 2005; 83(9):711-718.
105. WATT, R., Emerging theories into the social determinants of health: implications for oral health promotion. Community Dent Oral Epidemiol. 2002; 30: 241-247.
106. WHITEHEAD, M., The concepts and principles of equity, Copenhagen: WHO;1991.
107. World Health Organization. More tooth decay reported in third world than in industrialized countries. Nueva York: Department of Public Information, United Nations, 1983. www. discapacitados. org.ar