El Coqueluche es una enfermedad aguda de las vías respiratorias cuya incidencia está aumentando progresivamente a pesar de la vacunación masiva para impedirla. Los objetivos de este trabajo son: 1) describir la enfermedad del coqueluche desde el punto de vista epidemiológico actual; 2) estudiar las causas de la reemergencia de la enfermedad.
Actualidad epidemiológica del coqueluche en Argentina. Revisión bibliográfica clínica Pediátrica
Dr. Damián Andrés Clemente. Médico Pediatra
Buenos Aires, Argentina
RESUMEN
El Coqueluche es una enfermedad aguda de las vías respiratorias cuya incidencia está aumentando progresivamente a pesar de la vacunación masiva para impedirla.
Los objetivos de este trabajo son: 1) describir la enfermedad del coqueluche desde el punto de vista epidemiológico actual; 2) estudiar las causas de la reemergencia de la enfermedad
La dramática caída de las tasas de infección por Bordetella pertussis a nivel mundial ha sido coincidente con el aumento de la cobertura masiva con la vacuna celular combinada DPT a partir de la década del 40. Sin embargo, la tendencia de las tasas de notificación de coqueluche en nuestro país presentó un punto de inflexión en el año 2002, a partir del cual se incrementó hasta el 2004, donde registró un descenso para ascender nuevamente en el año 2005.
Una de las principales causas de la reemergencia de la enfermedad es el papel de los adolescentes y adultos como reservorio y fuente de contagio, que en parte se debe a la breve duración de la inmunidad otorgada por la vacunación durante la niñez que produce un corrimiento de la incidencia de la enfermedad hacia ese grupo etáreo. Otras posibles causas son: la menor eficacia de las vacunas actuales debido a las diferencias entre formas vaccinales y formas circulantes, la menor utilización de la vacuna pertussis celular debido a su elevada reactogenicidad, y la mayor conciencia de la enfermedad.
INTRODUCCIÓN
El Coqueluche es una enfermedad infectocontagiosa bacteriana aguda de las vías respiratorias cuya importancia ha ido disminuyendo a partir de la incorporación de la vacuna DPT al calendario oficial de vacunación en la década del 40. Sin embargo, continúa siendo un problema de salud pública debido a su persistencia en algunos países, y en otros, con altas coberturas de vacunación, a su reemergencia.
Durante las últimas dos décadas se ha observado un incremento en el reporte de casos de coqueluche a nivel mundial en lactantes y niños inmunizados. En Argentina, el sistema de vigilancia epidemiológica detectó una tendencia ascendente de las tasas de notificación de la enfermedad a partir del año 2002, siendo los más afectados niños menores de 1 año y en segundo término el grupo de 2 a 4 años, a pesar de que los niveles de cobertura de la vacuna contra Bordetella pertussis son considerablemente mayores que en tiempos pasados. Teniendo en cuenta que las tasas de incidencia mostraban una tendencia decreciente en nuestro país desde 1998, el presente trabajo se fundamenta en la búsqueda de las causas que permitieron, en forma directa o indirecta, el resurgimiento de nuevos casos de coqueluche en nuestro país.
DESCRIPCIÓN DE LA ENFERMEDAD
El Coqueluche es una enfermedad infectocontagiosa bacteriana aguda de las vías respiratorias cuya descripción data del siglo XVI.
Etiología
La Bordetella pertussis es el origen de la tos ferina epidémica y causa habitual de la tos ferina esporádica. Bordetella parapertussis es una causa esporádica, aislándose en menos del 5% de los cultivos. Bordetella pertussis y Bordetella parapertussis son patógenos exclusivos del ser humano (y de algunos primates). Otros gérmenes que causan sintomatología similar son el micoplasma, influenza, parainfluenza, enterovirus, virus respiratorios sincitial o adenovirus. Ninguno de estos patógenos es una causa importante de tosferina. 1,2,3
Etiopatogenia
Bordetella es un cocobacilo aerobio, capsulado, Gram negativo. Las diferentes especies comparten un elevado grado de homología en el ADN entre los genes relacionados con la virulencia. Tan sólo B. pertussis expresa la toxina de la tos ferina o toxina pertussis (TP), la proteína más virulenta. La división en serotipos depende los aglutinógenos termolábiles K. De los 14 aglutinógenos existentes, 6 son específicos de Bordetella pertussis. Los serotipos cambian según la región geográfica y a lo largo del tiempo.
Bordetella pertussis produce una serie de sustancias activas biológicamente, muchas de las cuales juegan un papel en la enfermedad y la inmunidad frente a ella. Tras la inhalación de las gotitas de aerosol, la hemaglutinina filamentosa y la pertactina son importantes elementos de anclaje a las células del epitelio respiratorio ciliado. La citotoxinas traqueal, la adenilato ciclasa y la toxina pertussis (TP) parecen inhibir la eliminación del organismo. Se cree que la citotoxina traqueal, el factor dermonecrótico y la adenilato ciclasa son un su mayoría las responsables del daño epitelial local que da lugar a los síntomas respiratorios y facilita la absorción de la toxina pertussis. La toxina pertussis (TP) posee numerosas actividades biológicas (sensibilidad a la histamina, la secreción de insulina, la disfunción leucocitaria), algunas de las cuales pueden explicar las manifestaciones sistémicas de la enfermedad. La toxina pertussis (TP) induce una linfocitosis inmediata en los animales de experimentación redirigiendo a los linfocitos para que permanezcan en la reserva de linfocitos circulantes del torrente sanguíneo. La toxina pertussis (TP) parece jugar un papel fundamental aunque no exclusivo en la etiopatogenia de la enfermedad. 1,2
Epidemiología
Los seres humanos son los únicos huéspedes de B. Pertussis. La transmisión se hace por contacto muy cercano con gotas de aerosol emitidas por los enfermos. Adquieren el trastorno incluso 80% de contactos no vacunados del círculo familiar. Los pacientes presentan mayor contagiosidad en la fase catarral y en las primeras dos semanas después del comienzo de la tos. Los factores que modifican la duración de la transmisibilidad incluyen edad, estado vacunal o episodio previo de tos ferina y terapia antimicrobiana apropiada. 2,3
Clínica
La tos ferina es una enfermedad de 6 semanas de duración que se divide en 3 estadíos: Catarral, Paroxístico y Convalecencia.
Ø Estadío Catarral: Comienza tras un periodo de incubación de 3 a 12 días con síntomas como: Congestión, rinorrea, febrícula, estornudos, epifora e inyección conjuntival.
Ø Estadío Paroxístico: La tos marca su inicio. La tos es inicialmente seca intermitente e irritativa y evoluciona hacia los paroxismos, que constituyen el auténtico sello de la enfermedad. Los lactantes menores de 3 meses de edad no manifiestan los estadios clásicos de la enfermedad. Tras un sobresalto sin importancia como una corriente de aire, una luz, un sonido, una succión o un estiramiento, un lactante de poca edad aparentemente sano comienza a asfixiarse, a respirar con dificultad y agitar las extremidades, acompañado de enrojecimiento facial. El estridor espiratorio puede no ser prominente. Es poco frecuente ver el “reprise” (esfuerzo inspiratorio masivo) en los lactantes menores de 3 meses que se encuentren agotados y no posean la fuerza muscular para crear una brusca presión intratorácica negativa.
Es frecuente observar vómitos tras la tos ferina en cualquier edad de presentación, y es un signo específico que ayuda a establecer el diagnóstico en los adultos y los adolescentes. De igual manera, es común que los pacientes estén agotados con posterioridad a los ataque de tos. El número y la intensidad de los paroxismos aumenta durante una semana (de modo más rápido en los lactantes pequeños) hasta alcanzar una etapa de meseta que dura de días a semanas (más prolongados en lactantes pequeños).
En el punto álgido del estado paroxístico los pacientes pueden sufrir más de una episodio cada hora. Los paroxismos típicos que no ponen en peligro la vida del paciente se caracterizan por:
1) duración menor a 45 segundos,
2) coloración rojiza no azulada,
3) taquicardia,
4) bradicardia (no menos de 60 latidos por minuto en los lactantes)
5) desaturación de oxígeno que se resuelve espontáneamente al finalizar el episodio.
6) expectoración espontánea de tapones de moco,
7) agotamiento postusígeno, sin pérdida del conocimiento.
Ø Estadío de convalecencia: Disminuye el número, la intensidad y la duración de los episodios. Paradójicamente, en los lactantes la tos y el reprise pueden aumentar de intensidad y presentarse de modo más clásico durante este estadio.
Los niños inmunizados presentan un acortamiento de los estadíos, mientras que los adultos no presentan una clínica dividida en estadíos definidos. En los lactantes menores de 3 meses, el estadío catarral dura pocos días o pasa desapercibido hasta que la apnea, el agotamiento o la tos entrecortada anuncian el inicio de la enfermedad. La etapa de convalecencia incluye episodio de tos paroxística intermitente a lo largo del primer año de vida, incluyendo “exacerbaciones” con posteriores enfermedades respiratorias no debidas a recidivas o reinfección por B. pertussis. No hay signos de enfermedad de vías respiratorias bajas. Es frecuente la aparición hemorragias conjuntivales y de petequias en la mitad superior del cuerpo. 1,2,3
Diagnóstico
Se debe sospechar la presencia de tos ferina cuya única sintomatología es la tos, especialmente en ausencia de fiebre malestar o mialgias, exantema o enantema, odinofagia, ronquera, taquipnea, sibilancias y crepitantes. En los casos esporádicos, la definición de caso clínico como tos de 14 días o más con al menos uno de los síntomas de los paroxismos, reprise o vómitos posteriores al ataque de tos, posee una sensibilidad del 81% y una especificidad del 58% previa a la confirmación con cultivos.
Los leucocitos (15.000-100.000/mm3) con linfocitosis absoluta es propia del estadío catarral, las cifras de leucocitosis mayores de 49.000/mm3 son factor de mal pronóstico. 4 Los linfocitos son de tipo B y T y son células pequeñas de apariencia normal, a diferencia de los linfocitos grandes y atípicos de las infecciones víricas. Un aumento de los neutrófilos en términos absolutos es sugerente de otros diagnósticos o de una infección bacteriana secundaria. La tos ferina no cursa con eosinofilia. Se ha descripto la asociación con hiperinsulinemia moderada y con respuesta glucémica reducida a la epinefrina. Es raro el hallazgo de hipoglucemia.
La radiografía de tórax es moderadamente anormal en la mayor parte de los lactantes hospitalizados, con infiltrados o edema perihiliar (con aspecto en mariposa) y atelectasias en grado variable. La consolidación parenquimatosa indica una infección bacteriana secundaria. Ocasionalmente puede cursar con neumotórax, neumomediastino o con enfisema subcutáneo.
Todos los métodos empleados para confirmar la infección por Bordetella pertussis tienen limitaciones en la sensibilidad, la especificidad o la utilidad práctica. El método diagnóstico de elección (gold standard) es el aislamiento de Bordetella pertussis en un medio de cultivo, que posee una especificidad del 100%5 y cuya muestra se obtiene por aspirado nasofaríngeo profundo o con una torunda flexible que se mantiene en la nasofaringe posterior durante 15 a 30 segundos o hasta que el paciente tosa. La inmunofluorescencia directa (IFD) en los aislamientos potenciales con anticuerpos específicos frente a B pertussis y B parapertussis aumentan el rendimiento diagnóstico. Sin embargo, el método más utilizado en la práctica clínica es el análisis de las muestra nasofaríngeas con PCR, que tiene una sensibilidad del 93% y una especificidad del 98% y evita las dificultades del aislamiento mediante cultivo. Además, el uso previo de antibióticos o la obtención de la muestra en etapas avanzadas de la enfermedad no modifica la sensibilidad de la técnica. 5 El inconveniente de la PCR es su utilización en brotes de pertussis, donde su uso masivo puede llevar a un sobrediagnóstico de la enfermedad. 6
La prueba de inmunofluorescencia directa (IFD), cultivo y la PCR en los niños no inmunizados son positivos en los estadíos catarral y paroxístico de la enfermedad. Las pruebas serológicas para la detección de anticuerpos dirigidos a varios componentes del microorganismo en las muestras obtenidas en la fase aguda y de convalecencia son las pruebas diagnósticas más sensibles en los pacientes inmunizados y poseen una utilidad epidemiológica. La elevación de los anticuerpos frente a la toxina de la tos ferina superior a dos desvíos standard por encima de la media de la población inmunizada es el indicador más fiable de infección reciente. 1
Tratamiento
Los objetivos del tratamiento son: disminuir el número de paroxismos, dar los cuidados requeridos y adecuada alimentación, descanso y recuperación sin secuela. Los lactantes menores de tres meses suelen ser hospitalizados casi sin excepción, así como los lactantes de tres a seis meses, a menos que los paroxismos no sean graves y los pacientes de cualquier edad que desarrollen complicaciones. Los lactantes pequeños que haya sido prematuros y los niños con una alteración cardiaca, pulmonar, muscular o neurológica subyacente presentan un riego superior de padecer una forma grave de enfermedad.
Los fines específicos de la hospitalización son:
1) valorar la progresión de la enfermedad y la probabilidad de que se produzcan complicaciones graves, en el pico de la enfermedad,
2) prevenir o tratar las complicaciones y
3) formar a los padres sobre la historia natural de la enfermedad y de los cuidados en el domicilio. 1
Ante la sospecha de tos ferina se instaura tratamiento antibiótico por su beneficio clínico y para frenar la enfermedad. Las opciones son:
- Eritromicina: la dosis utilizada es de 40-50mg/kg/día (máximo 2 g por día) dividida en 4 dosis durante 14 días. En menores de 1 mes no es recomendado por el riesgo relativo de sufrir estenosis pilórica hipertrófica unas 7-10 veces superior.
- Azitromicina: es la droga de elección para el tratamiento del coqueluche en menores de 1 mes. Se administra en una única dosis diaria durante 5 días con la siguiente dosificación:
- < 6 meses: 10 mg/kg por día durante 5 días
- > 6 meses: 10 mg/kg (máximo 500 mg) el primer día, seguido de 5 mg/kg por día (máximo 250 mg) desde el 2ş al 5ş día.
- Claritromicina: no es recomendada en menores de 1 mes porque se desconoce si la droga puede o no aumentar el riesgo de estenosis hipertrófica del píloro. En mayores de 1 mes la dosis recomendada es de 15 mg/kg/día (máximo 1 g/día) dividido en 2 dosis durante 7 días.
- Trimetropina-Sulfametoxazol: es la droga alternativa de elección en mayores de 2 meses con alergia a los macrólidos o que han sido infectados por cepas de Bordetella pertussis resistente a estos. Su uso en menores de 2 meses está contraindicado por el riesgo de desarrollar kernicterus. El esquema utilizado es: TMP 8 mg/kg/día (máximo 320 mg/día) + SMZ 40 mg/kg/día (máximo 1,6 g/día) dividido en 2 dosis diarias durante 14 días.
- Otras drogas: ampicilina, amoxicilina, tetraciclinas, fluorquinolonas y cefalosporinas han mostrado distintos grados de actividad inhibitoria in vitro contra Bordetella pertussis, pero la efectividad clínica de estos agentes no ha sido demostrada, razón por la cual no son recomendados para el tratamiento o profilaxis postexposición del coqueluche. 1,2,7
Complicaciones
Las complicaciones principales de la tos ferina son apneas, infecciones secundarias tales como otitis media y neumonía (factor de mal pronóstico 4) y las secuelas físicas de los accesos de tos intensa. La necesidad de cuidados intensivos y de ventilación asistida suele limitarse a los menores de tres meses. Los factores que provocan la necesidad de intubación y ventilación son la apnea, cianosis y neumonía bacteriana secundaria. El aumento de la presión intratorácica e intraabdominal durante los accesos de tos puede producir hemorragias conjuntivales y esclerales, petequias en el hemicuerpo superior, epistaxis, hemorragias en el sistema nervioso central y en la retina, neumotórax, enfisema subcutáneo y hernias inguinales y umbilicales. Las alteraciones del sistema nervioso central se presentan con frecuencia y son casi siempre por hipoxemia o hemorragia asociada a los accesos de tos o la apnea de los lactantes más pequeños. Las convulsiones se deben a hipoxemia pero puede existir hiponatremia por una secreción excesiva de hormona antidiurética en la neumonía.
Las causas frecuentes de muerte a cualquier edad son el síndrome de distress respiratorio y la neumonía bacteriana. La existencia de neumonía se debe sospechar ante fiebre, taquipnea, dificultad respiratoria entre paroxismos o neutrofilia absoluta. Los patógenos causantes incluyen Staphylococcus aureus, S. pneumoniae y bacterias de la flora orofaríngea. 1,4
PREVENCIÓN
Actualmente se encuentran disponibles 2 tipos de vacunas antipertussis: la celular compuesta por una suspensión de cultivos de microorganismos de Bordetella pertussis inactivada, y la acelular que sólo contiene antígenos (DTPa).
Todos los niños menores de 7 años se hallan expuestos y deben ser vacunados a partir de los 2 meses de edad, hayan o no padecido síndrome coqueluchoso. El esquema regular en niños menores de 1 año consiste en 5 dosis vía intramuscular (IM) de 0,5 ml cada una; las 3 primeras con un intervalo de 4 a 8 semanas, comenzando a partir de los 2 meses de edad; la 4Ş dosis (primer refuerzo) al año de la 3Ş dosis (esquema básico); se aplicará a los 6 años (o ingreso escolar) un 2ş refuerzo (esquema completo). Si la 4Ş dosis se administra entre los 4 y 6 años, no debe aplicarse la dosis al ingreso escolar.
La inmunidad que sigue a la enfermedad es duradera, salvo pocas excepciones de adultos que pueden padecer una segunda crisis. La inmunidad por vacunación es más breve y se agota en 3-5 años. Se registró una eficacia clínica del 70% al 90% en los primeros 3 años luego del esquema básico (4 dosis). 8
Inmunoprofilaxis
Los contactos familiares y otros contactos cercanos de pacientes con coqueluche menores de 7 años de edad, a los que se les ha aplicado por lo menos cuatro dosis de vacuna anticoqueluchosa (DPT o DTPa) deben recibir una dosis de refuerzo de DPT o DTPa, a menos que haya recibido una dosis en los últimos tres años.
Los contactos menores de 7 años que no estén inmunizados o que recibieron menos de 4 dosis de vacuna anticoqueluchosa deben iniciar o continuar la inmunización de acuerdo al calendario. A los niños que recibieron su tercera dosis seis meses o más antes de la exposición, se les debe aplicar la cuarta dosis en ese momento.
Quimioprofilaxis
Administrar a todos los contactos familiares y otros contactos cercanos cualquiera sea la edad o el estado inmunitario eritromicina (40 a 50 mg/kg /día por vía oral, divididos en 4 dosis, dosis máxima 2 g/día), durante catorce días, porque la inmunización que confiere la vacuna no es total y puede no impedir la infección. Se ha comprobado que la eritromicina elimina el estado de portador y es efectiva para limitar la transmisión secundaria.
Para los pacientes que no toleran la eritromicina, la claritromicina (15 mg/kg/día vía oral dividida en 2 dosis, dosis máxima 1 g, durante 1 semana), la azitromicina y la trimetroprima-sulfametoxazol representan otra opción.
Se deben observar constantemente los síntomas respiratorios de todas las personas durante 14 días después de la interrupción del contacto. 2,8
EVOLUCIÓN DEL COQUELUCHE EN LA ARGENTINA A FINALES DEL SIGLO XX
La dramática caída de las tasas de infección por Bordetella pertussis a nivel mundial ha sido coincidente con el aumento de la cobertura masiva con la vacuna celular combinada DPT. Ésta se comenzó a aplicar en la década del 40 del siglo pasado y presenta una eficacia que oscila entre el 70 y 90% y una inmunidad que perdura entre 4 y 10 años.
La importancia del coqueluche, que fue una de las afecciones más comunes de la infancia, ha ido disminuyendo. No obstante, continúa siendo un problema de salud pública debido a su persistencia en algunos países, y en otros, con altas coberturas de vacunación, a su reemergencia. Esta última podría deberse a variaciones de las cepas circulantes con respecto a la vaccinal, en su proteína pertactina y en la toxina pertussis.
En nuestro país, la notificación del coqueluche se realiza de acuerdo con la Ley Nacional Nş 15.465 de Notificación Obligatoria de Enfermedades de 1961, por la cual deben notificarse todo caso sospechoso de tos convulsa. Se define como “caso sospechoso” a la persona con tos persistente durante 14 o más días y al menos uno de los siguientes síntomas: tos en paroxismos, con presentación de estridor inspiratorio y/o vómitos inmediatamente posteriores al ataque, sin otra causa que lo justifique.
La vacuna antipertussis celular se aplica en nuestro país desde la década del 70 junto con los toxoides tetánico y diftérico, como componente de la triple bacteriana DPT, y en noviembre de 1998 se incorpora la vacuna contra Haemophilus influenzae serotipo b para las 4 primeras dosis.
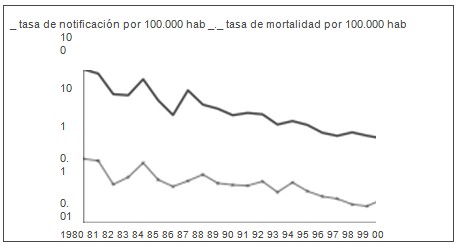
De 1969 hasta 1979 inclusive, la notificación anual de coqueluche en Argentina presenta brotes epidémicos cada 3 años. Durante la década del 80, aunque la tendencia es descendente, todavía se producen brotes con la misma periodicidad pero con menor incidencia y, desde 1990 va descendiendo en paralelismo con el mantenimiento de los valores de la cobertura de vacunación. De 1980 a 1999 inclusive, la tendencia de la mortalidad por coqueluche es claramente descendente, con una curva que concuerda con las notificaciones (Anexo I, Fig. 1)
La vacunación generalizada reduce la posibilidad de adquirir inmunidad inducida por exposición natural durante la niñez, que confiere una mayor y más duradera protección. Este hecho produce un corrimiento de la incidencia hacia adolescentes y adultos. Las personas mayores de 22 años, que no han padecido la enfermedad y por ser mayores de 6 años en 1986 no cuentan con la 5Ş dosis de vacuna antipertussis, presentan mayor susceptibilidad a infectarse y transmitir la enfermedad.
La incidencia futura de las enfermedades endemoepidémicas depende de la tasa básica de reproducción de la enfermedad, que expresa el número de infecciones producidas por cada caso en una población totalmente susceptible y que para el coqueluche es de 15 a 17.
La eficacia de las vacunas actuales, que previenen la enfermedad pero no la infección, no supera el 90%, que es inferior a la proporción crítica de inmunizados necesarios para bloquear la transmisión. Por ello, a pesar que el único reservorio del Bordetella pertussis es el hombre, con las vacunas disponibles no existen expectativas inmediatas de eliminación de la enfermedad.
La producción de vacunas acelulares con componentes purificados de Bordetella pertussis en la década del 90, ha tenido como objetivo la disminución de la frecuencia de las reacciones adversas generales propias de la DPT. Ello abriría la posibilidad de su utilización masiva para la revacunación de adolescentes y adultos en un futuro no lejano, pero estas vacunas no han mejorado su inmunogenicidad. 9
SITUACIÓN ACTUAL EN LA ARGENTINA
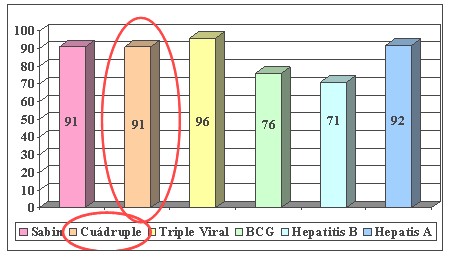
La cobertura nacional con terceras dosis de vacuna cuádruple durante el año 2006 fue del 91%, no alcanzando así la meta deseada del 100% (Anexo I, Fig.2). En ninguna región del país la cobertura de vacunación alcanzó este objetivo:
- En la región Centro, compuesta por las provincias Santa Fe, Córdoba, Buenos Aires, Entre Ríos y CABA, sólo las dos primeras alcanzaron una cobertura del 95%, pero las restantes no llegaron al 90%.
- En la región Cuyo (La Rioja, Mendoza, San Juan y San Luis) la única provincia por debajo del 90% fue San Juan.
- En el Noreste (NEA), formado por Formosa, Chaco, Misiones y Corrientes, las coberturas están por debajo del 95%, alcanzando la provincia de Corrientes sólo un 83%.
- El Noroeste (NOA) es la región con menos coberturas. De las 5 provincias que la componen (Catamarca, Salta, Santiago del Estero, Tucumán y Jujuy) solamente la primera alcanzó una cobertura del 95%, Jujuy cubrió solamente el 80% de su población.
- En la región Sur (Tierra del Fuego, Neuquén, Santa Cruz, La Pampa, Chubut y Río Negro) las coberturas alcanzaron los niveles más altos del país. Tierra del Fuego alcanzó la meta deseada del 100%, Neuquén y Santa Cruz el 98% y las 3 provincias restantes entre el 94 y 95%.
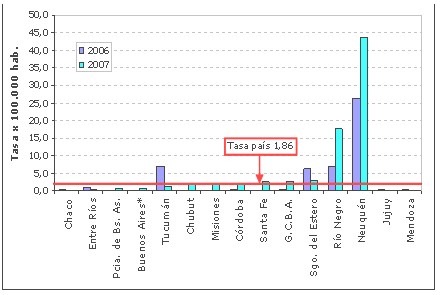
Respecto de la distribución de las tasas de notificación, durante el año 2007 (hasta la semana epidemiológica 25 inclusive) las provincias de Neuquén, Río Negro, Santiago del Estero, Capital Federal y Santa Fe superan la tasa media del país. Tucumán y Santiago del Estero han disminuido con respecto al año anterior, quedando la primera por debajo de la media. (Anexo I, Fig. 3)
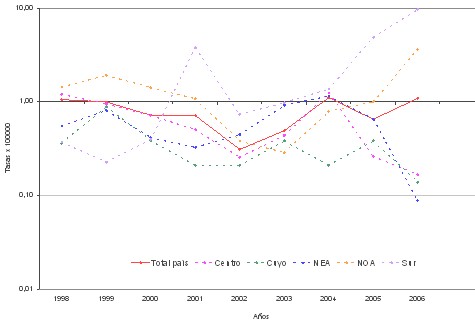
La tendencia de las tasas de notificación de coqueluche en el total del país fue ascendente. Presentó un punto de inflexión en el año 2002, a partir del cual se incrementó hasta el 2004, donde registró un descenso para ascender en el 2005 (Anexo I, Fig. 4). Cada región del país presentó su propia tendencia:
- La región Centro tuvo una dinámica similar a la nacional; en el 2006 Buenos Aires presentó la notificación más baja de la región.
- En la región Cuyo fue descendente, vinculado con la ausencia de notificaciones provinciales en algunos períodos (Mendoza fue la única provincia que notificó casos en el 2006)
- La tendencia en la región NEA también fue descendente, Misiones notificó la tasa más baja en el 2006 y Chaco la más alta de la región.
- En la región NOA fue descendente, presentó un punto de inflexión en el 2003, a partir del cual se incrementó y se mantuvo hasta el 2006. En este año Tucumán y Santiago del Estero estuvieron por encima de la tasa regional, mientras Salta no notificó casos.
- Región Sur: la tendencia fue ascendente. La provincia de Neuquén presentó los valores más altos de la región, superando la tasa regional en el 2006.10
POSIBLES CAUSAS DE REEMERGENCIA DE LA TOS CONVULSA
1.- Eficacia de las actuales vacunas anticoqueluchoides
Algunos estudios han relacionado el incremento del coqueluche con la variación en la respuesta de anticuerpos según las marcas comerciales en circulación, por lo que, de acuerdo a los mismos, estaríamos ante la presencia de algunas vacunas a células enteras menos inmunogénicas.
Cincuenta años atrás, el Medical Research Council, en el Reino Unido, investigó la vacunas pertussis a células enteras, confirmando su eficacia y demostrando la protección variable de cada una de ellas.
En la epidemia ocurrida en Cincinnati en el verano de 1993, se vieron afectados niños que estaban adecuadamente inmunizados, mostrando claramente que la vacuna a células enteras no pudo dar una protección adecuada contra la enfermedad. Observación similar se registró en Québec, Canadá, a partir del año 1990. El 95% de los niños que asistían a guarderías habían recibido por lo menos tres dosis de vacuna anticoqueluche y el 98% de los de la escuela elemental habían recibido como mínimo cuatro dosis, estimándose una efectividad de la vacuna del 61% y 60% respectivamente.
No obstante, los cambios en la efectividad de las vacunas vigentes son difíciles de valorar por la escasez de ensayos clínicos que los avalen. Además, la respuesta de anticuerpos considerada exclusivamente, no resulta definitiva para determinar y evaluar su eficacia. Hay evidencia de que otros mecanismos mediados por células, actuarían para dotar al individuo de una protección completa y duradera. 11
2.- Variación en los factores de virulencia de la Bordetella Pertussis
Existe evidencia de que a pesar de la vacunación la incidencia de pertussis ha aumentado en numerosos países posiblemente debido a diferencias entre formas vaccinales y formas circulantes.
La toxina pertussis y la pertactina son dos factores importantes de virulencia e inmunogenicidad, y existe una correlación entre la protección clínica y la presencia de anticuerpos contra ellas.
Ambas presentan polimorfismo genético. Se observa que existen tipos de toxina pertussis y de pertactina diferentes a las cepas vaccinales y que las están reemplazando gradualmente. 12
Los antígenos P69 de la pertactina y la subunidad 1 (S1) de la toxina pertussis son polimorfos y ambos poseen mutaciones silentes que podrían causar vacunas menos efectivas. Argumentos inmunológicos y moleculares sugieren que la variación de P69 y S1 había sido manejada por selección inmune. 13
3.- Breve duración de la inmunidad
Numerosos trabajos muestran una caída de la protección de la inmunización primaria mayor al 50% a partir de los 6 años. 11 Se ha demostrado un descenso significativo de los títulos de anticuerpos entre 3 y 5 años después de la vacunación o de la enfermedad y falta de protección a los 10 a 12 años. De todas maneras, la vacuna protege contra el desarrollo de manifestaciones graves, aunque no evita el contagio y el padecimiento de formas clínicas menores o inaparentes. 14
En Nashville se midieron los niveles de anticuerpos de toxina pertussis y hemaglutinina filamentosa en 585 muestras de suero de individuos sanos entre 1 y 65 años de edad. Los resultados mostraron una elevación en los títulos de anticuerpos en el grupo de 4 a 6 años, coincidiendo con la edad de administración de una dosis de refuerzo de DTP. Un segundo pico se observó en el grupo de 13 a 17 años. Esto sugirió que la infección era frecuente durante los años de la adolescencia, probablemente por mayor susceptibilidad.
Esto no sólo resalta la necesidad de mantener el esquema completo de inmunización antipertussis con las tres dosis iniciales y los dos refuerzos, sino también la conveniencia de incorporar la vacuna pertussis acelular para los niños mayores de 7 años. 11
4.- Papel de los adolescentes y adultos en los brotes epidémicos
Anteriormente, la mayoría de los niños adquirían la enfermedad de sus hermanos y otros niños enfermos, pero en la actualidad los adultos con una infección no reconocida son la principal fuente de infección de neonatos y niños pequeños, transformándose en el mayor reservorio para la transmisión de pertussis.
En los adolescentes y adultos la infección se manifiesta con cuadros leves, atípicos o en forma asintomática. En algunas oportunidades, lo hace con tos persistente de más de 21 días, acompañada de alteraciones urinarias y pérdida de peso, de la concentración y de la memoria. En los casos más graves se han descripto complicaciones como hernia inguinal y umbilical, fracturas de costillas, tos sincopal y convulsiones.
De ahí la importancia de contar con vacunas antipertussis más seguras que puedan utilizarse en este grupo erario. La vacuna acelular sería una vacuna apropiada para ser utilizada en todas las edades: se considera que una dosis de refuerzo en los adultos, por ejemplo cada 10 años, podría ser efectiva para disminuir la circulación y lograr erradicación de la enfermedad. 11
5.- Elevada reactogenicidad de la vacuna pertussis celular. Eficacia de vacuna acelular
Sabemos que la incidencia de pertussis es 10 a 100 veces menor en países donde las tasas de cobertura vaccinal se mantienen elevadas en relación con los países que interrumpieron los programas de inmunización como consecuencia de movimientos en contra de las vacunas.
Como consecuencia de la preocupación de algunos países en relación con la reactogenicidad de la vacuna a células enteras 11, los fabricantes de vacunas utilizaron técnicas de cultivo como intento para disminuir la toxicidad. En 1979, en Suiza, esta tendencia llevó a una vacuna inefectiva. En Estados Unidos es también conocido que el intento llevó a una menor reactogenicidad. Además, 2 de los 4 primeros componentes de la vacuna pertussis acelular disponibles en Estados Unidos han tenido poca efectividad. Sin embargo, a pesar del uso de muchas “vacunas pobres” por un periodo de 10 años, existe escasa evidencia científica que esto haya contribuido al resurgimiento de notificaciones de pertussis en Estados Unidos. 15
Japón fue el primero en aprobar seis vacunas acelulares en 1981. Estados Unidos lo hizo en 1991 y 1992, combinándola con toxoide diftérico y tetánico para la cuarta y quinta dosis. A partir de 1996 fueron aprobadas tanto para la inmunización primaria como para los refuerzos.
Estas vacunas acelulares contienen toxina pertussis detoxificada por ingeniería genética, peróxido de hidrógeno, glutaraldehído o formaldehído, asociado a otros inmunógenos bacterianos como son la hemaglutininas filamentosas, aglutinógenos o proteínas de fimbrias y pertactina. Contienen mínima o nula cantidad de endotoxina.
La eficacia clínica es mayor a 84%. Tiene un claro perfil de seguridad, con una reducción mayor al 50% en las reacciones locales y hasta un 75% en las reacciones sistémicas (especialmente en la dosis de refuerzo) cuando se las compara con la vacuna antipertussis a células enteras.
La menor reactogenicidad, la eficacia clínica demostrada y la posibilidad de combinarse con otros inmunógenos, permitiría bajar los costos en salud, simplificar los esquemas actuales de inmunización y mejorar las tasa de cobertura. 11
6.- Mayor conciencia de la enfermedad
El moderado aumento en el reporte de pertussis durante las últimas 2 décadas es atribuible a la gran conciencia acerca de la existencia y en particular al reconocimiento de la enfermedad atípica en adolescentes y adultos. El estudio de vacunas celulares como acelulares ha llevado a conocer más sobre pertussis y su epidemiología. Como resultado de esto ha habido trabajos sobre pertussis que han llevado a un estado de mayor alerta. La mayor concientización acerca de pertussis y el conocimiento conseguido en el estudio de vacunas acelulares ha conducido a mejores métodos diagnósticos de la infección.
Actualmente, el cultivo de pertussis se está realizando mejor. La PCR está ampliamente difundida y la enfermedad en adolescentes y adultos puede ser diagnosticada por serología. 15
CONCLUSIONES
A pesar de la vacunación para prevenirla, la tos convulsa continúa siendo un problema de salud pública debido a su persistencia en algunos países, y en otros, con altas coberturas de vacunación, a su reemergencia. Es una enfermedad aún presente, afectando principalmente a la población de lactantes pequeños con alta morbimortalidad, pero también a los adolescentes y adultos que han perdido el efecto de la vacunación inicial.
Una de las principales causas de la reemergencia del coqueluche es el papel de los adolescentes y adultos en la transmisión de la enfermedad debido a la breve duración conferida por las vacunas utilizadas actualmente. Hay que recordar que este grupo etáreo, a pesar de no padecer la enfermedad o bien tener un clínica muy solapada y atípica, son un gran reservorio de la Bordetella pertussis y, por tal motivo, es importante contar con vacunas más seguras que puedan ser utilizadas en este grupo. Pertussis acelular sería una buena opción para ser utilizada en todas las edades.
ANEXO I
Fig. 1.- Tasa de notificación y de mortalidad por coqueluche por 100.000 habitantes, en escala semilogarítmica. Argentina 1980-2000.
Fuente: Evolución de la coqueluche en la Argentina a finales del siglo XX. Medicina (Buenos Aires).
Fig. 2.- Cobertura de las vacunas del calendario nacional, diciembre 2006.
Fuente: UNAMOS. Dirección Epidemiológica. Ministerio de Salud
Fig. 3.- Distribución de las tasas de notificación de coqueluche por 100.000 habitantes según provincias. Argentina, semana epidemiológica 25 de 2006-2007.
Fuente: UNAMOS. Dirección Epidemiológica. Ministerio de Salud
Fig. 4.- Tendencia de las tasas de notificación de coqueluche por 100.000 habitantes según regiones hasta la semana epidemiológica 25. Argentina, 1998-2006.
Fuente: UNAMOS. Dirección Epidemiológica. Ministerio de Salud
BIBLIOGRAFÍA
1. Nelson: Tratado de Pediatría. 17Ş edición. Madrid: Elsevier España, 2004:908-912
2. Pickering, Baker Overturf, Prober. Red Book: Enfermedades Infecciosas en Pediatría. 26Ş edición. Buenos Aires: Médica Panamericana, 2003: 642
3. Mandell G, Bennett J, Dolin R. Especies de Bordetella. Enfermedades infecciosas principios y prácticas. 2002; 2: 2932-2943
4. Mikelova y col. The Journal of Pediatrics: Predictors of death in infants hospitalizad with Pertussis: a case-control study of 16 pertussis death in Canada. Canada. 2003: 576-581
5. Perret P., Vial Claro P, Viviani T y col. Etiología del síndrome coqueluchoídeo y rendimiento de las técnicas para el diagnóstico de Bordetella pertussis en pacientes hospitalizados. Rev. chil. Infectol. 1999; 16(1): 17-26
6. Lievano y col. Journal of Clinical Microbiology: Issues Associated with and Recommendations for Using PCR to Detect Outbreaks of Pertussis. 2002: 2801-2805
7. CDC. Recommended Antimicrobial Agents for the Treatment and Postexposure Prophylaxis of Pertussis. 2005; 54 (Nş RR-14): 1-13.
8. Normas Nacionales de Vacunación, Ministerio de Salud de la Nación. 2003/2004: 51-59
9. Riva Posse, C. A; Miceli, I. N. Evolución de la coqueluche en la Argentina a finales del siglo XX. Medicina (Buenos Aires). 2005; 65: 7-16.
10. UNAMOS. Dirección de epidemiología. Ministerio de Salud de la Nación. Perfil de salud de la población: Sala de Situación de Salud 2007
11. Abate, H. Un brote epidémico de coqueluche revaloriza la vacuna antipertussis. Arch.argent.pediatr. 2002; 100(1)
12. Frits, Mooi y col. Variation in the Bordetella pertussis Virulence Factors Pertussis Toxin and Pertactin in Vaccine Strains and Clinical Isolates in Finland. Infection and Immunity.1999; 67 (6): 3133-3134.
13. Frits, Mooi, Hans Van Oirschot y col. Polymorphism in the Bordetella pertussis Virulence Factores P.69/Pertactin an de Pertussis Toxin en the Netherlands: Temporal Trends and Evidence for Vaccine-Driven Evolution. Infection and Immunity. 1998: 670-675
14. Romano, Quintana, M. de Daher, Bogni y col. Brote de coqueluche en Esquel. Arch.argent.pediatr. 2002; 100(1)
15. Cherry, J. The Science and Fiction of the “Resurgence” of Pertussis. Pediatrics 2003; 112: 405-406.