Se realizó un estudio observacional descriptivo de corte transversal con el objetivo de determinar la frecuencia de fragilidad así como la caracterización de esta en la población adulto mayor perteneciente al consultorio popular Valle Hondo, Parroquia José Gregorio Bastidas, Municipio Palavecino, estado Lara, donde el universo estuvo representado por 510 adultos mayores residentes de la comunidad “Valle Hondo”, quedando una muestra de 308 adultos de 60 años y más de edad que estaban dispensarizados en dicha unidad asistencial, posterior al análisis según los criterios de inclusión.
Fragilidad en el adulto mayor
Dra. Magaly Catarí Sánchez. Especialista en Medicina General Integral. Consultorio Popular Valle Hondo. Municipio Palavecino. Estado Lara.
Dr. Eugenio Mario de Zayas Alba. Especialista en Medicina Interna y Terapia Intensiva. Profesor Asistente. Centro Médico de Diagnóstico Integral. “Hermanos Quinteros” Municipio Iribarren. Estado Lara. Ce:
Dra. Johanna Carolina Meza Aldazoro. Médico Cirujano. Hospital “Dr Rafael Antonio Gil” Município Crespo. Estado Lara.
RESUMEN
Se realizó un estudio observacional descriptivo de corte transversal con el objetivo de determinar la frecuencia de fragilidad así como la caracterización de esta en la población adulto mayor perteneciente al consultorio popular Valle Hondo, Parroquia José Gregorio Bastidas, Municipio Palavecino, estado Lara, donde el universo estuvo representado por 510 adultos mayores residentes de la comunidad “Valle Hondo”, quedando una muestra de 308 adultos de 60 años y más de edad que estaban dispensarizados en dicha unidad asistencial, posterior al análisis según los criterios de inclusión.
El estudio se desarrolló en el período comprendido entre Julio a Diciembre del año 2008. Se incluyeron todos los pacientes que una vez efectuado el diagnostico inicial clasificaron como adulto mayor (AAMM) previo consentimiento por escrito de participar en la investigación. Se les aplicó una encuesta diseñada por los investigadores así como los Índices de Katz, además del Índice de Lawton y Brody. A todos los datos se les calculó las frecuencias absolutas y porcentajes, los mismos fueron distribuidos y representados en tablas. Los resultados arrojados determinaron cinco criterios de fragilidad: sin ingresos económicos recientes; sin participación en actividades culturales, sociales o recreativas dentro de la comunidad; comorbilidad; nivel de escolaridad y polifarmacia. Dentro de las conclusiones arrojadas está que predominaron las edades comprendidas de 60-69 años de sexo femenino, estado civil casados, con nivel de escolaridad primaria terminada y sin diferencia significativa los jubilados y amas de casa, la comorbilidad mayormente obedeció a déficit visual e hipertensión arterial y existió fragilidad de los adultos mayores.
Palabras clave: Fragilidad, Adulto mayor, índice de medición
INTRODUCCIÓN
El número de personas que en el mundo rebasa la edad de 60 años, aumentó en el siglo XX de 400 millones en la década del 50, a 700 millones en la década del 90; estimándose que para el año 2025 existirán alrededor de 1 200 millones de ancianos (1). También se ha incrementado el grupo de los "muy viejos", o sea los mayores de 80 años de edad, que en los próximos 30 años constituirán el 30% de los adultos mayores (AAMM) en los países desarrollados y el 12% en los llamados en vías de desarrollo (1,2).
El proceso de transición demográfica que tiene lugar difiere entre países. La Organización Mundial de la Salud ha considerado las tasas de natalidad, mortalidad y crecimiento natural para establecer los criterios que permiten clasificarlos en cuatro grupos de transición:
• Incipiente: tasa de natalidad alta, mortalidad alta, crecimiento natural moderado (2,5%).
• Moderada: tasa de natalidad alta, mortalidad moderada, crecimiento natural alto (3,0%).
• Completa: tasa de natalidad moderada, mortalidad moderada o baja, crecimiento natural moderado (2,0%).
• Avanzada: tasa de natalidad moderada o baja, mortalidad moderada o baja, crecimiento natural bajo (1,0%).
Entre los países con transición avanzada se encuentran, por ejemplo, Japón, Italia y Grecia. En Las Américas se encuentran Argentina, Bahamas, Barbados, Canadá, Chile, Estados Unidos, Jamaica, Martinica, Puerto Rico y Uruguay, Cuba entre otros (3). En este último país toda persona que alcanza los 60 años de edad y los supera es considerada un adulto mayor (AAMM).
El reto social que el proceso de transición demográfica representa para las naciones, se debe a las grandes necesidades que genera desde el punto de vista económico, biomédico y social. Su repercusión sobre el sistema de salud radica en que son los ancianos los mayores consumidores (relativos o absolutos) de medicamentos y servicios de salud (4-6). A nivel estatal representa un considerable aumento de los gastos para la Seguridad y la Asistencia Social. De la misma manera que el envejecimiento transforma sustancial y progresivamente la situación de salud individual, también influye sobre la estructura y la dinámica de la familia como célula básica de la sociedad.
El ancestral interés de los humanos por vivir el mayor número de años posible, unido al creciente desarrollo de la ciencia y la técnica, sustentan la tendencia actual que considera que si importante es vivir más años, es esencial que estos transcurran con la mejor calidad de vida posible. La problemática del anciano adquiere primordial importancia y factor decisivo en las investigaciones médicas y sociales (7-10). Las investigaciones sobre el tema se dirigen ya no sólo a los aspectos relacionados con el proceso “fisiológico” de envejecer; también se pretende conocer aquellas condiciones que colocan al adulto mayor (AAMM) en una situación de riesgo, o potencian la disminución progresiva de la homeostasis y de la capacidad de reserva inherentes al envejecimiento. Es de destacar que aunque la edad constituye un elemento importante, se considera insuficiente como criterio aislado para evaluar, cuantificar y definir las necesidades de una persona mayor enferma (11).
En lo que concierne a la especie humana se reconocen tipos diferentes de envejecimiento, entre los que sobresalen el individual y el demográfico o poblacional. El envejecimiento individual es el proceso de evolución -hasta ahora irreversible- que experimenta cada persona en el transcurso de su vida mientras que el envejecimiento poblacional es el incremento del número de adultos mayores (AAMM) con respecto al conjunto de la población a que pertenecen. Esta dualidad de interpretaciones hace que el análisis del envejecimiento deba hacerse en 2 planos diferentes: el social -con implicaciones y dimensiones del micromundo y macromundo y el individual (12).
El proceso de envejecimiento humano individual es el resultado de la suma de dos tipos de envejecimiento: el primario, intrínseco o per sé y el secundario (13). El envejecimiento primario es el proceso o grupo de procesos responsables del conjunto de cambios observados con la edad en los individuos de una especie y no relacionados con la presencia de enfermedad. Su investigación se centra en los mecanismos genéticos, moleculares y celulares que intervienen en el proceso de envejecimiento y que, de expresarse adecuadamente, condicionan lo que se ha denominado “envejecimiento con éxito” (succesful aging) (14,15).
El envejecimiento secundario hace referencia al que se produce en los seres vivos cuando son sometidos a la acción de fenómenos aleatorios y selectivos, que ocurren a lo largo del tiempo de vida y que interaccionan con los mecanismos y cambios propios del envejecimiento primario para producir el “envejecimiento habitual” (usual aging). Los principales representantes de este envejecimiento secundario son los problemas de salud de carácter crónico y los cambios adaptativos para mantener la homeostasis del medio interno. Su investigación abarca tanto la causa, prevención, desarrollo, manifestación, pronóstico y tratamiento de la enfermedad y de sus consecuencias, como lo relacionado con hábitos y estilos saludables de vida (16).
Sea cual sea el tipo de envejecimiento considerado, la característica fundamental común a cualquiera de ellos es la pérdida de la reserva funcional, que condiciona una mayor susceptibilidad a la agresión externa al disminuir los mecanismos de respuesta y su eficacia para conservar el equilibrio del medio interno (17). Esta disminución de la respuesta se manifiesta inicialmente sólo bajo circunstancias de intenso estrés para luego pasar a manifestarse ante mínimas agresiones. Según se pierde la reserva funcional la susceptibilidad es mayor, aumentando la posibilidad de que cualquier noxa causal desencadene en pérdida de función, discapacidad y dependencia (13,18).
El proceso normal de envejecimiento produce cambios en la homeostasis y en la reserva, aumentando la vulnerabilidad a presentar enfermedades crónicas y degenerativas. Lo que sumado a predisposición genética, estilos de vida inadecuados y condiciones socio-económicas precarias y ambientales nocivas, hace que el estado de salud funcional de la persona mayor aumente el riesgo de transitar desde la independencia a la dependencia.
En la vejez, la expresión de las enfermedades, suele ser más larvada y los síntomas se modifican, por ejemplo, aumenta el umbral del dolor, cambia la regulación de la temperatura y el balance hidroelectrolítico, se modifican los mecanismos compensatorios como taquicardia y polipnea. Incluso en algunas ocasiones, existiendo compromiso, los signos y síntomas clásicos aparecen normales.
Los adultos mayores (AAMM) a los 80 años, aún en los mejores sistemas de salud, pueden presentar hasta tres enfermedades crónicas. De este modo la comorbilidad, en el grupo de adultos mayores (AAMM), dificulta establecer diferencia entre el grupo de sanos o enfermos, dado que en su gran mayoría las personas mayores presentarán alguna enfermedad crónica o degenerativa.
Lo que en realidad marcará la diferencia es si esta enfermedad u otra condición física, psíquica o social han favorecido el Estado de Salud Funcional o llevado al compromiso del Estado de Salud Funcional.
Es así como una de las primeras manifestaciones de enfermedades en el adulto mayor (AAMM) se produce a través de alteraciones de la funcionalidad. Esta se constituye, en el signo de alerta más importante. De aquí la importancia fundamental de la medición permanente de la funcionalidad en el adulto mayor (AAMM) (19).
Aunque no se puede dar una definición única al significado de adulto mayor (AAMM) o anciano, la palabra hace referencia a la suma de cambios que suceden a un individuo con el paso del tiempo, en una relación entre la edad cronológica y los cambios biológicos, sociales y económicos. Sin embargo, no existe una medida segura y absoluta del envejecimiento, ya que cada organismo cambia de manera individual, y aunque es un proceso universal, irreversible y progresivo, se necesitan mecanismos de evaluación y estrategias específicas organizativas de la población anciana desde los diferentes abordajes, para su atención en salud. La Organización Mundial de la Salud (OMS), define salud como el “bienestar físico, mental y social, de los individuos”, resaltando que no sólo es la ausencia de enfermedad. En los adultos mayores (AAMM) la salud es definida como la capacidad para atenderse a sí mismo y desenvolverse en el seno de la familia y la sociedad, la cual permite desempeñar sus actividades de la vida diaria por sí solo (20).
En lo referente a la fragilidad, comúnmente asociada con la edad, incluye varias características. Los adultos mayores (AAMM) frágiles son débiles, a menudo tienen muchos problemas médicos complejos, tienen menor habilidad para vivir de forma independiente, pueden tener habilidades mentales reducidas y con frecuencia requieren de ayuda para sus actividades cotidianas (vestirse, comer, ir al baño, movilidad). La mayoría de los adultos mayores (AAMM) frágiles son mujeres (en parte debido a que las mujeres viven más que los hombres), tienen más de 80 años y a menudo reciben cuidados de un hijo adulto. Debido a la rápida tasa de crecimiento de la población de 65 años de edad o mayor, el número de personas mayores frágiles aumenta cada año (21).
La mayoría de los autores concuerda en que la fragilidad es un estado asociado al envejecimiento, que se caracteriza por una disminución de la reserva fisiológica o lo que se ha llamado un estado de homeoestenosis. Este estado se traduciría en el individuo en un aumento del riesgo de incapacidad, una pérdida de la resistencia y una mayor vulnerabilidad a eventos adversos manifestada por mayor morbilidad y mortalidad (22).
A pesar de la claridad conceptual de las definiciones anteriores la dificultad es lo inespecífico de ellas, ya que no podemos ignorar el hecho de que el envejecimiento en sí, es un proceso de deterioro también caracterizado por una vulnerabilidad aumentada y una viabilidad disminuida que se da en el tiempo y que progresivamente disminuye la reserva fisiológica. Otra característica del envejecimiento es su heterogeneidad, que resulta de interacciones complejas entre los factores genéticos y ambientales, llevando a una variabilidad individual de edad fisiológica que no coincide exactamente con la edad cronológica y la presencia de la comorbilidad (efecto de una enfermedad o enfermedades en un paciente cuya enfermedad primaria es otra distinta) y discapacidad.
El envejecimiento biológico, los hábitos tóxicos, las patologías agudas y crónicas, la nutrición inadecuada, la inactividad, el inmovilismo y el reposo en cama, los factores sociales y económicos: condiciones de la vivienda, soledad, nivel educativo, pobreza, aumentan el riesgo de fragilidad. De especial relevancia son los factores modificables como la inactividad. La inactividad produce cambios a nivel del sistema musculoesquelético (pérdida de hasta un 3% diario de la fuerza muscular, descalcificación ósea acelerada), cardiovascular (reducción de 150 ml de volumen plasmático/día) y respiratorio (reducción de la PO2), entre otros. En la actualidad, tres de cada diez personas mayores de 65 años que se encuentran hospitalizadas desarrollan algún tipo de incapacidad funcional que no presentaban cuando fueron ingresadas, como resultado de la inactividad a que les obliga la atención hospitalaria convencional (camas altas, barandillas, cateterizaciones prolongadas). El contacto del anciano con el sistema sanitario genera dependencia, y en un momento en el que se está hablando tanto de este asunto con la aprobación de la ley de dependencia, resulta fundamental insistir en que el objetivo de la atención a los mayores es prevenir esta situación (23).
En la práctica clínica, la debilidad de las personas mayores es frecuentemente descrita por cambios como son discapacidad, presencia de comorbilidades y fragilidad, lo cual, hace más vulnerable al adulto mayor (AAMM) y se ve la necesidad de que sea asistido. Generalmente estas tres condiciones se encuentran asociadas.
La discapacidad se denomina como una pérdida paulatina de las habilidades mentales, lo cual, es una limitante para el desempeño de las actividades cotidianas. Mientras que la fragilidad, se caracteriza por múltiples patologías como son bajo peso, fatiga, dolor muscular, poca energía, disminución de respuesta motora, además de una lenta reacción cognitiva. Esto en conjunto, crea un círculo vicioso, en donde en ocasiones es necesaria la intervención médica e incluso la hospitalización.
Si oportunamente se somete a cuidados y rehabilitación, el adulto mayor (AAMM) es capaz incluso de cuidarse por sí mismo, aunque es recomendable una vigilancia, de esta forma puede continuar con sus actividades cotidianas y vivir un poco de independencia, características que elevan su calidad de vida.
En Canadá, en un cuestionario a través del cual se evalúa al adulto mayor (AAMM), se integran criterios como capacidad cognitiva, motivaciones, capacidad de comunicación, movilidad y equilibrio, integridad del sistema digestivo, capacidad sensorial, sueño y descanso, estado nutricio e integración social.
Por otra parte, también es común encontrar una elevación de marcadores serológicos como son la proteína C reactiva y citoquinas como la interleucina, que en conjunto incrementa los procesos de inflamación y coagulación, lo cual provoca mayores enfermedades crónicas, por ello, estos marcadores biológicos deberían integrarse como parte de una evaluación preventiva.
La fragilidad y la incapacidad son entidades clínicas asociadas a la vejez, los mecanismos de origen aún no se conocen con exactitud y tampoco hay un acuerdo con su definición. Lo que es cierto, es que cuando estas entidades clínicas se asocian, la calidad de vida del adulto mayor (AAMM) disminuye, pues depende de otros, aún en sus cuidados básicos, situación que puede llevar al adulto mayor (AAMM) a una depresión mayor (24).
Habitualmente, en la atención al anciano se utilizan numerosos instrumentos y escalas para valorar la dependencia. Sin embargo, si lo que se pretende es evaluar fragilidad y, por lo tanto, dimensionar un estadio previo a la aparición de incapacidad deberían utilizarse instrumentos que fueran capaces de realizar la medición de la reserva funcional de un individuo. En los últimos 25 años se han propuesto numerosos criterios para diagnosticar la fragilidad. Todos inciden en la competencia del aparato locomotor como puerta de entrada hacia la fragilidad. Entre los numerosos marcadores de fragilidad propuestos, se repite con frecuencia la fuerza de prensión. La fuerza de prensión puede ser un buen indicador de fragilidad. La pérdida de fuerza de prensión se asocia con el incremento de la edad cronológica pero, independientemente de esta relación, es un marcador potente de discapacidad y morbimortalidad. Si tuviéramos que optar por un único marcador para llevar a cabo el diagnóstico de fragilidad en la práctica clínica diaria, muy probablemente y a la espera de definir marcadores biológicos que se alterarían de forma temprana desde las fases preclínicas de la fragilidad (mediadores solubles de la respuesta inflamatoria, hormonas, radicales libres, antioxidante y macro y micronutrientes), éste sería la velocidad de la marcha. La disminución de la velocidad de la marcha es una manifestación preclínica de fragilidad física, lo cual nos da opción de poder intervenir sobre el anciano frágil antes de que se establezca la discapacidad. La velocidad de la marcha debiera incorporarse a la evaluación sistemática del anciano frágil o con sospecha de serlo (23).
Para ser considerada frágil, una persona debe tener 3 o más características de las que se nombran a continuación: poca actividad física, debilidad muscular, funcionamiento más lento, fatiga o poca resistencia y pérdida de peso involuntaria. Las personas que son frágiles tienen más propensión a volverse discapacitadas, a ser hospitalizadas y a tener problemas de salud. Los adultos mayores (AAMM) frágiles son más propensos a desarrollar infecciones debido a que su sistema inmunológico no funciona tan bien como el de los adultos mayores (AAMM) sanos. Las infecciones simples pueden causar más daño, hasta la muerte, en personas mayores frágiles que en individuos de la misma edad que son sanos. La desnutrición es también común entre los adultos mayores (AAMM) frágiles. La pérdida de masa muscular (más de la normal con el envejecimiento sano) puede derivarse de una dieta baja en proteínas. Debido a la incapacidad de planear y preparar sus propios alimentos, los individuos mayores frágiles pueden no consumir suficiente proteína y calorías para mantener su peso corporal y su salud (21).
Este estudio se enmarca en la rama Geriátrica de la Medicina, la cual se ocupa de la atención integral del adulto mayor (AAMM), en la salud y enfermedad considerando aspectos clínicos terapéuticos, preventivos y rehabilitación precoz existen diversos instrumentos para la realización de evaluaciones físicas, psíquicas, sociales y funcionales.
En lo que respecta a la valoración funcional, ésta determina la capacidad que tiene un individuo de auto-cuidarse en su entorno y está influenciado por su salud física, mental y social. El término funcional se utiliza más, para dentro de la esfera física identificar qué grado de independencia se alcanza en las actividades de la vida diaria (AVD). Permite distinguir:
• Grado de autonomía: capacidad del sujeto de decidir por sí mismo su conducta, la orientación de sus actos y la realización de diversas actividades.
• Grado de dependencia: necesidad de asistencia para realizar ciertos actos.
La funcionalidad es el mejor elemento de predicción pronostica en personas de edad avanzada debilitadas y su evaluación seriada, proporciona la forma más útil de monitoreo del estado de salud. Su utilidad se relaciona con la posibilidad de institucionalización, mortalidad, sospecha de patología, diagnóstico poblacional y planificación de acciones rehabilitadoras, marcando límites hasta los que pueden llegar las posibilidades psicofísicas y sociales del individuo. Hay escalas que usadas racionalmente permiten lenguaje común y medición de capacidad en:
• Actividades básicas de la vida diaria (ABVD): Fundamentales para el autocuidado. Algunas escalas utilizadas son el Índice de Katz y la escala de Barthel.
• Actividades instrumentales de la vida diaria (AIVD): Miden capacidad de adaptarse al medio ambiente, refiriéndose a las tareas necesarias para mantener una vida doméstica independiente. Requieren combinación de desempeño físico y cognitivo. Algunas escalas: Cuestionario de actividades funcionales Pfeffer, Índice de Lawton y Brody.
• Actividades avanzadas de la vida diaria: mide actividades aún más complejas, como son la posibilidad de viajar, realizar ejercicio físico de cierta intensidad, hobbies, etc (25).
Para efectos de esta investigación, se utilizaron el Índice de Katz y el Índice de Lawton y Brody para poder medir el nivel de fragilidad del adulto mayor (AAMM) en la comunidad de Valle Hondo del Municipio Palavecino en el Estado Lara.
El Índice de Katz consiste en una escala de evaluación de las actividades básicas de la vida diaria (ABVD), donde se da una puntuación de tipo ordinal desde la “A” para el grupo que es totalmente independiente hasta la “G” para el grupo totalmente dependiente; evalúa las siguientes Actividades básicas de la vida diaria (ABVD): bañarse, vestirse, uso del retrete, movilizarse, continencia y alimentación (26).
En lo que respecta al Índice de Lawton y Brody, publicada en 1969, fue desarrollada en el Centro Geriátrico de Filadelfia, para población anciana, institucionalizada o no, con objeto de evaluar autonomía física y Actividades instrumentales de la vida diaria (AIVD). La escala de Lawton es uno de los instrumentos de medición de Actividades instrumentales de la vida diaria (AIVD) más utilizado internacionalmente y la más utilizada en las unidades de geriatría de España, sobre todo a nivel de consulta y hospital de día. Valora 8 ítems (capacidad para utilizar el teléfono, hacer compras, preparación de la comida, cuidado de la casa, lavado de la ropa, uso de medios de transporte, responsabilidad respecto a la medicación y administración de su economía) y les asigna un valor numérico 1 (independiente) ó 0 (dependiente). La puntación final es la suma del valor de todas las respuestas. Oscila entre 0 (máxima dependencia) y 8 (independencia total) (27).
De acuerdo al planeamiento anteriormente, se decidió realizar esta investigación, con el propósito de incrementar los conocimientos acerca de la frecuencia del anciano frágil además de las características de los adultos mayores (AAMM) frágiles; para ello, se empleó un instrumento de recolección de información (encuesta) donde el investigador además de utilizar el Índice de Katz(26) y el Índice de Lawton y Brody (27); se establecieron variables como: convivencia, situación económica, psicomotricidad gruesa (frecuencia de caídas), enfermedades crónicas y polifarmacia; lo cual permitió medir el nivel de fragilidad en la población de adultos mayores (AAMM) de la comunidad de Valle Hondo, Municipio Palavecino, Estado Lara, Venezuela. Además de brindar información válida para la planificación de recursos y servicios locales, así como la toma de decisiones y el establecimiento de prioridades en cuanto a atención de grupos específicos.
Este estudio viene aunado a la necesidad de realizar un análisis de la fragilidad a estos pacientes, debido a que en primer lugar son la población más concurrida en el Consultorio Barrio Adentro de la comunidad de Valle Hondo, y, en segundo lugar, ya que se estableció con el Análisis de Situación de Salud en el año 2007 en dicha comunidad, que según el Índice de Rocet calculado en 16,44%, dicha población corresponde a una “muy avejentada”; visualizándose en la Pirámide Poblacional, donde su base junto con su vértice son prácticamente iguales.
Esto será posible si con el estudio se logra responder las siguientes interrogantes:
• ¿Cuál es la magnitud de la fragilidad en la población anciana de la comunidad de Valle Hondo aplicando el Índice de Katz y el Índice de Lawton y Brody?
• ¿Cuáles son las principales características de la fragilidad en los ancianos de la comunidad de Valle Hondo?
La formulación de la segunda interrogante tiene como base una hipótesis que lleva implícito la necesidad de su contrastación y que puede ser definida como sigue:
La presencia de la fragilidad en los ancianos de la comunidad de valle Hondo es una fusión de un conjunto de variables biológicas, psicológicas y sociales, que constituyen factores de riesgo de ésta, de variada intensidad en su aparición, entre los cuales se incluyen: la edad avanzada, la baja escolaridad, las enfermedades crónicas, la polifarmacia, los sentimientos de soledad, la ausencia de confidentes, la sensación de inactividad, la inadaptación a la jubilación, la pérdida de roles sociales, la insatisfacción con actividades cotidianas y las condiciones materiales de vida inadecuadas.
MARCO TEORICO
El envejecimiento humano es un fenómeno universal e inevitable. Etimológicamente, vejez (derivado de viejo) procede del latín veclus, vetulusm, que a su vez, viene definido por la persona de mucha edad. Así, todos estos fenómenos (viejo, vejez y envejecimiento), en principio, hacen referencia a una condición temporal y concretamente a una forma de tener en cuenta el tiempo y la consecuencia del tiempo en el individuo, es decir, a la edad, con frecuencia se considera que es la edad cronológica del individuo la que marca la vejez. Con base en la edad cronológica, B. Neugarten establece dos categorías de vejez: los jóvenes viejos, que abarcaría de los 55 a los 75 años y la de viejos viejos que se situaría a partir de los 75 años. Cuando se habla de vejez siempre se entra en el tema de las edades. Delimitar una edad tiene importancia, sobre todo, a efectos de los estudios epidemiológicos y, en este contexto, suele aceptarse la edad de jubilación como referencia. Importa destacar que paciente mayor y paciente geriátrico no son conceptos sinónimos; el primero se refiere exclusivamente a la edad, es decir, se considera adulto mayor (AAMM) a toda persona que tiene 60 años y más de edad (65 años y más en los países desarrollados según definición de la OMS) (28).
A medida que la población envejece, aumenta la prevalencia de enfermedades crónicas e invalidez. Si el incremento de la esperanza de vida en una población es debido a las acciones preventivas y actividades de promoción de salud eficaces, con una disminución en la morbilidad evitable temprana, finalmente menos personas enfermas (o en riesgo) llegarán a la ancianidad. Pero si estos logros son principalmente causados por una mayor atención médica eficaz sobre serios padecimientos usando adelantos de medicina moderna, las personas llegarán posiblemente más enfermas (o en riesgo) y con secuelas a la tercera edad, y su esperanza de vida activa no será tan buena. La salud en los ancianos no puede medirse sólo por la presencia o ausencia de enfermedades. También es necesario valorar el grado de capacidad funcional. De ahí que la independencia y la autonomía para las actividades de la vida diaria son los aspectos principales de la salud del adulto mayor (AAMM). La práctica geriátrica no debe ser subespecializada ni dividida en fragmentos. Es un sistema exhaustivo del cuidado de pacientes ancianos, que incluye los principios de la medicina del adulto, pero y los acomoda a los cambios asociados al envejecimiento, usando una estrategia multidisciplinaria general (29).
Se ha denominado anciano frágil, aquel que está en riesgo de desarrollar un estado que requiera de cuidados especiales, debido a sus condiciones biológicas, psicológicas, sociales o funcionales (29). Dentro de los criterios de fragilidad se encuentra:
• Incontinencia doble (urinaria y fecal).
• Alteraciones de la movilidad y el equilibrio.
• Tratamiento con tres o más medicaciones.
• Alteración de la movilidad.
• Efectos adversos de medicamentos.
• Apoyo familiar inadecuado.
• Apoyo social inadecuado.
• Malas condiciones económicas.
• Cualquier combinación de problemas sociales (situación familiar, social y económica) y el deterioro funcional.
• Anciano que vive solo y presenta alguna disfunción.
• Mayor de 80 años con alguna discapacidad.
• Pérdida acentuada de la memoria (29).
La incontinencia doble se puede definir como la pérdida involuntaria de orina y de materia fecal que provoca un problema higiénico y/o social demostrable objetivamente. Las caídas son un problema clínico importante entre los ancianos por su frecuencia y por sus consecuencias físicas, psíquicas y sociales. La incidencia depende de la ubicación del anciano. En el domicilio se producen 0,5 caídas/persona/año. La prevalencia y la incidencia de los problemas de movilidad aumentan en la edad avanzada. Según un estudio realizado en Boston, el 9,3% de los varones y el 11,6% de las mujeres entre 65 y 69 años presentan dificultad para la deambulación, y en las personas mayores de 85 años estas cifras alcanzan el 26,1% en los varones y el 32,7% en las mujeres (30).
La polifarmacia o polifarmacoterapia es un fenómeno habitual que concierne a la práctica médica y médica-geriátrica. Esta peligrosa condición preocupa ya a las autoridades médicas en el ámbito internacional y es de interés no sólo a nivel científico, sino también familiar y social, pues sus efectos colaterales o adversos conducen en muchas circunstancias a incremento en hospitalizaciones, complicaciones graves y en ocasiones desafortunadamente a la muerte del adulto mayor (AAMM) (31).
La integración y soporte social son elementos claves en la recuperación de la enfermedad, y del mantenimiento de un anciano en la comunidad, sobre todo de los ancianos frágiles. Se ha relacionado el aislamiento social como un factor de riesgo de un incremento en la mortalidad y morbilidad. Las escalas que estudian en su totalidad la función social son complejas y extensas, y, por lo tanto, de escasa utilidad en la práctica clínica cotidiana, y ésta es la causa de que no tengan un uso tan extendido como en el resto de áreas. Es imprescindible adaptar la evaluación al ámbito de trabajo, y cada médico o equipo debe decidir por sí mismo qué datos debe recoger en la población a la que atiende. Algunos aspectos resultan de indudable interés, como son los recursos materiales de los que dispone el anciano (dinero, vivienda, condiciones de ésta), las relaciones familiares, las actividades sociales que el sujeto frecuenta y la ayuda externa que recibe. Es importante analizar también la carga que impone el cuidado del anciano sobre el núcleo familiar (30).
Dentro de la evaluación funcional se valora el grado de dependencia en la realización de las actividades de la vida diaria (AVD) básicas e instrumentales. La dependencia se relaciona con la mortalidad y con la necesidad de institucionalización. Las actividades de la vida diaria (AVD) básicas miden los niveles más elementales de la función física (comer, moverse, asearse, contener esfínteres); la pérdida de estas funciones se produce de forma ordenada, e inversa a su adquisición en la infancia. El índice más utilizado es el índice de Katz. Las actividades de la vida diaria (AVD) instrumentales son actividades más complejas, que suelen implicar un mayor grado de independencia y la capacidad previa de hacer las actividades de la vida diaria (AVD) básicas. Son más útiles en la detección precoz de inicio de deterioro funcional de una persona, y por ello, son las más interesantes en la consulta de atención primaria. Una escala útil es la de Lawton y Brody (30).
Fragilidad
En el intento de encontrar términos con los cuales identificar la disminución de la capacidad funcional inherente al adulto mayor (AAMM) y por tanto el aumento de su dependencia del medio, surgen los conceptos de “fragilidad” y “anciano frágil”. La detección precoz de la fragilidad y el empleo oportuno de técnicas diagnósticas, terapéuticas y rehabilitadoras pueden modificar positivamente la expresión esperada de la discapacidad en el anciano(32), por lo que intervenir en este sentido tiene implicaciones tanto en el plano social como en la calidad de vida del adulto mayor (AAMM).
Las bases de la valoración geriátrica se iniciaron en las décadas de los años 60 y 70 del siglo XX, en los años 80 del mismo siglo, se demostró su utilidad, mientras que en la década de los años 90, el interés en este tema se concentró en la evaluación de la fragilidad de los ancianos (33,34). Se ha planteado incluso que la medicina geriátrica debe dirigirse concretamente al llamado “anciano frágil” (35-37).
Para unos autores lo que determina la fragilidad es la coexistencia de determinados procesos clínicos, para otros la dependencia en las actividades de la vida diaria y para otros la necesidad de cuidadores institucionales (38). También ha sido relacionada con declinación funcional, impedimento inestable y discapacidad (39).
La condición de fragilidad coloca al adulto mayor (AAMM) en una situación de riesgo de desarrollar, empeorar o perpetuar efectos adversos para su salud, debido a la disminución de su reserva fisiológica; se relaciona con mayor riesgo de evolucionar hacia la discapacidad y la dependencia, y en última instancia, hacia la muerte (40-42). El concepto se refiere a una condición dinámica, dado que lo más probable es que cualquier adulto mayor (AAMM) no permanezca igual de frágil o de vigoroso por largos periodos de tiempo, y por otra parte, no todos los adultos mayores (AAMM) son frágiles en la misma medida (38).
Entre las definiciones de fragilidad encontradas se encuentra la de Buchner que la considera “el estado en que la reserva fisiológica está disminuida, llevando asociado un riesgo de incapacidad, una pérdida de la resistencia y un aumento de la vulnerabilidad”(43). Por su parte Brocklehurst defiende la idea de que se trata de un “equilibrio precario, entre diferentes componentes, biomédicos y psicosociales, que condicionarán el riesgo de institucionalización o muerte”(44).
Campbell y Buchner la entendieron como sinónimo de inestabilidad, de mayor probabilidad o riesgo de cambiar de estatus, de caer en dependencia o de incrementar la pre-existente (18,37), mientras que Fried LP considera a los ancianos frágiles como un subgrupo de alto riesgo, susceptible de un control sociosanitario riguroso sobre los que instaurar políticas curativas y preventivas específicas (41).
Una definición de Batzán JJ y otros plantea que “La fragilidad puede definirse como la disminución progresiva de la capacidad de reserva y adaptación de la homeostasis del organismo (homeoestenosis) que se produce con el envejecimiento, está influenciada por factores genéticos (individuales) y es acelerada por enfermedades crónicas y agudas, hábitos tóxicos, desuso y condicionantes sociales y asistenciales” (45).
Por su parte, Brown y otros definieron la fragilidad como “la disminución de la habilidad para desarrollar actividades prácticas y sociales importantes de la vida diaria” (37). Otras definiciones se refieren a “demanda excesiva sobre capacidad reducida”, “balance precario fácilmente perturbable” (46), estado que coloca a la persona “en riesgo de sufrir eventos adversos a su salud” (47), o que la hace “inherentemente vulnerable a los cambios del entorno”(48,49), o “incapaz de integrar las respuestas para enfrentar el stress” (50).
Por otra parte, la Organización Panamericana de la Salud ha definido como adultos mayores (AAMM) frágiles a los que padecen o están en riesgo de presentar los llamados “Gigantes de la Geriatría” o las cinco I: Inmovilidad, Inestabilidad, Incontinencia, Deterioro Intelectual y la Iatrogenia (51).
Maestro Castelblanque y Albert Cuñat relacionan la fragilidad con una “mayor necesidad y riesgo de utilizar recursos sociales y sanitarios, institucionalización, deterioro de la calidad de vida y muerte” (38). Otros la definen como “un estado fisiológico que induce a un aumento de la vulnerabilidad ante factores estresantes debido a la disminución de las reservas fisiológicas, e incluso a la desregulación de múltiples sistemas fisiológicos” (18,41,48,52-54).
Otras definiciones consideran determinadas reglas o criterios resultantes de investigaciones u observaciones concretas (49,55-61).
Otra manera de definir la fragilidad ha sido sumando el número de deterioros (62), la que a pesar de su fuerte valor predictivo (62-64), consume mucho tiempo y no se utiliza ampliamente en la práctica clínica. Una tercera clase de clasificaciones operacionales confía en el juicio clínico para interpretar los resultados tomados de la entrevista al paciente y el examen clínico (65,66).
En el escenario de las investigaciones biológicas y sociales, la fragilidad se debe considerar como el deterioro de capacidades que ponen al individuo en el umbral del deterioro funcional. Es por ello vital su diagnóstico e intervención temprana, convirtiéndose en el eje principal dentro de la atención geriátrica y por supuesto ha permitido ampliar el manejo intervencionista con la concepción de la prevención permitiéndonos detectar precozmente lo que puede acontecer si no se actúa de forma oportuna. O sea a partir de un umbral determinado, habrá una mayor vulnerabilidad del adulto mayor (AAMM) ante la enfermedad, un aumento del riesgo de desarrollar deterioro funcional y la consiguiente dependencia en el desarrollo de actividades de la vida diaria y en última instancia: la muerte.
El reconocimiento clínico de la fragilidad sólo puede establecerse mediante la valoración integral sistemática de estos pacientes. Esto marca la diferencia primordial en la atención en la medicina geriátrica, donde la evaluación ha de ser integral y dentro de ella la atención al paciente frágil. Su aplicación es básica para la detección de manifestaciones clínicas y subclínicas de fragilidad (síndromes geriátricos) en cualquier adulto mayor (AAMM), y en la evaluación de su estado de salud. Puede ser realizada por cualquier profesional que atiende a pacientes mayores como el método más idóneo para determinar la repercusión real de la enfermedad y establecer un plan de cuidados (67).
Factores que influyen en la Fragilidad
Sarcopenia
La sarcopenia (disminución de la masa muscular relacionada con la edad) parece ser el principal componente del síndrome, y está relacionada con el empobrecimiento de la velocidad de la marcha, la disminución del apretón de mano, el incremento de caídas y la disminución de la capacidad para mantener la temperatura corporal. Es consecuencia, en lo fundamental, de la disfunción neuroendocrina e inmunológica relacionada con el envejecimiento y de factores ambientales. La sarcopenia puede ser diagnosticada asociando la talla, el peso corporal, la circunferencia de la pelvis, la fuerza del apretón de mano y los pliegues cutáneos (68).
Disfunción neuroendocrina
Está demostrado que en el envejecimiento se produce disfunción en el eje hipotálamo-glándula pituitaria-glándula suprarrenal, expresado por:
• Incremento del cortisol: La secreción de cortisol aumenta con la edad en ambos sexos. Altos niveles de cortisol están relacionados con la sarcopenia y con la disminución de la resistencia a enfermedades infecciosas. Las mujeres tienden a tener mayores niveles que los hombres, por lo que son más susceptibles de sufrir de fragilidad.
• Disminución de la hormona del crecimiento: Esta hormona juega un importante papel en el desarrollo y mantenimiento de la masa muscular en todas las edades. En ambos sexos su secreción disminuye en la medida que envejecemos (aunque los hombres mantienen mayores niveles), favoreciendo así el desarrollo de la sarcopenia.
• Disminución de la testosterona: En los hombres se produce una gradual declinación en la secreción de testosterona según avanza la edad, debido a una disfunción del eje hipotálamo-pituitario y al fallo testicular. La testosterona ayuda a mantener la masa muscular y la disminución de su secreción contribuye a la sarcopenia.
• Disminución de los estrógenos: Los niveles de estrógenos decrecen abruptamente con la menopausia acelerando la pérdida de masa muscular.
Disfunción inmune
El envejecimiento está asociado con un incremento de los niveles de citoquinas catabólicas (como las interleukinas y el factor de necrosis tumoral) y con la declinación de la inmunidad humoral. La testosterona en los hombres limita la producción de citoquinas catabólicas, mientras que los estrógenos pueden aumentarlas, contribuyendo a una mayor incidencia de fragilidad en las mujeres. Hay evidencias de que el dimorfismo del sistema inmune, responsabilidad en parte de los sexosteroides, hacen al hombre más susceptible a la sepsis y a las mujeres más susceptibles a los procesos inflamatorios crónicos y a la pérdida de la masa muscular.
Factores ambientales
La baja actividad física y la pobre ingestión de calorías en mujeres, comparadas con los hombres, también las hacen más vulnerables para sufrir el síndrome de fragilidad.
Marcadores clínicos
Linda P. Fried y otros desarrollaron una hipótesis de fragilidad considerando que las manifestaciones clínicas presentes en el síndrome están relacionadas entre sí, y teóricamente pueden unificarse dentro de un ciclo donde la presencia masiva de los elementos que lo integran lo define. Los individuos pueden iniciar el síndrome por cualquier parte del ciclo, pero fundamentalmente por 2 vías:
• Como resultado de los cambios fisiológicos asociados a la edad, por ejemplo, la anorexia asociada al envejecimiento, los cambios musculoesqueléticos y la sarcopenia (69-72).
• Como resultado del efecto de las enfermedades (69).
Ellos validaron un fenotipo a partir de los criterios siguientes:
• Pérdida involuntaria de más de 10 libras (4,5 kg) de peso corporal o una disminución mayor o igual al 5%.
• Disminución en un 20% de la fuerza del apretón de mano, medido con un dinamómetro y ajustado según sexo al índice de masa corporal (IMC).
• Pobre resistencia, como signo de agotamiento, explorado mediante 2 preguntas obtenidas de una escala del Centro para el Estudio Epidemiológico de la Depresión (73).
• Velocidad al caminar una distancia de 15 pies (4,6 metros) mayor o igual a 6 ó 7 segundos, según el sexo y la talla.
• Baja actividad física según una versión de un cuestionario que recoge el tiempo empleado en la práctica de ejercicios físicos y actividades recreativas (74).
Ciclo de fragilidad
Un criterio define a individuos no frágiles, 2 a individuos que conforman un grupo intermedio y 3 a individuos frágiles. Con la aplicación de estos criterios se encontró una prevalencia del 7% en una muestra del 5.317 sujetos mayores de 65 años seguidos durante 7 años. Una segunda muestra de 687 afroamericanos mayores de 65 años que fueron estudiados paralelamente durante 4 años mostró una prevalencia del 12%.
Una investigación realizada en Holanda definió el estado de fragilidad por la combinación de inactividad física con uno de los parámetros siguientes(75):
• Baja ingestión energética.
• Pérdida de más de 4 kg de peso corporal en los últimos 5 años.
• IMC < 23,5 kg/m2.
Para las 3 combinaciones la fragilidad se presentó en el 6% de la población. En opinión de los autores la combinación de inactividad y pérdida de peso parece ser otra definición de trabajo para seleccionar pacientes frágiles (75).
Fragilidad y discapacidad
Recientes publicaciones delimitan con claridad el estado de fragilidad con el de discapacidad, categorías que frecuentemente son utilizadas como sinónimos (75). La discapacidad es la incapacidad para realizar al menos una de las actividades de la vida diaria (76). Ambas categorías tienen en común que su prevalecía aumenta en las edades avanzadas y que confieren un riesgo de dependencia y muerte, pero se diferencian en 3 aspectos:
• La discapacidad puede presentarse a partir de la disfunción de uno o varios sistemas fisiológicos, mientras la fragilidad siempre se presenta por la disfunción de múltiples sistemas.
• La discapacidad puede mantenerse estable durante años, mientras la fragilidad siempre progresa en el tiempo.
• La fragilidad puede presentarse en un número significativo de adultos mayores (AAMM) que no están discapacitados.
Los 2 últimos aspectos justifican describir la fragilidad como una discapacidad subclínica o preclínica (77). La fragilidad puede causar discapacidad, independientemente de la existencia o no de enfermedades, quizás sea un precursor fisiológico y factor etiológico de discapacidad. Con la aplicación del fenotipo propuesto por Linda P. Fried y otros se encontró que el 46% de los sujetos frágiles presentaron comorbilidad, el 6% discapacidad, el 22% ambas categorías (fueron frágiles con comorbilidad y discapacidad) y un 27% fueron frágiles puros.
El estado de fragilidad tiene un valor predictivo para la aparición de efectos adversos para la salud, pues los sujetos frágiles poseen mayor porcentaje de hospitalización, caídas y muerte. Este valor se mantiene después de ajustar los factores socioeconómicos, los síntomas depresivos y la discapacidad, por tanto, el síndrome de fragilidad constituye un factor de riesgo que tiene carácter independiente (71).Para establecer estrategias de prevención es indispensable diagnosticar el síndrome antes que la discapacidad y la institucionalización hayan aparecido. Se hace evidente que los programas de prevención deben encaminarse al mantenimiento de la actividad física, y a lograr una ingestión adecuada y balanceada de nutrientes y micronutrientes.
Marcadores biológicos
Varios estudios han relacionado el síndrome de fragilidad con biomarcadores (77,78). Jeremy Walston y otros demostraron una positiva relación entre el estado de fragilidad y reactantes de fase aguda, inflamación, metabolismo y coagulación (77). Ellos demostraron que la proteína C reactiva se encuentra más elevada en pacientes frágiles que en los que no lo son, aun después de excluir a los diabéticos y cardiópatas. Afirman que existe una significativa asociación entre el riesgo de ser frágil y el incremento de los valores de la proteína C reactiva. También refieren que altos niveles de factor VIII de coagulación y fibrinógeno han sido asociados con el estado de fragilidad (79-84).
Marcadores metabólicos como la insulina, la glicemia, los lípidos y las proteínas han sido seriamente estudiados. El estudio refleja que en la población no diabética altos niveles de insulina y glicemia en ayunas y 2 horas después de la ingestión de 75 g de glucosa, está significativamente relacionado con la fragilidad (84).
Los autores obtuvieron en la población frágil niveles inferiores de albúmina y colesterol de las lipoproteínas de baja densidad. Plantean que la disminución del riesgo de fragilidad está asociado al incremento de los niveles de colesterol de las lipoproteínas de baja densidad, de las de alta densidad y la del colesterol total. También, cuando se excluyen a los diabéticos y cardiópatas, aquellos con mayores niveles de colesterol total y el de las lipoproteínas de baja densidad, tienen menos posibilidad de ser frágiles. Ellos afirman que la disminución de los niveles séricos de albúmina está asociada al aumento del riesgo relativo para morir (84).
Un estudio con 637 ancianos italianos hospitalizados identificó los niveles bajo de colesterol sanguíneo como factor de riesgo de fragilidad (85).
Marcadores de la vía de coagulación como el D-dímero y el factor XI activo alfa1 antitrypsina han sido ampliamente estudiados. El incremento del nivel de fragilidad ha sido asociado con altos nivel del D-dímero y factor XI activo alfa1 antitrypsina. Altos niveles de D-dímero y en menor medida de interleukina están asociados a declinación del estado funcional y al aumento de la mortalidad (85,86).
Diagnóstico de la Fragilidad en el adulto mayor (AAMM)
Según la Red Cubana de Gerontología y Geriatría se puede definir como la valoración y detección multidimensional de déficit en las esferas clínico-médica, funcional, mental, y social, con el fin de conseguir un plan racional e integrado de tratamiento y seguimiento. Va orientada hacia la funcionalidad del sujeto, y por tanto no se centra exclusivamente en un área.
Actualmente se considera a las escalas de evaluación geriátrica la herramienta o metodología fundamental de diagnóstico global en que se basa la clínica geriátrica a todos los niveles asistenciales, aceptada su utilidad universalmente (87).
Para diagnosticar la fragilidad en el adulto mayor (AAMM), se debe realizar las siguientes evaluaciones al paciente:
Evaluación Física
Elaboración de listado de problemas, con severidad y grado de compromiso funcional. Se efectúa sobre la base de una historia clínica, destacando hechos en anamnesis y examen físico que son de importancia como factores de riesgo en un adulto mayor (AAMM). Se dificulta por las características diferenciales de las enfermedades, interrelación de esferas y el atribuir síntomas al proceso del envejecimiento. Antecedentes: Caídas, hospitalizaciones, diagnósticos médicos (con impacto funcional); medicamentos, hábitos, antecedentes familiares y otros. Síntomas actuales: cambios en peso, apetito, sueño, tránsito intestinal, diuresis, etc (25).
Las caídas son un problema clínico importante entre los ancianos por su frecuencia y por sus consecuencias físicas, psíquicas y sociales. La incidencia depende de la ubicación del anciano. En el domicilio se producen 0,5 caídas/persona/año. Las caídas accidentales Constituyen el 37% de las caídas. Los accidentes ocurren habitualmente en presencia de una situación subyacente que incrementa la posibilidad de que se produzcan, hay que vigilar que no haya agua en al suelo para que no resbale, que tenga iluminación correcta, que el baño no tenga barreras etc. Las caídas sin síncope son el 20-25% de las caídas. Hay que considerar la hipotensión ortostática que suele ser asintomática, existen varias situaciones en que puede ser sintomática (situaciones de bajo gasto cardíaco, disfunción del sistema nervioso autónomo, deterioro del retorno venoso, permanencia en cama y utilización de determinados fármacos. Las caídas con síncope causan el 1% de las caídas. El 50% de ellos son de origen cardiovascular. Las arritmias sólo causan síncopes y caídas cuando se asocian a alteraciones de la irrigación cerebral. Otras causas cardíacas son el infarto agudo de miocardio de presentación atípica, la miocardiopatía hipertrófica y la estenosis aórtica (30).
Otro factor a evaluar para el diagnóstico del adulto frágil es la polifarmacia que se define como el uso de 2 o más drogas durante mínimo 240 días del año, y polifarmacia mayor, más de 5 drogas, durante el mismo período de tiempo. No se puede hablar de ella sin mencionar las reacciones adversas medicamentosas, las cuales están relacionadas con la duración y sitio de la hospitalización (menor incidencia en los centros de cuidado geriátrico, al compararlo con las unidades de atención general), el número y la severidad de las enfermedades agudas, antecedentes de consumo de alcohol y, por supuesto, la polifarmacia, siendo ésta última el principal riesgo (aumenta la probabilidad de desarrollar una reacción medicamentosa en forma exponencial al número de fármacos usados). A diferencia de la edad, que como factor independiente no se relaciona con su presencia. Cuando dos drogas son prescritas simultáneamente el potencial para que se presente interacción es del 6%, aumenta al 50% cuando se administran 5 y a un 100% cuando son 8 o más medicamentos dados. Al aparecer las reacciones medicamentosas debe disminuirse las dosis de los fármacos y no adicionar otros, para controlar los efectos secundarios (88).
La fragilidad del anciano confiere al individuo un riesgo elevado de morbilidad, mortalidad, discapacidad, hospitalización y/o institucionalización. Es crucial la detección temprana de situaciones que preceden a la incapacidad y a la dependencia para mantener al anciano con calidad de vida. Diferentes trabajos señalan la polifarmacia como criterio definitorio de fragilidad en ancianos. La importancia de la polifarmacia en el anciano se deriva del riesgo que supone una mayor utilización de fármacos en un paciente especialmente predispuesto a padecer reacciones adversas a medicamentos (RAM), la comorbilidad de enfermedades concurrentes, los déficit orgánicos causados por el propio envejecimiento y los errores en la administración de fármacos. Un consumo inadecuado de fármacos ocasiona el aumento de la fragilidad en nuestros mayores; hasta el 20% de los ingresos hospitalarios del anciano está relacionado con el consumo de fármacos. Las caídas, incontinencia urinaria o deterioro cognitivo reversible son, en ocasiones, situaciones clínicas sugestivas de reacciones adversas a medicamentos (RAM) (89).
En lo referente a la evaluación de un paciente en el abordaje familiar se puede utilizar el genograma, un instrumento clínico práctico que facilita el abordaje en esta área en la atención al paciente, proporcionando una visión rápida e integrada de los problemas biomédicos psicosociales. La realización del genograma es una tarea sencilla, ya que sólo requiere conocer una corta relación de símbolos, y tiene la gran ventaja de incorporar en un único diagrama elementos estructurales y dinámicos o relacionales. En síntesis, este instrumento se basa en la utilización de figuras que representan personas y líneas que describen sus relaciones. Es necesario que en el genograma estén representadas al menos tres generaciones. El genograma se construye a través de una entrevista individual o familiar que sigue una determinada línea argumental y que tiene determinadas claves, previamente establecidas, para facilitar y estimular el relato de aquellos acontecimientos significativos e incluso traumáticos de la historia familiar. Conviene justificar ante el paciente el motivo por el cual se realiza el genograma ya que, en ocasiones, el enfermo puede no entender por qué se involucra a la familia en la solución de su problema, así como el cuidador (90).
Evaluación Psíquica-Afectiva
Consta de evaluación:
• Cognitiva: Los procesos cognitivos se refieren a los mecanismos mediante los cuales el organismo recibe, almacena y procesa la información (percepción, atención, nivel de información, orientación, comprensión, lenguaje, memoria). En sospecha de deterioro se aplican escalas abreviadas y luego más completas, si procede.
• Afectiva: Presencia de depresión y ansiedad. Se ven antecedentes y realizan preguntas sencillas con relación al estado de ánimo. Los instrumentos sólo miden riesgo (25).
La evaluación del estado emocional-afectivo del anciano es importante por la frecuencia con que se altera, y por sus efectos sobre las distintas áreas funcionales. Es fundamental buscar la presencia de síntomas depresivos o ansiosos. La evaluación emocional-afectiva encuentra problemas particulares en los ancianos, que tienden a negar sus sentimientos de depresión o ansiedad, y a presentar con mayor frecuencia molestias somáticas con base orgánica real, que se confunden con facilidad con las asociadas a estos dos problemas, y se incorporan a los efectos de determinados fármacos de uso común en estas edades. Por otro lado, es el grupo de máximo riesgo de suicidio, muchas veces en el seno de cuadros depresivos no detectados (30).
Evaluación Social
Relación con la estructura social que le rodea. Existen diversas formas de evaluarlo, pero fundamental es el aspecto subjetivo de calidad de vida. Abarca gran gama de parámetros: Ambientales (tipo de vivienda, distribución mobiliario, iluminación), nivel educacional y económico, posibilidad de atención en salud, redes de apoyo (cantidad y calidad), historia marital, relaciones y conflictos familiares, actividad social, aceptación de ayuda y evaluación del cuidador (sí existe), entre otros (25).
La integración y soporte social son elementos claves en la recuperación de la enfermedad, y del mantenimiento de un anciano en la comunidad, sobre todo de los ancianos frágiles. Se ha relacionado el aislamiento social como un factor de riesgo de un incremento en la mortalidad y morbilidad. Las escalas que estudian en su totalidad la función social son complejas y extensas, y, por lo tanto, de escasa utilidad en la práctica clínica cotidiana, y ésta es la causa de que no tengan un uso tan extendido como en el resto de áreas. Es imprescindible adaptar la evaluación al ámbito de trabajo, y cada médico o equipo debe decidir por sí mismo qué datos debe recoger en la población a la que atiende. Algunos aspectos resultan de indudable interés, como son los recursos materiales de los que dispone el anciano (dinero, vivienda, condiciones de ésta), las relaciones familiares, las actividades sociales que el sujeto frecuenta y la ayuda externa que recibe. Es importante analizar también la carga que impone el cuidado del anciano sobre el núcleo familiar (30).
Evaluación Funcional
El estudio de la situación funcional se puede realizar mediante instrumentos de medida o escalas, que pretenden conocer y clarificar el nivel actual de independencia para la realización de Actividades de la Vida Diaria, A.V.D. (ABVD). La utilización de las escalas permite realizar una evaluación y valoración geriátrica de forma sencilla, rápida objetiva y estandarizada (89).
Estas escalas están validadas en nuestro medio y se correlacionan adecuadamente con los resultados del cuestionario de Pleiffer (Valoración de la función cognitiva). Para la valoración de la capacidad funcional física, el índice de Barthel, se ha extendido mucho, siendo uno de los mejores instrumentos para monitorizar la dependencia funcional. El Índice de Katz (Actividades de la vida diaria), es un método válido, con una buena reproductibilidad ínter e intraobservador y con una aceptable capacidad predictiva en la exploración de la capacidad funcional. Permite su utilización por diferentes miembros del equipo y explorar de forma estructurada las capacidades del paciente. Para la valoración de las Actividades Instrumentales de la Vida Diaria (AIVD), dado que éstas son las primeras en deteriorarse, y que pueden indicar de forma más sensible la situación de los pacientes, parece adecuado incluirlas en la valoración integral. Entre otras, se dispone del test de OARS y el de Lawton y Brody. Otras de las escalas también utilizadas son la Escala de Incapacidad física de la Cruz Roja (89).
Asimismo, la valoración funcional para desarrollar una actividad, determina la capacidad que tiene un individuo de autocuidarse en su entorno y está influenciado por su salud física, mental y social. El término funcional se utiliza más, para dentro de la esfera física identificar qué grado de independencia se alcanza en las actividades de la vida diaria (AVD). Permite distinguir:
• Grado de autonomía: capacidad del sujeto de decidir por sí mismo su conducta, la orientación de sus actos y la realización de diversas actividades.
• Grado de dependencia: necesidad de asistencia para realizar ciertos actos.
La funcionalidad es el mejor elemento de predicción pronóstica en personas de edad avanzada debilitadas y su evaluación seriada, proporciona la forma más útil de monitoreo del estado de salud. Su utilidad se relaciona con la posibilidad de institucionalización, mortalidad, sospecha de patología, diagnóstico poblacional y planificación de acciones rehabilitadoras, marcando límites hasta los que pueden llegar las posibilidades psicofísicas y sociales del individuo. Hay escalas que usadas racionalmente permiten lenguaje común y medición de capacidad en:
• Actividades básicas de la vida diaria (ABVD): Fundamentales para el autocuidado. Algunas escalas utilizadas son el Índice de Katz y la escala de Barthel.
• Actividades instrumentales de la vida diaria (AIVD): Miden capacidad de adaptarse al medio ambiente, refiriéndose a las tareas necesarias para mantener una vida doméstica independiente. Requieren combinación de desempeño físico y cognitivo. Algunas escalas: Cuestionario de actividades funcionales Pfeffer, Indice de Lawton y Brody.
• Actividades avanzadas de la vida diaria: mide actividades aún más complejas, como son la posibilidad de viajar, realizar ejercicio físico de cierta intensidad, hobbies, etc (25).
Escalas de Evaluación Funcional
Deben reunir ciertas propiedades:
1. Reproducibilidad o fiabilidad: Capacidad de obtener siempre el mismo resultado con mediciones repetidas, en ausencia de cambio real. Una escala es también fiable, cuando permite ser usada en pacientes de distinto sexo, nivel educacional y socioeconómico.
2. Validez: Es el grado en que el sistema de medida evalúa aquello que pretende medir:
• Sensibilidad: Sensible es aquella con muy baja proporción de falsos negativos
• Especificidad: Específica es aquella con una baja proporción de falsos positivos.
3. Precisión: Capacidad para detectar pequeños cambios de importancia clínica.
4. Viabilidad: Grado de sencillez, rapidez y facilidad para aplicar a un paciente y calcular el resultado final, sin emplear tiempo excesivo ni métodos matemáticos complejos (25).
Índice de Independencia en actividades de la vida diaria (AVD) de Katz
Creada en 1958, producto del trabajo de un equipo que se ocupaba de evaluar la rehabilitación de pacientes hospitalizados con fractura de cadera. En 1963 es difundido por una publicación de Katz, en la que explica sus bases y su utilización con el fin de controlar rehabilitación (25).
Desde 1963, su simplicidad lo ha popularizado internacionalmente como instrumento de valoración en instituciones geriátricas, introduciéndose de forma paulatina su uso en la asistencia primaria, para la valoración domiciliaria de los pacientes crónicos. Evalúa la continencia de esfínteres y el grado de dependencia funcional del paciente para la realización de cinco tipos de actividades cotidianas: levantarse, usar el baño y el retrete, vestirse y comer, con tres posibles respuestas que nos permiten clasificar a los pacientes en siete grupos (de mayor dependencia a mayor independencia). Las situaciones se expresan alfabéticamente en una escala creciente de pérdida de capacidades, a partir de las experiencias de Guttman según la progresión habitual del declive físico filogenético, desde la A, independiente para las tareas mencionadas, hasta la G, dependiente absoluto (86).
Consta de 6 ítems y mide los niveles elementales de función física incluida en el cuidado personal. En la versión actual, cada ítem clasifica al paciente en independiente o dependiente, a diferencia de la original, la cual separa un grado intermedio. La evaluación se basa en lo que hace la persona y no en su capacidad de hacerlo, es decir, si rehúsa a realizar una actividad, se considera que no la ejerce, aunque realmente sea capaz (25).
Índice de Barthel de actividades de la vida diaria (AVD)
Ideado en 1965 para evaluar la recuperación de independencia en personas hospitalizadas con patologías neuromusculares. Luego se ha modificado y extendido su uso. Varios estudios han confirmado validez, sensibilidad a cambios clínicos y reproducibilidad. Es destacable su validez predictiva de estancia e ingreso hospitalario, mortalidad, beneficio funcional y capacidad de seguir viviendo en la comunidad. Es una escala ordinal que incluye 10 áreas de Actividades básicas de la vida diaria (ABVD): vestido, baño, aseo personal, uso retrete, continencia urinaria y fecal, alimentación, deambulación, traslado y uso de escaleras. Cada ítem puntúa de acuerdo a relevancia (ej: baño/deambulación: 5/15 puntos), lo cual permite que la suma de puntuaciones puede representar la dependencia funcional de un individuo, lo que no ocurre con otras escalas donde los ítems tienen igual peso. El puntaje es de 0-100, siendo 100 la máxima independencia, aunque sus creadores dejan claro que esto no implica que el individuo pueda vivir sólo, sin necesidad de ayuda.
• 60: Dependencia leve o independencia.
• 40-55: Dependencia moderada.
• 20-35: Dependencia severa.
• < 20: Dependencia total (25).
Índice para las Actividades instrumentales de la vida diaria (AIVD) de Lawton y Brody
Sencilla en el manejo, considera: Capacidad de usar el teléfono, comprar, cocinar, cuidado de la casa, lavado de ropa, transporte, manejar fármacos y dinero. Al aplicarla es necesario precisar si lo que queremos medir es el rendimiento en actividades de cumplimiento habitual o las posibles habilidades, es decir diferenciar lo que el paciente podría hacer de lo que realiza en forma habitual. Está limitado su uso en lugares en que no se permite a los pacientes efectuar tareas domésticas.
Su puntuación original era dicotómica: sí o no, según el resultado fuera positivo o negativo. Este sistema daba un total de 8 puntos (máxima independencia) y 0 (total dependencia), con la ventaja de manejo estadístico, pero con inconveniente de perder carácter discriminativo y no permitir dar matices en actividades que habitualmente no realizaba un sexo, por lo cual se decidieron por una escala de puntuación lineal, con total de 8 a 31 puntos, considerando puntaje >20 puntos como una persona que necesita mucha ayuda (25).
Cuestionario de Actividades Funcionales de Pfeffer
Permite medir el grado de independencia en realización de Actividades instrumentales de la vida diaria (AIVD), relacionándose con autonomía cognitiva. La ejecución de las actividades que considera, puede estar limitada por problemas físicos (audición, visión, movilidad), por lo que al aplicarlo se debe precisar la causa de una limitación (sí es física la puntuación, es cero). Especifica la diferenciación del paciente que nunca ha realizado una tarea de aquel que la ha hecho y el grado de ayuda que requiere. Se aplica, en privado, a un informante idóneo, que conozca plenamente al paciente. En su puntuación, el screening es positivo cuando el puntaje es igual o superior a seis puntos (25).
Escala de la Cruz Roja de Madrid
Creada en 1972, en el Servicio de Geriatría del Hospital Central de la Cruz Roja, incluye la escala de incapacidad física y mental, que catalogan al paciente en 6 posibles grados. Permite la graduación del nivel de incapacidad y no su exploración exhaustiva. Sencilla en su manejo y práctica para evaluar el estado funcional. Algunos problemas al aplicarla son que la precisión de los ítems se va perdiendo en los grados intermedios y la subjetividad de algunas de las definiciones de sus grados.
Evaluación gráfica del Geronte: Creada en 1981, intenta que por medio de visualización de una silueta humana, se pueda captar la información completa del estado Biopsicosocial de un paciente. Cada sector de la figura, corresponde a una función (total: 22 funciones). En cada uno se debe precisar si es normal, hay alteración de la función o capacidad disminuida, o incapacidad. Modificado con el tiempo, más bien en cuanto a número de funciones. Originalmente se distribuyen en:
• Cabeza: Actividades mentales (coherencia, orientación, comprensión) y Funciones sensoriales (visión, audición, lenguaje).
• Tronco y abdomen: Actividades físicas (lavarse, vestirse, alimentarse, continencia esfinteriana).
• Extremidades inferiores: Capacidad de movimiento (Levantarse, movimiento dentro de la casa, capacidad de mover objetos y de salir fuera de la casa).
• Extremidad superior derecha: Actividades domésticas (cuidado general de la casa, cocinar, administrar el hogar, comunicación a distancia).
• Extremidad superior izquierda: Actividades sociales (uso de transporte, capacidad de comprar, cumplir las terapias por sí mismo y de entretenimientos) (25).
De acuerdo a esto radica la evaluación de la dependencia en las actividades cotidianas o de la vida diaria (AVD) básicas e instrumentales, ya que se relaciona con la mortalidad a corto plazo y con la probabilidad de institucionalización en pacientes ancianos, puesto que una evaluación correcta identifica áreas deficitarias que no son evidentes con la evaluación tradicional. Muchos ancianos son físicamente dependientes en muchas funciones, sin que los diagnósticos médicos lo justifiquen; intentar identificar en ellos otras razones de dependencia es imprescindible para su tratamiento. Se puede distinguir tres grandes áreas de evaluación: las AVD básicas y las instrumentales, y la movilidad. Las actividades de la vida diaria (AVD) básicas son aquellas que miden los niveles más elementales de función física (comer, contener esfínteres, asearse, moverse). Son de mayor importancia en los pacientes hospitalizados, institucionalizados o en rehabilitación que en los que viven en la comunidad, ya que presuponen un deterioro ya importante. Para evaluar la función en esta área es útil en muchos casos la utilización de una escala estandarizada como el índice de Katz. Asimismo suelen utilizarse en esta área escalas prefijadas, una de las más utilizadas es la escala del Philadelphia Geriatric Center o de Lawton (91).
OBJETIVOS
General
Determinar la fragilidad en el adulto mayor (AAMM) en la comunidad de “Valle Hondo”, Municipio Palavecino durante el periodo Julio-Diciembre del 2008.
Específicos
1. Determinar los criterios para el diagnóstico de la fragilidad en la población de adultos mayores (AAMM).
2. Identificar las características que singularizan a la población de adultos mayores (AAMM) frágiles.
DISEÑO METODOLÓGICO
Características Generales de la Investigación
Se realizó un estudio observacional descriptivo de corte transversal en los adultos de 60 años y más de edad (AM) del Consultorio de Barrio Adentro de la comunidad de “Valle Hondo”, perteneciente a la Parroquia José Gregorio Bastidas, Municipio Palavecino del Estado Lara, con el objeto de identificar cuáles de ellos cumplían los requisitos de anciano frágil, en el período comprendido de Julio a Diciembre del año 2008.
Universo de estudio
El universo estuvo representado por 510 adultos mayores (AAMM) residentes de la comunidad “Valle Hondo”, quedando una muestra de 308 adultos de 60 años y más de edad que estaban dispensarizados en dicha unidad asistencial, posterior al análisis según los criterios de inclusión. Para la elección se tuvo en cuenta los siguientes criterios:
• Criterios de inclusión: Que esté dispensarizado como adulto mayor (AAMM).
• Criterios de exclusión:
A. Que no esté residiendo en nuestra área en el momento de la investigación.
B. Que no de su consentimiento para participar en la investigación.
C. Que estén institucionalizados permanentemente.
D. Que estén hospitalizados en el momento de la investigación.
E. Deterioro mental.
Consideraciones éticas
El estudio estará justificado desde el punto de vista ético ya que se realizará conforme a los principios establecidos en la Declaración de Helsinki (92).
1. Los ancianos incluidos podrán obtener un beneficio clínico-terapéutico de su fragilidad posterior a su participación e identificación (restauración de su incapacidad).
2. A los ancianos incluidos se les solicitará su consentimiento oral luego de haber sido incluidos debidamente acerca de las características del estudio, sus objetivos, beneficios y riesgos posibles e informados sobre su derecho a participar o no sin exponerlos a limitaciones para su atención u otro tipo de represaría.
3. Se respetará la integridad de los ancianos dentro de la investigación, asegurando la confiabilidad de toda la información personal recogida durante ésta.
4. Ningún investigador participante en el estudio utilizará formas coercitivas ni influyó sobre los ancianos para obtener su participación en la investigación.
5. El lenguaje utilizado durante las entrevistas no serán técnico, sino práctico y comprensible.
Técnicas y procedimientos de obtención de la información
El estudio se realizó en el consultorio de la comunidad de Valle Hondo a trescientos ocho (308) adultos mayores (AAMM) de 60 y más de años de edad dispensarizados en el mismo. En el consultorio, se les explicó el objetivo del estudio y se les solicitó su consentimiento por escrito de participación (Anexo 1). Una vez obtenido su consentimiento, se les aplicó a todos una planilla encuesta confeccionada para este fin por el autor principal de la investigación (Anexo 2), la cual además de los datos generales del pacientes recogerá toda la información con respecto a las alteraciones biomédicas y sociales del anciano especialmente estado civil, laboral, nivel de escolaridad, el uso de polifarmacia, la presencia o no de enfermedades crónicas no transmisibles así como la convivencia. Igualmente se les aplicó dos (2) instrumentos estandarizados como lo fueron el Índice de Katz (Anexo 3) y el Índice de Lawton y Brody (Anexo 4). Todos los pacientes fueron examinados minuciosamente, tanto en el consultorio como en sus hogares, especialmente, aquellos que por sus limitaciones físicas-mentales o socioeconómicas requieran ser visitados en su hogar. A todos los casos se les aplicó la encuesta formulario, que además de recoger sus datos generales, consignara algunos de los factores generadores de fragilidad, que pudieron ser dos o más. Se ha valido de los criterios más utilizados en la literatura consultada y que incluyen:
• Tener una edad igual o mayor a los 60 años.
• Establecer su estado civil.
• Nivel de escolaridad.
• Ocupación actual.
• Poseer alguna o varias enfermedades crónicas no transmisibles.
• Presentar polifarmacia.
• No poseer amparo filial
• Ser de bajos recursos económicos.
• Haber cambiado de domicilio recientemente.
• No haber obtenido ingresos económicos recientes.
• Vivir solo.
• No participar en actividades culturales, sociales o recreativas en la comunidad.
• Haber tenido caídas recientes.
• Tener dependencia en las actividades básicas de la vida diaria como: alimentarse, bañarse, vestirse, uso del retrete, movilidad y continencia (diagnosticado por el Índice de Katz).
• Tener dependencia en las actividades instrumentales de la vida diaria como: capacidad de usar el teléfono, ir de compras, preparación de comida, cuidar la casa, lavado de la ropa, utilización de medios de transporte, responsabilidad sobre su medicación y capacidad para usar el dinero (diagnosticado en el Índice de Lawton y Brody).
El objetivo fundamental de la aplicación de este instrumento mixto de recolección de información, es determinar bajo los criterios de fragilidad antes señalada, el nivel y la de singularidad de la fragilidad en los 308 adultos mayores (AAMM), pertenecientes a la comunidad de Valle Hondo.
Operacionalización de las variables
VARIABLES - TIPO DE VARIABLE - DEFINICIÓN OPERACIONAL - ESCALA
Fragilidad del anciano: Cualitativa.
Según criterios Espinoza-Brito y otros definidos en los antecedentes.
Frágil: Se considerará anciano frágil aquel que tenga al menos dos criterios de fragilidad bajo las condiciones biológicas, psicológicas, sociales o funcionales.
No frágil. Si no cumple ningún criterio.
Edad: Cuantitativa.
Según años cumplidos
60-69, 70-79, 80-89, 90 y más
Sexo: Cualitativa.
Según rasgos biológicos
Masculino
Femenino
Estado civil: Cualitativa.
Según vinculo legal del adulto mayor (AAMM) con su pareja.
Soltero, Casado, Divorciado, Viudo
Escolaridad: Cualitativa.
Según último grado de instrucción vencido
Sin instrucción, Primaria, Secundaria, Preuniversitaria, Universitaria
Ocupación: Cualitativa.
Según estado laboral actual
Jubilado, Pensionado, Trabajador, Ama de casa, Desempleado
Dependencia en la realización de las actividades básicas de la vida diaria (ABVD): Cualitativa.
Capacidad de realizar acciones elementales de autocuidado.
El Índice de Katz consiste en una escala de evaluación de las actividades básicas de la vida diaria (ABVD), donde se da una puntuación de tipo ordinal desde la “A” para el grupo que es totalmente independiente hasta la “G” para el grupo totalmente dependiente. En este índice se; evalúa lo siguiente: alimentación, bañarse, vestirse, uso del retrete, movilidad y continencia.
Dependencia en la realización de las actividades instrumentales de la vida diarias (AIVD): Cuantitativa.
Capacidad de realizar acciones que requieren interacción con aparatos, objetos y equipos de la cotidianidad.
Instrumento que valora en 8 ítems: capacidad para utilizar el teléfono, hacer compras, preparación de la comida, cuidado de la casa, lavado de la ropa, uso de medios de transporte, responsabilidad respecto a la medicación y administración de su economía. Se les asigna un valor numérico 1 (independiente) ó 0 (dependiente). La puntación final es la suma del valor de todas las respuestas. Oscila entre 0 (máxima dependencia) y 8 (independencia total).
Enfermedades crónicas concomitantes: Cuantitativa.
Cantidad de enfermedades crónicas que coexisten en un mismo anciano.
Comorbilidad: Presencia de 2 o más enfermedades crónicas en un mismo anciano.
Sin comorbilidad: Presenta una enfermedad o ninguna
Consumo de medicamentos: Cuantitativa.
Uso diario de fármacos.
Polifarmacia: Consumo diario de 3 o más medicamentos exceptuando los suplementos vitamínicos y minerales
No polifarmacia: Consumo dos o menos
Convivencia: Cualitativa.
Según otras personas que residen en el domicilio.
Vive solo: No hay convivientes
Vive acompañado: El anciano convive con otras personas.
Integración a la sociedad: Cualitativa.
Percepción del anciano respecto a su participación en la vida social sea por falta de estimulación familiar o por decisión personal
Aislamiento social: Percibe que está alejado de las actividades sociales.
Integrado a la sociedad: Se percibe con algún tipo de participación social
Caídas frecuentes: Cuantitativa.
Antecedente de pérdida de la posición erecta del cuerpo de manera espontánea en el último año.
Presente: Haber tenido al menos dos caídas durante el último año sin tener en cuenta la gravedad de estas.
Ausente. No haber tenido caídas.
Amparo filial: Cualitativa.
Percepción de apoyo familiar desde el punto de vista económico o afectivo
Presente: Cuando el anciano percibe el apoyo familiar económico o afectivo.
Ausente: Cuando el anciano no percibe el apoyo familiar económico o afectivo.
Recursos económicos: Cuantitativa.
Según la relación entre los ingresos económicos y los gastos de la canasta básica.
Escasos: Cuando los ingresos económicos no cubren los gastos de la canasta básica.
Aceptables: Cuando los ingresos económicos cubren los gastos de la canasta básica.
Cambios domiciliarios: Cuantitativa.
Según la frecuencia de traslado de hogar con independencia del motivo.
Presencia de cambios domiciliarios frecuentes:
Cuando el anciano ha cambiado de domicilio al menos una vez al año durante los últimos 2 años
Ausencia de cambios domiciliarios frecuentes: Cuando el anciano no ha cambiado de domicilio o lo ha hecho con una frecuencia inferior a la anterior.
Procesamiento de la información
La información fue procesada de forma computarizada utilizando un computador Pentium(R) Dual-Core CPU-E5300, bajo el sistema operativo Windows 7 y los paquetes del Microsoft Office 2007. Todos los resultados de las variables medidas fueron expresados en frecuencias y porcentajes se presentaron en tablas.
ANÁLISIS Y DISCUSIÓN DE RESULTADOS
Conforme los objetivos previstos fueron investigados 308 adultos mayores (AAMM) de la Comunidad “Valle Hondo”, Estado de Lara. Dentro de los criterios de los teóricos y del investigador se representa como adulto mayor (AAMM) a toda persona igual o mayor de 60 años.
En la Tabla 1 se representa la distribución de los adultos mayores (AAMM) estudiados por grupo de edad y sexo. Se observó con mayor frecuencia en el grupo de edad comprendida de 60-69 años con 188 personas (61,04%), seguido por el grupo de 70-79 con 78 adultos mayores (AAMM) (18,2%), el grupo con edades de 80-89 con 33 personas (10,71%) y aquellos con 90 y más años 9 con un 2,92%. Se destaca una alta proporción de adultos mayores (AAMM) estudiados en la comunidad de Valle Hondo con edades entre 60 y 69 años de edad con respecto a los otros grupos de edades estudiados. En cuanto al sexo, se observó que de los 308 adultos mayores (AAMM) estudiados 175 (56,82%) eran del sexo femenino y 133 (43,18%) del masculino. Se aprecia un predominio de mujeres con respecto a los varones. La información arrojada posterior a la aplicación del instrumento en la comunidad de “Valle Hondo”, presenta concordancia con lo establecido en la investigación realizada por Alonso P. y otros(93), donde se estableció que la mayoría de los adultos mayores (AAMM) frágiles están representado por las mujeres en el mismo grupo etáreo, puesto que por cada tres mujeres frágiles existe un hombre en la misma condición.
TABLA 1. Distribución de adultos mayores (AAMM) por grupo de edad y sexo. Comunidad “Valle Hondo”. Estado Lara, 2010.
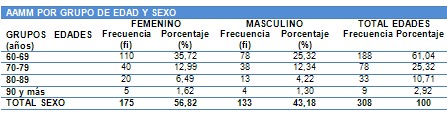
Fuente: Encuesta aplicada a los adultos mayores (AAMM) de la Comunidad de Valle Hondo.
En la Tabla 2 se representa la distribución de los adultos mayores (AAMM) según estado civil, escolaridad y ocupación. Se observó que de los 308 adultos mayores (AAMM) estudiados el mayor número de ellos son casados 181 (58,11%), 68 (22,08%) en estado de viudez, 31 (10,06%) de ellos son solteros y 28 (9,09%) de estos AAMM divorciados. El nivel escolaridad está representado por 113 (36,69%) adultos mayores (AAMM) llegaron hasta estudios de primaria, 80 (25,97%) de ellos tienen nivel de secundaria, 59 (19,16%) de los sujetos de estudio son universitarios y 14 (4,55%) no tienen grado de instrucción. En lo que respecta al nivel ocupacional 89 (28,90%) de los sujetos de estudio son jubilados, 87 (28,25%) de los adultos mayores (AAMM) son amas de casa, 67 (21,75%) de los mismos tienen pensión, 38 (12,34%) trabajan en la actualidad y 27 (8,77%) son cesantes. Se destacan que una alta proporción de los sujetos de estudio de la comunidad de Valle Hondo son casados que llegaron hasta la primaria o secundaria en su escolaridad y son jubilados o amas de casa.
Es de hacer notar que en lo establecido en la investigación realizada por Hernández, L, donde en la muestra de adultos mayores (AAMM) frágiles según el estado civil, escolaridad y ocupación el mayor porcentaje eran casados, pre-universitarios, además que en ese momento su ocupación estaba representada como jubilados o amas de casa, teniendo en parte similitud, debido a que se concuerdan con dos de las tres variables (94).
TABLA 2. Distribución de adultos mayores (AAMM) según estado civil, escolaridad y ocupación. Comunidad “Valle Hondo”. Estado Lara, 2010.
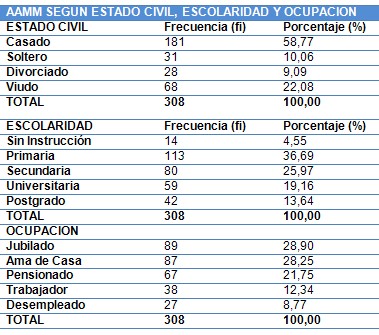
Fuente: Encuesta aplicada a los adultos mayores (AAMM) de la Comunidad de Valle Hondo.
En la Tabla 3 se presenta la distribución de las enfermedades crónicas no transmisibles en los adultos mayores (AAMM) de la comunidad de Valle Hondo según sus antecedentes patológicos, las cuales fueron utilizadas por el investigador para determinar la comorbilidad; sin embargo, se debe destacar las enfermedades crónicas no transmisibles con mayor frecuencia en esta población de adultos mayores (AAMM). Se observó que la de mayor frecuencia fue el Déficit visual 173 (56,17%), seguido por la Hipertensión arterial 172 (55,84%), Artrosis 74 (24,03%), Insuficiencia circulatoria periférica 69 (22,40%), Déficit auditivo 48 (15,58%), Cardiopatía isquémica 44 (14,29%) y Diabetes Mellitus 39 (12,66%). Por lo tanto, las enfermedades crónicas más destacadas en estos adultos mayores (AAMM) son el déficit visual, la hipertensión arterial, la insuficiencia circulatoria periférica y la artrosis.
Comparando la presente investigación con el estudio realizado por Díaz, A. se tiene que la mayoría de los pacientes eran hipertensos, con cardiopatías de cualquier tipo y diabéticos, observándose que la mayoría de los adultos mayores (AAMM) frágiles presentan estas enfermedades crónicas no transmisibles para la determinación de la comorbilidad en los sujetos de estudio (95).
TABLA 3. Distribución de las enfermedades crónicas no transmisibles en adultos mayores (AAMM) según antecedentes patológicos. Comunidad “Valle Hondo”. Estado Lara, 2010.
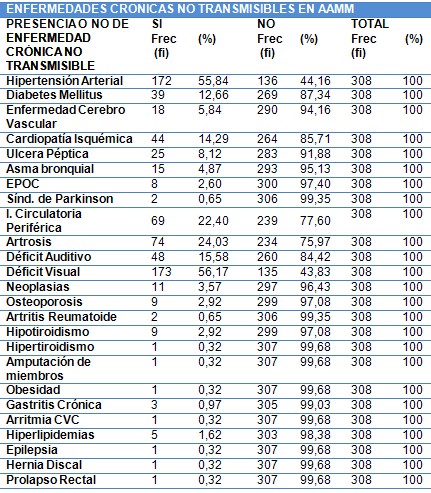
Fuente: Encuesta aplicada a los adultos mayores (AAMM) de la Comunidad de Valle Hondo.
En la Tabla 4, se representa la distribución de los adultos mayores (AAMM) según la presencia o no de comorbilidad y su relación con la polifarmacia. Se observó como 198 (64,29%) de los adultos mayores (AAMM) presentan comorbilidad y la cantidad restante 110 (35,71%) muestran una o ninguna enfermedad crónica. Esto destaca una alta cantidad de adultos mayores (AAMM) que tienen comorbilidad. En lo que respecta a la polifarmacia, se evidenció como la mayoría de los adultos mayores (AAMM) 174 (56,49%) utilizan la polifarmacia, al contrario de 134 (43,51%) ancianos que no lo hacen. Se aprecia como una alta proporción de adultos mayores (AAMM) que hacen uso de la polifarmacia.
En el estudio realizado por Fernández, N. y otros, se determinó al igual que en esta investigación que la mayoría de los adultos mayores (AAMM) por su padecimiento de enfermedades crónicas no trasmisibles, tienen la condición de ser pacientes polifarmacéuticos, trayendo consigo, que en la Medicina de Atención Primaria deben ser atendidos continuamente para llevar un control periódico tanto de sus padecimientos como de los fármacos que le son suministrados (31).
TABLA 4. Distribución de los adultos mayores (AAMM) según la comorbilidad y su relación con la polifarmacia. Comunidad “Valle Hondo”. Estado Lara, 2010.
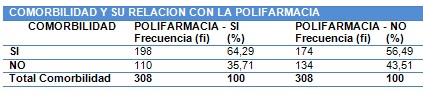
Fuente: Encuesta aplicada a los adultos mayores (AAMM) de la Comunidad de Valle Hondo.
La Tabla 5 establece la distribución de la situación económica y de convivencia en los adultos mayores (AAMM). En relación a la situación económica 259 (84,09%) manifestaron poseer amparo filial, 183 (59,42%) no se consideran de bajos recursos económicos, 276 (89,61%) opinaron que no realizaron cambios de domicilio recientemente y 262 (85,06%) de los adultos mayores (AAMM) expresaron que no tuvieron ingresos recientemente. En lo referente a la convivencia, 291 (94,48%) de estos ancianos no viven solos y 240 (77,92%) no participan en actividades culturales, sociales o recreativas de la comunidad. Por lo tanto, estos adultos mayores (AAMM) tienen en su mayoría un amparo filial, no se consideran de bajos recursos económicos; además de que en una mayor frecuencia no viven solos, sin participar en actividades culturales, sociales o recreativas en la comunidad.
Estos resultados discrepan en la información arrojada con el estudio realizado por Hernández, L. donde los adultos mayores (AAMM) estudiados manifestaron no poseer amparo filial y se consideraban de escasos recursos económicos, además de señalar en su mayoría, vivían en la casa de sus hijos o de algún otro familiar (94).
TABLA 5. Distribución de la situación económica y de convivencia en adultos mayores (AAMM). Comunidad “Valle Hondo”. Estado Lara, 2010.
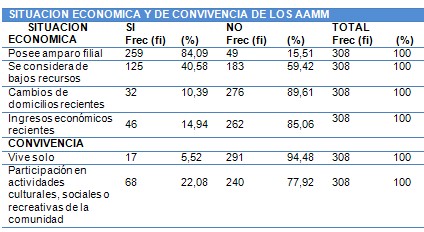
Fuente: Encuesta aplicada a los adultos mayores (AAMM) de la Comunidad de Valle Hondo.
La Tabla 6, representa la distribución de caídas recientes sufridas recientemente por los adultos mayores (AAMM) de la comunidad, en el cual se establece como 248 (80,52%) no ha sufrido de problemas motores en este sentido y el resto de los encuestados 60 (19,48%) de estos adultos mayores (AAMM) presentaron en frecuencias bajas de una a cinco caídas recientes. Esto evidencia que estos ancianos en su mayoría no presentan problemas de psicomotricidad gruesa de niveles altos, lo cual evidencia que no se caen con regularidad. En el mismo caso, el estudio realizado por Hernández, L., en un mínimo por ciento estos pacientes manifestaron hacer sufrido de caídas últimamente, no padeciendo estos adultos mayores (AAMM) esta variable de fragilidad (93).
TABLA 6. Distribución de caídas recientes en los adultos mayores (AAMM). Comunidad “Valle Hondo”. Estado Lara, 2010.
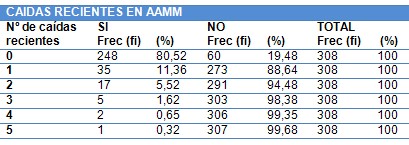
Fuente: Encuesta aplicada a los adultos mayores (AAMM) de la Comunidad de Valle Hondo.
En la Tabla 7, se representa los resultados obtenidos sobre la dependencia de las actividades básicas de la vida diaria por medio del Índice de Katz aplicado a los adultos mayores (AAMM) de la comunidad, en la cual se observó en la mayoría presentaron plena independencia de sus capacidades para la realización de actividades como alimentación 300 (97,40%), bañarse 291 (94,48%), vestirse 288 (93,51%), uso del retrete 291 (94,49%), movilidad 277 (89,94%) y continencia 232 (75,32%). De acuerdo a los datos suministrados por este instrumento estandarizado, los adultos mayores (AAMM) son independientes para la realización de las actividades básicas de la vida diaria.
Estos resultados tienen similitud con el estudio desarrollado por Agudelo, E. y otros, donde la población de adultos mayores (AAMM) evaluados mediante la aplicación del Índice de Katz se determinaron como independientes. Sin embargo, es importante destacar que este autor determina que los niveles de autonomía de los adultos mayores (AAMM) no son sinónimo de calidad de vida, puesto que este parámetro está sujeto a diversas variables que tienen que ver con su entorno, principalmente la emocional, y no únicamente por la autonomía en sus capacidades para la realización de actividades diaria (20).
TABLA 7. Distribución del Índice de Katz en los adultos mayores (AAMM). Comunidad “Valle Hondo”. Estado Lara, 2010.
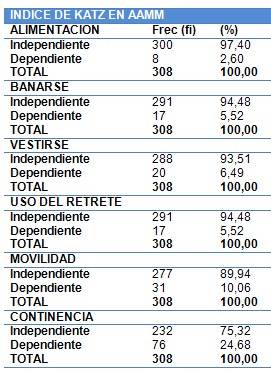
Fuente: Encuesta aplicada a los adultos mayores (AAMM) de la Comunidad de Valle Hondo.
En la Tabla 8, se establece la distribución del Índice de Lawton y Brody aplicados a los adultos mayores (AAMM) de la comunidad de Valle Hondo, donde se midió bajo este instrumento de valoración geriátrico la dependencia en la realización de las actividades instrumentales de la vida diaria. Los resultados obtenidos fueron cualitativamente similares, debido a que en los ocho ítems que se evalúan en el mismo, la mayoría de los adultos mayores (AAMM) encuestados presentan independencia en la realización de tareas tales como: capacidad de usar el teléfono 251 (81,49%), ir de compras 233 (75,65%), preparación de comida 250 (81,17%), cuidar la casa 231 (75,00%), lavado de ropa 229 (74,35%) uso de medios de transporte 176 (57,14%), responsabilidad respecto a su medicación 270 (87,66%) y capacidad de utilizar dinero 230 (74,68%). Es importante señalar que en la Tabla 8, se visualiza la puntuación obtenida del Índice de Lawton y Brody, estableciéndose en 8 puntos, expresándose independencia total de las actividades instrumentales de la vida diaria. Es importante destacar que la información suministrada por los adultos mayores (AAMM) en la investigación desarrollada por Hernández, L., determinaron en el mismo caso, total independencia para la realización de las actividades instrumentales de la vida diaria (94).
TABLA 8. Distribución del Índice de Lawton y Brody en los adultos mayores (AAMM). Comunidad “Valle Hondo”. Estado Lara, 2010.
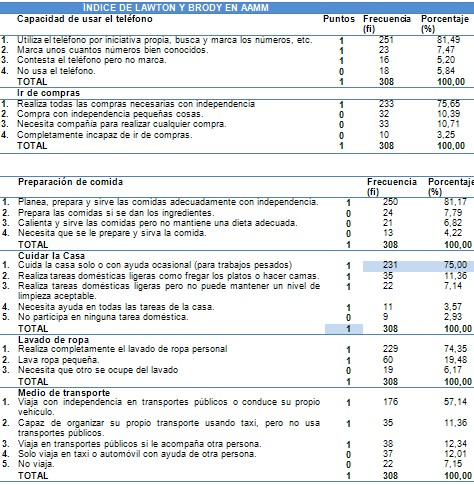

Fuente: Encuesta aplicada a los AAMM de la Comunidad de Valle Hondo.
En la Tabla 9, se muestra los diferentes criterios que fueron determinados en el estudio para el diagnóstico de la fragilidad a 308 adultos mayores (AAMM) de la comunidad de Valle Hondo. Estos criterios fueron determinados de la siguiente manera: En el nivel económico 262 (85,06%) de los adultos mayores (AAMM) señalaron que no obtuvieron ingresos económicos recientemente. Asimismo en el ámbito social 240 (77,92%) opinaron que no tenían participación en actividades culturales, sociales o recreativas dentro de la comunidad. En lo que respecta la cantidad de enfermedades crónicas no transmisibles (comorbilidad) 198 (64,29%) de los sujetos de estudio presentan este padecimiento médico, al presentar más de dos patologías que fueron determinadas en las encuestas aplicadas a los adultos mayores (AAMM). Otro factor que incide en la fragilidad del adulto mayor (AAMM) es el nivel de escolaridad, la cual está representada por 193 (62,66%) de ellos únicamente llegaron hasta los niveles de primaria o secundaria. Igualmente se demostró un nivel alto en la polifarmacia de estos adultos mayores (AAMM) de esta comunidad, representado en 174 (56,49%) de ellos que consumen más de dos medicamentos según los criterios médicos establecidos. En este cuadro resumen, se determinan cinco criterios de fragilidad, determinando así, que si existe fragilidad en los sujetos de estudio, puesto que al presentar al menos dos, ya son considerados frágiles.
De acuerdo a la información suministrada por los adultos mayores (AAMM) estudiada por Hernández, L, se obtuvieron únicamente dos criterios de fragilidad representados por la comorbilidad y la polifarmacia (94). Nuestros resultados son similares, determinándose así que la mayoría de los adultos mayores (AAMM) frágiles son pacientes poli-farmacéuticos.
TABLA 9. Distribución de los criterios para el diagnóstico de fragilidad en los adultos mayores (AAMM). Comunidad “Valle Hondo”. Estado Lara, 2010.
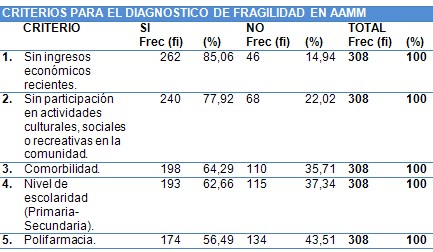
Fuente: Encuesta aplicada a los adultos mayores (AAMM) de la Comunidad de Valle Hondo.
CONCLUSIONES:
• Predominaron los de la edad comprendida de 60-69 años y de sexo femenino, estado civil casados, con nivel de escolaridad primaria terminada y sin diferencia significativa los jubilados y amas de casa.
• Se evidenció la comorbilidad destacándose el déficit visual, la hipertensión arterial, la insuficiencia circulatoria periférica y la artrosis; presentándose el uso de varios medicamentos (polifarmacia).
• En el ámbito de la convivencia, los adultos mayores (AAMM) estudiados tienen en su mayoría un amparo filial, con buenos recursos económicos; viviendo acompañados, aunque no se integran a las actividades culturales, sociales o recreativas en la comunidad.
• Existe independencia para la realización de las actividades básicas e instrumentales de la vida diaria.
• Existe fragilidad en los sujetos de estudio de la comunidad de Valle Hondo.
RECOMENDACIONES
• Establecer criterios regionales para el diagnóstico de la fragilidad en el AAMM, tomando como referencia investigaciones realizadas en Venezuela y otros países.
• Motivar a los profesionales que cumplen funciones médicas en el sector de atención primaria, para que realicen estudios para el diagnóstico de la fragilidad en adultos mayores (AAMM) de su comunidad.
• En el área de atención primaria, llevar un registro completo de los adultos mayores (AAMM) atendidos en el consultorio, llevando estadísticas periódicas sobre los criterios de fragilidad que presentan singularidad en esta población.
• Aplicar los criterios de fragilidad utilizados en esta investigación, a otras poblaciones con diferentes estratos sociales, para realizar comparaciones, y así, determinar los criterios de fragilidad más concurrentes.
• Difundir y hacer del conocimiento a la comunidad médica establecida en el sector primario sobre los hallazgos y criterios de fragilidad en los adultos mayores (AAMM) de esta investigación.
ANEXOS
ANEXO 1. CONSENTIMIENTO POR ESCRITO DE PARTICIPACIÓN
La presente investigación sobre la fragilidad en el adulto mayor (AAMM) es muy importante por la frecuencia con que se presenta esta entidad, afectando la salud de este segmento poblacional. El propósito del estudio es aportar datos acerca de la fragilidad, que puedan servir para mejorar la calidad de la atención de esta población, repercutiendo en la calidad de vida de los adultos mayores (AAMM) en la comunidad de Valle Hondo.
La información a recoger será estrictamente confidencial, su propósito es ayudar a definir dicho estudio para elaborar una tesis de especialista, se le agradece responder con la mayor sinceridad posible las diferentes alternativas que contiene el instrumento, ya que de las respuestas recogidas dependerá el éxito del estudio. Si está de acuerdo puede llenar los espacios en blanco siguientes:
Yo ________________________________________
Por voluntad expresa mediante la presente doy mi consentimiento para responder los instrumentos del estudio. Se me explicó que la información que yo brinde es de carácter confidencial, no serán divulgados ni publicados, ni mi identidad, ni los detalles personales. Estoy consciente de mi derecho a no responder cualquier pregunta que considere indiscreta, sin que por ello pierda mi derecho a continuar recibiendo la atención médica establecida, aún si me niego a participar en el estudio.
Para que así conste firmo el presente consentimiento a los _______ días del mes __________________ del año 2008
Firma __________________
ANEXO 2. ENCUESTA. FRAGILIDAD EN EL ADULTO MAYOR (AAMM)
Dirección particular: _________________
Fecha de nacimiento: ________________
Sexo:¬¬¬¬¬¬¬¬¬¬¬¬¬¬¬¬¬¬¬¬¬¬¬¬¬¬¬¬¬¬¬¬¬¬¬¬ F _________ M __________
Estado civil:
1. Soltero ______
2. Casado ______
3. Viudo _______
4. Divorciado _______
Ocupación actual:
1. Trabajador _______
2. Jubilado pensionado ________
3. Pensionado ________
4. Ama de casa ________
Nivel de Escolaridad:
1. Sin instrucción ______
2. Primaria _______
3. Secundaria terminada _______
4. Técnica o preuniversitaria _______
5. Universitario _______
CONVIVENCIA
¿Vive solo? SI _______ No _______
¿Participa en actividades culturales, sociales o recreativas de la comunidad?
SI _______ No ____
SITUACIÓN ECONÓMICA
¿Posee Ud. amparo filial? SI _____ No _____
¿Se considera Ud. de escasos recursos económicos? SI ____ No ____
¿Ha cambiado de domicilio recientemente? SI ____ No ___
¿Ha tenido ingresos económicos recientemente? SI ____ No ___
PSICOMOTRICIDAD GRUESA (CAÍDAS)
¿Ha sufrido de alguna caída recientemente? SI ____ No ___
Si su respuesta es afirmativa, diga cuantas caídas ha sufrido ____
ENFERMEDADES
Presencia de enfermedades crónicas no trasmisibles. SI ________ NO ________
Hipertensión arterial: SI ________ NO ________
Diabetes Mellitus: SI ________ NO ________
Enfermedad cerebro vascular: SI ________ NO ________
Cardiopatía isquémica: SI ________ NO ________
Úlcera péptica: SI ________ NO ________
Asma bronquial: SI ________ NO ________
Enfermedad pulmonar obstructiva crónica: SI ________ NO ________
Síndrome de Parkinson: SI ________ NO ________
Insuficiencia circulatoria periférica: SI ________ NO ________
Artrosis: SI ________ NO ________
Déficit auditivo: SI ________ NO ________
Déficit visual: SI ________ NO ________
Neoplasias: SI ________ NO ________
Osteoporosis: SI ________ NO ________
Artritis reumatoidea: SI ________ NO ________
Hipotiroidismo: SI ________ NO ________
Hipertiroidismo: SI ________ NO ________
Amputación de miembros: SI ________ NO ________
Obesidad: SI ________ NO ________
Gastritis Crónica: SI ________ NO ________
Arritmia CVC: SI ________ NO ________
Hiperlipidemia: SI ________ NO ________
Epilepsia: SI ________ NO ________
Hernia discal: SI ________ NO ________
Prolapso rectal: SI ________ NO ________
Glaucoma: SI ________ NO ________
Cefalea migrañosa: SI ________ NO ________
Insuficiencia renal crónica (IRC): SI ________ NO ________
Cirrosis hepática: SI ________ NO ________
CONSUMO DE MEDICAMENTOS
¿Toma medicamentos diariamente?:SI ________ NO ________
Si su respuesta es afirmativa, diga cuantos medicamentos toma al día (exceptuando vitaminas) ________________________
ANEXO 3. ÍNDICE DE KATZ
1. Alimentación:
Independiente ______ Dependiente ______
Independiente: Lleva la comida desde plato o su equivalente a la boca (se excluyen cortar la carne y untar la mantequilla o similar).
Dependiente: Precisa ayuda para la acción de alimentarse, o necesita alimentación enteral o parenteral.
2. Bañarse:
Independiente ______ Dependiente ______
Independiente: Necesita ayuda para lavarse una sola parte (como la espalda o una extremidad incapacitada) o se baña completamente si ayuda.
Dependiente: Necesita ayuda para lavarse más de una parte del cuerpo, para salir o entrar o salir de la bañera o no se lava solo.
3. Vestirse:
Independiente ______ Dependiente ______
Independiente: Coge la ropa solo, se la pone, se pone adornos y abrigos y usa cremallera (se excluye el atarse los zapatos).
Dependiente: No se viste solo o permanece vestido parcialmente.
4. Uso del retrete:
Independiente ______ Dependiente ______
Independiente: Accede al retrete, entra y sale de él, se limpia los órganos excretores y se arregla la ropa (puede usar o no soporte mecánico).
Dependiente: Usa orinal o cuña o precisa ayuda para acceder al retrete y utilizarlo.
5. Movilidad:
Independiente ______ Dependiente ______
Independiente: Entra y sale de la cama y se sienta y se levanta de la silla solo (puede usar o no soporte mecánico).
Dependiente: Precisa la ayuda para utilizar la cama y/o la silla; no realiza uno o más desplazamientos.
6. Continencia:
Independiente ______ Dependiente ______
Independiente: Control completo de micción y defecación.
Dependiente: Incontinencia urinaria o fecal parcial o total.
ANEXO 4. ÍNDICE DE LAWTON Y BRODY - - Puntos
1. Capacidad de usar el teléfono
Utiliza el teléfono por iniciativa propia, busca y marca los números, etc.: 1
Marca unos cuantos números bien conocidos: 1
Contesta el teléfono pero no marca: 1
No usa el teléfono: 0
2. Ir de compras
Realiza todas las compras necesarias con independencia: 1
Compra con independencia pequeñas cosas: 0
Necesita compañía para realizar cualquier compra: 0
Completamente incapaz de ir de compra: 0
3. Preparación de comida
Planea, prepara y sirve las comidas adecuadamente con independencia: 1
Prepara las comidas si se dan los ingredientes: 0
Calienta y sirve las comidas pero no mantiene una dieta adecuada: 0
Necesita que se le prepare y sirva la comida: 0
4. Cuidar la Casa
Cuida la casa solo o con ayuda ocasional (para trabajos pesados): 1
Realiza tareas domésticas ligeras como fregar los platos o hacer camas: 1
Realiza tareas domésticas ligeras pero no puede mantener un nivel de limpieza aceptable: 1
Necesita ayuda en todas las tareas de la casa: 1
No participa en ninguna tarea doméstica: 0
5. Lavado de ropa
Realiza completamente el lavado de ropa personal: 1
Lava ropa pequeña: 1
Necesita que otro se ocupe del lavado: 0
6. Medio de transporte
Viaja con independencia en transportes públicos o conduce su propio vehículo: 1
Capaz de organizar su propio transporte usando taxi, pero no usa transportes públicos: 1
Viaja en transportes públicos si le acompaña otra persona: 1
Solo viaja en taxi o automóvil con ayuda de otra persona: 0
No viaja: 0
7. Responsabilidad sobre la medicación
Es responsable en el uso de la medicación, dosis y horas correctas: 1
Toma responsablemente la medicación si se le prepara con anticipación en dosis separadas: 0
No es capaz de responsabilizarse de su propia medicación: 0
8. Capacidad de usar el dinero
Maneja los asuntos financieros con independencia, recoge y conoce sus ingresos: 1
Maneja los gastos cotidianos pero necesita ayuda para ir al banco, grandes gastos, etc.: 1
Incapaz de manejar el dinero: 0
REFERENCIAS BIBLIOGRÁFICAS
1. Castanedo JF, Vicente N. Modelo de atención gerontológica en el Consejo Popular Los Sitios Ciudad de La Habana, Cuba. Rev Electrónica Geriatría. 2000; 2:1-8.
2. Composortega Cruz S. Características generales de la población de la tercera edad en el mundo. En: Centro Interamericano de Estudios de Seguridad Social, editor. El AAMM en América Latina: sus necesidades y sus problemas médico sociales. México DF: CIRSS, OPS, OMS;1995.
3. Anuario Estadístico 2005 [serie en Internet]. [Citada 2006]. Disponible en: http://bvs. sld.cu/ cg ibin/wxis/ anuario/? IsisScript= anuario/iah.x is&tag5003=a nuario& tag502 1=e&tag6000 =B&tag5013= GUEST&ta g5022=2 005
4. Prieto O, Vega E. La atención al anciano en Cuba. Desarrollo y perspectivas. La Habana: Editorial Ciencias Médicas; 1996.
5. Kalache A. Situación global del envejecimiento. Consulta interregional sobre el envejecimiento de la población organizada por el Banco Interamericano de Desarrollo, en la ciudad de Washington el 1-2 junio del 2000 [serie en Internet]. [Citada 17 Nov. 2003]. Disponible en: www. gerontologia. org /envejecimiento_ poblacional.htm
6. Espinosa JM. El anciano en atención primaria. Aten Primaria. 2000; 26:515-6.
7. Mussoll J. Resultados de la aplicación en atención primaria de un protocolo de valoración geriátrica integral en ancianos de riesgo. Rev Esp Geriatr Gerontol. 2002; 37 (NM 5): 249-53.
8. Tenntedt SL, Mc Kinlay JB, Sullivan LM. Informal care for frail elders: the role of secondary caregivers. Gerontologist. 1989;29:677-83.
9. Guigoz Y, Vellas B, Garry PJ. Mini Nutritional Assessment: a practical assessment tool for grading the nutritional state of elderly patients. Facts Res Gerontol. 1994;Suppl 2:15 -59.
10. Report of the council on scientific affairs: American Medical Association white paper on elderly health. Arch Intern Med. 1990;150:2459-72.
11. Kessel H. La edad como criterio. Med Clin (Barc). 1998; 110:736-9.
12. Rodríguez Mañas L. Envejecimiento y enfermedad: manifestaciones y consecuencias. En: Fernández-Ballesteros R, editor. Gerontología Social. Madrid: Pirámide; 2000. p.153-65.
13. Mañas R. Aproximación al desarrollo de un Programa Nacional de Investigación sobre Envejecimiento desde el concepto de fragilidad. Rev Esp Geriatr Gerontol. 2001; 36 (NM 3):24-35.
14. Finch CE, Tanzi RE. Genetics of aging. Science. 1997; 278:407-11.
15. Halliwell B. The antioxidant paradox. Lancet. 2000;355:1179-80.
16. De la Fuente C. Fundamentos demográficos y biomédicos para una atención sanitaria específica al anciano. En: Rodríguez Mañas L, Solano Jaurrieta JJ, editores. Bases de la Atención Sanitaria al Anciano. Madrid: Sociedad Española de Medicina Geriátrica; 2001.p.15-55.
17. Hayflick L. The future of ageing. Nature. 2000;408:267-9.
18. Buchner DM, Wagner EH. Preventing frail health. Clin Geriatr Med. 1992; 8:1-17.
19. Cyrus Barker, E. Funcionalidad, Fragilidad del AAMM. 2009. Disponible en: http:// geriatria tfusp. blogspot.co m/2009 /05/ funcionalidad -fragilidad- del- adulto.html
20. Agudelo García, E., Ayala Hincapié, M.L., Ríos Idárraga, M.L. Caracterización de la movilidad de ancianos, según Índice de Katz, en el Centro de Bienestar del Anciano San José de Pereira. 2007. Colombia. Disponible en: http:// revista investigaciones .funandi.edu.co /archivos Editor/File/ Revista%20 No.%2018%2 0Vol.% 2011/Elian a%20Agu delo%20 G%20y% 20otros.pdf
21. Torpy, J., Linm, C., Glass, R. Fragilidad en AAMM. JAMA-Revista de la Asociación Médica Americana, 8 de noviembre del 2006-Vol 296, No 18. Disponible en: http://jama. ama-assn.org /cgi/data /296/18/22 80/DC 1/1
22. Carrasco, M. Fragilidad: Un síndrome geriátrico en evolución. Departamento de Medicina Interna. Pontificia Universidad Católica de Chile. 2006. Disponible en: http://escuela. med.puc.cl/ deptos/ programa geriatria/ Fragilidad. html
23. Robles Araujo F., Pedreira Copín, C. Es bueno recordar: Fragilidad. Publicaciones Semer. Vol. VII. No 4. Julio-Agosto. 2008. Disponible en: http://www. semer. es/rev/ rev7-4- fragilidad. pdf
24. Garza Muñoz G., Fragilidad en los ancianos: disminución en su calidad de vida e independencia. 20 de agosto de 2008. Disponible en: http:// envejecimiento -saludable. blogspot. com/ 2008/08/ fragilidad- en-los- ancianos- disminucin. html
25. Nallín, F.E., Escalas de Valoración Geriátrica. Geronto-geriatría, Órgano oficial de la Federación Argentina de Geriatría y Gerontología y de la Asociación Gerontológica Argentina. 2009. Disponible en: http://www. gerontogeriatria. org.ar/pdf/ ESCALAS_DE_ VALORACION_ GERIATRICA.pdf
26. Castillo Alvarado, F.M. Incidencia de Anestesia General en Operación Cesárea: Registro de Tres Años. Anexos. Tesis Digitales UNMSM. Oficina General del Sistema de Bibliotecas y Biblioteca Central de la UNMSM. Perú. Disponible en: http://sisbib. unmsm.edu.pe/ bibvirtualdata/ tesis/Salud/f arfan_sp/ca p6.pdf
27. Trigás Ferrín M. Escala de Lawton y Brody (Philadelphia Geriatric Center) Actividades instrumentales de la vida diaria (AIVD). 1993. Disponible en: http://www.meiga. info/escalas/ ESCALA DE LAWTON Y BRODY. pdf
28. Gutiérrez Rodríguez D.R.; Martínez Graga A.; Gómez L.M.; Rodríguez Pardillo, C.; Longevidad Satisfactoria. Etapa de reto actual. RevistaeSalud.com, Vol. 5, N° 17.2009. Disponible en: http://www. Revista esalud.com/ revista esalud /index.php /revista esalud/ article/ viewArticle/235/602
29. Espinosa-Brito A.D.; Romero-Cabrera A.J. Evaluación Geriátrica: metas, método e implementación. Revista de la Asociación Colombiana de Gerontología y Geriatría. Vol. 22 N° 3/Julio – Septiembre 2008. Colombia. Disponible en: http://www. acgg.org. co/pdf/ pdf_ revista/ 2008/22-3.pdf
30. Suay Cantos A.; Ortega Roig M.; Mendo Serrano O.; Simó Falco M.D.; Anciano Frágil. Gúia de Actualización Clínica en A.P. España. 2009. Disponible en: http:// 193.145.164 .73/docs/ dac/guia sap03 anciano fragil. pdf
31. Fernández Guerra N.; Díaz Armesto D.; Pérez Hernández B.; Rojas Pérez, A. Polifarmacia en el anciano. 2002. Disponible en: http://bvs. sld.cu/ revistas /act/vol10 _2002/ act08 102.htm
32. Vellas BJ, Wagne JS, Romero L.; Baumgarten RN, Rubenstein LZ, Garry PJ. One-leg balance is an important predictor of injurious falls in older persons. J Am Geriatr Soc. 1997;45:735-8.
33. Alarcón T, González Montalvo JI. Fragilidad y vejez compañeros inevitables de camino[editorial]. Rev Esp Geriatr Gerontol 1997; 32 (NM1):1-2.
34. Rocabruno JC. Tratado de Gerontología y Geriatría Clínica. La Habana: Editorial Científico Técnica;1999.
35. Salgado A. Geriatría. Historia, definición, objetivos y fines, errores conceptuales, asistencia geriátrica. Medicine (Madr). 1983;50:3235-9.
36. González-Montalvo JI, Pérez del Molino J, Rodríguez-Mañas L, Salgado A, Guillén F. Geriatría y asistencia geriátrica: para quién y cómo (I). Med Clin (Barc). 1991;96:183-8.
37. Campbell AJ, Buchner DM. Unstable disability and the fluctuations of frailty. Age and ageing. 1997;26:315-8.
38. Castelblanque E, Albert Cuñat V. ¿Quiénes son los ancianos frágiles –ancianos de riesgo? Estudio en personas mayores de 65 años del Área Sanitaria de Guadalajara. Medicina General. 2002;45:443-680.
39. Redin JM. Comprehensive geriatric assessment (I). Evaluation of the geriatric patient and the concept of fragility. Anales del Sistema de Salud. 2002. SP3:34-49.
40. Batzán JJ, Valero C, Regalado P, Carrillo E. Evaluación de la fragilidad en el anciano. Rev Esp Geriatr Gerontol. 1997;32:26-34.
41. Fried LP, Walston J. Frailty and failure to thrive. In: Hazzard WR, Blass JP, Ettinger WH, Halter JB, Ouslander JG, editors. Principles of geriatric medicine and gerontology. 4th ed. Nueva York: McGraw-Hill;1999.p.1387-402.
42. Hammerman D. Toward an understanding of frailty. Ann Intern Med. 1999;130:945-50.
43. Selva A, San José A, Solans A, Villardell M. Características diferenciales de la enfermedad en el anciano. Fragilidad. Medicine (Madr). 1999;124:5789-96.
44. Brocklehurst JC. The geriatric sevice and the day hospital. In: Brocklehurst JC, editor.Texbook of geriatric medicine and gerontology. 3th ed. Edinburg: Churchill- Livingstone;1985.p.982-95.
45. Batzán Cortés JJ. Atención sanitaria al anciano frágil: de la teoría a la evidencia científica. Med Clín. 2000;115 (NM 18):707-17.
46. Powell C. Frailty: help or hindrance? J R Soc Med. 1997;90(Suppl):23-6.
47. Fried LP. Frailty. In: Hazzard WR, Bierman EL, Blass SP, editors. Principles of Geriatric and Gerontology. 3th ed. Nueva York: McGraw Hill;1994.p.1149-56.
48. Strawbridge WJ, Shema SJ, Balfour JL, Higby HR, Kaplan GA. Antecedents of frailty over three decades in an older cohort. J Gerontol B Psychol Sci Soc Sci. 1998;53:S9-16.
49. Rockwood K, Fox RA, Stolee P, Robertson D, Beattie BL. Frailty in elderly people: an evolving concept. CMAJ. 1994;150:489-95.
50. Chin A Paw MJ, de Groot LC, van Gend SV, Schoterman MH, Schouten EG, Schroll M, et al. Inactivity and weight loss: effective criteria to identify frailty. J Nutr Health Aging. 2003;7:55-60.
51. Manual de la Organización Panamericana de la Salud para la atención al AAMM. Washington: OPS;2003.
52. Fried LP, Ferrucci L, Darer J, Williamson JD, Anderson G. Untangling the concepts of disability, frailty, and comorbidity: implications for improved targeting and care. J Gerontol Am Biol Sci Med Sci. 2004;59: 55-63.
53. Lipsitz LA, Goldberger AL. Loss of ‘‘complexity' and aging. Potential applications of fractals and chaos theory to senescence. JAMA. 1992;267:1806–9.
54. Fried LP, Tangen CM, Walston J. Frailty in older adults: evidence for a phenotype. J Gerontol Med Sci. 2001;56A: M146-M56.
55. Rockwood K, Song X, MacKnight C, Bergman H, Hogan DB, McDowell I, et al. A global clinical measure of fitness and frailty in elderly people. CMAJ. 2005;173(5): 489-95.
56. Hogan DB, MacKnight C, Bergman H. Steering Committee, Canadian Initiative on Frailty and Aging. Models, definitions, and criteria of frailty [review]. Aging Clin Exp Res. 2003;15(Suppl 3):1-29.
57. Clark LP, Dion DM, Barker WH. Taking to bed. Rapid functional decline in an independently mobile older population living in an intermediate-care facility. J Am Geriatr Soc. 1990;38:967-72.
58. Chin A Paw MJ, Dekker JM, Feskens EJ, Schouten EG, Kromhout D. How to select a frail elderly population? A comparison of three working definitions. J Clin Epidemiol. 1999;52:1015-21.
59. Canadian Study of Health and Aging Working Group. Disability and frailty among elderly canadians: a comparison of six surveys. Int Psychogeriatr. 2001;13Suppl 1:159-68.
60. Rockwood K, Stadnyk K, MacKnight C, McDowell I, Hébert R, Hogan DB. A brief clinical instrument to classify frailty in elderly people [letter]. Lancet. 1999;353(9148):205-6.
61. Rockwood K, Mitnitski A, MacKnight C. Some mathematical models of frailty and their clinical implications. Rev Clin Gerontol. 20 02;12:109-17.
62. Lipsitz LA. Physiological complexity, aging and the path to frailty [review]. Sci Aging Knowledge Environ. 2004;16.
63. Mitnitski AB, Song X, Rockwood K. The estimation of relative fitness and frailty in community-dwelling older adults using self-report data. J Gerontol Am Biol Sci Med Sci. 2004;59:M627-32.
64. Song X, Mitnitski A, MacKnight C, Rockwood K. Assessment of individual risk of death using self-report data: an artificial neural network compared with a frailty index. J Am Geriatr Soc. 2004;52:1180-4.
65. Rockwood K, Howlett SE, MacKnight C, Beattie BL, Bergman H, Hebert R, et al. Prevalence, attributes, and outcomes of fitness and frailty in community-dwelling older adults: report from the Canadian Study of Health and Aging. J Gerontol Am Biol Sci Med Sci. 2004;59:1310-7.
66. Jones DM, Song X, Rockwood K. Operationalizing a frailty index from a standardized comprehensive geriatric assessment. J Am Geriatr Soc. 2004;52:1929-33.
67. González Moro A.M., Rodríguez Rivera L. Fragilidad, paradigma de la atención al AAMM. La Habana, Cuba. Geroinfo. RNPS. 2110. Vol. 3 No. 1. 2008. Disponible en: http://www. sld.cu/ galerias/ pdf/sitios/ gericuba /fragilidad. pdf
68. Baumgartner RN, Koehler KM, Gallagher D. Epidemiology of sarcopenia among the elderly in New Mexico. Am J Epidemiol 1998;147:755-63.
69. Morley JE. Anorexia of aging: physiologic and pathologic. Am J Clin Nutr. 1997;66:760-73.
70. Morley JE, Silver AJ. Anorexia in the elderly. Neurobiol Aging 1988;9:9-16.
71. Poehlman ET. Regulation of energy expenditure in aging humans. J Am Geriatr Soc 1993;41:552-9.
72. Bunker V, Lawson M, Stansfiled M, Clayton B. Nitrogen balance studies in apparently healthy elderly people and those who are house-bound. Br J Nutr 1987;57:211-21.
73. Orme J, Reis J, Herz E. Factorial and discriminate validity of the Center for Epidemiological Studies Depression Scale (CES-D). J Clin Psychol. 1986;42:28-33.
74. Taylor HL, Jacobs DR, Schuker B. A questionnaire for the assessment of leisure-time physical activities. J Chronic Dis. 1978;31:745-55.
75. Strawbridg WJ, Shema SJ, Balfour JL, Higby HR, Kaplan GA. Antecedents of frailty over three decades in an older cohort. J Gerontol B Psychol Sci 1998;53(1):9-16.
76. Ebrahim, S. Disability in older people: a mass problem requiring mass solution. Lancet 1999;353(9169):1990-93.
77. Monton KG, Stallard E. Changes in health, mortality, disability and their impact on log-term care needs. J Aging Soc Policy 1996;7:25-52.
78. Keller BK, Potter JF. Helping the elderly stay active: a technique for detecting disability in the primary care office. Nebr Med J 1994:4-10.
79. Williamson JD, Fried LP. Characterization of older adult who attribute functional decrements to"old age". J Am Geriatr Soc 1996;44:1429-34.
80. Hoeymans N, Feskens EJM, Van den Bos GAM, Kromhout D. Measuring functional status: cross-sectional and longitudinal association between performance and self-report (Zutphen Elderly Study 1990-1993) J Clin Epidemiol 1996;49(10):1103-10.
81. Fried LP, Guralnik JM. Disability in older adults: evidence regarding significance, etiology, and risk. J Am Geriatr Soc 1997;45:92-100.
82. Reuben DB, Ferrucci L, Wallace R et al. The prognostic value of serum albumin in healthy older persons with low and high serum interleukin-6 levels. J Am Geriatr Soc 2000;48:1404-07.
83. Ranieri P, Rizzini R, Franzoni S. Serum cholesterol levels as a measure of frailty in the hospitalized elderly patients. Exper Aging Res 1998;24:169-79.
84. Walston J, McBurnie A, Newman A, Tracy RP, Kop WJ, Hirsch CH. Frailty and activation of the inflammation and coagulation systems with and without clinical comorbidities. Arch Intern Med 2002;162(11):2333-41.
85. Cohen HJ, Harris T, Pieper CF. Coagulation and activation of inflammatory pathways in the development of functional decline and mortality in the elderly. Am J Med 2003;114:180-7.
86. Cabrera Roa K.G., Swayne Ossa, M.O. Valor de la evaluación geriátrica en el Servicio de Hospitalización de la Clínica San José. Diciembre 2000 a Mayo 2001. Disponible en: http://sisbib. unmsm.edu. pe/Bib VirtualData/ Tesis/ Salud/ Cabrera_ R_K/mar_te% C3%B3r. pdfbbm vve3
87. González Moro A.M.; Red Cubana de Gerontología y Geriatría. Instrumentos de Evaluación Geriátrica. 2009. Disponible en: http://www. sld.cu/ sitios /gericuba /temas. php?id v=7056
88. Arango Lopera, V.E.; Polifarmacia en el anciano. Departamento de Medicina Interna. Pontificia Universidad Javeriana. Bogotá. Colombia. 2009. Disponible en: http://med. javeriana. edu.co/ publi/ vniversitas /serial/v43 n1/0025% 20 Polifarmacia. PDF
89. Castelo Domínguez R.; Cano García P.; Pérez Cachafeiro S.; Prevalencia de polifarmacia en mayores de 80 años. Artículo original FAP. Volumen 4, N° 3. 2006. Disponible en: http://www. sefap.org/ revista/ pdf/4.3.3.pdf
90. Pepa Alemany Agullo P.; Altarriba Cano M.L.; Ballester Donet A.; Blanquer Gregori J.J.; Castejón Bolea R; Ferrandis Gillem E.; García Royo A.; González Candelas R.; Gutiérrez Valverde J.; Jiménez MansoA.I.; Nieto Jiménez F.; Pascual López L.; Pastor Doménech V.; Zarate de Manuel V.; Instrumentos de Valoración del programa de Atención a Domicilio. Grupo de Atención Domiciliaria SVMFYC. 24 de Octubre de 2002. España. Disponible en: http:// salpub.uv. es/pspic /docs/ svmfic_ ValorAD. pdf
91. Cruz Jentoft A. La evaluación geriátrica. Clínicas Urológicas de la Complutense, 2, 4I-54. Editorial Complutense de Madrid, 2003- Disponible en: http:// revistas. ucm.es/ med/11330414/ articulos/ CLUR9393 110041A. PDF
92. Declaración de Helsinki. Recomendaciones para orientar a los médicos en la investigación biomédica con seres humanos Adoptadas por la 18a Asamblea Médica Mundial Helsinki, Finlandia, junio de 1964 y enmendadas por la 29a Asamblea Médica Mundial Tokio, Japón, octubre de 1975, por la 35a Asamblea Médica Mundial Venecia, Italia, octubre de 1983 y por la 41a Asamblea Médica Mundial Hong Kong, en septiembre de 1989. Disponible en: http://www. bioetica. uchile.cl/ doc /Helsinki .htm
93. Alonso Galbán, P.; Sansó Soberats, F.; Díaz-Canel A.; Carrasci García, M. Diagnóstico de fragilidad en adultos mayores de una comunidad urbana. Revista Cubana de Salud Pública. 2007. Cuba. Disponible en: http://scielo. sld.cu/ scielo.php? pid=S0864-34662 009000 200016&sc ript=sci_abstract
94. Hernández, L. Diagnóstico de fragilidad en adultos mayores en la comunidad de Valle Hondo – Lara Venezuela. 2007. Facultad de Ciencias Médicas Miguel Enriquez. La Habana – Cuba.
95. Díaz, A. Determinación del Estado Mental y Capacidad Funcional del Paciente Geriátrico y su relación con las patologías más frecuentes. Servicio de Medicina Interna. Hospital Central Universitario “Antonio María Pineda”. Barquisimeto. Estado Lara. Noviembre 2005-Enero 2006. 2007. Barquisimeto-Venezuela. Disponible en: http:// bibmed.ucla. edu.ve/ed ocs_bmucla/te xtocompleto //TWT145 DV4D35 d2007.pdf