El Lupus Eritematoso Sistémico es una enfermedad compleja en la cual todos los componentes claves del sistema inmunológico están involucrados en la patogenia de esta enfermedad. Pareció interesante actualizar los conocimientos sobre los recursos terapéuticos actuales para el tratamiento de la nefritis lúpica, complicación frecuente y grave del Lupus Eritematoso Sistémico (LES). En la presente revisión se hace hincapié en la clasificación de la nefritis lúpica producto del consenso de las Sociedades de Nefrología y Patología Renal por sus implicaciones en el manejo del Lupus Eritematoso Sistémico (LES). Se hace mención a la progresión de la nefritis lúpica y finalmente el tratamiento secuencial de la misma, en base a una revisión bibliografía exhaustiva y actualizada.
Nefritis lúpica. Alternativas terapeuticas actuales. Una revisión.
Miguel Rondón Nucete. Ana Verónica Rondón Guerra
Unidad de nefrología, diálisis y trasplante renal. Facultad de Medicina, Universidad de los Andes, Mérida, Venezuela.
RESUMEN
El Lupus Eritematoso Sistémico es una enfermedad compleja en la cual todos los componentes claves del sistema inmunológico están involucrados en la patogenia de esta enfermedad. Pareció interesante actualizar los conocimientos sobre los recursos terapéuticos actuales para el tratamiento de la nefritis lúpica, complicación frecuente y grave del Lupus Eritematoso Sistémico (LES). En la presente revisión se hace hincapié en la clasificación de la nefritis lúpica producto del consenso de las Sociedades de Nefrología y Patología Renal por sus implicaciones en el manejo del Lupus Eritematoso Sistémico (LES). Se hace mención a la progresión de la nefritis lúpica y finalmente el tratamiento secuencial de la misma, en base a una revisión bibliografía exhaustiva y actualizada.
Palabras Claves: nefritis lúpica, clasificación, progresión, tratamiento, inmunosupresores
ABSTRACT
Systemic lupus erythematosus is a complex disease in which all the key components of the immune system are involved in the pathogenesis of this disease. It seemed interesting to update knowledge on current therapeutic resources for the treatment of lupus nephritis, frequent and serious complication of SLE. In the present review emphasizes the classification of lupus nephritis consensus product of Societies of Nephrology and Renal Pathology for their implications in the management of SLE. Referred to the progression of lupus nephritis and finally the sequential treatment of the same, based on a comprehensive literature review and updated.
Keywords: Lupica nephritis, Classification, progressing, treatment, immunosuppressants
INTRODUCCIÓN
Se estima que entre un 30 a un 50% de los pacientes portadores de lupus eritematoso sistémico (LES) presentaran una lesión renal, cuyo tipo histológico puede ser vascular, glomerular o túbulo intersticial (1, 2). Por otra parte, la presencia de una nefropatía lúpica (NL) modifica la sobrevida de los pacientes portadores de Lupus Eritematoso Sistémico (LES) y así se ha observado que la sobrevida de los pacientes lúpicos pasa de un 82 a un 61% en caso de nefropatía lúpica y particularmente cuando hay datos de nefropatía al inicio de la enfermedad lúpica (3,4). Así mismo es necesario señalar que la sobrevida global de la nefropatía lúpica ha mejorado notablemente durante los últimos 30 años, ya que la sobrevida de los pacientes lúpicos de clase IV era en 1970 del 55% y en los años de 1990 del 82% (1).
Actualmente la orientación para el manejo de la nefropatía lúpica se basa en la clasificación que fue revisada en 2002 (2) y la cual es más razonable ya que se modifico la clase I que se refería a la normalidad glomerular y actualmente se refiere a la nefritis mesangial mínima existiendo acumulación de complejos inmunes identificados por inmunofluorescencia o microscopia electrónica sin alteraciones a la microscopia de luz. Además dicha clasificación distingue en los tipos III y IV dos subtipos: referidos así existe actividad o se trata de un proceso crónico caracterizado por lesiones fibróticas sin signos de actividad. Esta clasificación también es importante en cuanto a la terapéutica se refiere ya que los tipos III, IV y V son problemáticos en cuanto al manejo inmunosupresor, tomando en consideración por ejemplo que las clases III y IV en ocasiones no son susceptibles de tratamiento ya que pueden ser lesiones cicatriciales.
Esta revisión tiene como propósito examinar la terapéutica actual de la nefropatía lúpica tomando en consideración la medicación tradicional y las nuevas oportunidades terapéuticas.
CLASIFICACIÓN DE LA NEFROPATÍA LÚPICA
En la tabla 1, se muestra la clasificación de la nefropatía lúpica en forma resumida, adoptada por consenso por las Sociedades Internacional de Nefrología y la Sociedad de Patología Renal en 2003. Como se puede observar la categoría I o clase I se refiere a la nefritis lúpica minina mesangial, en esta categoría no se observan lesiones al microscopio de luz, pero existe acumulación de complejos inmunes que son identificados por inmunofluorescencia o a la microscopia electrónica.
En la clase II o categoría II ya existe cualquier grado de hipercelularidad mesangial (más de 3 células mesangiales por sección histológica) y dicha hipercelularidad se asocia a depósitos inmunes mesangiales, siendo posible encontrar por inmunofluorescencia o el microscopio electrónico pequeños depósitos inmunes alrededor de la pared de los capilares periféricos.
La clase III es definida como una nefropatía lúpica focal y que envuelve menos del 50% del total de glomérulos. En los glomérulos afectados usualmente se observa una lesión proliferativa endocapilar segmentaria o cicatrices inactivas, con o sin necrosis de la pared capilar y crescents, con depósitos segmentarios subendoteliales. Las alteraciones focales o difusas mesangiales, incluyendo proliferación mesangial o depósitos inmunes mesangiales pueden acompañar a las lesiones glomerulares focales. Las lesiones clase III son generalmente segmentarias y raramente globales. Las lesiones de vasculitis caracterizadas por necrosis capilar segmentaria en la ausencia de proliferación endocapilar son raras.
La clase IV se define como una nefritis lúpica difusa que envuelve a más del 50% de los glomérulos en la biopsia. En los glomérulos afectados, las lesiones que se describen a continuación pueden ser segmentarias, es decir que afectan menos del 50% del ovillo glomerular, o globales cuando afectan más de la mitad del ovillo glomerular. Esta clase comprende la nefritis lúpica segmentaria difusa (clase IV-S) cuando más del 50% de los glomérulos lesionados presentan lesiones segmentarias, y la nefritis lúpica global difusa (Clase IV-G) cuando más del 50% de los glomérulos afectados presentan lesiones globales. La clase IV-S típicamente muestra proliferación endocapilar segmentaria que sobrepasa la luz capilar con o sin necrosis y puede existir esclerosis glomerular también segmentaria sobre impuesta a esta proliferación. La clase IV-G, se caracteriza por una global y difusa proliferación mesangiocapilar, extracapilar o endocapilar, en forma extensa y total a todas las asas capilares. Cualquier lesión de actividad puede ser observada en la clase IV-G incluyendo cariorrexis, necrosis del asa capilar y formación de crescents. Ejemplos raros de extensos depósitos glomerulares subendoteliales también pueden ser incluidos en esta categoría.
La clase V se define como una nefritis membranosa lúpica con depósitos inmunes granulares subepiteliales continuos globales o segmentarios, a menudo y concomitantemente depósitos inmunes mesangiales. Cualquier grado de hipercelularidad puede ocurrir en la clase V. Por inmunofluorescencia o microscopia electrónica se pueden identificar depósitos inmunes subendoteliales dispersos. Si se observan a la microscopio de luz, depósitos subendoteliales, y dependiendo de su distribución, se puede diagnosticar una combinación de nefritis lúpica III y V, o clases IV y V. Una lesión membranosa difusa se puede asociar con lesiones activas de las clases III y IV. La clase V evoluciona hacia la cronicidad, existiendo glomeruloesclerosis segmentaria o global, no existiendo nefritis lúpica proliferativa sobreañadida. Sin embargo, si las cicatrices glomerulares son secuelas de proliferación previa, de lesiones necróticas o crescénticas glomerulares, entonces se deben designar como una combinación de nefritis lúpica clases III y V, o clases IV y clase V nefritis lúpica, dependiendo de las distribución de las cicatrices glomerulares.
Clase VI. Se trata de una nefritis lúpica en estadios muy avanzados, en este caso la biopsia mostrara una glomeruloesclerosis global en más o menos el 90% de los glomérulos y que existe además evidencia clínica y patológica que la esclerosis es debida a la nefritis lúpica. No debe existir evidencia de enfermedad glomerular activa. La clase VI es sin duda el producto final de la progresión de las lesiones de cronicidad de las clases III, clase IV o V de la nefritis lúpica. Sin la ayuda de la biopsia renal no se puede determinar que tipo de lesión glomerular esclerótica es la responsable de la evolución final de la nefritis lúpica.
Tabla 1. Clasificación abreviada de la nefritis lúpica según las Sociedades de Nefrología y Patología Renal (2003)
Clase I. Nefritis lúpica mesangial minina
Clase II (*). Nefritis lúpica proliferativa mesangial
Clase III (*). Nefritis lúpica focal: proporción de lesiones activas y esclerosadas
Clase IV (*). Nefritis lúpica segmentaria (IV-S) o global (IV-G): proporción de glomérulos con necrosis fibrinoide y crescens celulares
Clase V (*). Nefritis lúpica membranosa: se puede combinar con lesiones características de las clases III y IV
Clase VI (*). Nefritis lúpica esclerosante avanzada
* Existencia en grados variables de ligera, moderada y severa atrofia tubular, inflamación intersticial y fibrosis, severa arterioloesclerosis y otras lesiones vasculares
Modificada de (2)
PROGRESIÓN DE LA NEFRITIS LÚPICA
La progresión de la nefropatía lúpica, está unida a su remisión bajo los tratamientos pasados y presentes, en otras palabras la progresión es muy variable y es diferente cuando se trata de pacientes caucásicos o de origen africano (5,6). Se conoce por ejemplo que las nefropatía lúpica de tipo membranoso son menos graves que aquellas que se acompañan de proliferación extracapilar y necrosis (7). Además y fundamentales son las recaídas de la nefropatía lúpica en el entendido que constituyen uno de los elementos más importantes para la progresión desfavorable de la nefropatía lúpica (8).
Estudios recientes muestran que la sobrevida del paciente y del riñón luego de 10 años pasa de 95 por ciento y 94 por ciento contra 60 por ciento para la sobrevida global y solo el 31 por ciento para la sobrevida renal si no hay remisión (9). Otros estudios demuestran que la remisión de la nefropatía lúpica a los 6 meses, definida por una disminución de la creatinina plasmática y de la proteinuria por debajo de un gramo es uno de los mejores elementos predictivos de la evolución a largo plazo de la enfermedad renal (10). Los medicamentos utilizados para el tratamiento de la nefropatía lúpica, también influye sobre la progresión de la enfermedad renal y así la suma de esteroides y ciclofosfamida tiene ventajas para la protección renal (11) pero se señala que al cabo de un año la progresión de la enfermedad renal en cuanto a su función depende fundamentalmente de la corticoterapia (1).
También recientemente se ha demostrado que el uso de micofenolato de mofetilo (MMF) asociado a esteroides y nefroprotectores tiene efectos beneficiosos en cuanto a la progresión de la enfermedad renal tomando en consideración los niveles de creatinina plasmática y la disminución de la proteinuria, es decir que en el trabajo de Spitie y col, la función renal permanecía estable o mejoraba (12).
TRATAMIENTO DE LA NEFROPATÍA LÚPICA
El paciente lúdico es un paciente complejo, ya que se trata de una enfermedad sistémica y requiere por tanto de un equipo multidisciplinario para su manejo e implica una constante atención del enfermo quizás por años. En lo que se refiere a la nefropatía lúpica, muchos son los avances que se han realizado en los últimos años, pero continúan siendo los esteroides los medicamentos de primera intención sobre todo en las formas proliferativas difusas. Como se conoce, esta terapéutica se asocia a complicaciones entre otras cardiovasculares que aumentan la morbilidad y mortalidad en el paciente lúpico y algunos equipos creen necesario limitar su uso (1). En todo caso en el tratamiento de la nefropatía lúpica existe una fase inicial, de ataque y una fase de mantenimiento cuya duración puede ser de hasta 5 a 8 años y observándose una taza de recaídas muy bajas (13,14).
En la fase inicial o de ataque se utiliza corrientemente los esteroides y en bolos de metilprednisolona de 1 gramo por tres dosis y seguida de prednisona por vía oral durante largo tiempo. La ciclofosfamida (CYC) es de utilidad en las formas severas del Lupus Eritematoso Sistémico (LES) en administración IV, existiendo diferentes esquemas, de acuerdo a la experiencia de los clínicos. Un esquema de aplicación práctica es el de administrar la ciclofosfamida (CYC) a la dosis total de 8 gramos, en seis perfusiones mensuales, luego dos perfusiones en un intervalo de 4 meses o bien dosis más bajas de ciclofosfamida (CYC) tres gramos a las dosis fija de 500 mg cada 15 días y a continuación en este esquema se utiliza la azatioprina a la dosis de 2 mg/kg/día (6). Sin embargo estos tratamientos prolongados no están exentos de efectos secundarios importantes como la amenorrea y las infecciones. Trabajos recientes muestran que para prevenir la disfunción gonadal se puede criopreservar tejido embrionario o gonadal (15).
Siendo el Lupus Eritematoso Sistémico (LES) un enfermedad autoinmune caracterizada por una hiperactividad de las células B y una defectuosa función de las células T con una producción excesiva de autoanticuerpos, pareció razonable buscar otras alternativas terapéuticas para el tratamiento de ataque de la nefropatía lúpica (16,17, 18). Así aparece el micofenolato de mofetilo (MMF) como una alternativa interesante y lógica en el tratamiento de la nefropatía lúpica proliferativa en su fase inicial, y de mantenimiento, y existe abundante bibliografía al respecto (19, 20, 21, 22). Las dosis del MMF son variables y van de 1 gramo/día (16), un aumento progresivo de 1 a 3 gamos/día (17), dosis de 3 gramos/día (22) y dosis de 2 gramos/día la cual sería esencial para obtener buenos resultados así como el inicio temprano del MMF (21). Los efectos adversos del MMF se refieren fundamentalmente a los desordenes gastrointestinales particularmente la diarrea (23). La azatioprina junto a la metilprednisolona también ha sido utilizada en el tratamiento inicial y al compararla con la CYC, luego de un seguimiento de 5 años no se encontró diferencia significativa en cuanto a los niveles plasmáticos de la creatinina, sin embargo los fracasos del tratamiento fueron más evidentes en los pacientes que recibieron azatioprina (13).
El rituximab (RTX), es un anticuerpo monoclonal humanizado dirigido contra los linfocitos B, y como se sabe existe una hiperactividad B en los pacientes lúpicos. Algunos grupos utilizan el RTX, por ejemplo cuando la nefritis lúpica no remite luego de 3 gramos de CYC (1), o en el caso de haber remitido y luego exista una recaída a pesar de un tratamiento con 6 gramos de CYC (1). El RTX tiene una gran ventaja y es su buena tolerancia clínica y una serie de estudios recientes lo demuestran (24, 25, 26, 27). La dosis recomendada de (RTX) es de 500 mg/semana por 4 semanas. La evidencia, de la participación de las células B en la patogenia del Lupus Eritematoso Sistémico (LES) ha traído como consecuencia una larga seria de investigaciones terapéuticas con particularmente nuevos anticuerpos monoclonales anti CD20: epratuzumab, ofatumumab, eculizumab, belimumab, los cuales están en diferentes fases clínicas y cuyo resultados y usos requieren futuros estudios que los hagan útiles en la terapia del Lupus Eritematoso Sistémico (LES) en consideración a su patogenia (28, 29,30 ). La ciclosporina A y el tacrolimus han sido utilizados en la terapia de inducción y mantenimiento preferentemente cuando existen manifestaciones lupicas de artritis, dermatitis y nefritis asintomática (31). En el tratamiento a largo plazo del paciente lupico los antimaláricos tienen un efecto protector, reducen la tasa de mortalidad y por tanto se pueden recomendar para los pacientes lúpicos (32).
En el tratamiento de la nefropatía lúpica, se recomiendan, otras medidas como son por ejemplo el uso de inhibidores de la enzima de conversión (IECAS) y/o antagonistas de los receptores de la angiotensina 2 (ARII) como antiproteinúricos, tratar así mismo las dislipidemias con estatinas y prevenir la osteoporosis debida a los esteroides y realizar prevención primaria y secundaria de las enfermedades cardiovasculares (1). En la Figura 1 se propone un logaritmo para el tratamiento del paciente lúpico y de acuerdo a la bibliografía disponible (33).�
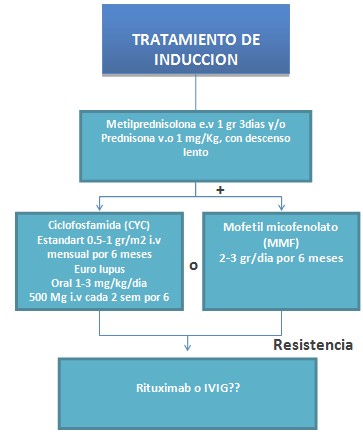

Figura 1. Síntesis secuencial del manejo de la nefritis lúpica
CONCLUSIÓN
El Lupus Eritematoso Sistémico (LES) es una compleja enfermedad, en la cual todos los componentes claves del sistema inmunológico están involucrados en la patogenia de esta enfermedad (33). El uso de esteroides e inmunosupresores (ciclofosfamida IV o Micofenolato de mofetilo) deben ser utilizados en el tratamiento inicial. El tratamiento de mantenimiento utiliza la vía oral y comprende los esteroides y los inmunosupresores, fundamentalmente azatioprina y micofenolato de mofetilo. Este tratamiento de mantenimiento puede durar de dos hasta ocho años. Las formas más severas de nefropatía lúpica se tratan de una manera semejante. Se recomienda el uso de IECAS, ARAII, estatinas y si existe un síndrome antifosfolipídico debe ser manejado de forma adecuada en función de la situación clínica.
REFERENCIAS
1. Fakhouri F, Lesavre Ph. Quel traitement pour les néphropathies lupiques en 2008? En: Lesavre P. Drüeke T, Legendre C, Niaudet P, eds.Actualités Néphrologiques Jean Hamburger. Paris, Paris: Médecine-Sciences Flammarion; 2008: 217-227.
2. Weening JJ, D`Agati VD, Schwartz MM et al. The classification of glomerulonephritis in systemic lupus erythematosus revisited. J Am Soc Nephrol 2004; 15 : 241-250.
3. Bujan S, Ordi-Ros J, Paredes J et al.Contribution of the initial features of systemic lupus erythematosus to the clinical evolution and survival of a cohort of Mediterranean patients. Ann Rheum Dis 2003; 62: 859-865.
4. Cervera R, Khamashta MA, Font J et al. Morbidity and mortality in systemic lupus erithematosus during a10-year period: a comparison of early and late manifestations in a cohort of 1000 patients. Medicine 2003; 82: 299-308.
5. Bakir AA, Levy PS, Dunea G. The prognosis of lupus nephritis in African-Americans: a retrospective analysis. Am J Kidney Dis 1994;24:159-71.
6. Houssiau FA, Vasconcelos C, D’Cruz D et al. Immunosupressive therapy in lupus nephritis: the Euro-lupus Nephritis Trial, a randomized trial of low-dose versus high-dose intravenous cyclophosphamide. Arthritis Rheum 2002; 46: 2121-2131.
7. Sloan RP, Schwartz MM, Korbet SM, Borok RZ Long-term outcome in systemic lupus erythematosus membranous glomerulonephritis. Lupus Nephritis Collaborative Study Group. J Am Soc Nephrol 1996 Feb;7: 299-305.
8. Mok CC, Ying KY, Tang S et al.Predictors and outcome of renal flares after successful cyclophosphamide treatment for diffusive proliferativa lupus glomerulohephritis. Arthritis Rheum 2004; 50: 2559-2568.
9. Korbet SM, Lewis EJ, Schwartz MM et al. Factors predictive of outcome in severe lupus nephritis. Lupus Nephritis Collaborative Study Group. Am J Kidney Dis 200; 35: 904-914.
10. Houssiau FA, Vasconcelos C, D’Cruz D et al. Early response to immunosuppressive therapy predicts good renal outcome in lupus nephritis: lessons from long-term follow up of patients in the Euro-Lupus Nephritis Trial. Arthritis Rheum 2004; 50: 3934-3940.
11. Flanc RS, Roberts MA, Strippoli GF et al.Treatment of diffuse proliferativa lupus nephritis: a meta-analysis of randomized controlled trials. Am J Kidney Dis 2004; 43: 197-208.
12. Spetie DN, Tang Y, Rovin BH et al. Mycophenolate therapy of SLE membranous nephropathy. Kidney Int 2004; 66: 2411-2415.
13. Grootscholten C, Ligtenberg G, Hagen EC et al. Azathioprine/methylprednisolone versus cyclophosphamide in proliferativa lupus nephritis. A randomized controlled trial. Kidney Int 2006; 70: 732-742.
14. Grootscholten C, Berden JH. Discontinuation of immunosuppression in proliferativa lupus nephritis: is it possible? Nephrol Dial Transplant 2006; 21: 1465-1469.
15. Mersereau J, Dooley MA. Gonadal failure with cyclophosphamide therapy for lupus nephritis: advances in fertility preservation. Rheum Dis Clin North Am 2010; 36:99-108.
16. Chan TM, Li FK, Tang CS et al. Efficacy of mycophenolate mofetil in patients with diffuse proliferativa lupus nephritis The N Engl J Med 2000; 343: 1655-1162.
17. Ginzler EM, Dooley MA, Aranow C et al. Mycophenolate mofetil or intravenous cyclophosphamide for lupus nephritis. N Engl J Med 2005; 3535: 2219-2228.
18. Kuiper-Geertsma DG, Derksen RH. Newer drugs for the treatment of lupus nephritis. Drugs 2003; 63: 167-180.
19. Sahin GM, Sahin S, Kiziltas S et al. Mycophenolate mofetil versus azathioprine in the maintenance therapy of lupus nephritis. Ren Fail 2008; 30: 865-869.
20. Mak A, Cheak AA, Tan JY et al. Mycophenolate mofetil is as efficacious as, but safer than, cyclophosphamide in the treatment of proliferativa lupus nephritis: a meta-analysys amd meta-regression. Rheumatology (Oxford) 2009; 48:944-952.
21. Elyan M, Ballou S. The effectiveness and safety of mycophenolate mofetil in lupus nephritis. Clin Rheumatol 2009; 28: 835-840.
22. Appel GB, Contreras G, Dooley MA et al. Mycophenolate mofetil versus cyclophosphamide for induction treatment of lupus nephritis. J Am Soc Nephrol 2009; 20: 1103-1112.
23. Chan TM, Tse KC, Tang CS et al. Long-term study of mycophenolate mofetil as continuous induction and maintenance treatment for diffuse proliferativa lupus nephritis. J Am Soc Nephrol 2005; 16: 1076-1084.
24. Looney RJ, Anolik JH, Campbell D et al. B cell depletion as a novel treatment for systemic lupus erythematosus: a phase I/II dose-escalation trial of rituximab Arthritis Rheum. 2004; 50: 2580-2589.
25. Smith KG, Jones RB, Burns SM et al. Long-term comparison of rituximab treatment for refractory systemic lupus erythematosus and vasculitis: remission, relapse, and re-treatment. Arthritis Rheum 2006; 54: 2970-2982.
26. Gunnarsson I, Sundelin B, Jonsdottir T et al. Histopathologic and clinical outcome of rituximab treatment in patients with cyclophosphamide-resistant proliferativa lupus nephritis. Arthritis Rheum 2007; 56: 1263-1272.
27. Tokunaga M, Saito K, Kawabata D et al. Efficacy of rituximab ( anti-CD20) for refractory systemic lupus erythematosus involving the central nervous system. Am Rheum Dis 2007; 66: 470-475.
28. Robak E, Robak T. Monoclonal antibodies in the treatment of systemic lupus erythematosus. Curr Drug Targets 2009; 10: 26-37.
29. Looney RJ. B cell-targeted therapies for systemic lupus eythematosus: an update on clinical trial data. Drugs 2010; 70: 529-540.
30. Looney RJ, Anolik J, Sanz I. A perspective on B-cell-targeting therapy for SLE. Mod Rheumatol 2010; 20: 1-10.
31. Suzuki K, Kameda H, Amano K et al. Single center prospective study of tacrolimus efficacy and safety in the treatment of various manifestations in systemic lupus erythematosus. Rheumatol Int 2010 (en prensa).
32. Shinjo SK, Bonfá E, Woydyla D et al. Antimalarial treatment may have a time-dependent effect on lupus survival: data from a multinacional Latin American inception cohort. Arthritis Rheum 2010; 62: 855-862.
33. Rahman A, Isenberg DA. Systemic lupus erythematosus. N Engl J Med 2008; 358: 929-939.
34. Contreras G, Pardo V, Leclercq B et al. Sequential therapies for proliferative lupus nephritis. N Engl J Med 2004: 350: 971-980.