El síndrome coronario agudo sin elevación del ST constituye una de las principales causas de Muerte en Norteamérica y Europa.
Se revisan aquí los aspectos más relevantes de este síndrome (fisiopatología, escalas de riesgo, clasificación, estratificación,...), de forma actualizada y se exponen imágenes electrocardiográficas de interés..
Síndrome Coronario Agudo.
Dr. José Luís Villegas Peñaloza. Residente I Año Emergenciología.
Dra. Sollymar Pérez
Introducción
• Las enfermedades cardiovasculares son la principal causa de muerte en los países Industrializados y se espera para el 2020 para no desarrollados.
Guías de actuación clínica, elevación del segmento ST. Vol.09. NSupl C Nov 2009
Epidemiología
El síndrome coronario agudo sin elevación del ST constituye una de las principales causas de Muerte en Norteamérica y Europa.
En Venezuela, aproximadamente 20% de la mortalidad diagnosticada es consecuencia de las enfermedades cardiovasculares; constituyendo así la primera causa de muerte en la población. Dentro de este tipo de enfermedades el infarto al miocardio tiene la mayor incidencia con 12.87%
Ministerio del Poder Popular para la Salud.
Síndrome Coronario Agudo
• Son eventos clínicos, debidos a un fenómeno aterotrombótico que produce obstrucción total o parcial de la luz arterial
Clasificación según etiología
TIPO I Secundario a isquemia tal como erosión y /o ruptura, fisura o disección de la placa ateromatosa.
Tipo II Secundario a un aumento de la demanda de oxigeno o disminución en el aporte. Ejemplo: espasmo coronario, embolismo, anemia, arritmia, hipertensión arterial (HTA).
TIPO III Muerte súbita de causa cardiaca. Insuficiencia cardiaca congestiva (ICC), acompañada de elevación del ST, un nuevo bloqueo de RHH.
TIPO IV. Asociado a intervención coronaria percutánea
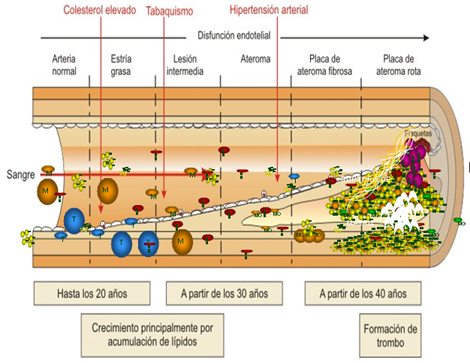
Fisiopatología, Mecanismos involucrados
1. Trombosis
2. Obstrucción mecánica
3. Obstrucción dinámica (macro - micro vascular)
4. Inflamación
5. Aumento de la demanda de O2
Fisiopatología
Núcleo Lipídico Rico En Macrófagos Producción citocinas
Capa Fibrosa Desequilibrio, Producción, Degradación, T. Conectivo Adelgazamiento- Ruptura Placa
Fuerzas De Stress Ruptura De Placa Exposición Tejido Trombogénico Formación De Trombo
Linfocitos T:
- Itf Gamma Debilita Matriz Colágeno
- Macrófago Citocinas, Proteasas Metaloproteinasas, Mt-3 Estromelisina, Mt-9 Gelatinasa Fisura De La Placa
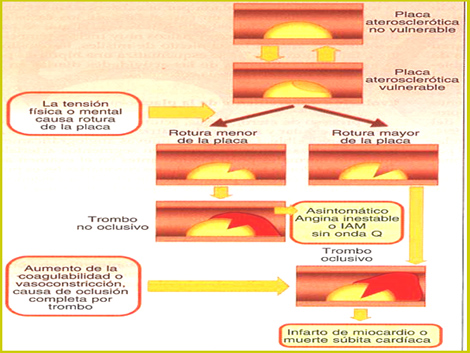
Fisiopatología del síndrome coronario agudo (SCA)
Clasificación según Electrocardiograma (ECG)
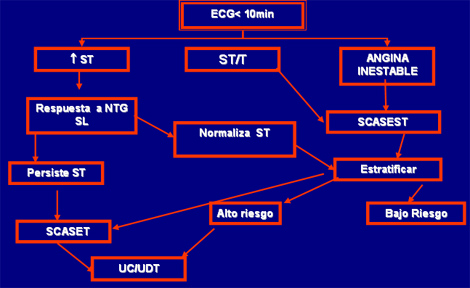
Infarto agudo de miocardio (IAM) sin elevación del ST
Angina Inestable
Infarto agudo de miocardio (IAM) con elevación del ST
Dolor torácico sugerente de síndrome coronario agudo (SCA)
Escala de riesgo Timi para SCASEST (síndrome coronario agudo sin elevación del segmento ST)
Historia Puntos
• Edad 65-74 2
• >75 3
• DM/HAS/Angina 1
Exploración
• presión arterial diastólica (PAD) mmHg <100 3
• Frecuencia cardiaca (FC) 100 lpm 2
• Killip II-IV 2
• Peso <67 Kg 1
Presentación:
• EST anterior/BRIHH 1
• Tiempo a TX<4hr. 1
• PUNTAJE TOTAL (0-14)
Bajo Riesgo 0-4
Alto Riesgo >4
Escala de riesgo timi para SCASEST (síndrome coronario agudo sin elevación del segmento ST)
Características
1.- Edad >65 años
2.- hipertensión arterial (HTA) /Dislipidemia /diabetes mellitus (DM) /Fumador Activo
3.- Enfermedad Arterial Coronaria <50%
4.- Desnivel del ST
5.- Angina Severa
6.- Uso ASA últimos 7 días
7.- Marcadores séricos positivos.
Bajo Riesgo 0-2
Moderado Riesgo 3-4
Alto Riesgo >5
Angina inestable forma de presentación
• Angina en reposo: generalmente prolongado < 20 minutos.
• Angina de reciente inicio: clase III en severidad.
• Angina progresiva: angina diagnosticada previamente que:
Aumenta en la frecuencia de aparición.
Duración más prolongada.
Umbral más bajo en la aparición del dolor m( cambio en la severidad ≥ 1 scc o al menos clase III
- Angina post infarto
Angina inestable Criterios
• Desencadenado por el esfuerzo
• Duración menos 20 minutos
• Alivia con el Reposo y con Nitroglicerina
• Irradiado a brazos izquierdo, mandíbula o región cubital
• Ausencia de otras causas de dolor torácico
Clasificación severidad de la angina
Clase Niveles síntomas
Clase I Actividad normal
Clase II Ligera Limitación
Clase III Marcada limitación
Clase IV Angina de reposo

Infarto agudo del miocardio con elevación del segmento ST
• Como la obstrucción coronaria total, diagnosticada por sus marcadores Bioquímicos (troponina), y su expresión electrocardiográfica es la elevación del segmento ST y permanece mayor de 30 minutos. ( necrosis miocárdica)
Infarto al miocardio sin elevación del segmento ST
• Es la obstrucción parcial coronaria no ocurre elevación del segmento ST y su expresión clínica puede ser angina inestable o Infarto al miocardio sin elevación del segmento ST o no-Q
Estratificación Clínica Killip Kimbal
CLASE CLÍNICA MORTALIDAD
I Sin Congestión Pulmonar < 5%
II Presencia R3 Favorable
III Edema Agudo de Pulmón 50%
Disfunción Extensa del VI
IV Shock Cardiogénico 80%
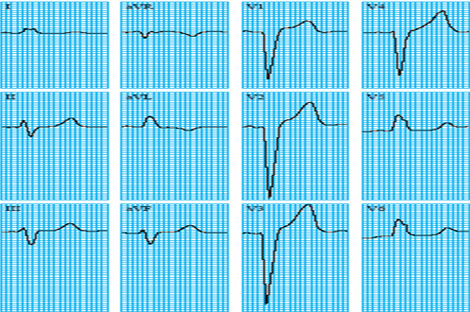
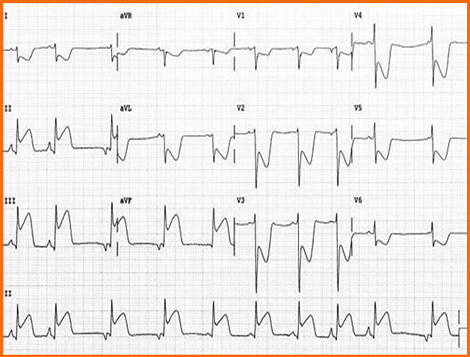
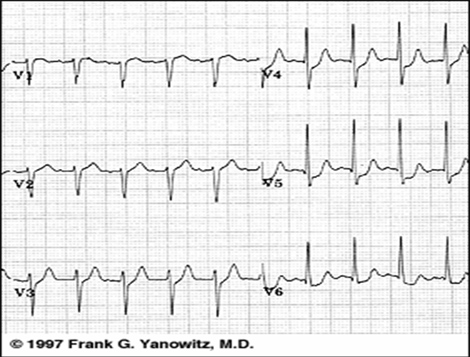
Síndrome coronario agudo con elevación ST
Anterior
- Septal V1,V2
- anteroseptal v1-v4
- apical v3-V4
- extenso v1-v6
- lateral bajo V5-V6
- lateral alto I, aVL
Inferior II, III, aVF
Posterior V1-V2
Ventrículo derecho V3R, V4R
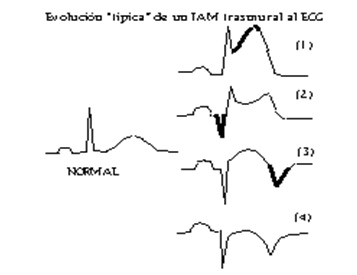
Electrocardiograma
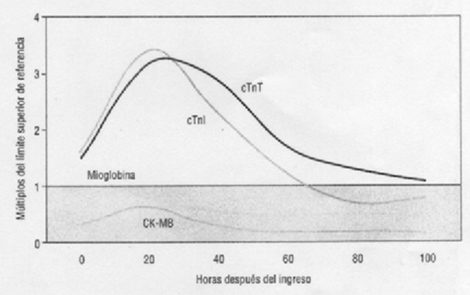
Biomarcadores
Causas de dolor torácico
Cardíacas Coronarias: Angina de esfuerzo y angina de reposo
No Coronarias: Pericarditis, Miocardiopatías, valvulopatías, etc.
No cardíacas: Digestivas: Espasmo y reflujo esofágicos. Gastritis, duodenitis,
Úlcera péptica, Hernia hiatal, Enfermedades biliopancreáticas,
Pulmonares: Tromboembolismo, neumotórax, Pleuritis,
Vasculares: Aneurisma disecante Aórtico.
Partes Blandas: Musculares, Condritis, Patología mamaria.
Psicógenas: hiperventilación.
Unidad de dolor torácico
Tratamiento de angina inestable y síndrome coronario sin elevación del segmento ST
Es una Unidad donde se incluyen todos aquellos pacientes con dolor torácico no concluyentes, características típicas pero deja ciertas dudas acerca del posible origen isquémico o se asocia a antecedentes de cardiopatía isquémica o a múltiples factores de riesgo
La curva enzimática ha sido negativa.
Tratamiento de angina inestable/IMSEST (Infarto al miocardio sin elevación del segmento ST)
• OBJETIVO.- Es la prevención de formación de trombos, y la restauración del flujo coronario, y la reducción de la demanda miocárdica de oxigeno.
• FARMACOLOGÍA.- El objetivo es el alivio de la isquemia y la prevención de eventos adversos graves (Muerte Súbita o IM)
• Antiisquémicos
• Antiagregantes
• Anticoagulantes
MEDIDAS GENERALES
• INGRESO A REANIMACIÓN, Y/o Unidad Coronaria
• ELECTROCARDIOGRAMA
• CERCANÍA A DESFIBRILADOR
• REPOSO y VIGILANCIA
• ACCESO VENOSO ANTECUBITAL
• MONITORIZACIÓN CONTINUA (tensión arterial - TA, frecuencia cardiaca - FC, frecuencia respiratoria - FR, saturación periférica de oxígeno - S02)
• OXIGENOTERAPIA CONTINUA SO2>90%
• MUESTRA SANGUÍNEA PARA MARCADORES ENZIMÁTICO. Troponina, CK-CKMB
• LABORATORIO.- (Hepatología Completa, Glicemia, Urea/Creatinina, PT/TTP, Orina.
• Estudio Radiológico. Rx Tórax P/A y Lateral
• TERAPÉUTICA FARMACOLÓGICA PRECOZ
MEDIDAS FARMACOLÓGICAS
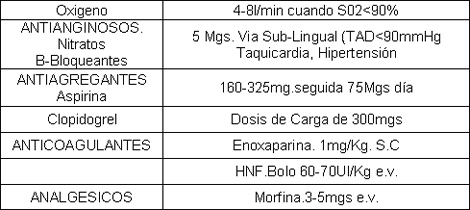
MECANISMO DE ACCIÓN NITRATOS
Efecto venodilatador que producen una reducción de la precarga miocárdica y el volumen Telediastólico del ventrículo Izquierdo, lo que da lugar a una disminución en el consumo de oxigeno
NITRATOS
• Todo paciente con dolor Precordial, o síntomas sugestivos de isquemia miocárdica debe recibir isordil 5mg SL por 3 dosis a intervalos de 5 minutos.
Contraindicación
• Presión arterial diastólica (PAD) <90mmHg
• Frecuencia cardiaca (FC)<50X
• Sospecha de IM de VD
• HIPOVOLEMIA
NITRATOS EV
Isoket.- Amp 50mg/50ml
1 amp en 250cc D5% o NaCl 0,9 Iniciar 5cc/h aumentar 5cc/h c/20-30min. Máximo 50cc/h
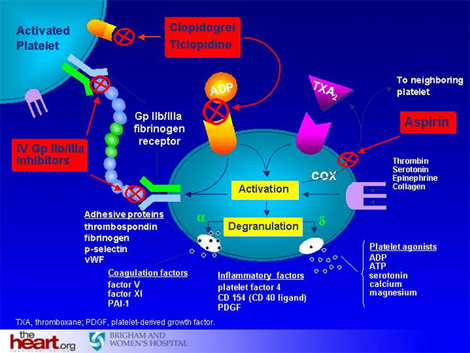
Antiplaquetarios
- Aspirina vía oral (v.o.)
- Clopidogrel vía oral (v.o.)
- Inhibidores GP IIbIIb vía oral (v.o.)
Mecanismo de acción de la Aspirina
La aspirina inhibe irreversiblemente la enzima ciclooxigenasa 1 (cox 1) en las plaquetas, y es responsable de la conversión del ácido araquidónico a tromboxano a2 (txa2), sustancia que acelera la agregación plaquetaria y produce vasoconstricción
- Tienopiridinas (clopidrogel)
• Son Antagonistas de los receptores de ADP y Bloquean la vía de activación plaquetaria inducida por ADP mediante una inhibición especifica del receptor P2T12 del ADP
INHIBIDORES DEL RECEPTOR GpIIb/IIIa
• Actúan bloqueando la vía final común de la activación plaquetaria uniéndose al fibrinógeno y al factor Von Willebrand con lo que inhibe la formación de puentes entre plaquetas activadas.
• Abciximab.- Fragmento de un anticuerpo monoclonal
• Eptibatida.- Es un PÉPTIDO CÍCLICO
• Tirofiban.- Un inhibidor peptidomimético
Antiisquémicos B-Bloqueantes
Inhiben de forma competitiva los efectos miocardios de las catecolaminas circulantes, actúan en los receptores B1, producen disminución del consumo miocardio de oxigeno, disminuyen la frecuencia cardiaca (FC), presión arterial (PA).
Indicado en SCASEST (síndrome coronario agudo sin elevación del segmento ST) en ausencia de contraindicaciones
Contraindicaciones de los Betabloqueantes
Absolutas
- EPOC
- ASMA
Relativas
- Frecuencia cardiaca (FC)<60x´
- Presión arterial diastólica (PAD) < 100 mmHg
- Falla ventricular moderada a severa
- Signos de hipoperfusión periférica
- PR > 0,24
- Bloqueo aurículo-ventricular (AV) de 2ş o 3er grado, Diabetes.
- Enfermedad arterial periférica severa
Anticoagulantes
Se utilizan en el tratamiento de los SCASEST (síndrome coronario agudo sin elevación del segmento ST) para inhibir la generación y/o actividad de la trombina, y de esta forma reducir los episodios relacionados con la formación de trombos.
• HNF (Heparina no fraccionada). Infusión intravenosa (EV)
• HBPM (Heparina de bajo peso Molecular. V.SC
• Fundaparinux. V.SC
• IDT.- Inhibidores directos de la trombina
Tratamiento en Infarto al Miocardio con elevación del segmento ST
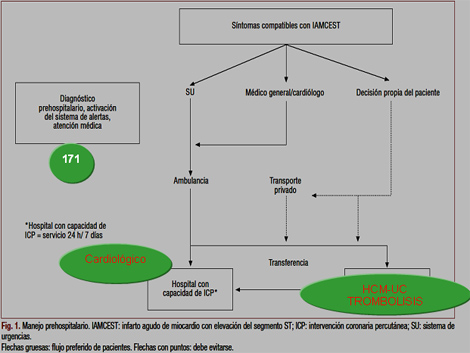
Infarto al miocardio con elevación del ST
• Diagnóstico Inicial /Criterios
• Historia de dolor torácico/Malestar
• Elevación persistente del segmento ST/ nuevo bloqueo de Rama de Haz de Hiz
• Elevación de marcadores enzimáticos (CK-MB-Troponina
Infarto al miocardio con elevación del ST
• Historia de dolor torácico/molestia prolongada o equivalente anginoso de (30 minutos)
• Elevación del segmento ST>1mm en dos derivaciones.
• Elevación de la concentración de marcadores biológicos.
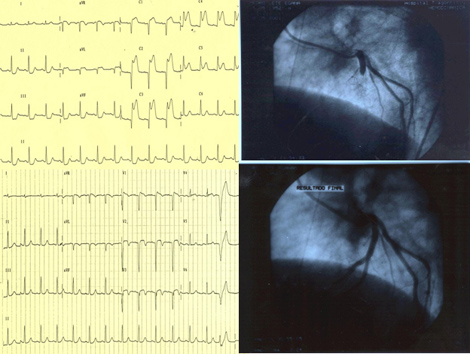
Protocolo de trombolisis
DOLOR PRECORDIAL + SUPRADESNIVEL ST o bloqueo de rama izquierda (BRI)
• Primeros 10 minutos
Signos vitales, oxígeno, vía intravenosa, extracción de sangre para laboratorio, nitroglicerina.
• Segundos 10 minutos
Determinación de la indicación o contraindicación para trombolíticos. Tratamiento avanzado del cuadro anginoso (ASA, Beta bloqueantes)
• Terceros 10 minutos
Traslado a la Unidad Coronaria.
Comienzo de la trombolisis
Indicaciones de trombolisis
Contraindicaciones
Absolutas
• ECV hemorrágico previo
• ECV no hemorrágico en el último año
• Sangrado interno activo (no incluye menstruación)
• Sospecha de disección aórtica
• TEC reciente o neoplasia cerebral conocida.
Relativas
• Hipertensión arterial (HTA) severa no controlable
• Uso de anticoagulantes orales
• Diátesis hemorrágica
• Trauma reciente (2-4 semanas):
• Cirugía mayor (<3 semanas)
• Sangrado interno reciente (2-4 semanas)
Estreptoquinasa
Dosis: 1,5mill EV diluido en 100cc sol 0,9% o D5% pasar 30Min.
Efectos secundarios a la estreptoquinasa
• Infarto Hemorrágico
• Fiebre y escalofríos
• Urticaria
• Reacción anafiláctica
• Hemorragia
• Hematomas en sitios de punción
• Hematomas en sitios de punción (especialmente arterial)
• Bradicardia sinusal transitoria, Hipotensión
• Arritmias durante la reperfusión: Extrasístoles Ventriculares.
Índice de reperfusión adecuada
Desaparición del Dolor
Disminución de la elevación del segmento ST
Aparición de Arritmias de reperfusión: Extrasístoles ventriculares y/o salvas ideoventriculares
Elevación rápida de la CPK total y CK-MB
Comprobación angiográfica de recanalización
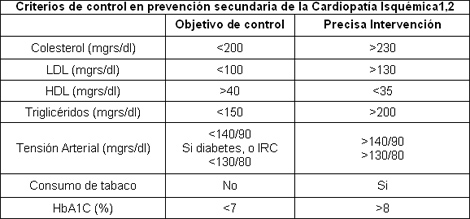
Prevención secundaria
• Estilo de vida.- cesación de tabaquismo.
• Reducción de peso.- Índice de masa corporal (IMC) <25. Diámetro abdominal varón<102 mujeres < 88cm
• Control de la presión arterial.- 140-90 mmHg no diabéticos, y 130<80 mmHg con diabetes o disfuncional renal crónica.
• Manejo de la diabetes.- glucohemoglobina (hba1c) <6,5
• Control del perfil lipídico.- lipoproteínas de alta densidad (HDL)
• Tratamiento estatinas. Reducir LDL<100mg/dl
Bibliografía
1. Guía práctica Clínica para el diagnóstico y tratamiento del síndrome coronario agudo sin elevación del segmento ST.
2. Rev Esp Cardiol.2007;60(10):1070,e1-e80
3. Formato Protocolo Trombolisis.doc. Hospital Central de Maracay
4. Guías de actuación clínica, elevación del segmento ST. Vol.09.NSuplCNov2009
5. IV Consenso Venezolano de Enfermedad tromboembólica Arterial Venosa 2008-2009
6. Ministerio del Poder Popular para la Salud.