Se realizó un estudio descriptivo de corte transversal con el objetivo de describir los factores clínicos epidemiológicos de la enfermedad cerebrovascular en el consejo popular #1 Campechuela, 2007. El universo de estudio quedó constituido por 35 pacientes portadores de dicha entidad nosológica. La información se procesó de forma computarizada, utilizando como tabulador el programa Microsoft Office Excel, los datos obtenidos fueron representados en tablas que facilitaron una mejor comprensión y un posterior análisis de los resultados, la medida estadística utilizada fue el por ciento expresado en cifras absolutas y relativas. El sexo masculino fue el que mayor cantidad de casos aportó, el grupo de edad más afectado el de 55 a 64 años, la hipertensión arterial y el hábito de fumar fueron los factores de riesgo que mayormente estuvieron presentes en los pacientes, la hemiplejía fue desde el punto de vista clínico la manifestación que más presentaron los pacientes, la enfermedad cerebrovascular isquémica predominó entre los pacientes estudiados, la Bronconeumonía fue la complicación más frecuente entre las no neurológicas y el Edema Cerebral como neurológica.
Enfermedad cerebrovascular. Factores clínicos epidemiológicos. Consejo Popular # 1. Campechuela. 2007.
Dr. Leandro Guzmán Domínguez. Especialista de Primer Grado en Medicina General Integral. Msc. Urgencias Médicas. Email:
Dr. Eliecer Araujo Díaz. Especialista de Primer Grado en Medicina General Integral. Msc. Urgencias Médicas
RESUMEN
Se realizó un estudio descriptivo de corte transversal con el objetivo de describir los factores clínicos epidemiológicos de la enfermedad cerebrovascular en el consejo popular #1 Campechuela, 2007. El universo de estudio quedó constituido por 35 pacientes portadores de dicha entidad nosológica. La información se procesó de forma computarizada, utilizando como tabulador el programa Microsoft Office Excel, los datos obtenidos fueron representados en tablas que facilitaron una mejor comprensión y un posterior análisis de los resultados, la medida estadística utilizada fue el por ciento expresado en cifras absolutas y relativas. El sexo masculino fue el que mayor cantidad de casos aportó, el grupo de edad más afectado el de 55 a 64 años, la hipertensión arterial y el hábito de fumar fueron los factores de riesgo que mayormente estuvieron presentes en los pacientes, la hemiplejía fue desde el punto de vista clínico la manifestación que más presentaron los pacientes, la enfermedad cerebrovascular isquémica predominó entre los pacientes estudiados, la Bronconeumonía fue la complicación más frecuente entre las no neurológicas y el Edema Cerebral como neurológica.
Palabras claves: Enfermedad cerebrovascular. Factores de riesgo.
INTRODUCCION
ANTECEDENTES DEL PROBLEMA
El sistema nervioso es un conjunto de estructuras que han ido adquiriendo a lo largo del desarrollo filogenético un alto grado de especialización, a partir de la irritabilidad, una de las propiedades fundamentales de la materia viva. El mismo relaciona al organismo con su medio, además de relacionar entre sí las diferentes partes del individuo. Es pues, un sistema integrador de todas las funciones. (1)
La primera persona en investigar los signos patológicos de la apoplejía fue Johann Jacob Wepfer. Nacido en Schaffhausen, Suiza, en 1620, Wepfer estudió medicina y fue el primero en identificar los signos post-mortem de la hemorragia en el cerebro de los pacientes fallecidos de apoplejía. De los estudios de autopsias obtuvo conocimiento sobre las arterias carótidas y vertebrales que suministran sangre al cerebro. Wepfer fue también la primera persona en indicar que la apoplejía, además de ser ocasionada por la hemorragia en el cerebro, podría también ser causada por un bloqueo de una de las arterias principales que suministran sangre al cerebro. Así pues, la apoplejía vino a conocerse como enfermedad cerebrovascular, cerebro se refiere a una parte del cerebro; vascular se refiere a los vasos sanguíneos y a las arterias. (1)
Hace más de 2400 años el padre de la medicina, Hipócrates, reconoció y describió el accidente cerebrovascular como el inicio repentino de parálisis. La medicina moderna ha podido hacer muy poco por esta condición, pero el mundo de la medicina relacionada con los accidentes cerebro vascular está cambiando y se están desarrollando cada día nuevas y mejores terapias. (1)
En 1951, Fisher encontró la relación entre la obstrucción de las arterias carótidas en el cuello y la isquemia vascular cerebral. Afirmó que la trombosis en la arteria carótida interna, constituía una causa importante de Accidente cerebrovascular y que el embolismo cerebral no explicado, podía originarse del material trombótico en la arteria carótida, también describió la patología en los infartos lacunares. (2)
Para la medicina moderna, la enfermedad cerebro vascular representa un reto, porque constituye en el momento actual una de las primeras causas de muerte y produce secuelas invalidantes en los pacientes que sobreviven, con la inversión de numerosos recursos para su tratamiento tanto en la fase aguda como en la rehabilitación, son muchos los estudios que se desarrollan y han desarrollado los científicos en todo el mundo para reducir la aparición de esta enfermedad, así como para lograr un mejor manejo el diagnóstico y tratamiento de tan temible enfermedad.
La incidencia mundial de la Enfermedad cerebrovascular fue estimada, según datos de once estudios llevados a cabo en Europa, Rusia, Australia y Estados Unidos, en 300 a 500/100.000 habitantes por año para la edad entre 45 y 84 años. Dicha enfermedad aumenta significativamente su incidencia con la edad, llegando a ser de hasta 3000/100.000 habitantes en mayores de 85 años. (2, 3).
Se estima que cada año ocurren 536.000 nuevos casos de stroke en la Unión Europea y que 2.700.000 adultos conviven al menos con un episodio de stroke. En los Estados Unidos distintos investigadores estiman la ocurrencia de nuevos casos o recurrencia de stroke entre 731.000 y 750.000 episodios por año (4,5).
Actualmente reportan tasas de mortalidad de 61,5 por cien mil habitantes en países desarrollados como Estados Unidos de América, Francia, Alemania e Italia, se plantea que cada 53 segundos ocurre un evento de Enfermedad cerebrovascular y cada 3,3 minutos muere un paciente por esta temida enfermedad. (3)
Se presenta con un cuadro clínico agudo y con una incidencia de mortalidad, en el primer episodio de 20-30%. Aquellos pacientes que lo sobreviven tienen un alto porcentaje de quedar con algún tipo de discapacidad. A nivel mundial su incidencia es de 10 casos por cada 1000 habitantes, en menores de 60 años es de 3 a 6 por cada 1000 habitantes y sobre los 65 años se eleva a 50 por 1000 habitantes. En general, la mortalidad es de 100 por cada 100.000 habitantes. En la mayoría de los países corresponde alrededor de un 20-30% de todas las causas de muerte. La enfermedad cerebrovascular es la principal causa de incapacidad o pérdida funcional de origen neurológico. Es esta última razón la que determina el impacto económico y social, sobre todo cuando se presenta en personas funcional y laboralmente activas. (6)
En países desarrollados, de un total de 10,9 millones de defunciones, 5,3 millones se debieron a enfermedades isquémicas del corazón y cerebro. (7)
En Amé¬rica Latina, se estimó que en 1990 hubo 800 000 defunciones por estas causa (25% del total), y en Canadá y los Estados Unidos la proporción se acercó al 50%. En cuanto a la carga que representan a escala mundial las enfermedades vasculares, alrededor de 43 millones de años vividos con discapacidad y más de 147 millones de años de vida saludables perdidos, han sido atribuidas a estas. (8)
En América Latina los datos epidemiológicos sobre la enfermedad vascular cerebral provienen fundamentalmente de registros con base hospitalaria, en Argentina se han realizado varios estudios, uno de estos estudios realizó un registro llamado ARENAS 1, donde el Consejo de Stroke de la Sociedad Argentina de Cardiología enrolo a 1235 pacientes con enfermedad cerebro vascular en 125 centros distribuidos en todo el país. En el mismo se evidenció que la hipertensión arterial constituye el principal factor de riesgo presente en el 80% de la población estudiada, seguido por la enfermedad cardiovascular en el 34%, el tabaquismo en el 32%, la dislipidemia 31%, accidente cerebrovascular previo 22% y diabetes 22%, el accidente cerebrovascular ocurre en todos los grupos de edades, desde los fetos aún en el vientre materno hasta las personas de 100 años. (8-10)
Recientemente finalizó el Registro RENACER realizado por la Sociedad Neurológica Argentina el cual fue efectuado en el marco de un proyecto del Grupo VIGI+A financiado por el Banco Mundial. En este estudio se recolectaron datos de 2689 pacientes y demostró que el 79% de los eventos son isquémicos y el 21% hemorrágicos constituyéndose la hipertensión arterial en el principal determinante de riesgo para ambos grupos. Este estudio también señala un pobre control de los principales factores de riesgo vascular lo cual sin lugar a dudas nos promueve a mejorar las medidas de prevención primaria. (9)
Otros estudios han demostrado que el embarazo y el parto ocasionan accidentes cerebrovasculares en unas 8 de cada 100,000 mujeres. Lamentablemente, un 25 por ciento de los accidentes cerebrovasculares durante el embarazo terminan en la muerte y los accidentes cerebrovasculares hemorrágicos, aunque son raros, constituyen aún la causa principal de muerte materna en los Estados Unidos. La hemorragia subaracnoidea, en particular, ocasiona de una a cinco muertes maternas por 10,000 embarazos. (11,12)
Por otra parte la Organización Panamericana de la Salud ha ofrecido datos de tasas de mortalidad por enfermedad cerebro vascular que sobrepasan el 61,5 por cien mil habitantes y representa el 12,4 por ciento del total de las defunciones anuales en países de Centro América, el Caribe y América del Sur. En Venezuela la tasa de prevalencia de la enfermedad cerebro vascular se encuentra por encima del 61,5 por cien mil habitantes y se ubica entre las tres primeras causas de muerte o invalidez en los pacientes. (8).
En un estudio realizado en Sabaneta Colombia, en una población de 13.588 sujetos de la misma región, se encontró una incidencia anual ajustada por edad y género de 0,89/1.000. En este estudio, el comportamiento en cuanto a género y edad fue similar al de otras poblaciones, si bien fue mayor en el género masculino, 1,1/1.000 versus. 0,61/1.000 y se triplicó sobre los 60 años. (13)
La sociedad ecuatoriana de neurología reporta que la enfermedad cerebro vascular es la tercera causa de muerte y la primera causa de invalidez tratándose de una enfermedad que no respeta edad, sexo, raza, ni condición social y que en muchas ocasiones afecta a individuos en las etapas más productivas de sus vidas. A pesar de esto la mayoría de las personas no están conscientes de la gravedad de la enfermedad y de los factores de riesgo que favorecen su aparición y desarrollo. Se estima que para el año 2010 el número de defunciones por causas vasculares isquémicas en América Latina y el Caribe será de 1 100 000, lo que represen¬tará casi el 50% de las defunciones por enfermedades no transmisibles. (8).
En América la pérdida se estimó en 3 millones de años con discapacidad y más de 9 millones de años de vida saludable perdidos, se encontró que, según el indicador de Años de Vida Potencial Perdidos, la mortalidad por enfermedades vasculares fue más alta en Argentina, tanto para hombres como para mujeres; en orden de importancia le siguieron Trinidad To¬bago, Surinam, Brasil, Venezuela, y El Salvador. Los países con las tasas más bajas fueron Canadá, Costa Rica y Chile. (8,14, 15)
La enfermedad cerebrovascular constituye una de las principales causas de muerte e incapacidad en Cuba. De acuerdo con la organización panamericana de la salud en el 2006 estos eventos ocasionaron una mortalidad de 72,6 x 100 000 habitantes y ocuparon el tercer lugar dentro de las causas de muerte en nuestro país, la mayor de los últimos 5 años. (8,17)
Se reporta una pérdida de 3,9 años de vida potencial y es responsable del 13,5% de los fallecimientos hospitalarios. (8)
En un estudio realizado en el Hospital “Celia Sánchez Manduley” de Manzanillo, durante el año 1998 donde se abordó el comportamiento epidemiológico de las formas de presentación del ictus hemorrágico. Se halló que la morbilidad por hemorragia intraparenquimatosa triplicó las formas de hemorragia subaracnoidea, dentro de una tasa de 4,1 x 1 000 egresos para ambas; a su vez, la tasa de mortalidad general por éstas fue casi 14 veces superior a la de los procesos de hemorragia subaracnoidea y 4 veces preponderante en términos de letalidad. La edad superior a los 60 años y el sexo masculino prevalecieron para ambas formas de presentación. La hipertensión arterial y las edades superiores a 60 años representaron los factores de riesgo de mayor frecuencia. (19)
La importancia de los factores de riesgo radica en que su identificación permitirá establecer estrategias y medidas de control en los sujetos que todavía no han padecido la enfermedad, prevención primaria, o si ya la han presentado prevenir o reducir las recidivas, prevención secundaria. (20)
JUSTIFICACION
Debido a la trascendencia y magnitud del problema que ocasiona la enfermedad cerebro vascular en el individuo y la sociedad, es motivación dedicar un espacio para el estudio de dicha entidad con el objetivo de describir el comportamiento de esta patología que se ubica entre las tres primeras causas de muerte en el mundo, y esta área de salud no esta exenta de ella, para de esta forma lograr una adecuada identificación tanto desde el punto de vista clínico como epidemiológico en aquellos pacientes donde pueda aparecer tan temida enfermedad por ello creemos indispensable la realización de este trabajo para que sirva en futuros proyectos o investigaciones que tengan como objetivo identificar precozmente la aparición de esta enfermedad y evitar el desenlace fatal en los pacientes.
De manera general esta investigación permitirá:
A las Instituciones Médicas
Identificar el comportamiento de la Enfermedad Cerebrovascular en el área de salud objeto de estudio.
Conocer la incidencia de los factores de riesgos en la aparición de dicha enfermedad.
Establecer acciones de promoción y prevención a partir de sus resultados para una mejor calidad de vida en esta población.
A los Profesionales de la Salud
Identificar a la población portadora de los mayores riesgos a padecer Enfermedad Cerebrovascular en la comunidad estudiada, y realizar una mejor atención a este paciente.
Planificar temas de educación para la salud que permitan elevar la cultura sanitaria a la población y contribuyan de manera efectiva a evitar la aparición de casos nuevos.
Aumentar y profundizar la preparación de los profesionales sobre estas afecciones, permitiéndoles lograr un diagnóstico más oportuno en el debut de estas enfermedades.
A la Sociedad
Que los pacientes consten con los conocimientos que les haría participar de forma activa en la prevención de esta enfermedad.
Aumentar la esperanza y calidad de vida de los pacientes.
Reducir el gasto económico a nivel laboral en los pacientes; así como los gastos millonarios en servicios especializados en unidades de terapia intensiva y rehabilitatorias.
El papel del médico de atención primaria es de gran importancia en la asistencia del enfermo con enfermedad cerebrovascular por varios motivos. Con mucha frecuencia es el primer facultativo que socorre al paciente con un accidente transitorio de isquemia o un ictus, de lo que se deduce que su actuación será capital en el devenir del enfermo.
Debe asumir la situación como una urgencia médica y remitir al paciente a un centro hospitalario de referencia en las mejores condiciones posibles. Por otra parte, el reconocimiento de factores de riesgo vascular en pacientes asintomáticos, base de la profilaxis primaria, es de una trascendencia fundamental; en este aspecto, la ayuda del médico de atención primaria se convierte en irreemplazable.
MARCO TEORICO
El cerebro es una gran masa de tejido blando compuesto de miles de millones de células nerviosas. Es el principal centro de control del organismo y nos permite ver, oír, saborear, oler, hablar y caminar. También es el centro de control de los pensamientos, las emociones, la memoria, el juicio y la conciencia.
Las células nerviosas del cerebro necesitan un suministro constante de oxígeno y azúcar glucosa, los cuales son transportados por la sangre. Cuando la sangre no puede llegar a ciertas partes del cerebro, se interrumpe el suministro de oxígeno a esas zonas. Esto se denomina isquemia, sin oxígeno, mueren las células cerebrales. Cuanto más tiempo esté el cerebro privado de sangre, más grave será el daño cerebral. La zona de tejido muerto ocasionado por la isquemia se denomina infarto. (1).
Pavlov definió el sistema nervioso como, un instrumento de relaciones de una complejidad y precisión indescriptibles; es el enlace de las múltiples partes del organismo entre sí y de organismo como sistema de máxima complejidad, con el número infinito de influencias exteriores (3).
La enfermedad cerebro vascular es el daño que se produce a nivel de una zona del cerebro producto de la oclusión o ruptura de un vaso a nivel cerebral ocasionando isquemia cerebral con el consecuente daño neurológico que puede provocar la muerte o invalidez en el individuo.( 21)
La Organización Mundial de la Salud también la define como un súbito desarrollo de signos clínicos con disturbio de la función cerebral focal que se desarrolla en las últimas 24 horas, tiende a la muerte y no hay otra causa de origen vascular. (6)
Mellado define la enfermedad cerebrovascular como necrosis neuronal y glial debido a la falta de irrigación cerebral provocada por la obstrucción de una arteria o la ruptura del vaso. (5)
Para algunos autores la enfermedad cerebro vascular es llamada accidente cerebro vascular agudo, la característica clínica más importante de las enfermedades cerebrovasculares es su perfil temporal. Una de las manifestaciones más frecuentes de este tipo de enfermedad es la hemiplejía. (22,23)
Juvela define dicha entidad como el nombre dado al conjunto de alteraciones focales o difusas de la función neurológica de origen eminentemente vascular (hemorrágico o isquémico), sin consideración específica de tiempo, etiología o localización. El espectro de la enfermedad es muy amplio y heterogéneo, razón por la cual hay que tener esquemas de diagnóstico y manejo bien definidos para cada subgrupo y cada momento de la enfermedad. (24)
El Accidente cerebrovascular se define como un síndrome clínico caracterizado por signos y síntomas neurológicos que bien pueden ser focales (como ocurre en la mayoría de los casos) o difusos (como sucede por ejemplo en la hemorragia subaracnoidea donde lo único que hay es un compromiso de conciencia). Lo característico es la afectación de un área determinada, que puede conllevar desde afasias hasta un déficit motor o sensitivo. El compromiso vascular puede ser causado por obstrucción o disminución del flujo sanguíneo resultando desde una isquemia hasta el infarto cerebral, o bien, por ruptura de la arteria dando origen a una hemorragia. (6)
La enfermedad cerebro vascular se produce cuando el tejido cerebral deja de recibir su aporte sanguíneo esto trae como consecuencia un cortejo sintomático muy amplio, en el diagnóstico de un accidente cerebrovascular, es importante conocer cómo se desarrollaron los síntomas; éstos pueden ser severos al comienzo del mismo o pueden progresar o fluctuar durante el primero o segundo día (accidente cerebrovascular en evolución). (25,26)
Normalmente, el flujo sanguíneo cerebral es adecuado gracias a la presencia de un sistema colateral eficaz: de una arteria vertebral a otra, entre las arterias carótida y la vertebral mediante las anastomosis del polígono de Willis y a través de la circulación colateral en los hemisferios. Las anomalías congénitas y la aterosclerosis pueden interrumpir el flujo sanguíneo arterial intracraneal o extracraneal y afectar al flujo colateral, dando lugar a isquemia cerebral y los síntomas neurológicos consecuentes. Si el flujo se restaura pronto, el tejido cerebral se recupera y los síntomas desaparecen, pero si la isquemia dura más de 1 hora, se produce un infarto y por tanto un daño neurológico permanente. La enfermedad cerebro vascular puede prevenirse en muchos casos, los signos de aviso pueden ser sutiles o pasajeros. (21,26)
El Ataque Transitorio de Isquemia para el Infarto Cerebral y el “goteo de aviso” (warning leak) en la Hemorragia Subaracnoidea son los signos de aviso fundamentales.
La Enfermedad cerebro vascular es producida por hipoperfusión de una región del encéfalo esto puede obedecer a un hipoflujo secundario a una lesión in situ de un arteria o por obstrucción de la arteria por un embolo. Los síntomas son focales sugiriendo que están relacionados a disfunción de una área localizada y pueden llegar a ser transitorios ya que el hipoflujo revierte debido a la disolución o migración distal del embolo o cuando la circulación colateral es efectiva en reperfundir el área sintomática, si esto no ocurre se establece una área de infarto en el tejido amenazado conformando el stroke. Cuando la isquemia es de pequeños vasos (enfermedad de vasos perforantes) los síntomas son usualmente estereotipados (hemiparesia, trastornos sensitivos), a diferencia de la enfermedad de grandes vasos donde los síntomas son variables. (27,28)
Para cumplir con sus funciones el cerebro requiere que el flujo sanguíneo cerebral sea constante y permanente, en el infarto, ya sea isquémico o hemorrágico se producen básicamente dos fenómenos fisiopatológicos, uno de ellos es la hipoxia tisular debido a la obstrucción vascular y el otro son las alteraciones metabólicas de las neuronas debido a la abolición de los procesos enzimáticos. Estas alteraciones metabólicas lesionan la membrana celular permitiendo la brusca entrada de sodio a la célula, seguido del ingreso de calcio y la salida en forma rápida del potasio al medio extracelular. El resultado final es el edema celular irreversible. (21, 29,30)
Los factores que interfieren en la producción del infarto cerebral y en su extensión, modificando el tiempo de aparición de la isquemia son:
1. La rapidez con que se produce la obstrucción, si es gradual da tiempo para que se abran las colaterales. La ruptura de un vaso sanguíneo cerebral produce una Enfermedad Vascular Cerebral Hemorrágica.
2. La hipotensión arterial la cual actúa negativamente para que se abran las colaterales.
3. La hipoxia e hipercapnia que tienen efectos dañinos.
4. Las anomalías anatómicas en la circulación cerebral.
5. Las obstrucciones vasculares previas y las alteraciones en la osmolaridad de la sangre. (25,27)
El flujo de sangre al cerebro puede interrumpirse de dos maneras:
Cuando un grumo de sangre, lo que se denomina «coágulo sanguíneo», obstruye una arteria del cerebro o del cuello.
Cuando se rompe una arteria debilitada del cerebro.
Jover y colaboradores así como Urbe coinciden en que cuando se revisan las complicaciones neurológicas se encuentra que estas son más frecuentes en el territorio vertebro basilar y tienen como condición previa la aparición del edema cerebral. Es importante señalar que si este edema se produce en el espacio intracelular se denomina citotóxico y cuando se produce en el espacio extracelular se conoce como vasogénico, cuando el suministro de oxígeno cae y su concentración disminuye aproximadamente 10 veces más rápido que la de glucosa, se origina una glicólisis anaerobia que produce alteraciones del metabolismo energético, y en la bomba de sodio y potasio incrementa la concentración de sodio dentro de la célula y se produce así el edema citotóxico. (9,13)
La glicólisis anaerobia también origina un aumento de la producción de ácido láctico, que conjuntamente con la concentración de dióxido de carbono favorece aun más el edema. También se daña la barrera hematoencefálica con salida de sustancias osmóticamente activas hacia el espacio extracelular y se produce el edema vasogénico, que aparece entre las 4 y 6 horas después del daño cerebral isquémico y alcanza su máximo de las 48 a 72 horas. Esta condición es la que determina que el infarto cerebral se considere causa directa de la muerte en las primeras 72 horas de evolución del cuadro. El resto de las complicaciones neurológicas parten de este edema cerebral. (9,31)
El accidente cerebrovascular se considera completo cuando no se presenta más deterioro, durante el examen, el médico buscará deficiencias neurológicas, motoras y sensoriales específicas, ya que con frecuencia corresponden con precisión a la ubicación de la lesión del cerebro, varios autores plantean que los efectos devastadores de la enfermedad pueden ser disminuidos o revertidos, si se inicia un tratamiento oportuno y para ello es fundamental conocer las manifestaciones clínicas de esta enfermedad, las cuales pueden presentarse de forma súbita e incluyen síntomas y signos como: Adormecimiento o debilidad en un brazo, en una pierna o en un hemicuerpo, cefalea intensa que puede asociarse a vómitos, diplopía, visión borrosa o disminución de la visión en uno o ambos ojos, mareos o vértigos y hemiplejía. (13, 20,32)
Esto, al igual que cualquier otro tipo de déficit neurológico producido por un accidente cerebro vascular, también puede ser causado por otras patologías, como tumores, abscesos, enfermedades desmielinizantes, etc. Sin embargo, lo característico de las enfermedades cerebro vasculares y que va a orientar al clínico, es la brusquedad de comienzo y rápida evolución para llegar a ser máximo el déficit, en segundos, minutos, horas o a lo más unos pocos días. De esta evolución característicamente tan aguda es de donde deriva el nombre accidente. (21,33)
El flujo sanguíneo cerebral es aproximadamente de 65 ml/min/100 gr de tejido pero puede modificarse dependiendo de la rapidez y el grado de obstrucción que sufra el vaso. Si el flujo sanguíneo cerebral cae por debajo de 25 ml/m/100 g de tejido cerebral y la circulación se establece a corto plazo, las funciones cerebrales se recuperan; si por el contrario cae por debajo de 10-12 ml/min/100 g, independientemente del tiempo de duración, se desencadenan los procesos irreversibles del infarto cerebral. (34-36)
Varios de los autores de la literatura médica mundial han coincidido con la clasificación actual de la enfermedad cerebro vascular desde el punto de vista fisiopatológico pues su manejo tanto en el diagnóstico como en el tratamiento es la más acertada y la clasifican de la siguiente manera (14,27):
Enfermedad cerebro vascular Isquémica, entre ellas tenemos a:
Trombosis cerebral: cuando se forma un coágulo o trombo sanguíneo en alguna de las arterias que abastecen de sangre al cerebro.
Embolia cerebral: Ocurre cuando en el organismo se forma un émbolo o coágulo, que viaja por todo el torrente sanguíneo y se aloja en alguna parte del cerebro.
Accidente transitorio de isquemia: Son episodios de disminución – alteración neurológica focal de breve duración con recuperación total del paciente en menos de 24horas, no existiendo necrosis del parénquima cerebral.
Enfermedad cerebrovascular hemorrágica, entre las que se encuentran:
Hemorragia cerebral: Es una colección hemática dentro del parénquima encefálico producida por la rotura vascular.
Hemorragia subaracnoidea: Extravasación de sangre en el espacio subaracnoideo directamente.
Hemorragia cerebromeníngea: Es una colección hemática dentro del parénquima encefálico producida por la rotura vascular con comunicación con los espacios subaracnoideos o el sistema ventricular:
Hematoma epidural: Sangre entre la duramadre y la tabla interna del cráneo.
Hematoma subdural: Es la presencia de sangre entre la aracnoide y la duramadre.
La clasificación del Oxfordshire Community Stroke Project, como pionera en el estudio de la enfermedad cerebrovascular, utiliza exclusivamente criterios clínicos, habiendo demostrado su utilidad cuando es empleada para estudiar a pacientes en la comunidad.
Los cuatro grupos en que se clasifica al infarto cerebral muestran diferencias en su historia natural. Así se han definido cuatro síndromes neurovasculares sencillos y fáciles de detectar por todos los médicos, pero por la necesidad de la identificación temprana del tipo de enfermedad cerebro vascular para su mejor tratamiento y pronóstico se han enmarcado más en la clasificación desde el punto de vista fisiopatológico, también se han descrito cuatro subtipos clínicos fundamentales de lesión cerebral, el infarto lacunar, el infarto total de la circulación anterior, infarto parcial de la circulación anterior y el infarto de la circulación posterior. (37,38)
La clasificación NIND´90, es también utilizada en la actualidad considera la enfermedad cerebrovascular asintomática, la disfunción cerebral focal (ataque, transitorio isquémico e Ictus), la demencia vascular y las encefalopatías hipertensivas. (39)
Otros autores la clasifican atendiendo al perfil evolutivo temporales (Clasificación clínico-temporal.)
1. Accidente cerebro vascular isquémico: atendiendo al perfil evolutivo temporales dividen en:
a. Ataque isquémico transitorio. (AIT): Son episodios de disminución – alteración neurológica focal de breve duración con recuperación total del paciente en menos de 24horas, no existiendo necrosis del parénquima cerebral.
b. Déficit neurológico isquémico reversible. (DNIR): Cuando el déficit neurológico dura más de 24 horas y desaparece en menos de cuatro semanas.
c. Ictus establecido. El déficit neurológico focal es relativamente estable o evoluciona de manera gradual hacia la mejoría, y lleva más de 24-48 horas de evolución.
d. Ictus progresivo o en evolución: es el que se sigue de empeoramiento de los síntomas focales durante las horas siguientes a su instauración.
2. Accidente cerebro vascular hemorrágico:
a. Hemorragia Parenquimatosa, es la más frecuente se relaciona con hipertensión arterial (HTA). Es una colección hemática dentro del parénquima encefálico producida por la rotura vascular con o sin comunicación con los espacios subaracnoideos o el sistema ventricular. Su localización más frecuente es a nivel de los ganglios basales aunque también puede presentarse a nivel globular y tronco encefálico.
b. Hemorragia subaracnoidea. Extravasación de sangre en el espacio subaracnoideo directamente.
c. Hemorragia epidural. Sangre entre la duramadre y la tabla interna del cráneo.
d. Hematoma subdural. Sangre entre la aracnoides y la duramadre.
Los dos últimos son de etiología traumática habitualmente.
Estas distinciones tienen implicaciones clínicas, pronósticas y terapéuticas. (23)
No olvidando que es una entidad que responde a factores de riesgo no modificables y modificables por lo tanto en base a estos últimos es donde debemos imponer nuestros esfuerzos para prevenir tanto los eventos primarios como los recurrentes.
Por otra parte, el reconocimiento de factores de riesgo vascular en pacientes asintomáticos es la base de la profilaxis primaria, es de una trascendencia fundamental; en este aspecto, la ayuda del médico de atención primaria se convierte en irreemplazable.
Factores de riesgo de la isquemia cerebral
A- Tratables y bien documentados:
Hipertensión arterial
Hematocrito aumentado
Enfermedad cardiaca
Diabetes mellitus
Enfermedad hematológica
B- Tratables con documentación incompleta:
Aumento del colesterol y los lípidos
Hábito de fumar
Alcoholismo
Sedentarismo y obesidad
Anticonceptivos orales y fibrinógeno elevado
C- No tratables:
Edad, sexo y raza
Factores genéticos y sociales
Ictus previos y soplos carotídeos
Factores socioeconómicos
Clima y lugares geográficos (40)
La Asociación Norteamericana de Cardiología plantea estrategias de Impacto para reducir un 25% del Riesgo en el 2008, a través de la prevención de los factores de riesgo en la población de Alto Riesgo: (39)
Disminuyendo el Tabaquismo, ya que se estima que en el 2020 será el principal factor de muertes globales mundiales, alrededor del 12.3%.
Disminuyendo la Tensión Arterial en el paciente hipertenso, disminuye la incidencia de stroke.
Disminuyendo los niveles de Colesterol con Dietas hipograsas.
Limitando la ingesta de alcohol.
Incrementando la Actividad Física aeróbica.
A pesar de los avances en el conocimiento de la fisiopatología del accidente cerebrovascular y de sus factores de riesgo, estadísticas provenientes de países desarrollados muestran que la incidencia se mantiene constante. Este hecho puede ser explicado en parte por un aumento de la expectativa de vida de la población general y al incremento de la incidencia de esta enfermedad en mujeres. Del total de eventos vasculares cerebrales dos tercios ocurren en países en vías de desarrollo. Sin embargo, en América Latina existen pocos estudios epidemiológicos con base poblacional y la mayor parte de la información disponible proviene de registros hospitalarios. (41)
La enfermedad cerebrovascular se presenta con un cuadro clínico agudo y con una incidencia de mortalidad, en el primer episodio de 20-30%. Aquellos pacientes que lo sobreviven tienen un alto porcentaje de quedar con algún tipo de discapacidad. A nivel mundial su incidencia es de 10 casos por cada 1000 habitantes en menores de 60 años, de 3 a 6 por cada 1000 habitantes y sobre los 65 años se eleva a 50 por 1000 habitantes. En general, la mortalidad es de 100 por cada 100.000 habitantes. En la mayoría de los países corresponde alrededor de un 20-30% de todas las causas de muerte. La enfermedad cerebrovascular es la principal causa de incapacidad o pérdida funcional de origen neurológico. Es esta última razón la que determina el impacto económico y social, sobre todo cuando se presenta en personas funcional y laboralmente activas. (6, 42,43)
El stroke es un problema mundial que involucra a la salud pública, afecta más gente cada año que cualquier otra enfermedad neurológica, incluso la enfermedad de Alzheimer. Alrededor del 25% de los hombres y el 20% de las mujeres tendrán un stroke si viven hasta los 85 años o más. Si comparamos la mortalidad que se le asocia, con las muertes de causa cardiovascular y todas las muertes producidas por los distintos tipos de cáncer se encuentra en el tercer lugar de importancia (6,44).
Bassam y colaboradores plantean que otro punto relevante que demuestra el impacto de esta enfermedad en la vida diaria es que ocupa el primer lugar entre las causas de invalidez, entre el 25% y el 40% de los sobrevivientes desarrollaran secuelas de gravedad variable incluyendo la evolución a la demencia en un 30% de los pacientes, depresión mayor o menor entre un 10%-30% y 10%-40% respectivamente, caídas, fracturas y epilepsia. La incidencia global de stroke se espera que aumente a nivel mundial en las próximas dos décadas por el incremento de la población anciana y se estima que la carga global del stroke será el 6.2% de las enfermedades para el año 2020. (12)
En los países occidentales, el ictus es la tercera causa más frecuente de muerte y la segunda causa de incapacidad de origen neurológico después de la enfermedad de Alzheimer. Su incidencia ha disminuido en las últimas décadas, pero la reducción parece haberse estacionado, por lo que la enfermedad cerebro vascular se mantiene como la principal causa de ingreso en instituciones por pérdida de la independencia en adultos. (12,36).
Dueñas Herrera, Vermeer y Wolf plantean que en el Reyno Unido se ha estimado que este gasto supone unos 23000 dólares por paciente y año, donde se incluye el tratamiento en la fase aguda, la rehabilitación, los gastos de hospitalización y las pérdidas debidas a las bajas laborales y pensiones de los sujetos en edad productiva. (34, 35,45).
En Estados Unidos se ha estimado que este gasto supone unos 25000 dólares por paciente y año, donde se incluye el tratamiento en la fase aguda, la rehabilitación, los gastos de institucionalización y las pérdidas debidas a las bajas laborales y pensiones de los sujetos en edades socialmente útiles. (26).
Costo del Accidente Cerebrovascular en los Estados Unidos:
Costo total del accidente cerebrovascular en los Estados Unidos: estimado en unos US $43 billones por año
Costo directo de la atención médica y la terapia: estimado en unos US $28 billones por año
Costos indirectos de la pérdida de productividad y otros factores: estimado en unos US $15 millones anuales
Costo promedio de atención de un paciente hasta 90 días después de sufrir un accidente cerebrovascular: US $15,000
Para un 10% de los pacientes, el costo de la atención médica durante los primeros 90 días después de ocurrir un accidente cerebrovascular: US $35,000
Porcentaje del costo directo de la atención médica durante los primeros 90 días.
Hospitalización inicial = 43%
Rehabilitación = 16%
Costos de médicos = 14%
Readmisión al hospital = 14%
Medicamentos y otros gastos = 13% (46)
Diringer, Warlow, Hankey y colaboradores plantean que los accidentes cerebro vasculares constituyen una frecuente causa de muerte y determinan una notable incapacidad física y laboral. La isquemia cerebral, en particular, constituye la causa de la mayoría de los ictus completos, en evolución y accidentes transitorios. (26, 32,42)
Los factores de riesgo vascular y la situación clínica del paciente nos ayudan a definir la diferencia entre isquemia y hemorragia cerebral, pero también es necesario realizar una Tomografía Axial Computarizada dado que existe un margen de 10-15% de error si se utilizan solo los datos clínicos. Es indudable que los estudios por imágenes, tanto la Tomografía Axial Computarizada como la Resonancia Nuclear Magnética, y el ecodoppler craneal, han mejorado notoriamente el diagnóstico del accidente cerebrovascular impactando decisivamente en la terapéutica precoz, y por lo tanto en la sobrevida y en el número de secuelas del paciente. (47)
Muchas escuelas de medicina en el mundo han dedicado especial atención a la prevención de esta enfermedad, así la escuela Norteamericana de medicina (Oxford) expone el siguiente esquema de prevención primaria; el plan de diagnóstico etiopatogénico debe ir dirigido a la identificación de problemas de salud subyacentes a la enfermedad cerebro vascular que posea tratamiento específico, así como a la identificación de condiciones que sean susceptibles de intervención en prevención primaria.
Este plan diagnóstico debe incluir:
Eco doppler carotídeo en todos aquellos pacientes cuya isquemia cerebral corresponda a un territorio de la circulación cerebral anterior, y que sean candidatos a endarterectomía carotídea.
Ecocardiografía transtorácica o transesofágica, dependiendo de las características clínicas del paciente, que permita detectar eventuales fuentes embolígenas cardíacas, en pacientes que pudiesen recibir terapia anticoagulante o en quienes se sospeche una patología cardiaca responsable de la enfermedad cerebro vascular (por ejemplo una endocarditis bacteriana).
Angiorresonancia en pacientes en los cuales se sospeche por la historia clínica, por los hallazgos del examen físico, o por el resultado del eco doppler carotídeo, una disección de alguna de las arterias responsables del flujo sanguíneo cerebral. Este examen puede ser complementado por una angiografía digital en aquellos casos en que la situación clínica lo amerite.
En casos excepcionales, ante la sospecha clínica y la ausencia de otra causa definida, se debe estudiar la eventual existencia de una patología trombofílica subyacente. Del mismo modo, en aquellos paciente en que por razones calificadas se sospeche de una alteración paroxística del ritmo cardíaco, y que además sean susceptibles de tratamiento con terapia anticoagulante, se deberá solicitar un Holter que pueda pesquisar esta alteración. (31,32)
En las últimas décadas, el control de los factores de riesgo del accidente cerebrovascular ha contribuido al descenso de estas afecciones en la mayoría de los países desarrollados, pero los logros en el tratamiento del episodio ictal han sido muy limitados; de allí la búsqueda de medidas preventivas y terapéuticas eficaces basadas en un mejor conocimiento de su fisiopatogenia. Múltiples maniobras terapéuticas han demostrado sus bondades de forma experimental y han tratado de detener en algún punto la "cascada isquémica," reduciendo el volumen y la severidad del infarto cerebral después de la oclusión arterial. Estos incluyen, la hemodilución, hipotermia ligera, inhibidores de los aminoácidos excitatorios, antagonistas del calcio, inhibidores de la peroxidación lipídica, los limpiadores de radicales libres, lazaroides y gangliósidos; sin embargo, ninguna de estas maniobras ha probado ser efectiva en la etapa aguda del accidente cerebrovascular isquémico. Con estos tratamientos se pretende mejorar o restaurar el flujo sanguíneo regional con el uso de fármacos antitrombóticos y trombolíticos y, por otro lado, evitar la muerte neuronal por isquemia, pero también el daño inducido por reperfusión, mediante fármacos conocidos como neuroprotectores. (16)
En la actualidad el tratamiento preventivo es sin duda el más importante en la lucha contra esta enfermedad y es a través del mismo, actuando sobre los factores de riesgo como se puede prevenir sus manifestaciones. Pero es evidente que dicho tratamiento falla a la hora de prevenir el total de los ataques cerebrovasculares y es ahí donde la intervención precoz, en una carrera contra reloj, toma vital importancia para cambiar la historia natural de la devastación de la cascada isquémica. Esta historia ya es conocida por la medicina desde el advenimiento de las unidades coronarias en la década del 70, y en los últimos 20 años este concepto se trasladó a la neurología, alcanzando su máximo énfasis en la última década desde el perfeccionamiento de las técnicas fibrinolíticas aplicadas en el tejido cerebral isquémico. (35,47)
Prough DS y Lang J, plantean que es bien conocido que la enfermedad cerebro vascular constituye la tercera causa de muerte y la primera de invalidez en adultos por las secuelas que deja después de la fase aguda, estas consisten en déficit motor, espasticidad, trastornos de la sensibilidad, trastornos de la esfera psíquica superior, epilepsia sintomática y otros, todos son considerados fenómenos plásticos sujetos a cambios que responden a estímulos externos e internos y sobre los que se debe trabajar de forma multifactorial, donde uno de los elementos terapéuticos lo constituye la farmacoterapia, para esto se cuenta con un arsenal medicamentoso estudiado y aplicado a estos pacientes, novedosamente se aplica de forma experimental el factor de crecimiento fibroblástico básico con lo cual se ha demostrado que el mismo limita la extensión del área de infarto y favorece la recuperación funcional, su eficacia parece deberse a un efecto protector neuronal sobre la zona de penumbra isquémica y a la formación de nuevas arborizaciones neuronales y sinapsis en el tejido perilesional. (47)
Los tratamientos avanzados y la rehabilitación permiten que muchos pacientes regresen a sus hogares y a sus familias. Los tratamientos incluyen la administración de anticoagulantes, asistencia hospitalaria, rehabilitación y, en casos excepcionales, cirugía, pero el mejor tratamiento para el accidente cerebrovascular es la prevención. Si conocemos los síntomas de advertencia y controlamos los factores de riesgo, tales como el hábito de fumar cigarrillos o tabaco, la hipertensión arterial, la diabetes y la enfermedad cardiovascular, es posible reducir el riesgo de sufrir un ataque cerebral.
La rehabilitación física de un paciente que ha sufrido un evento cerebro vascular es fundamental para aumentar su independencia y para su pronta reintegración a la sociedad. Estudios recientes han demostrado que una vez que una región del cerebro ha sido dañada por un evento vascular, las zonas vecinas sanas pueden luego de un entrenamiento apropiado suplir la función de la región cerebral afectada.
Las complicaciones de esta enfermedad también cobra muchas vidas, muchos son los autores que han estudiado este tema, donde algunos las dividen en neurológicas y no neurológicas, otros las estudian de forma general (10, 20,48)
Es importante conocer que el pronóstico de la enfermedad cerebro vascular es muy sombrío y muchos autores han descrito similares pronósticos en cuanto al punto de vista funcional y vital del paciente., así tenemos que: Funcional: Hasta las primeras veinticuatro horas es muy difícil prever las posibilidades de recuperación del déficit neurológico. El pronóstico es mejor en pacientes jóvenes y con déficit leve.
Vital: El ictus con déficit clínico importante pone en serio riesgo la vida del paciente, tanto por las complicaciones neurológicas, primeras 48 a 72 horas, como extraneurológicas: tromboembolismo pulmonar, neumonía, hemorragia digestiva e insuficiencia cardíaca o renal. (46,49)
El médico de atención primaria es el intermediario más válido entre el paciente y su familia con el neurólogo, para lo que deberá conocer bien la clínica, factores de riesgo, complicaciones y los problemas de las secuelas de los ictus para así poder identificarlos, tratarlos o decidir una consulta especializada.
OBJETIVOS
General:
Caracterizar el comportamiento clínico epidemiológico de la enfermedad cerebrovascular en el consejo popular #1, Campechuela, 2007.
Específicos:
Caracterizar epidemiológicamente al paciente portador de enfermedad cerebrovascular según edad, sexo y raza aparente.
Identificar los principales aspectos clínicos, factores de riesgo y el tipo de enfermedad cerebrovascular según su clasificación fisiopatológica.
Identificar los principales complementarios realizados a los pacientes.
Describir las complicaciones más frecuentes en los pacientes estudiados.
DISEÑO METODOLOGICO
TIPO DE INVESTIGACION:
Se realizó un estudio descriptivo de corte transversal con el objetivo de caracterizar el comportamiento clínico epidemiológico de la enfermedad cerebrovascular en el consejo popular #1, Campechuela período Enero – Diciembre 2007.
UNIVERSO
El universo de estudio quedó constituido por el total de los pacientes portadores de dicha entidad nosológica (N=35), cuyo número coincidió con la muestra (n=35).
CRITERIO DE INCLUSION
Paciente con diagnóstico de Enfermedad Cerebrovascular que dio su consentimiento a participar en la investigación, dada por él o por sus familiares.
METODICA:
Objetivo 1
Para proceder a caracterizar epidemiológicamente al paciente con Enfermedad cerebrovascular se analizaron las siguientes variables.
Edad. Según años cumplidos. Agrupados en intervalos de diez años.
15 – 24 años.
25 – 34 años.
35 – 44 años
45 – 54 años
55 – 64 años.
65 años y más.
Sexo: según sexo genético de pertenencia.
Masculino
Femenino
Raza aparente. Según percepción visual del investigador (no se consideraron parámetros antropométricos)
Negra
Blanca
Otra
Objetivo 2
Para identificar las principales manifestaciones clínicas de la Enfermedad Cerebro vascular se analizaron las siguientes variables:
Síntomas:
Cefalea: se consideró cuando existió el antecedente de dolor de cabeza intenso de aparición súbita.
Parestesias: cuando existió el antecedente de calambres o adormecimiento de un brazo, una pierna o en todo un hemicuerpo.
Mareo: se tuvo en cuenta ya sea subjetivo (cuando el paciente da vueltas alrededor de los objetos) u objetivo (cuando el paciente ve los objetos dando vuelta a su alrededor).
Diplopía: se consideró cuando el paciente refirió doble visión.
Signos:
Disartria: la incapacidad de hablar adecuadamente, debido a un deterioro neuromuscular de la lengua, labios, orofaringe, etc., que permiten la articulación de la palabra.
Hemiplejía: trastorno neurológico que se produce en un hemicuerpo el cual dificulta la deambulación.
Para los principales factores de riesgo se tuvo en cuenta la presencia de los factores más comúnmente encontrados en los pacientes con esta entidad nosológica como son; Hipertensión arterial, Hipercolesterolemia, Hábito de fumar, Alcoholismo y Diabetes Mellitus.
Hipertensión arterial: se consideró cuando existió el antecedente de cifras tensionales por encima o igual a 140 mmHg de sistólica y 90 mmHg de diastólica las cuales fueron buscadas en la historia clínica individual o se tomaron en el momento en que se le llenó el cuestionario creado para la obtención de la información.
Hipercolesterolemia: cuando se encontraron cifras de colesterol sanguíneo por encima de 200 mg/dl, o el paciente tenía historia previa de esta enfermedad.
Hábito de fumar: independientemente de la cantidad de cigarrillos que se fumara en el día.
Alcoholismo: individuo con antecedentes de ingestión de bebidas alcohólicas y superara los criterios de cantidad y frecuencia, más de un cuarto de botella de ron semanal, y haya repercutido sobre su salud, familia y sociedad.
Diabetes Mellitus: se consideró cuando existió el antecedente de esta enfermedad o aparecieran síntomas como la poliuria (aumento de la frecuencia al orinar), polidipsia (aumento de la ingestión de agua), pérdida de peso, polifagia (aumento de la ingestión en cantidad y frecuencia de los alimentos) o se constataron cifras de glicemia en su historia de más de 110 mg/%.
En el caso del tipo de Enfermedad cerebrovascular según su clasificación fisiopatológica se tuvo en cuenta si era una enfermedad cerebrovascular Isquémica o hemorrágica:
Enfermedad cerebrovascular Isquémica: cuando la enfermedad apareció por la obstrucción de la luz del vaso que irriga una porción determinada del cerebro, donde pueden aparecer algunos factores de riesgo como la Hipertensión arterial, Diabetes Mellitus, Cardiopatía, Colesterol alto, ingestión de píldoras anticonceptivas especialmente en mujeres que fuman y tienen más de 35 años. Los síntomas generalmente pueden ocurrir a intervalos durante el primer o segundo día
Enfermedad cerebrovascular Hemorrágica: cuando la enfermedad apareció por la ruptura de un vaso que irriga una porción determinada del cerebro, donde se puede recoger el antecedente de consumo de alcohol, cocaína, trastornos hemorrágicos, ingestión de anticoagulantes, traumatismo craneal y malformaciones arteriovenosas.
Los síntomas varían dependiendo de la localización del sangrado y de la cantidad de tejido cerebral afectado. Generalmente se desarrollan de manera súbita, sin dar aviso y a menudo durante la actividad.
Objetivo 3
Para establecer la utilización de los medios de diagnóstico de la enfermedad cerebrovascular se analizaron las siguientes variables dicotómicamente (sino):
Hemograma: utilizado para ver alteraciones del hematocrito en caso del uso de anticoagulantes.
Coagulograma: utilizado para diagnóstico de trombopatías y trastornos de la coagulación que puedan originar accidentes cerebros vasculares.
Glicemia: utilizado para ver alteraciones para diagnóstico y seguimiento de trastornos endocrino metabólicos como la Diabetes Mellitus.
Electrocardiograma: para diagnóstico de alteraciones cardiovasculares como las arritmias que pueden desencadenar embolismos.
Tomografía axial computarizada de cerebro: para descartar un hematoma cerebral, éste puede semejar perfectamente la clínica de un infarto.
Objetivo 4
Para proceder a identificar las principales complicaciones al paciente con Enfermedad cerebrovascular se analizaran las siguientes variables.
Complicaciones
Neurológicas:
Edema Cerebral: cuando se produce inflamación de la masa encefálica producto de la acción de sustancias vasoactivas y citotóxicas debido a la interrupción del flujo sanguíneo cerebral normal.
Coma: cuadro que se caracteriza por la pérdida de la vida de relaciones y conservación de la vida vegetativa, como expresión de una insuficiencia cerebral aguda y grave.
Convulsiones: cuadro resultante de una interrupción temporal de la función cerebral debida a la descarga excesiva, hipersincrónica de las neuronas corticales.
No Neurológicas
Bronconeumonía: cuadro respiratorio bajo caracterizado por un proceso inflamatorio del pulmón, por lo general agudo, que produce infiltración exudativa y celular de los alvéolos, intersticios y bronquiolos
Urosepsis: cuadro caracterizado por colonización de bacterias en la orina con invasión de sus estructuras o sin esta, que puede ser alta o baja.
Úlceras de decúbito: cuadro que se caracteriza por lesión cutánea con pérdida de solución de continuidad, producto de la compresión mantenida de un área corporal debido a la inmovilización.
Infarto Agudo del Miocardio: cuadro clínico dado por dolor torácico, opresivo, compresivo, retroesternal, que se puede acompañar de irradiación al cuello y brazo izquierdo, con cambios electrocardiográficos y enzimáticos.
Tromboembolismo Pulmonar: cuadro clínico que resulta del enclavamiento de trombos en las arterias pulmonares procedentes de territorio venoso, originado fundamentalmente en focus embolígenos de las extremidades inferiores, causado muchas veces por la inmovilización o encamamiento prolongado.
Estrategia general de la investigación
Diagnóstico sugestivo o presuntivo: Se realizó en el área de salud (consultorios médicos de la familia, médicos de centro de trabajo, cuerpo de guardia de policlínico).
Se efectúa sobre la base del reconocimiento de los elementos premonitorios o de estado ya mencionados, sin comprobación por tomografía axial computarizada (TAC).
Segunda etapa: Diagnóstico positivo. Se realizó en el cuerpo de guardia del Hospital General” Rene Vallejo O”, donde se le hizo diagnóstico clínico se indicaron los complementarios: Hemograma, Coagulograma, Glicemia, Electrocardiograma, tomándose todas las medidas para mantener la vida de los pacientes, luego se remitieron al Hospital Clínico Quirúrgico Celia Sánchez donde se le realizó la TAC. La confirmación del diagnóstico convirtió de hecho a estos pacientes en un código rojo.
Técnicas y procedimiento
De obtención y recolección de la información:
La información se obtuvo mediante la entrevista a pacientes o sus familiares en dependencia del estado conciencia y de la revisión de las historias clínicas (fuente primaria de información). Para la recolección de los datos colaboraron conjuntamente con el autor los médicos y enfermeras que laboraban en los consultorios del consejo popular# 1 en Campechuela y se empleó la ficha de vaciamiento.
De procesamiento y análisis de la información:
La información se procesó de forma computarizada y se utilizó el programa Microsoft Office Excel. La información fue resumida a través de frecuencias absolutas y relativas (porcentajes)
De síntesis y discusión de la información:
Se procedió a la descripción de cada cuadro lo cual permitió dar cumplimiento a los objetivos propuestos, así como arribar a conclusiones válidas y recomendaciones. Cada uno de los datos analizados, fueron ordenados según su incidencia y discutidos acordes a los criterios implícitos del autor y el tutor, según la bibliografía disponible.
ASPECTOS ETICOS DE LA INVESTIGACION
Para desarrollar la nuestra investigación fue necesario la aplicación de un cuestionario, en el cual cada uno de los casos, pacientes o enfermos objetos de investigación, fueron objeto de valoración y concertación para su participación voluntaria en la investigación. Se explicó a los mismos y/o a sus familiares la ausencia de riesgos con los procedimientos éticos a realizar y el carácter confidencial de cualquier información obtenida durante el proceso de recopilación y procesamiento de los datos del paciente (secreto profesional).
RESULTADOS Y DISCUSION
En el estudio de las enfermedades neurológicas han tenido un papel protagónico las enfermedades cerebrovascular porque como bien se comentó anteriormente estas ocupan la tercera causa de muerte tanto en países desarrollados como en los subdesarrollados.
Los resultados de la tabla número 1 mostraron que el grupo de edad de 55 a 64 años fue el que más pacientes aportó con 21 para un 60%, siendo a su vez el sexo masculino el que mayor cantidad de afectados por la entidad tuvo, con 20 para un 57%.
En la literatura revisada se pudo constatar que también en muchos estudios estos resultados son similares, en este caso se piensa que se debe a que a medida que avanza la edad el riesgo a padecer una Enfermedad Cerebrovascular es mayor pues generalmente después de los 50 años la lesión endotelial de los vasos sanguíneos provoca adherencia de plaquetas y fibrina que con el tiempo esta acumulación de elementos formes de la sangre y el desarrollo de la arteriosclerosis van ocluyendo la luz del vaso y disminuye la irrigación sanguínea al cerebro hasta ocurrir el evento neurovascular. (5, 11, 13,44)
La enfermedad está estrechamente ligada con el envejecimiento, a partir de los 55 y los 70 años. La relación entre edad y el incremento de la Enfermedad cerebrovascular quedó demostrada en muchos estudios que evidencian como mientras la prevalencia de la enfermedad en edades entre 45 y 50 años era de 20 casos por 1000 habitantes, alcanzaba cifra de 60 casos por 1000 habitantes entre 55 y 70 años. (1,3)
Se conoce que con el aumento de la esperanza de vida, aumenta la morbilidad. En la medida en que se eleva la edad, el número de enfermedades asciende, sobre todo de enfermedades crónicas no transmisible. La población anciana se incrementa día a día en nuestra sociedad y la vejes, antes un privilegio de pocos, ha pasado a ser un período extenso en la vida de muchos individuos donde las enfermedades crónicas prevalecen y secundariamente la discapacidad.
Con respecto al sexo, los resultados han sido similares a los estudios revisados y se reporta el masculino como el más afectado. (6,44)
En la población de estudio se encontró que entre los hombres es mayor el hábito de fumar, el consumo de alcohol y café mientras que entre las mujeres además del influjo hormonal se apreciaron estilos de vida más saludables, esto significa que los factores de riesgo múltiples aumentan sus efectos destructivos y crean un riesgo general mayor que el efecto acumulativo simple de los factores de riesgo individuales.
En la tabla número 2 se pudo apreciar que de los 35 pacientes afectados 18 pertenecieron a la raza negra representando el 51.5%, en el estudio se obtuvieron resultados similares a los de otros autores.
Se ha planteado por muchos autores que la raza es un factor de riesgo importante en la aparición de esta enfermedad y la raza negra es la que más pacientes aporta, al analizar los índices entre población negra en varios estados y ciudades como Cincinatti, Kentucky y Rochester Minnesota, se han podido hacer estimaciones de por lo menos 730.000 nuevos casos por año, considerando que los factores de riesgo en éstas poblaciones son de más difícil control que en las poblaciones blancas. Siempre en relación con la raza, en 2005 los índices de muerte por 100.000 habitantes por ictus fueron de 26.5% para hombres blancos y 52.2 para hombres negros, es decir 97% más alto y 21.3% para mujeres blancas y 39.6% para mujeres negras, lo que significa 71.4% más alto en afro-americanos. (33,49)
La raza es un factor de riesgo definido de ictus. En la literatura médica internacional se informa una incidencia en negros 2-2,4 veces mayor que en los blancos, poblaciones afrocaribeñas muestran más altas tasas de enfermedad cerebrovascular frente a poblaciones de raza blanca. Este fenómeno se ha explicado por la mayor incidencia de hipertensión arterial entre los primeros. En clases sociales bajas se ha encontrado también mayor incidencia de enfermedad cerebrovascular, lo que se ha atribuido a diferencias en los regímenes dietéticos.
En el caso de la raza se debe a que en esta tiene un papel muy importante el padecimiento de hipertensión arterial que es más maligna y difícil de tratar por lo que esta raza es más propensa a padecer la enfermedad desde este punto de vista, incluso como una complicación frecuente de la hipertensión arterial.
Los factores de riesgo de la Enfermedad Cerebrovascular son muchos y muy estudiados por varios autores en busca de un probable control de estos para disminuir la incidencia de esta temible enfermedad, como se muestra en la tabla número 3, fueron la hipertensión arterial seguida por el hábito de fumar los factores de riesgos más frecuentes con 28 y 25 pacientes respectivamente, coincidiendo con los estudios revisados.
Prough (47) señalo del 66 al 75% de los pacientes con trombosis cerebral tienen Hipertensión arterial, Quagliarello (48) en el estudio Framingham detecto que el 90% de los accidentes cerebrovasculares isquémicos agudos son atribuibles a descontrol de la presión arterial. Whisnant (28) señaló que la H.T.A. contribuye al desarrollo de la aterogénesis y consideran que el 37 al 75% de los pacientes con Enfermedad cerebrovascular son hipertensos.
Mucha es la literatura que sitúa a la hipertensión arterial como el factor que más favorece la aparición de Enfermedad Cerebrovascular así como la arteriosclerosis (2, 6, 24,36).
Bullock R, Chestnut R, Clifton G estiman que tratando la hipertensión arterial pueden prevenirse casi el 70% de los ictus. Es el factor de riesgo más prevalente, puesto que se asocia al 49,3% de los ictus. Una reducción de 10-12 mm de mercurio en la tensión sistólica o 5-6 mm en la diastólica consigue una disminución en la incidencia de ictus del 35% (27).
El riesgo de ictus se incrementa en relación directa con el aumento de la presión arterial, tanto diastólica como sistólica, siendo la hipertensión arterial el principal factor de riesgo tanto para el ictus isquémico como para el hemorrágico, multiplicando el riesgo de ictus de 2 a 7 veces respecto a normotensos de todos los factores de riesgo que contribuyen al accidente cerebrovascular, el más poderoso es la hipertensión o la alta presión sanguínea. De un 40 a un 90 por ciento de las personas que sufren accidentes cerebrovasculares, tienen alta presión sanguínea antes de ocurrir el accidente cerebrovascular. (6,25).
Esto demuestra una vez más la importancia universal de la Hipertensión Arterial como factor de riesgo modificable, y confirma el concepto que se maneja en la actualidad, de la gran importancia de detectar a tiempo y tratar oportunamente esta entidad, muchas veces silente, con el fin de realizar una adecuada prevención de la enfermedad cerebrovascular, se ha descrito que la Hipertensión Arterial acelera el proceso aterosclerótico y de este modo propicia la ocurrencia de la enfermedad cerebrovascular y en particular del infarto cerebral a una edad más temprana (11,25).
Los datos epidemiológicos indican que el hábito de fumar es un factor de riesgo potente para el desarrollo de la enfermedad cerebrovascular. El riesgo relativo de accidente cerebrovascular (ACV) en los fumadores comparado con el de no fumadores es de 2 a 4 veces mayor. (10)
Alrededor de un 25% de los ACV son atribuibles al tabaquismo, el que aumenta independientemente el riesgo relativo de tener un ACV en tres veces. El riesgo es dependiente del número de cigarrillos, es consistente con todos los subtipos de ACV, pero es más fuerte para hemorragia subaracnoidea y ACV isquémico subcortical. (13,30)
El humo del tabaco representa el factor causal esencial, dando lugar a la formación y paso a la sangre de numerosos productos, alcanzando el sistema neurovegetativo regulador del tono arterial, con una acción temible sobre el endotelio. La nicotina aumenta los niveles plasmáticos de fibrinógeno y otros factores de la coagulación, aumenta la agregabilidad plaquetar y el hematocrito, disminuye los niveles de HDL-colesterol, aumenta la presión arterial y lesiona el endotelio, contribuyendo a la progresión de la aterosclerosis.
El propósito fundamental de la detección de los factores de riesgo es identificar aquellas personas que puedan padecer con mayor probabilidad una enfermedad cerebrovascular.
La prevención primaria del ictus isquémico de origen no cardio-embólico presenta una serie de actuaciones clave para lograrla. La modificación del estilo de vida, siguiendo una dieta de estilo mediterránea, la realización de ejercicio físico el control de peso son los pilares básicos de actuación. Una dieta rica en potasio, magnesio y fibra tienen efecto protector en la mortalidad secundaria al ictus. El ejercicio físico influye beneficiosamente sobre diversos factores de riesgo como la aterosclerosis, al incidir sobre la presión arterial y la frecuencia cardiaca, al tiempo que eleva los niveles de HDL-colesterol y reduce el LDL-colesterol, y mejora la tolerancia a la glucosa. (10)
Son muchos los síntomas y signos que cortejan la Enfermedad Cerebrovascular, como se aprecia en la tabla número 4 la hemiplejía fue el signo que más encontramos con 30 pacientes para el 85.7% seguido de la disartria con 29 pacientes y un 82.2%.
En la bibliografía revisada se encontró que estas manifestaciones clínicas son muy frecuentes en caso de cualquier evento cerebrovascular y sobre todo los Ictus, los síntomas se desarrollan rápidamente y, típicamente, son máximos en pocos minutos. (11, 22,28)
Los síntomas y signos en los accidentes cerebrovasculares reflejan el área cerebral dañada y no necesariamente la arteria afectada, al producirse la oclusión de una arteria se generan dos áreas, una central, que recibe una irrigación menor a 10 ml/100 g/min (normal 50 ml/100 g/min). Esta zona está destinada a la necrosis. La zona periférica tiene una irrigación intermedia y se la denomina área penumbra, muchas veces su volumen es mucho mayor al área central. En el área penumbra las neuronas, aunque vitales, no se encuentran activas y por lo tanto pueden contribuir a la clínica del paciente. (26,28)
La oclusión de la arteria cerebral media y de la carótida interna puede producir alteraciones neurológicas clínicamente similares y son la hemiplejía y la disartria bastante comunes en estos casos, pensamos que se produce por lo sensible que son estas áreas del cerebro que a la menor falta de riego sanguíneo rápidamente dan esta clínica como la disartria y la hemiplejía.
El cuadro más habitual es el debido a la afectación de la arteria cerebral media (pues la arteria cerebral anterior se puede rellenar por la arteria comunicante anterior), con hemiplejía, hemianopsia homónima y hemihipoestesia heterolaterales, desviación oculocefálica ipsilateral, y afasia si se afecta el hemisferio dominante. Otros síntomas por obstrucción de carótida son los síncopes ortostáticos, atrofia óptica y retiniana, catarata o claudicación mandibular, en relación esta última a hipoperfusión crónica.
La clínica que se origina de la lesión de esta arteria es variable, y abarca desde un infarto masivo del territorio de las arterias cerebral media y cerebral anterior (ambas ramas de la carótida interna) hasta la ausencia de síntoma alguno, dependiendo del tiempo de establecimiento de la lesión arterial, de la patogenia de la obstrucción y de la formación de colaterales. Dependiendo de la localización de las lesiones cerebrales, vamos a encontrar unos síntomas u otros. Así, unos afectarán más al movimiento de los miembros superiores o inferiores, otros más a la sensibilidad, al equilibrio. Algunas otras manifestaciones también apreciables en estos enfermos son los trastornos mentales, es decir, alteraciones de la memoria, del lenguaje, del reconocimiento de personas o de su propio cuerpo, alteraciones visuales, etc. No hay que olvidar que todas las funciones corporales están reguladas por nuestro cerebro, así que dependiendo de la zona afectada nos podemos encontrar infinidad de síntomas, y con mucha frecuencia la asociación de ellos. Destacar que es frecuente que muchos de los síntomas que consideramos como enfermedad cerebral aguda, a veces sé malinterpretan en el anciano, y por tanto es más difícil el diagnóstico. (12,27)
El estudio mostró que 29 pacientes fueron portadores de la Enfermedad Cerebrovascular Isquémica para un 82.2%, como se observa en la tabla número 5, al comparar con otros estudios los resultados son similares.
Alrededor del 88% de los accidentes cerebro-vasculares son ocasionados por un coágulo sanguíneo o la obstrucción de una arteria que lleva sangre al cerebro, este tipo de ataque cerebral se denomina «accidente cerebrovascular isquémico, existen dos tipos de accidentes cerebros vasculares isquémicos: trombosis cerebral y embolia cerebral, el 12% restante es ocasionado por vasos sanguíneos rotos o dañados que derraman sangre en el cerebro o alrededor de él, denomina accidente cerebrovascular hemorrágico. (12, 13, 42)
Otros estudios plantean que la enfermedad cerebrovascular Isquémica se presenta en el 85% de los casos y en un 15% la Hemorrágica, en los Isquémicos alrededor del 50% es producido por Arteriosclerosis, Embolismo Cardiaco y Enfermedades de las arterias penetrantes, siendo entre los Hemorrágicos los más frecuentes la Hemorragia Intracraneal con un 9% del 15% total de este evento. (6,22)
En el servicio de urgencias el diagnóstico clínico de la enfermedad cerebrovascular de presentación aguda es esencial para el estudio y manejo subsiguiente, el que con mayor frecuencia se diagnostica es el isquémico, el tratamiento del mismo tiene un objetivo fundamental, que es defender la zona de penumbra isquémica. Las medidas esenciales de soporte vital, aplicadas desde el ingreso del paciente a urgencias, están encaminadas a detener el daño primario y a prevenir la cascada nociva de eventos químicos y metabólicos en la zona de lesión, que determinan el daño secundario.
Un cambio mundial en la actitud médica frente al ACV en urgencias llevó a demostrar en los últimos años la importancia de manejar de forma integral y multidisciplinaria a estos pacientes, constituyendo las llamadas Unidades de “stroke” (apoplejía). Diversos estudios demuestran que reducen el riesgo de muerte sin incrementar la estancia hospitalaria. (16, 33, 25,27)
Este resultado se relaciona directamente con los factores de riesgo más frecuentes encontrados, el la población de estudio, la hipertensión arterial y el hábito de fumar los cuales producen daño vascular a nivel endotelial y también aceleran el proceso de arteriosclerosis, además de la relación causa-efecto de estos factores de riesgo que está bien demostrada, acelerando el proceso aterosclerótico y de este modo propicia la oclusión de las arterias cerebrales.
Los pacientes que presentan un cuadro clínico compatible con un accidente cerebrovascular deben ser atendidos, en forma urgente, en un establecimiento de salud en el que se cuente con la posibilidad de acceder a una evaluación por neurólogo y a un estudio de imágenes (tomografía computada de cerebro sin contraste), que permitan confirmar el diagnóstico, precisar la localización del daño, el pronóstico, y establecer un plan de tratamiento inicial, así como una serie de exámenes que son de gran utilidad tanto para el diagnóstico como el seguimiento de esta entidad.
El estudio como se puede ver en la tabla número 6, arrojó que a la totalidad de los pacientes se le realizaron los exámenes hematológicos, hemoquímicos y electrocardiograma, mientras que la Tomografía Axial Computarizada, que es el más importante para el diagnóstico de la enfermedad cerebrovascular le fue realizada solo a 33 pacientes para un 94.2%, este examen es de tecnología de punta anteriormente sólo tenía cobertura en hospitales nacionales y en algunos provinciales, hoy nuestra provincia es una de las privilegiadas y cuenta con dos Tomógrafos uno en la ciudad de Manzanillo y otro en Bayamo con lo que tenemos un aumento considerable en la accesibilidad de los pacientes a estos servicios pues el gobierno ha realizado una importante inversión en la compra de equipos para ponerlos a la disposición del pueblo.
En estudios realizados sobre la enfermedad cerebrovascular se ha progresado durante las últimas décadas, gracias a varios factores: en primer lugar está el avance en los conocimientos acerca del comportamiento fisiopatológico del tejido nervioso ante la isquemia y la hipoxia, que ha permitido desarrollar un nuevo arsenal de medidas preventivas y de tratamiento, En segundo lugar el gran desarrollo técnico de la imagenología del Sistema Nervioso Central, y de las técnicas de ultrasonido para el estudio del sistema cardiovascular. Estos adelantos permiten que los individuos puedan ser mejor estudiados, facilitando un abordaje preventivo, y en los casos de lesión neurológica, reducir al mínimo el daño neuronal y las secuelas. (23,46)
La escanografía computadorizada (Tomografía Axial Computarizada) es el método más eficaz, rápido y de bajo costo para el estudio de un evento isquémico agudo en el servicio de urgencias. Busca detectar esencialmente hemorragia cerebral (tiene sensibilidad de 100% para hemorragia intracerebral y de 96% para hemorragia subaracnoidea), o la presencia de signos radiológicos tempranos que sugieran evento isquémico extenso en evolución, que contraindique la trombolisis.
En etapas muy tempranas es frecuente que la escanografía sea normal, como también es posible encontrar anomalías en isquemias cerebrales transitorias. (16, 23,39)
Es indudable que los estudios por imágenes, tanto la Tomografía Axial Computarizada como la Resonancia Magnética Nuclear, y el ecodoppler craneano, han mejorado notoriamente el diagnóstico del accidente cerebrovascular impactando decisivamente en la terapéutica precoz, y por lo tanto en la sobrevida y en el número de secuelas del paciente.
Son varios los autores que plantean la necesidad imperiosa de realizar estos exámenes a todo paciente con una enfermedad cerebrovascular. (15, 16, 22,28)
La enfermedad cerebrovascular puede conducir a amenazar la vida con complicaciones como la obstrucción de la vía aérea y el fracaso respiratorio, problemas de deglución con el riesgo de aspiración, deshidratación y la desnutrición, complicaciones como el tromboembolismo venoso, e infecciones. La evaluación temprana permite la fórmula de un diagnóstico preciso y rápido.
Como cualquier emergencia médica la primera prioridad en evaluar un paciente con sospecha de enfermedad cerebrovascular es identificar y tratar cualquier complicación que amenace la vida. Una vez el paciente esté estable, aplicamos un enfoque sistemático hacia el diagnóstico.
En el estudio se identificaron una serie de complicaciones, donde dentro de las complicaciones no neurológicas la bronconeumonía fue la que más casos aportó con 21, representando el 60% y dentro de las neurológicas el edema cerebral se presentó en 18 pacientes para un 51.4%, Ver ( tabla número 7).
Prough DS y Lang J, también obtienen resultados similares donde la bronconeumonía, la urosepsis, el edema y la dirritmia cerebral son las complicaciones más frecuentes que aparecen en sus estudios, además hacen alusión a que la enfermedad cerebrovascular constituye la tercera causa de muerte y la primera de invalidez en adultos. por los que se debe trabajar de forma multifactorial, donde uno de los elementos terapéuticos lo constituye la farmacoterapia. (47)
Las complicaciones de esta enfermedad también cobra muchas vidas, muchos son los autores que han estudiado este tema, donde algunos las dividen en neurológicas y no neurológicas, otros las estudian de forma general, Jover y colaboradores así como Urbe coinciden en que cuando se revisan las complicaciones neurológicas se encuentra que estas son más frecuentes en el territorio vertebro basilar y tienen como condición previa la aparición del edema cerebral. (9,13)
Se piensa que estos resultados se pueden deber fundamentalmente a que, en el caso de las Bronconeumonías estas aparecen por el acumulo de secreciones bronquiales debido al encamamiento prolongado de estos pacientes, las microaspiraciones y el consecuente estasis pulmonar que favorece la inoculación de gérmenes en el aparato respiratorio, además esto puede deberse también a la alteración de los mecanismos defensivos locales o sistémicos que tiene estos pacientes o la infección por microorganismos particularmente virulentos.
En cuanto a las complicaciones neurológicas el edema cerebral generalmente aparece en las primeras 4 a 6 horas y en nuestro estudio esta fue la complicación que más se vio en los pacientes estudiados, esto pensamos que se debe a que como bien se ha podido demostrar la masa encefálica se encuentra bajo la influencia de una serie de sustancias vasoactivas y osmóticamente activas que producen edema tanto vasogénico como citotóxico.
CONCLUSIONES
Los pacientes con Enfermedad Cerebrovascular en el consejo popular #1 se caracterizaron epidemiológicamente por ser del sexo masculino, raza negra, y entre 55 y 64 años de edad.
La Hipertensión Arterial y el Hábito de Fumar fueron los factores de riesgo más frecuentes en los pacientes estudiados. Siendo la Hemiplejía y la disartria los síntomas y signos frecuentes en dichos enfermos.
Predominó la Enfermedad Cerebrovascular Isquémica sobre la Hemorrágica. Los exámenes complementarios hemoquímicos y el electrocardiograma fueron realizados a todos los pacientes, no siendo así la Tomografía Axial Computarizada.
La Bronconeumonía como complicación no neurológica y el Edema cerebral dentro de las neurológicas fueron las complicaciones más frecuentes.
RECOMENDACIONES
Promover mucho más las acciones de salud encaminadas a modificar, atenuar o limitar al máximo los factores de riesgo de esta enfermedad.
ANEXOS
ANEXO 1
CUESTIONARIO
Nombres y Apellidos:
Edad:
Sexo:
Raza:
Dirección:
ECV Isquémica. Cuál.
ECV Hemorrágica. Cuál
I. Factores de riesgo de la enfermedad cerebrovascular.
Hipertensión Arterial.
Hábito de fumar
Hipercolesterolemia
Alcoholismo
Diabetes Mellitus
Otros. ¿Cuáles?
II. Manifestaciones clínicas.
Cefalea
Parestesias
Diplopía
Mareos
Hemiplejía
Disartria
III. Exámenes practicados.
Hemograma
Coagulograma
Glicemia
Electrocardiograma
Tomografía axial computarizada de cerebro
IV. Complicaciones.
Bronconeumonía
Urosepsis
Ulcera de Decúbito
Infarto Agudo del Miocardio
Tromboembolismo Pulmonar
Coma
Convulsiones
Edema
Cerebral
ANEXO 2
Tabla 1. Pacientes con enfermedad cerebrovascular según edad y sexo.
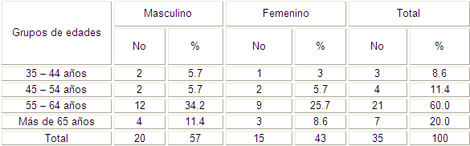
n=35
Tabla 2. Pacientes con enfermedad cerebrovascular según raza aparente.

n=35
Tabla 3. Factores de riesgo de pacientes con enfermedad cerebro-vascular.
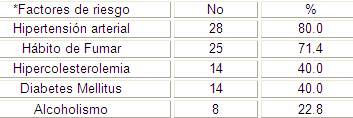
n=35 * No excluyentes
Tabla 4. Manifestaciones clínicas de pacientes con enfermedad cerebrovascular.
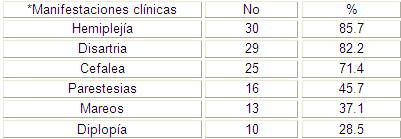
n=35 * No excluyentes
Tabla 5. Enfermedad cerebrovascular según su fisiopatología en pacientes con enfermedad cerebrovascular.
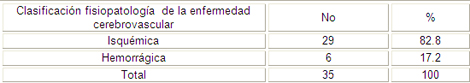
n=35
Tabla 6: Exámenes diagnósticos realizado a los pacientes con enfermedad cerebrovascular.
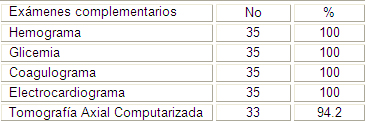
n=35
Tabla 7: Complicaciones en pacientes con enfermedad cerebrovascular.
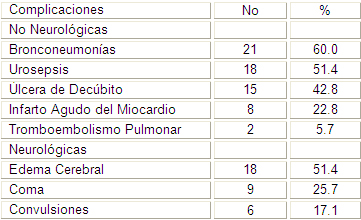
n=35
Referencias Bibliográficas
1. Arboix A, Massons J, Oliveres M, García L, Titus F. Mortalidad en la fase aguda de la enfermedad cerebrovascular: registro de La Alianza-Hospital Central de Barcelona. Med Clin (Barc) 2005; 103: 529-33.
2. Carlberg B, Asplund K, Hagg E. Course of blood pressure in diferent subsets of patients after acute stroke. Cerebrovasc Dis 2006; 1: 281-7.
3. Truelsen T, Bonita R, Gronback M, Schnohr P, Boysen G. Stroke incidence and case fatality in two populations: the Auckland Stroke Study and the Copenhagen City Heart Study. Neuroepidemiology 2006; 17: 132-8.
4. Lennart W, Suardsudd K, Wilhelmsem L, Larsson B, Tibblin G. Analysis of risk factors for stroke in a cohort of men born in 1913. N Engl J Med 2006; 317(9):521-5.
5. Mellado Patricio, Caicoya M, Rodríguez T, Lasheras C, Cuello R, Corrales C, Blásquez B. Incidencia de enfermedad cerebrovascular en Asturias, 1990-1991. Rev Neurol 2006; 24: 806-11.
6. Organización Mundial de la Salud. Epidemiología y prevención de las enfermeda¬des cerebrovasculares. Ginebra: OMS; 2006.
7. Pulsinelli WA, Levy DE. Enfermedades cerebrovasculares. In Wyn-garden JB, Smith LIH Jr, eds. Cecil, tratado de Medicina Interna. Vol. 11. 19 ed. México: Interamericana; 2003. p. 2497-526.
8. Organización Panamericana de la Salud. Las condiciones de salud en las América. Volumen 1.Edición de 2005. Washington, DC: OPS; 2005. (Publicación Científica 569).
9. Jover Saenz A, Porcel Pérez JM, Rubio Caballero M. Epidemiología de la enfermedad cerebrovascular aguda en la provincia de Mendoza, Argentina durante el período 1996-97. Factores predictores de la mortalidad a corto y medio plazo. Rev Neurol 2005; 28(10):941-8.
10. Panamerican Health Organization 2006; 549:217-225.
11. Haheim LL, Holme I, Hjermann I, Leren P. Risk factors of stroke incidence and mortality: a 12 year follow of the Oslo study. Stroke 2006; 24: 1484-9.
12. Bassam A, Molnar S, Dudas M, Ivanyi J. Clinical and pathologic description of stroke patients 2004-2005. Orv Hetil 2006; 140: 475-81.
13. Urbe CS. Epidemiología de las enfermedades cerebrovasculares en Sabaneta. Colombia. Rev Neurol 2005;45(143):1008-12.
14. García Tijera J: Tratamiento del paciente con enfermedad cere¬brovascular isquémica. Rev. Cubana Med. 2006 10 (1): 3-60.
15. Jefrey I. M. D. Frank: Mnagement of intracranial Hypertension.Med. Clinics of North America 2007 77 (1): 61-71.
16. Mariela Guevara García. Revisión bibliográfica. Nuevos enfoques terapéuticos en la enfermedad cerebrovascular Isquémica. Centro de Química Farmacéutica. Ciudad de La Habana, Cuba. 2006.
17. García Tijera J. Tratamiento del paciente con enfermedad cerebrovascular isquemica.Revisiones de Conjunto.2007;8(3):3-60.
18. Bembire Tabeada Rubén. Enfermedad cerebrovascular hemorrágica en la región central de Cuba.Rev Cubana Med. Gen. 1997 7 (2):35-39.
19. Acosta Rodríguez Lubín; Mustelier Fernández Cesar: Ictus hemorrágico. Comportamiento epidemiológico en el Hospital Celia Sánchez Manduley.Manzanillo.Rev. Cubana Med.Gen.Int.19995 (2):23-31.
20. Garcia Tijera J. Cefalea.Clasificación, Diagnóstico y tratamiento.Un enfoque para el medico de familia, Rev.Cubana Med.Gen.Int 2006.
21. El Manual Merck 8va.Edición en Español.Barcelona, Ediciones Doyma 1989 p.1606.
22. Bequeria Santos R.;H.Rosellò, O. Pérez:Enfermedad Cerebrovascular oclusiva.Acta Medica 2006 2 (1): 45-72.
23. Braunwald, E. y otros: Harrison. Principios de Medicina Inter¬na. Undécima edición. Tomo II. México. Nueva Editorial Interame¬ricana 2006 pp. 2359-2375.
24. Juvela S. Risk factors for imparired outcome after spontaneous intracerebral hemorrhage. Arch Neurol 2006; 52: 1193-200.
25. Adams RE, Powers WJ: Management of hypertension in acute intracerebral haemorrhage.Crit Care Clin 2006; 1:131w.
26. Diringer MN: intracerebral haemorrhage: Pathophysiology and management. Crit Care Med 2006; 21:1591.
27. Bullock R, Chestnut R, Clifton G, et al: Guidelines for the management of evere head injury. J. Neurotrauma 2007; 13:639.
28. Whisnant JP. Stroke Cerebrovascular Disease, 2006; 2:42-44.
29. Claiborne Johnston S, Gress DR, Browner WS, Sydney S. Short-term Prognosis After Emergency Department Diagnosis of TIA. JAMA. 2005; 284:2901-2906.
30. Asplund K, Indredavik B. Stroke Units and Stroke Teams: evidence-based management of stroke. In Castillo J, Dávalos A, Toni D, eds. Managements of Acute Ischemic Stroke. Barcelona: Springer Verlag; 2007.p.3-15.
31. Toni D, Fiorelli M, Gentile M, Bastianello S, Sacchetti ML, Argentino C, et al. Progressing Neurological deficut secundary to acute ischemic stroke: A Study on predictability and prognosis. Arch Neurol 2005; 52: 670-5.
32. Warlow CP, Dennis MS, Van Gijn J, Hankey GJ, Sandercock PAG, Bamford JM, et al. Stroke, a practical guide to management. Oxford: Blackwell Science Ltd.; 2006.
33. Burton W. Lee, Stephen I. Hsu, David S. Stasior. Medicina Basada en la Evidencia. Massachusetts General Hospital. 1 a Ed Marban.2006. 645.
34. Dueñas Herrera A. Enfermedades cardio-vasculares. Rev Cubana Med Gen Integr 2006; 8(3):195-213.
35. Vermeer SE, Rinkel GJ, Algra A. Circadian fluctuations in onset of subarachnoid hemorrhage; new data on aneurysmal and perimesencephalic hemorrhage and systematic review. Stroke 2006; 28: 805-8.
36. Kleinpeter G, Schatzer R, Bock F. Is blood pressure really a trigger for the circadian rhythm of subarachnoid hemorrhage? Stroke 2007; 26: 1805-10.
37. Bambord J, Dennis M, Sandercock P, Burn J, Warlow C.The frequency, cause and timing of death within 30 days of a first stroke: the Oxfordshire Community Stroke Project.J Neurol Neurosurg Psychiatry 2006;53:824-9.
38. Dennis MS, Burn JPS, Sandercock PAG, Bamford JM, Wade DT, Warlow CP. Longterm survival after first-ever stroke. The Oxfordshire Community Stroke Project. Stroke 2006; 24: 796-800.
39. National Institute of Neurological Disorders and Stroke. Classification of Cerebrovascular disease III. Stroke 1990; 21: 637-741.
40. Matarama Peñate M. y otros.Diagnóstico y tratamiento de Medicina Interna.Primera edición.CubaEditorial Ciencias Médicas.2006pp 589.
41. Medicina General Integral. Editorial Ciencias Médicas Tomo 3. 2002. pp. 194-199.
42. Hankey GJ: Thrombolytic therapy in acute ischemic stroke: The jury needs more evidence, Med J Australia 2006; 166:4196.
43. Diringer MN: intracerebral haemorrhage: Pathophysiology and management. Crit Care Med 2007; 21:1591.
44. Salmerón P, Moto JM, Villaverde R, Morales A, Martínez SA, Fernández A. Patología vascular cerebral en mujeres jóvenes. Rev Neurol 1997; 45(143):1004-7.
45. Wolf PA. Cigarrette smoking as a risk factor for stroke. The Framingham study. JAMA 2006; 259:1025-9.
46. Guterman LR, Jenkins JA, Borchers DJ, et al: Vascular neurosurgery: Aneurysm, arteriovenousmalformations, subarachnoidhemorrhage, and intracraneal haemorrhage. Curr Opin Neurol 2007; 9:57.
47. Prough DS, Lang J: Therapy of patients with head injuries: Key parameters for management. J Trauma 2006; 42(Suppl): SI0.
48. Quagliarello VJ, Scheld WM: Treatment of bacterial meningitis, Nengl J Med 2005: 336:708.
49. Qureshi A, Safdar K, Patel M, Janssen R, Frankel M. Stroke in young black patients. Risk factors. Subtypes and prognosis. Stroke 2007; 26(11):195-213.
Bibliografía Consultada
Gelabert HA, El-Massry S, Moore WS. Carotid endarterectomy with primary closure does not adversely affect the rate of recurrent stenosis. Arch Surg 2004; 129: 648-654.
Hurlbert SN, Krupski WC. Carotid artery disease in women. Semen Vasc Surg 2005; 8(4): 268-276.
Less K, Lavelle J, Hobbiger S. For the GAIN European Study Group. Safety and tolerability of GV 150526 in acute stroke. Cerebrovasc Dis. 2006; 8 (suppl 1): 148-152.
Mohr J., Some clinical aspects of acute stroke, 2006, 28:1835-39.
Nakagawa T, Sekizawa K, Arai H, kikuchi R, Manabe K, Sasaki H. High incidence of pneumonia in elderly patients with basal ganglia infarction. Archives of Internal Medicine. 2006. 157(3): 321-324.
Ruibal L. A.; Durán T. G.; González G. Verónica: Tratamiento de la enfermedad Cerebrovascular en su fase aguda. Rev. Cubana Med. 2004; 42 (2).
Saccnetti M I, Toni D, Fiorelli M, Argentino C, Fieschi C. The concept of combination therapy in acute ischemic stroke. Neurology. 2007; 49 (suppl 4): 70-77.
Saski H, Sekizawa K, Yanai M, Arai H, Yamaya M, Ohrui T. New Strategies for Aspiration Pneumonia. Archives of Internal Medicine. 2005; 36(12): 851-855.