Se realizó un estudio observacional, descriptivo de corte transversal, con el objetivo de caracterizar el comportamiento del Síndrome Coronario Agudo (SCA) en pacientes en ingresados en la Terapia Intensiva del CDI “Dr. Salvador Allende”, en el periodo de Noviembre del 2006 a Noviembre del 2007. El universo estuvo conformado por 54 pacientes con Síndrome Coronario Agudo el cual fue la principal causa de ingreso de los pacientes con enfermedades cardiovasculares. La edad media de los pacientes fue de 67 años y el sexo masculino predominó en el estudio. El infarto agudo de miocardio sin elevación del ST (IAMEST) fue la forma más frecuente de presentación del Síndrome Coronario Agudo. En el Síndrome Coronario Agudo sin elevación del ST (SCASEST) se observó una disminución de la angina inestable a favor de un incremento en el IAMSEST con el uso de la troponinas como marcador de daño miocárdico.
Comportamiento del Síndrome Coronario Agudo (SCA) en pacientes ingresados en la Terapia Intensiva del CDI “Dr. Salvador Allende”, en el periodo de Noviembre del 2006 a Noviembre del 2007.
Dr. Héctor Gutiérrez Medina
Dr. Abel Salas Fabré*. Especialista de primer grado en MGI. Especialista de 1er grado en Cardiología
Dra. Nodalys Querol Betancourt. Especialista de Primer Grado en Pediatría
Dra. Yofaidy Pérez Medina. Especialista de 1er grado en MGI. Residente de 1er año de Pediatría.
Dr. Ignacio Felipe López Malagón. Especialista de primer grado en MGI
Resumen
Se realizó un estudio observacional, descriptivo de corte transversal, con el objetivo de caracterizar el comportamiento del Síndrome Coronario Agudo (SCA) en pacientes en ingresados en la Terapia Intensiva del CDI “Dr. Salvador Allende”, en el periodo de Noviembre del 2006 a Noviembre del 2007. El universo estuvo conformado por 54 pacientes con Síndrome Coronario Agudo el cual fue la principal causa de ingreso de los pacientes con enfermedades cardiovasculares. La edad media de los pacientes fue de 67 años y el sexo masculino predominó en el estudio. El infarto agudo de miocardio sin elevación del ST (IAMEST) fue la forma más frecuente de presentación del Síndrome Coronario Agudo. En el Síndrome Coronario Agudo sin elevación del ST (SCASEST) se observó una disminución de la angina inestable a favor de un incremento en el IAMSEST con el uso de la troponinas como marcador de daño miocárdico.
La hipertensión arterial y la enfermedad coronaria previa fueron los factores de riesgo más comunes identificados. La terapia trombolítica se mostró como un tratamiento efectivo y la insuficiencia cardiaca fue la complicación más frecuente. Se utilizaron como medidas de resumen de la información números absolutos, porcentajes, mediana y la información se presentó en tablas y gráficos. Como sistema operativo se empleó el Windows XP y como procesador de texto el Word 2007
Introducción
Las enfermedades cardiovasculares son, en la actualidad, la principal causa de muerte en los países industrializados y se espera que también lo sean en los países en vías de desarrollo en el año 2020. (1,2)
En los países de mayor alcance económico, a pesar del desarrollo en los medios diagnósticos y terapéuticos de que disponen, en la actualidad pocos de ellos reportan discreta disminución en las tasas de mortalidad por enfermedades cardiovasculares. (3,4) En Estados Unidos en el año 2003 según registros, 4.497.000 pacientes acudieron a los departamentos de emergencia con el diagnóstico primario de enfermedad cardiovascular. (5)
En la Unión Europea las enfermedades cardiovasculares fueron la causa directa de muerte de más de 1.9 millones de personas en el año 2000, lo que representa el 43% de todas las muertes de cualquier edad en hombres y el 55% en las mujeres. (6) También ha sido la principal causa de ingresos hospitalarios, con una tasa media de 2. 557 cada 100. 000 habitantes en el año 2002. (7)
Estos padecimientos son también muy frecuentes en los países en vías de desarrollo; debido a que se observan con mayor acentuación los cambios en los hábitos alimentarios con altos contenidos en grasas saturadas, así como el incremento en el consumo de sodio, tabaco, alcohol y sedentarismo. Aquí los adultos mayores son especialmente vulnerables a las enfermedades crónicas no transmisibles. En estos países las personas tienden a desarrollar enfermedades a edades más tempranas, sufrirlas durante más tiempo y fallecer antes que en los países de alto ingreso. Es decir, se calcula que las enfermedades cardiovasculares reducen la expectativa de vida 7 años. (8)
Venezuela no está ajena a esta problemática de salud, en el año 2005 las enfermedades cardiovasculares ocasionaron más de 24. 000 fallecidos, 19.8% en varones y 22.3% en personas del sexo femenino, siendo la primera causa de muerte en el país. (9)
En Cuba, la situación tiene un patrón de comportamiento muy similar, donde también las enfermedades cardiovasculares constituyen la primera causa de muerte y en los inicios del presente siglo los datos estadísticos muestran un incremento del número de fallecidos por esta causa ( 20. 432 muertes en el año 2003, 20. 995 en el 2004 y 21. 141 en el 2006), lo que evidencia que debemos lograr cambios en la conducta de las personas, en sus estilos de vidas y en el control de los factores de riesgo, así como una actuación cada vez más precoz en la fase aguda de la enfermedad, si queremos lograr una reducción de la morbilidad y mortalidad por estas enfermedades en la población. (10)
Esta problemática de salud tiene similar traducción en otros países de Latinoamérica, como es el caso de México y Argentina. (8)
Dentro de las enfermedades cardiovasculares la enfermedad arterial coronaria es la manifestación más prevalente y tiene una alta morbimortalidad. Las presentaciones clínicas de la cardiopatía isquémica incluyen la isquemia asintomática, la angina de pecho estable, la angina inestable, el infarto de miocardio, la insuficiencia cardiaca y la muerte súbita.
Dentro de este espectro merece especial atención el Síndrome Coronario Agudo (SCA), por ser la manifestación más frecuente y temible de la cardiopatía isquémica porque aporta el mayor número de defunciones en las personas afectadas.
La identificación de los que tiene un síndrome coronario agudo entre los muchos con sospecha de dolor torácico supone un reto diagnóstico, sobre todo en los casos que no hay síntomas claros o hallazgos electrocardiográficos.
Con el triunfo de la revolución bolivariana en Venezuela, se introducen programas de desarrollo social para el beneficio de toda la población, naciendo así la Misión Médica Barrio Adentro en el año 2003, la cual ha transitado por diferentes etapas. En el mes de junio del año 2005 comienzan a prestar servicios de salud los Centros de Diagnóstico Integral (CDI), los cuales cuentan con unidades de terapia intensiva con las condiciones necesarias de equipamiento y recursos humanos, para la atención de los pacientes con episodios cardiovasculares agudos. El sector de la población que durante varios años ha estado excluido a los servicios de salud ha sido el que más se ha beneficiado, sin dejar de atender a personas de cualquier clase social.
El centro de salud integral “Dr. Salvador Allende” entra en funcionamiento el 16 de Noviembre del 2006, poniéndose de manifiesto desde sus inicios que el número de pacientes que ingresan en la unidad de terapia intensiva, con diagnóstico de síndrome coronario agudo era importante. Por esto, y todo lo anteriormente expuesto, el autor se motiva a estudiar como es el comportamiento clínico, electrocardiográficos, así como el tratamiento y evolución de los pacientes ingresados con Síndrome Coronario Agudo (SCA) en este centro, teniendo en cuenta como elemento fundamental la problemática de salud de la población venezolana con relación a esta enfermedad, además conociendo que los Centros de Diagnóstico Integral (CDI) marcan una nueva etapa, sin precedente, en la atención de este tipo de pacientes en el nivel primario de salud en Venezuela.
Como reflejan los datos estadísticos en el años 2005, del total de fallecidos por enfermedades cardiovasculares, el 60% fue por Síndrome Coronario Agudo (SCA) lo que es lo mismo decir que de cada 10 venezolanos que mueren por enfermedad cardiovascular seis lo hacen por un infarto agudo del miocardio u otra manifestación de este síndrome.(9)
En la actualidad el síndrome coronario agudo es sometido a constante revisión y actualización en la literatura mundial y ante este nuevo panorama de los servicios de salud en Venezuela, el momento merece para el autor, la profundización de esta investigación sobre el tema que es nada menos, la primera causa de muerte en el país.
Es por eso que surgieron las siguientes interrogantes:
¿Cuáles son las características clínicas y electrocardiográficas de los pacientes que ingresaron con un Síndrome Coronario Agudo (SCA) en la terapia intensiva del Centro de Diagnóstico Integral (CDI) “Dr. Salvador Allende” en el periodo de Noviembre 2006 a Noviembre 2007?
¿Qué tratamiento recibieron los pacientes ingresados con Síndrome Coronario Agudo (SCA) en la terapia del Centro de Diagnóstico Integral (CDI) “Dr. Salvador Allende” y cuál fue su evolución?
El estudio permite, mediante la revisión de las historia clínicas de cada paciente que ingresó en la unidad de terapia intensiva con el diagnóstico de un síndrome coronario agudo, hacer una caracterización diagnóstica y terapéutica utilizando diferentes variables, así como precisar las complicaciones más frecuentes que se presentaron en su evolución. Lo novedoso de la investigación es que se desarrolla en un centro médico de este tipo que no tiene precedente en el nivel de atención primaria o comunitaria en el país. Por tanto, permite al autor, hacer las recomendaciones necesarias para lograr una atención con cada vez mayor calidad y en correspondencia a los patrones de tratamiento más usados mundialmente.
Hoy a más un año de trabajo del centro “Dr. Salvador Allende” vale la pena echar una mirada y valorar el camino recorrido en el manejo de este tipo de pacientes. El problema científico es precisamente que se desconoce el comportamiento del síndrome coronario agudo en la terapia intensiva del Centro de Diagnóstico Integral (CDI) “Dr. Salvador Allende” en el periodo establecido del estudio.
Marco Teórico
Uno de los campos de la cardiología clínica que más cambios ha sufrido en los tiempos recientes es el de la cardiopatía isquémica aguda, ya que los importantes avances que ha experimentado el conocimiento de su fisiopatología y diagnóstico han llevado a una rápida evolución de los conceptos sobre los que se sustenta su entendimiento. Esta evolución a cristalizado en la adopción de nuevos términos clínicos, en el cambio de definiciones ya clásicas y en una vertiginosa carrera de incorporación de nuevas opciones de tratamiento al arsenal terapéutico. (11,12)
La incorporación de nuevas herramientas diagnósticas y terapéuticas así como un más profundo conocimiento de la fisiopatología de la enfermedad coronaria aterosclerótica en su fase aguda ha provocado un conjunto de cambios en el manejo de estos pacientes que incluyen modificaciones terminológicas significativas.
Definición de Síndrome Coronario Agudo
Es el conjunto de cuadros clínicos por los que se pone de manifiesto de forma aguda la isquemia miocárdica secundaria en general, pero no exclusivamente, a arterioesclerosis coronaria. En el mismo se incluyen la Angina Inestable (AI), el Infarto Agudo del Miocardio sin elevación del segmento ST (IAMSEST) y el Infarto Agudo del Miocardio con Elevación del segmento ST (IAMEST).
El Síndrome Coronario Agudo (SCA) incluye todos los cuadros clínicos por los que se puede manifestar de forma aguda la cardiopatía isquémica aterosclerótica y de otras etiologías. Es importante desde el principio los términos que, a su vez, incluye:
Síndrome: efectivamente en él se incluyen diversas formas de presentación clínica.
Coronario: es el componente más confuso del término. En general, el término coronario en este contexto se asocia con enfermedad coronaria aterotrombótica, sin embargo, en el SCA se incluyen todos los cuadros clínicos provocados por isquemia miocárdica (entre ellos los cuadros de ángor secundario, infartos embólicos y secundarios a cocaína, etc.) en los que la enfermedad arteriosclerótica previa no está presente o no es el componente responsable.
Agudo: en cualquier caso incluye solo las manifestaciones aguda de la enfermedad.(13)
Es importante también resaltar que pretende ser un diagnóstico clínico, que clarifique y facilite la labor del médico en su trabajo diario. (14)
Los Síndromes Coronarios Agudos (SCA) se producen cuando existe una manifestación clínica derivada de un insuficiente flujo coronario al requerimiento miocárdico de oxígeno generalmente debida a la activación de un proceso de trombosis intracoronaria sobre un sustrato de enfermedad de la pared vascular coronaria, casi siempre aterosclerótico.
Está bien establecido que los pacientes con Síndrome Coronario Agudo (SCA) en sus diferentes presentaciones clínicas comparten un sustrato fisiopatológico común. Las observaciones patológicas, angioscópica y biológicas han demostrado que la rotura o la erosión de la placa aterosclerótica, con los distintos grados de complicaciones trombóticas y embolización distal, que dan lugar a una infraperfusión miocárdica son el mecanismo fisiopatológico básico de la mayoría de los síndrome coronario agudo.
Es importante destacar que no todos los episodios de trombosis coronaria llegan a producir una situación clínica que permita identificarlos y tratarlos. De hecho, pueden cruzar entre los dos extremos más dispares: episodios completamente silentes que no producen ninguna clínica y se resuelven espontáneamente (y que sólo pueden ser identificados a posteriori o mediante estudios patológicos) o, por el contrario, la formación de trombos que producen la suficiente isquemia miocárdica para producir arritmias ventriculares sostenidas, cuya única manifestación es la muerte súbita del paciente.
Entre estos dos extremos tendremos en consideración las formas clínicas de presentación más frecuente del Síndrome Coronario Agudo (SCA) y que por su trascendencia es aquí donde el autor, ha dirigido la investigación en la terapia intensiva del centro de diagnóstico integral: la angina inestable, el infarto agudo del miocardio sin elevación del segmento ST y el infarto agudo del miocardio con elevación del segmento ST.
Epidemiología
El síndrome coronario agudo continúa siendo un importante problema de salud en los países desarrollados y existe un incremento significativo en países en vías de desarrollo. (15) En Estados Unidos en el año 2001 egresaron 1. 680 000 pacientes con el diagnóstico de síndrome coronario agudo, estimándose que el 30% de ellos tuvieron un infarto con elevación de ST. (16)
En Venezuela ocurrieron más de 14. 500 muerte por síndrome coronario agudo en el año 2005, lo que sin dudas constituye un verdadero problema si evaluamos además que los servicios públicos de salud no suplen todas las demandas de la población. (9) Esta situación está dando un giro con las nuevas instituciones de barrio adentro, sobre todo para la población que estaba excluida de este tipo de servicio.
Clasificación
El dolor torácico agudo es el síntoma fundamental que pone en marcha la cascada diagnóstica y terapéutica, pero el electrocardiograma es el elemento que define, en la evaluación inicial, la clasificación de estos pacientes en dos categorías:
Pacientes con dolor torácico agudo típico y elevación persistente del segmento ST. Esta entidad se denomina Síndrome Coronario Agudo con elevación del segmento ST (SCAEST), en este caso generalmente se refleja una oclusión coronaria aguda total. En la mayoría de estos pacientes se desarrollará en último término un infarto Agudo del miocardio con elevación del segmento ST (IAMEST). El objetivo es una terapia de reperfusión rápida, completa y sostenida mediante angioplastia o tratamiento fibrinolítico. (17)
Pacientes con dolor torácico agudo pero sin elevación persistente del segmento ST. Suelen tener un infradesnivel persistente o transitorio del segmento ST o una inversión de las ondas T, ondas T planas, seudonormalización de las ondas T o ausencia de cambios en el electrocardiograma cuando se presentan los síntomas. Esta entidad se denomina Síndrome Coronario Agudo sin elevación del segmento ST (SCASEST), y es consecuencia de una oclusión coronaria subtotal. En el momento de la aparición de los síntomas el diagnóstico del síndrome coronario agudo sin elevación del segmento ST se concretará según el resultado obtenido a partir de la determinación de la Troponina y la creatinincinasa del músculo cardiaco (CKMB). Estos marcadores de necrosis miocárdica definirán si se trata de una Angina Inestable Aguda o un Infarto Agudo sin elevación del segmento ST. La estrategia inicial en estos pacientes es aliviar la isquemia y los síntomas, monitorizar al paciente con electrocardiogramas seriados y repetir las determinaciones de los marcadores de necrosis miocárdica. (2, 18) Ver figura 1.
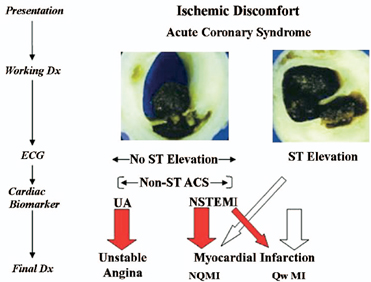
Figura 1. Clasificación de los Síndromes Coronarios Agudos (SCA).
Patogenia: la aterosclerosis es una enfermedad fibroproliferativa, inmunoinflamatoria y multifocal crónica de las arterias de tamaño mediano y grande, causada principalmente por una acumulación lipídica. (19) La enfermedad de las arterias coronarias incluye dos procesos distintos: un proceso constante y apenas reversible que produce estrechamiento luminal gradual y lento, en décadas, y un proceso dinámico y potencialmente reversible, de forma súbita que causa una rápida oclusión coronaria parcial o completa (trombosis, vasoespasmo o ambos). Generalmente la aterosclerosis predomina en las lesiones que originan la angina estable, mientras que la trombosis es el componente esencial de las lesiones que desencadenan los síndromes coronarios agudos. (20,21)
Todo este proceso pone en peligro la vida del paciente y normalmente se precipita por la aparición aguda de la trombosis coronaria aguda, inducida por la rotura o erosión de la placa aterosclerótica, con o sin vasoconstricción concomitante que produce una reducción súbita y crítica del riego sanguíneo coronario. (Ver figura 2).
Figura 2. Vista de una placa aterosclerótica en un vaso coronario
Entre los elementos clave de la fisiopatología se debe destacar algunos detalles que son importantes para la comprensión de las estrategias terapéuticas:
Vulnerabilidad de la placa.
Las placas que tienen mayor propensión a la inestabilidad y la rotura tienen un núcleo lipídico grande, baja densidad de células musculares lisas, alta concentración de células inflamatorias y una delgada capa fibrosa que cubre el núcleo lipídico, en contraste a las placas estables. También esta vulnerabilidad depende del estrés circunferencial de la pared, la localización y el tamaño de la placa. La erosión de la placa es otro mecanismo subyacente de los síndromes coronarios agudos. Cuando ocurre la erosión el trombo se adhiere a la superficie de la placa mientras que en los casos de rotura el trombo afecta las capas más profundas que se encuentran bajo el núcleo lipídico. (2,22)
Trombosis coronaria.
Se suele desarrollar en el lugar de la placa vulnerable, el núcleo lipídico expuesto tras la rotura de la placa es muy trombogénico y tiene una elevada concentración de factor tisular. La trombosis se induce en el lugar de la rotura o la erosión y puede conducir a cambios rápidos en el grado de estenosis que puede causar una oclusión total o subtotal del vaso. El trombo es rico en fibrina y completamente oclusivo en los casos de infarto agudo con elevación del ST, mientras que es rico en plaquetas y parcial o intermitentemente oclusivo en los síndromes coronarios agudos sin elevación del segmento ST. (2, 23,24)
Disfunción endotelial vasodilatadora.
Los cambios que se producen en el tono vascular coronario pueden afectar el flujo sanguíneo coronario. El vasospasmo se produce a nivel de las placas ateroscleróticas en la que las plaquetas y los trombos liberan sustancias vasoconstrictoras como la serotonina, el tromboxano A2 y la trombina. El prototipo de obstrucción dinámica es la angina variante de Prinzmetal en la que el vasospasmo coronario es el principal determinante de una abrupta reducción del flujo. (25,26)
Daño miocárdico.
La existencia de áreas focales de necrosis celular han sido hallazgos anatomopatológicos encontrados en algunos pacientes, lo que se ha atribuido a episodios repetidos de embolización trombótica. (23,24) Se ha demostrado que la necrosis focal está rodeada por áreas de inflamación. (27) En la práctica este daño sólo es posible demostrarlo por el aumento de las troponinas y se ha clasificado como un Infarto del miocardio según el documento de Consenso de la Sociedad Europea de Cardiología, el Colegio Americano de Cardiología y la Sociedad Americana de Cardiología. (28) En este documento se establece una nueva redefinición de infarto del miocardio desde el año 2000, cambiando el enfoque en la evaluación del riesgo en los pacientes con síndrome coronario agudo.
Existen otros aspectos a tener en cuenta en la fisiopatología de este síndrome, pero que son ya bien conocidos, como los mecanismos secundarios extracardiacos que producen un aumento crítico del consumo de oxígeno por encima de las demandas, facilitando la aparición de síntomas incluso en pacientes sin estenosis coronarias preexistente. Dentro de estos tenemos la fiebre, la taquicardia, la tirotoxicosis, la aparición de un estrés emocional súbito y el aumento de la postcarga del ventrículo izquierdo (hipertensión arterial, estenosis aórtica). Otros relacionados con una disminución de la liberación de oxígeno en el miocardio, como la anemia, la metahemoglobinemia y la hipoxemia. Se ha demostrado que existen factores desencadenantes como los disgustos, el ejercicio físico intenso, el comer en exceso y la falta de sueño que pueden precipitar la aparición de los síntomas. (29) Ver figura 3.
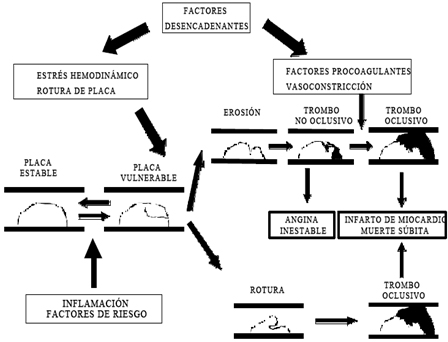
Figura 3. Aspectos fisiopatológicos.
Diagnóstico.
El diagnóstico de síndrome coronario agudo está sustentado en los tres pilares clásicos, la historia clínica, el electrocardiograma y los marcadores de daño miocárdico.
Como ya habíamos comentado anteriormente el dolor torácico o específicamente en la región precordial es el síntoma fundamental, el cual es de carácter opresivo, generalmente de duración prolongada (duración mayor de 20 minutos), variable en intensidad, que puede irradiarse al brazo izquierdo o al cuello y que puede tener otros síntomas acompañante como disnea, sudoración, lipotimia entre otros. (30) También este cuadro se puede presentar con equivalentes de angina como disnea o fatiga extrema. (31,32) Un elemento importante en esta fase es el reconocimiento de los síntomas por el paciente, lo cual lo induce a la búsqueda de atención en los servicios de salud.
El electrocardiograma de reposo de 12 derivaciones debe realizarse a todo paciente con sospecha de síndrome coronario agudo y constituye la herramienta diagnóstica de primera línea en estos casos. Los cambios en el segmento ST y la onda T son indicios de enfermedad de arterias coronarias. El número de derivaciones afectadas y la magnitud de estos cambios está relacionado con el pronóstico de estos pacientes. (33-35)
El electrocardiograma en el departamento de emergencia a la llegada del paciente es la clave de la decisión terapéutica inicial, aquellos que se presentan con síntomas sugerentes de isquemia miocárdica aguda y elevación del segmento ST es el grupo que se beneficia de la terapia de reperfusión fibrinolítica (síndrome coronario agudo con ST elevado), por el contrario en ausencia de elevación del segmento ST no existe evidencia del beneficio de la terapia fibrinolítica. (36)
Los marcadores de daño miocárdico son un elemento fundamental en el diagnóstico del Síndrome Coronario Agudo (SCA). Estos han tenido un desarrollo ascendente en los últimos años, dirigidos a las diferentes facetas del complejo fisiopatológico de este síndrome, entres estos las troponinas juegan un importante papel en la estratificación de los pacientes con síndrome coronario sin elevación del segmento ST y en el diagnóstico de infarto del miocardio.
Síndrome Coronario Agudo con elevación del segmento ST:
Infarto Agudo del Miocardio con elevación del segmento ST
Desde la nueva redefinición de infarto por la Comisión Conjunta de las Sociedades Científicas de Cardiología europea y americana en septiembre del año 2000, un documento en el que se define el infarto del miocardio como necrosis celular en tanto que pueda ser detecta; (37,38) a partir de esta definición el infarto del miocardio en el síndrome coronario agudo se incrementa considerablemente, no obstante el infarto con ST elevado no varía con esta modificación. De igual modo el diagnóstico en este tipo de síndrome está bien establecido.
Diagnóstico:
La historia del paciente es un elemento fundamental en el diagnóstico y no ha perdido vigencia, el dolor torácico intenso, de carácter opresivo, irradiado a brazo izquierdo es el síntoma clásico, en ocasiones puede aparecer como una sensación de pesadez en el pecho o un ardor, puede existir irradiación a la mandíbula, al cuello, al dorso o a ambos miembros superiores. Los síntomas de indigestión es común en los infartos inferiores, acompañado de náuseas y vómitos.
La identificación de los factores de riesgo como el hábito de fumar, la hipertensión arterial, el colesterol elevado, la diabetes, la hipertensión arterial y la historia familiar y personal son elementos básicos en el interrogatorio.
Los hallazgos al examen físico pueden denotar signos de alarma en el momento de la presentación y conducen a una conducta más enérgica, entre estos esta la taquicardia, la bradicardia, la hipotensión arterial, los ruidos cardiacos que ponen en evidencia la falla del ventrículo izquierdo o derecho (tercer ruido, cuarto ruido, ritmo de galope franco, soplos de regurgitación mitral presumiblemente de nueva aparición, la ingurgitación venosa yugular entre otros)
Además de estos elementos clínicos, el electrocardiograma y los marcadores de daño miocárdico conforman el diagnóstico de este síndrome.
Criterios diagnósticos de Infarto Agudo del miocardio con elevación del segmento ST:
Contexto clínico sugerente de isquemia miocárdica:
Elevación persistente del segmento ST, mayor de 0.1 mV (1mm) en 2 ó más derivaciones de contiguas de miembro y de 0.2 mV (2mm) ó mayor en derivaciones precordiales.
Bloqueo de Rama Izquierda Agudo
Aparición de onda Q patológicas nuevas, en el episodio sintomático agudo.
Marcadores de daño miocárdico, específicamente creatinincinasa (CK) y su isoenzima (CK MB) y las Troponinas T e I (estas últimas las de mayor valor en la actualidad).
Es importante destacar los siguientes elementos electrocardiográficos; las alteraciones iniciales ocurren en las ondas T las cuales se vuelven simétricas y aumentan de voltaje (hiperaguda). Estas aunque son las primeras manifestaciones de oclusión coronaria aguda, frecuentemente no están presentes cuando los pacientes llegan a los centros de urgencia, pues esta fase es muy rápida en su evolución. El supradesnivel del segmento ST se asocia con depresión recíproca en derivaciones contralaterales, estos cambios adicionales en el ST están causados por isquemia en un territorio distinto de la zona del infarto, denominada isquemia a distancia. La mortalidad se incrementa con el número de derivaciones afectadas, la presencia de bloqueo de rama izquierda y localización anterior del infarto. (39) Estudios de Menown y Mackenzie tiene demostrado que cuando se usa como criterio diagnóstico electrocardiográfico el supradesnivel del segmento ST mayor de 0.1 mV (1mm) en derivaciones precordiales, se reduce la especificidad para el diagnóstico de infarto con elevación del ST. (36)
Aunque puede ocurrir la reperfusión rápida y espontánea de la arteria relacionada con el infarto en algunos casos, en la mayoría de los pacientes con infarto con elevación del ST la oclusión de la arteria coronaria persiste en las primeras 6 a 12 horas. La pronta y completa restauración del flujo puede lograrse por medios farmacológicos (fibrinolisis), por métodos invasivos (intervencionismo coronario) y por Cirugía. La mortalidad de estos pacientes está muy relacionada con el tiempo entre el diagnóstico y el restablecimiento del flujo coronario en la arteria afectada. (40) Es por eso que el diagnóstico precoz es de vital importancia. Hoy en los centros de diagnóstico integral contamos con la posibilidad de hacer un diagnóstico inmediato y aplicar tratamiento con fibrinolítico (estreptocinasa recombinante cubana) a estos pacientes.
Síndrome Coronario Agudo sin Elevación del Segmento ST:
Este síndrome se conforma de dos espectros, la Angina Inestable Aguda y el Infarto Agudo del Miocardio sin Elevación del segmento ST
La nueva definición de infarto del miocardio desde el año 2000, si ha tenido su incidencia en este tipo de síndrome coronario, pues en la actualidad con las troponinas cardiacas I o T se puede detectar necrosis de hasta 1 gramo de pérdida de tejido. A partir de esta definición el número de infartos en el SCA se incrementa. A su vez el contingente de anginas inestables agudas se verá reducido, justo en aquellas que suponían mayor grado de gravedad, a favor del infarto agudo del miocardio sin elevación del segmento ST. Sin dudas, como refieren algunos autores, la aplicación de este concepto de infarto del miocardio repercutirá en la epidemiología y el pronóstico de los síndromes coronarios agudos. (2, 37, 38,41).
En la patogénesis del síndrome (Angina inestable / infarto agudo del miocardio) sin elevación del ST el disbalance entre la oferta y la demanda de oxígeno al miocardio es la condición que lo caracteriza. Los mecanismos más comunes (18) que envuelve este disbalance son los siguientes:
Perfusión miocárdica reducida que resulta del estrechamiento de la arteria coronaria causada por la disrupción de una placa aterosclerótica, usualmente no oclusiva. La causa más común de la alteración fisiopatológica molecular y celular de esta placa es la inflamación no infecciosa de la pared de la arteria coronaria, la cual puede llevar a la expansión y desestabilización, ruptura o erosión y trombogénesis acompañada de activación de macrófagos y linfocitos T.
Una causa menos común es la obstrucción dinámica que puede ser desencadenada por un intenso espasmo focal de un segmento de una arteria coronaria epicárdica (angina de Prinzmetal), este espasmo es causado por hipercontractilidad del músculo vascular liso y disfunción endotelial. También puede ser causada por disfunción microvascular difusa e inducida por cocaína.
El estrechamiento severo sin espasmo o trombos es un mecanismo que ocurre en pacientes con reestenosis después de procederes coronarios intervencionistas.
Mecanismos secundarios (fiebre, taquicardia, tirotoxicosis).
Formas de presentación de la Angina Inestable Aguda:
Angina de reposo
Angina de reciente comienzo severa (menos de 2 meses de aparición)
Angina en incremento o progresiva (incrementa en intensidad, duración y frecuencia).
La angina post-infarto agudo del miocardio
Para la clasificación de la intensidad de la angina de pecho existe consenso en utilizar con más frecuencia la de la Sociedad Canadiense de Cardiología. (42)
Clase I: la actividad física ordinaria no desencadena angina (caminar, subir escaleras). La angina ocurre cuando el ejercicio es prolongado intenso y rápido.
Clase II: ligera limitación de la actividad ordinaria, la angina ocurre en las siguientes circunstancias; caminando o subiendo escaleras de forma rápida, después de comidas, bajo estrés emocional, caminar más de dos cuadras, o subir más de un piso de escaleras a paso normal.
Clase III: marcada limitación de la actividad física ordinaria. La angina ocurre al caminar 1 ó 2 cuadras o subir uno o dos pisos.
Clase IV: imposibilidad de realizar alguna actividad física sin que aparezca dolor. Los síntomas de angina pueden estar presentes en el reposo.
En el estudio GUARANTEE (Registro Global de Angina Inestable y Evaluación del Tratamiento), se reporto que un tercio de los pacientes con Angina Inestable tuvieron síntomas de reciente comienzo o incrementaron la angina con el ejercicio, mientras dos tercio presentaron síntomas en reposo. (43)
Se han propuesto varios sistemas para la clasificación de la angina inestable, la clasificación de Braunwald (44) considera tres niveles de gravedad y tres circunstancias clínica. Se ha demostrado que esta clasificación se correlaciona con la evolución clínica de los pacientes, de manera específica la existencia de un intervalo sin dolor de 48 horas de duración y la ausencia de alteraciones electrocardiográficas se asocian a una disminución del riesgo, mientras que la aparición de angina post-infarto y la necesidad de tratamiento médico máximo conllevan un riesgo elevado.
Las características del dolor en la angina inestable son similares a las descritas en el paciente con infarto del miocardio, en ocasiones el dolor puede ser de menor duración, El examen físico es usualmente normal, pero puede que la isquemia sea lo suficientemente intensa para causar algún compromiso hemodinámico, dado por taquicardia, tercer o cuarto ruido cardiaco, signos de congestión pulmonar, entre otros.
El electrocardiograma es el estudio fundamental para definir la conducta terapéutica frente al síndrome coronario agudo. El infradesnivel o depresión transitoria del segmento ST (o menos frecuentemente el supradesnivel transitorio) y la inversión de la onda T son los elementos básicos del diagnóstico en el caso de la angina inestable y el infarto sin elevación del ST.
La depresión del segmento ST de al menos 0.1mV (1mm) que aparece durante el dolor torácico y que desaparece tras su alivio representa una prueba objetiva de isquemia miocárdica transitoria. Un patrón electrocardiográfico frecuente en la angina inestable es una onda T persistentemente negativa en el territorio afectado, este hallazgo generalmente indica la existencia de una estenosis grave de la arteria coronaria correspondiente. En ocasiones se observan ondas T profundamente negativas en todas las derivaciones precordiales (ondas T de Wellens), que indican la presencia de una estenosis grave y proximal de la arteria coronaria descendente anterior, en estos pacientes es necesario intervencionismo urgente. (44)
En el estudio Global Use of Strategies to Open Occluded Coronary Arteries (GUSTO) – IIB trial, los pacientes con 2 mm (0.2 mV) de depresión del segmento ST en dos derivaciones electrocardiográficas tuvieron de 6 a 10 veces mayor frecuencia de mortalidad que los que tenían electrocardiogramas normales, y más probabilidad de tener enfermedad de tres vasos que aquellos con inversión de la onda T. (45,46)
Recientemente se ha investigado sobre diversos biomarcadores para utilizarlos en el diagnóstico y la estratificación del riesgo. Estos marcadores son un reflejo de los distintos mecanismos fisiopatológicos de los síndromes coronarios agudos sin elevación del ST.
Las troponinas cardiacas son en la actualidad los marcadores de daño miocárdico preferidos porque son más específicos y más sensibles que las enzimas cardiacas tradicionales, como la creatinincinasa (CK) o su isoenzima MB, no obstante ambos son de gran utilidad, y permiten además definir si estamos en presencia de una angina inestable aguda o un infarto sin elevación del segmento T. Según Roger y colaboradores cuando se utilizan las troponinas cardiacas se incrementa la incidencia del diagnóstico de infarto agudo del miocardio en un 41%, con relación a cuando sólo se usa la CK MB. (41)
Entre los pacientes que se presentan con angina inestable aguda y cambios electrocardiográficos dinámicos, más del 30% tienen evidencia de necrosis miocárdica, desarrollando un infarto agudo sin elevación del ST, poniéndose en evidencia por la elevación de troponinas cardiacas alteradas. (47) Para demostrar o excluir un daño miocárdico se deben tomar sangre repetidamente (cada 6 horas) y tras cualquier episodio de dolor torácico.
En la actualidad los estudios se inclinan al desarrollo de numerosos marcadores como son, de actividad inflamatoria (proteína C reactiva), marcadores de activación neurohormonal (péptido natriurético) y marcadores de función renal (el aclaramiento de creatinina o la tasa de filtración glomerular). (48-50) Dado que el síndrome coronario agudo sin elevación del ST es un cuadro complejo, la utilización de diversos marcadores que reflejen las respectivas vías fisiopatológicas puede ser ventajoso para la estratificación del riesgo.
Otro medio diagnóstico como el ecocardiograma, es de gran utilidad, sobre todo en pacientes con síntomas inciertos y sin evidencias electrocardiográficas pues nos brinda una información rápida sobre el estado de la función sistólica, diastólica y de la motilidad de las paredes de ambos ventrículos.
La imagen de la anatomía coronaria proporciona una información única y continúa siendo el estándar en el diagnóstico de la cardiopatía isquémica. Hoy el peso de la evidencia sugiere que en los pacientes con síndrome coronario agudo de alto riesgo está indicada la angiografía coronaria invasiva para definir la conducta definitiva.
Estratificación del riesgo
Una vez establecido el diagnóstico de un síndrome coronario agudo, es necesario la estratificación del riesgo para eventos cardiovasculares mayores (muerte, infarto del miocardio) en cada paciente, lo cual es una herramienta útil que facilita actuación adecuada e inmediata. Esta estratificación debe estar sustentada en los elementos clínicos, los hallazgos al examen físico, el electrocardiograma y los biomarcadores de injuria cardiaca y los resultados de esta estratificación deben ser considerados en el manejo de los pacientes. (18,51)
Clasificación de Riesgo
Alto Riesgo
Historia: síntomas isquémicos en las últimas 48 horas, dolor prolongado presente en el momento de la evaluación (mayor de 20 minutos). Angina recurrente con tratamiento farmacológico adecuado, angina post-infarto. Diabetes mellitus.
Hallazgos al examen físico: Shock, edema pulmonar, soplo de regurgitación mitral nuevo o que empeora, tercer ruido, estertores pulmonares que empeoran, hipotensión arterial, taquicardia, edad mayor de 75 años
ECG: angina en reposo con cambios transitorios del ST mayor de 0.1mV (1mm). Bloqueo de rama nuevo o presumiblemente nuevo. Taquicardia ventricular sostenida.
Ecocardiograma: Fracción de eyección del ventrículo izquierdo (FEVI) ≤ 35%.
Marcadores cardiacos: elevación de las troponinas (mayor de 0.1ng /ml) o la CK-MB (mayor del 5% de la CK total).
Bajo Riesgo
Historia: angina que incrementa en frecuencia, severidad y duración. Angina de reciente comienzo que se presento entre 2 semanas y 2 meses antes de la presentación (es decir ausencia de síntomas de angina en las 48 horas previas).
Examen físico normal. ECG normal o sin cambios con relación a trazos previos. Marcadores cardiacos negativos.
Riesgo Intermedio
Historia: angina de reposo prolongada, pero ausente en el momento de la evaluación. Angina que resuelve con el reposo o con nitroglicerina sublingual. Angina de reciente comienzo o progresiva, clase III o IV en las últimas 2 semanas sin dolor en reposo mayor de 20 minutos. Edad menor de 70 años.
Examen físico normal.
ECG: cambios en la onda T, depresión del ST menor de 0.1 mV (1 mm).
Marcadores cardiacos: Troponinas o CK-MB ligeramente elevadas. Troponinas (mayor de 0.01 ng/ml pero menor de 0.1 ng/ml).
Manejo del Síndrome Coronario Agudo
Como se ha comentado por el autor en varias ocasiones, el electrocardiograma en el contexto clínico de una isquemia coronaria aguda permite definir el síndrome coronario con elevación del segmento ST y sin elevación del segmento ST, este elemento es decisivo para el manejo de estos pacientes.
Una vez evaluado el paciente a su llegada al departamento de emergencia y aplicado las medidas generales indicada para estos casos, alivio del dolor, monitoreo cardiaco, toma de signos vitales y vena periférica, evaluación física inmediata y precisa en busca de complicaciones, posteriormente se procede de acuerdo al tipo de síndrome.
En el síndrome coronario agudo con elevación del ST, lo más importante es la restauración del flujo coronario a la zona afectada, consiguiéndose por varios mecanismos, farmacológicos, intervencionismo percutáneo o cirugía de revascularización. El resultado de muchos estudios sugieren que el abordaje agresivo (angiografía) ante pacientes con infarto agudo del miocardio con ST elevado adiciona beneficio en comparación con estrategias más conservadoras. (52-54) En la práctica médica el método farmacológico es el que con mayor frecuencia está disponible, pues el costo de los medios de abordaje invasivo lo hacen inalcanzable para la mayoría de los pacientes. En el Centro de Diagnóstico Integral (CDI) (lugar donde se desarrolló el estudio) contamos con la estreptocinasa recombinante de producción cubana, y una experiencia acumulada por el personal en el empleo de este tipo de fibrinolítico.
Es preciso en todo paciente con este tipo de cuadro agudo evaluar las indicaciones y contraindicaciones de la terapia con trombolíticos. (55)
Indicaciones del tratamiento trombolítico.
Presencia de síntomas de isquemia miocárdica aguda de más de 30 minutos y menos de 12 horas con:
Supradesnivel del segmento ST ≥ 0.1 mV (1mm), en derivaciones miembros (contiguas).
Supradesnivel del segmento ST ≥ 2 0.2 mV (2mm) en derivaciones precordiales (contiguas).
Presencia de Bloqueo de Rama Izquierda de nueva aparición.
Ausencia de contraindicaciones.
Contraindicaciones del tratamiento trombolítico
Absolutas:
Hemorragia activa.
Antecedentes de ictus hemorrágico.
Neoplasia intracraneal, fistula o aneurisma.
Cirugía o traumatismo craneal reciente.
Ictus no hemorrágico < 6 meses.
Sospecha de disección aórtica.
Hemorragia digestiva o urinaria < 14 días.
Cirugía Mayor < 14 días.
Relativas (riesgo-beneficio)
Hipertensión arterial no controlada > 180/110 mmHg.
Enfermedades sistémicas graves.
Cirugía menor (< 7 días).
Pericarditis.
Embarazo.
Alteraciones de la coagulación que implique riesgo de sangramiento.
El tiempo desde el inicio de los síntomas a la terapia fibrinolítica es un importante predictor del tamaño del infarto y la evolución de los pacientes. (56) Estudios han demostrado que cuando el agente trombolítico es administrado en la primeras 2 horas reduce dramáticamente la mortalidad. (57,58) Por lo que estas aseveraciones nos obligan hoy a actuar con mayor rapidez y agresividad con este tipo de paciente, con el objetivo de reducir las complicaciones que frecuentemente se presentan en esta fase aguda de la enfermedad coronaria y que se traducen en un incremento de la mortalidad.
Uno de los principales problemas en el manejo del síndrome coronario agudo es el retraso en el diagnóstico, esto cobra particular relevancia en los pacientes con infarto agudo de miocardio con ST elevado, donde la prontitud con que se realice el diagnóstico y se instaure la terapia de reperfusión, salva vidas.
Las otras medidas terapéuticas farmacológicas continúa teniendo vigencia en este síndrome, entre ellas las que reducen la isquemia (nitratos, fármacos bloqueadores beta, bloqueadores de los canales del calcio), los fármacos antiplaquetarios y antitrombóticos y los inhibidores de la enzima de conversión cuando los signos de disfunción ventricular están presentes.
El correcto manejo del síndrome coronario agudo sin elevación del segmento ST se basa en 5 puntos esenciales:
a) comprensión de la fisiopatología subyacente del proceso, que permite aproximarse racionalmente a su pronóstico y tratamiento;
b) diagnóstico preciso y precoz;
c) estratificación inicial del riesgo;
d) tratamiento inicial, en concreto la utilización de la terapia antitrombótica y la decisión de la oportunidad, posibilidad y el momento de la realización de la coronariografía y la revascularización coronaria, y
e) estrategia de prevención secundaria. (51)
Aunque como se ha señalado la clasificación inicial de los Síndromes Coronarios Agudos (SCA) se basa en la presentación electrocardiográfica, que es la que condiciona la actitud terapéutica inmediata, la estratificación precoz del riesgo en los síndromes coronario agudo sin elevación del ST es también de suma importancia, pues aunque no indica un riesgo tan inmediato como en los casos con ST elevado y el tratamiento no es tan dependiente de la rapidez de su inicio, si se asocia de manera muy particular con el pronóstico a mediano plazo, en concreto, con el riesgo de morir o presentar un infarto agudo del miocardio en las semanas siguientes al evento inicial. (59)
Es importante precisar que en la actualidad se recomienda realizar en los pacientes de alto riesgo estrategia invasiva en las primeras 48 horas del ingreso previo tratamiento con bloqueadores de los receptores de glicoproteínas IIb/IIIa, siempre que exista posibilidad para ello.
En este marco teórico se han reflejado los aspectos más significativos con relación al tema, lo que refleja que este continúa sometido al vértigo de las investigaciones. Es preciso señalar que no todas las modalidades de tratamiento pueden ser realizadas en el Centro de Diagnóstico Integral (CDI) no obstante, en opinión del autor, con las condiciones creadas en las salas de terapia intensiva existe la posibilidad real de brindar una atención médica de calidad siguiendo las pautas de las principales guías de tratamiento difundidas en la literatura mundial.
Objetivos
Generales
Caracterización diagnóstica y terapéutica de los pacientes con Síndrome Coronario Agudo en la Terapia Intensiva del Centro de Diagnóstico Integral (CDI) “Dr. Salvador Allende” en el periodo comprendido de noviembre 2006 a noviembre 2007.
Específicos
Determinar la frecuencia de ingresos de pacientes con síndrome coronario agudo en la unidad de terapia intensiva.
Distribuir los pacientes según variables demográficas.
Identificar los principales factores de riesgo presentes en estos pacientes.
Clasificar los pacientes por el tipo de síndrome coronario agudo atendiendo a aspectos clínicos, electrocardiográficos y tratamiento recibido.
Describir las complicaciones más frecuente y su posible relación con la mortalidad.
Diseño Metodológico
Se realizó un estudio observacional, descriptivo y transversal para caracterizar el comportamiento del síndrome coronario agudo en el universo de pacientes que egresaron con este diagnóstico de la unidad de terapia intensiva del Centro de Diagnóstico Integral (CDI) “Dr. Salvador Allende” del municipio Baruta estado Distrito Capital, de la República Bolivariana de Venezuela, en el periodo comprendido entre noviembre del año 2006 a noviembre del año 2007.
El universo de estudio quedó conformado por 54 pacientes mayores de 18 años que ingresaron en la unidad de terapia intensiva del Centro de Diagnóstico Integral (CDI) “Dr. Salvador Allende” en el periodo que se analizó y a los que se les confirmó el diagnóstico de Síndrome Coronario Agudo (SCA).
Operacionalización de las Variables
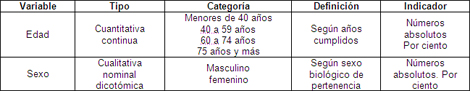
Para dar salida al objetivo número 1.
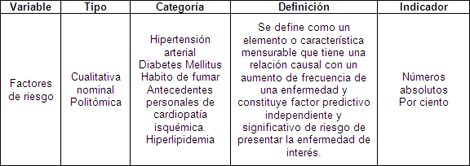
Para el objetivo número 2.
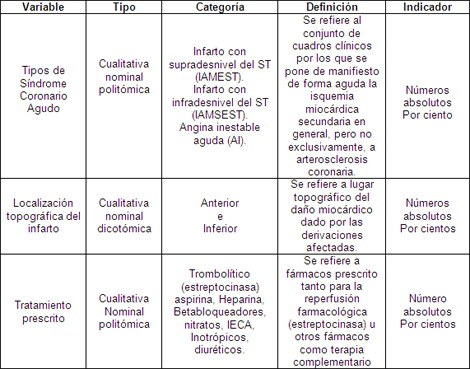
Para el objetivo número 3.
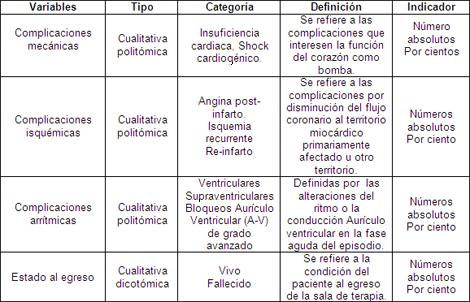
Para el objetivo número 4.
Para el objetivo número 5.
Definiciones operacionales de las variables estudiadas.
Enfermedades cardiovasculares se refiere a las categorías siguientes: Síndrome Coronario Agudo (SCA), enfermedades valvulares, insuficiencia cardiaca congestiva por cualquier causa, cardiopatía isquémica crónica, miocardiopatías, endocarditis infecciosa (EI), cardiopatía hipertensiva (CHTA).
Enfermedades no cardiovasculares: se refiere al diagnóstico de egreso por cualquier otra causa distinta a las mencionadas dentro de las cardiovasculares.
Hipertensión arterial: se consideró hipertenso cualquier paciente que lo refiera como antecedente o le sean tomadas cifras de tensión arterial igual o superiores a 140 mmHg para la tensión arterial sistólica (TAS) o 90 mmHg para la tensión arterial diastólica (TAD) en tres ocasiones o mas durante su ingreso, también si a pesar de no recogerse como antecedente se encuentra bajo tratamiento con medicación antihipertensiva.
Diabetes Mellitus: se refiere a pacientes con antecedentes de la enfermedad antes del ingreso, no así a los que presenten cifras de glicemia elevadas en el mismo sin que se recoja esta como enfermedad previa al ingreso, por la conocida elevación de la glicemia en el infarto agudo del miocardio lo que podría sesgar esta variable.
Habito de fumar: todo paciente que refirió el hábito antes del ingreso independientemente de la frecuencia de uso de cigarrillos diaria.
Hiperlipidemia: se considero solo cuando la elevación del colesterol total sobrepaso cifras de 5,2 mmol/l o de triglicéridos sobre 2.3 mmol/l porque son los parámetros al alcance del laboratorio del centro.
Cardiopatía isquémica previa: cuando se recogió como antecedente patológico personal la presencia de la enfermedad o el electrocardiograma muestre evidencia clara de infartos antiguos no referidos por el paciente.
Infarto del miocardio con elevación del ST: se clasificó en esta categoría según dos o más de los siguientes criterios: sintomatología clínica de isquemia coronaria aguda, las alteraciones del electrocardiograma con la elevación persistente del segmento ST (mayor de 1 mm en derivaciones de miembros y 2 mm ó más en derivaciones precordiales o bloqueo de rama izquierda agudo) y los marcadores de daño miocárdico (creatinincinasa CK-MB y/o troponinas cardiacas) a su ingreso a terapia.
Angina inestable / infarto agudo del miocardio sin elevación del segmento ST: se siguieron los mismos criterios clínicos de isquemia coronaria aguda, las alteraciones electrocardiográficas del segmento ST (infradesnivel o supradesnivel transitorio), alteraciones de las ondas T (inversión, aplanamiento o la ausencia de cambios eléctricos) y criterios enzimáticos (Troponinas y CK MB). Las troponinas positiva fue el marcador que definió en este contexto el infarto agudo de miocardio sin elevación del ST (IAMSEST) de la angina inestable aguda.
Creatinincinasa MB (CK-MB): se tomaron los valores de referencia del laboratorio del centro, se consideró positivo cuando estos eran mayores de 5ng/ml.
Troponinas Cardiacas: se tomaron como positivas los valores referidos por el laboratorio del centro donde se realizó el estudio, cuando era mayor de 0.03 ng/ml.
Localización topográfica del infarto:
Anterior se consideró cuando estaban afectadas 2 ó más de las derivaciones siguientes, siempre que fueran contiguas: incluye las derivaciones electrocardiográficas (V1- V6, DI, AvL)
Inferior se consideró cuando estaban afectadas 2 ó más de las siguientes derivaciones, DII, DIII, AvF, V7- V9, siempre que fueran contiguas y asociadas o no a la toma de derivaciones derechas.
Complicaciones cardiovasculares: cualquier complicación cardiaca isquémica, mecánica, arrítmica, que suceda en el término del ingreso del paciente en la unidad de terapia intensiva y sea reflejado en las historias clínicas.
Mecánicas: insuficiencia cardiaca, shock cardiogénico, insuficiencia mitral aguda.
La insuficiencia cardiaca se definió según los criterios de Killip Kimbal:
Clase I: ausencia de estertores crepitantes pulmonares y tercer ruido.
Clase II: presencia de tercer ruido cardiaco con o sin crepitantes en bases o en menos del 50% de los campos pulmonares.
Clase III: edema pulmonar (crepitantes en marea montante, galope)
Clase IV: shock cardiogénico (hipotensión, hipoperfusión, oligoanuria)
La clase I se corresponde con ausencia de insuficiencia cardiaca (sistólica), la clase II con signos de insuficiencia cardiaca ligera o moderada y la clase III y IV con insuficiencia cardiaca severa, que compromete la vida del paciente.
Isquémica: angina postinfarto, recurrencia de angina y reinfarto.
Arritmias y trastornos de la conducción: taquicardias ventriculares o supraventriculares, extrasístoles ventriculares o supraventriculares, bradicardia sintomática, bloqueos AV de de grado avanzado (Mobitz II o tercer grado).
Tratamiento prescrito: en este acápite se recogieron los fármacos que fueron indicados con mayor frecuencias en estos pacientes durante el tratamiento del episodio coronario agudo y que se encontraban registrados en la historia clínica del paciente, entre estos: ácido acetilsalicílico, beta bloqueadores, nitratos, inhibidores de la enzima conversora de angiotensina (IECA), heparina sódica, estreptoquinasa, diuréticos e inotrópicos.
Procedimientos
Recolección de la información:
Para la recolección de la información se elaboro una planilla cuestionario con las variables de interés para la investigación definidas por el autor, que permitió recoger la información directamente de la historia clínica individual del paciente. Para dar cumplimiento a los objetivos se revisaron todas las historias clínicas de los pacientes con Síndrome Coronario Agudo (SCA) para obtener a través de las mismas las diferentes variables seleccionadas. Se creó además una base de datos en Excel que se nutrió de los datos procedentes de la planilla. (Ver anexo).
Técnicas de procesamiento y análisis de la información
Se utilizaron medidas de resumen de la información tales como números absolutos, porcentajes, mediana y la información se presentó en tablas y gráficos.
Se empleó una PC Pentium IV, con ambiente Windows XP. Los textos se procesaron en Word XP y las tablas y gráficos en Excel XP.
Los grupos de edades se dividieron a criterios del autor y teniendo en cuanta las etapas que tienen sus particularidades con relación a las enfermedades coronarias. Se evaluaron en 4 etapas, el paciente adulto joven (menores de 40 años), el paciente adulto (40 a 59 años) el paciente de la tercera edad (60 a 74 años) y el grupo de 75 años o más hoy considerado como la cuarta edad. La edad inferior fue 35 años de edad y el máximo de edad fue 90 años. Se calculó la edad media utilizando la mediana.
La clasificación en los 3 tipos de síndrome coronario agudo se hizo siguiendo los lineamientos de las clasificaciones más actualizadas.
Los factores de riesgo coronario que fueron encontrados se reflejan en cantidades y porcientos de pacientes que los padecen.
Las complicaciones cardiovasculares que se registraron fueron contabilizadas en cantidades y porcientos dividiéndolas en varios grupos principales:
Mecánicas
Isquémicas
Arrítmicas
Además se dividieron los grupos en las diversas variantes que existen dentro de los mismos.
La mortalidad se obtuvo de el cociente del total de fallecidos dividido entre el total de pacientes ingresados con el diagnóstico de Síndrome Coronario Agudo (SCA) multiplicado por 100.
Ética
Para respetar la ética en el proyecto se tomaron en cuenta los siguientes aspectos:
Confidencialidad: se garantizo la absoluta discreción con las informaciones obtenidas y se mantuvo el secreto profesional en todo su desarrollo.
Anonimato: en la revisión de las historias clínicas para la realización de la base de datos se obvio todo elemento de identificación personal en el momento de la divulgación de los resultados.
Políticas públicas: coincide con el rumbo actual de la política del gobierno bolivariano de acercar la atención médica a los segmentos de menores recursos que fueron excluidos durante mucho tiempo. Además de constituir un intento de fortalecer el nivel primario de atención, lo cual es cónsono con el modelo de gestión que se preconiza actualmente en el mundo. Como garantía de ello el investigador solicitará la autorización a la dirección de la Misión Barrio Adentro.
Factibilidad: su ejecución fue posible porque su costo de realización fue bajo y se conto con los recursos materiales y humanos para llevarlo a cabo.
Competencia: el autor es especialista de segundo grado en Cardiología y Medicina General Integral por lo que tiene la capacidad para realizar el estudio.
Resultados y Discusión
En la tabla 1, se muestra una panorámica general de las afecciones que constituyeron causas de ingreso en la unidad de terapia intensiva en el centro diagnóstico. Como puede observarse las afecciones cardiovasculares representaron el 43, 4% del total de pacientes ingresados en el periodo de estudio.
Tabla 1. Causas de ingresos en Terapia Intensiva.
Centro de Diagnóstico Integral Salvador Allende.
Caracas, noviembre 2006 – noviembre 2007.
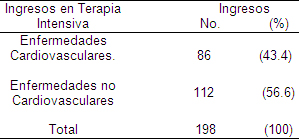
Los resultados reflejan que las enfermedades cardiovasculares son causas frecuentes de ingreso en la terapia intensiva del Centro de Diagnóstico Integral (CDI). Esto se corresponde con los datos estadísticos reportados en Venezuela en año 2005, donde las enfermedades cardiovasculares son la primera causa de morbilidad y mortalidad en el país, representando un serio problema de salud. (9) También López Grillo y colaboradores en su estudio hacen referencia a la mortalidad y morbilidad por enfermedades cardiovasculares en Venezuela como primera causa y como la persistencia de tasas elevadas de mortalidad contrastan con un descenso de esas tasas que se viene observando en el mundo desarrollado. (60)
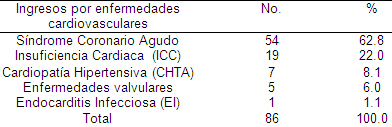
Como se observa en la tabla 2 el síndrome coronario agudo, dentro de las enfermedades cardiovasculares, representó el 62.8% de las causas de ingreso en la unidad de terapia intensiva o lo que es lo mismo decir que de cada 10 pacientes que ingresaron por alguna patología cardiovascular 6 tenían una afección coronaria aguda.
Tabla 2. Pacientes ingresados con diagnóstico de enfermedades cardiovasculares en la terapia intensiva.
El síndrome coronario agudo es sin dudas en la actualidad un importante problema de salud en los países desarrollados y también en los países en vías de desarrollo, donde existe además un incremento significativo. (15) En Estados Unidos se reportó un número elevado de egresos de pacientes con este diagnóstico en el año 2001, estimándose que el 30% de ellos tuvieron un infarto agudo del miocardio con elevación de ST. (16) Dentro de las enfermedades cardiovasculares como causa de egreso en Venezuela en el año 2005 el Síndrome Coronario Agudo (SCA) también se presentó con una frecuencia elevada y además representó el 58% del total de fallecidos por enfermedades cardiovasculares. (9) En este estudio, coincidiendo con lo reportado en la literatura, hubo una mayor frecuencia de ingreso de pacientes con síndrome coronario agudo con relación a otras causas de ingreso por enfermedades cardiovasculares. Ver gráfico 1.
Gráfico 1. Ingresos por enfermedades cardiovasculares
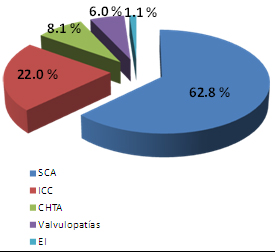
Fuente: Tabla 2.
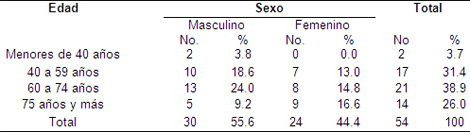
Como se puede observar en la tabla 3, el sexo masculino predominó en el grupo de pacientes ingresado por Síndrome Coronario Agudo (SCA) con un 55.6%. El grupo de edad de 60 a 74 años de edad enroló el mayor número de pacientes con 21 del total de pacientes ingresados, seguido por el grupo de 40 a 59 años de edad (17 pacientes). En todos los grupo de edades el dominio fue del sexo masculino excepto en los ≥ 75 años donde las mujeres estuvieron más representada que los hombres. La mayoría de los pacientes afectados por Síndrome Coronario Agudo (SCA) en el estudio tenía más de 60 años (la edad media de los pacientes fue de 67 años), poniéndose de evidencia la importancia del factor edad en esta población estudiada.
El predomino del sexo masculino encontrado en el estudio tiene relación con lo reportado por la literatura médica a escala mundial, aunque en las últimas décadas se viene notando un incremento del sexo femenino, sobre todo en las edades más avanzadas. (61-63) Algunos autores (61,64) refieren que a cualquier edad las mujeres tienen una menor incidencia de enfermedad coronaria que los hombres, situación que se mostró diferente en este estudio en el grupo de edad ≥ 75 años. Braunwald señala que después de los 80 años las mujeres acuden con mayor frecuencia que los hombres, por un síndrome coronario agudo.
Tabla 3. Pacientes con síndrome coronario agudo según edad y sexo
La edad y el sexo han sido señalados por varios estudios dentro de los cinco factores más importantes, recogidos en la historia, en los pacientes con síndrome coronario agudo, enfatizándose que en ausencia de enfermedad coronaria previa, la edad avanzada es el factor más importante. (65-67) Incluso señalan que si se trata de pacientes del sexo masculino con edad mayor de 55 años o mujeres mayor de 65 años esto cobra mayor peso en el diagnostico del síndrome coronario agudo. (65,67) También con relación a estos factores otros reportes manifiestan que las mujeres que se presentan con síndrome coronario agudo con elevación del segmento ST tienen mayor edad que los hombres. (68,69)
En la tabla 4 se observan los factores de riesgo que mayor frecuencia fueron identificados en los pacientes con síndrome coronario agudo: la hipertensión arterial (72.2%), la enfermedad coronaria previamente conocida (38.8%), la diabetes mellitus (22.2%), el hábito de fumar (18.5%) y la hipercolesterolemia (9.2%), en este mismo orden. Llama la atención en la descripción de los factores de riesgo por sexo que las mujeres con mayor frecuencia tenían hipertensión arterial, enfermedad de arterias coronarias conocida, diabetes mellitus e hipercolesterolemia.
Grandes estudios epidemiológicos con seguimiento a largo plazo tienen bien establecido como factores de riesgos mayores para enfermedades de arterias coronarias; la hipertensión arterial, el hábito de fumar, los perfiles lipídicos adversos, la historia de familiar y la diabetes mellitus. (69)
Tabla 4. Factores de riesgo identificados en los pacientes ingresados con Síndrome Coronario Agudo (SCA) según sexo.

Nota: existen pacientes que presentaron más de un factor de riesgo
* Porcentaje en base al total de pacientes del sexo masculino (30)
** Porcentaje en base al total de pacientes del sexo femenino (24)
*** Porcentaje en base al total de pacientes del sexo masculino (54)
Como ha sido reportado por otros autores (70), la diabetes mellitus es un factor de riesgo para la aparición y complicaciones de enfermedad coronaria aguda. Los resultados de la investigación realizada se muestran concordantes con estos hallazgos, donde la diabetes estuvo presente en el 22.2% de los pacientes con síndrome coronario agudo. En el síndrome coronario agudos sin elevación del ST se ha reportado de un 20% a un 25%, de pacientes con diabetes mellitas. (71,72) Resultados similares se observó por el autor en la investigación, donde la diabetes alcanzó similar frecuencia. Sacks y colaboradores señala en su estudio que la diabetes es más frecuente en mujeres que en hombres. (73) En este estudio también se encontró que las mujeres padecían más de diabetes.
Varios autores (73,74) han demostrado la frecuencia elevada con que aparece la hipercolesterolemia en pacientes con síndrome coronario agudo, así como la utilidad del tratamiento durante la fase de hospitalización, no se identificó similar situación con relación a este factor riesgo, el cual estuvo presente en una baja proporción de pacientes.
A pesar de que el tabaquismo se presentó como uno de los principales factores de riesgo en los pacientes ingresados en la terapia intensiva del centro diagnóstico, no tuvo un peso tan importante como ha sido señalado por otros investigadores. (62,75,76)
En publicaciones recientes (13,18) se evidencia que las mujeres con enfermedad coronaria tienen mayor edad que los hombres y más probabilidad de comorbilidad (hipertensión arterial, diabetes mellitus e insuficiencia cardiaca) situación esta que se reflejó también en los resultados de este estudio.
Como ha sido referido anteriormente en el momento de presentación de los pacientes con síndrome coronario agudo, la clasificación de acuerdo al movimiento del segmento ST permite la toma de decisiones y está relacionada con la evolución de los pacientes en la fase de hospitalización. Como puede observarse en la tabla 5, el síndrome coronario agudo sin elevación del segmento ST predominó con un 59.2% del total de pacientes ingresados. No obstante debe destacarse que en los pacientes que definieron un Infarto agudo del miocardio, hubo predominio de los infarto agudo de miocardio sin elevación del ST (IAMSEST) con un 40.8%. La AI es el síndrome coronario que con menor frecuencia se presentó en los pacientes ingresados. En el análisis por sexo el infarto agudo del miocardio con o sin elevación del ST fue la forma más frecuente de presentación del SCA en los pacientes del sexo masculino y la angina inestable se presentó con mayor frecuencia en los del sexo femenino. (Ver gráfico 2).
Los resultados encontrados concuerdan con otros estudios que señalan que la incidencia anual de Síndrome Coronario Agudo sin elevación del ST (SCASEST) es más alta con relación al SCAEST. (62,77) Debe señalarse que la prevalencia del Síndrome Coronario Agudo sin elevación del ST (SCASEST) es más difícil de estimar y en ello influye que recientemente se ha introducido una nueva definición de infarto que tiene en cuenta el uso de biomarcadores de muerte celular más específicos y sensibles (78,79) y estos no siempre están disponibles en todos los centros.
Tabla 5. Clasificación de los pacientes según tipo de síndrome coronario agudo y sexo.
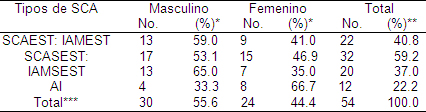
Nota: * porcentaje con relación al tipo de síndrome coronario agudo.
** Porcentaje con relación al total de pacientes con Síndrome Coronario Agudo (SCA).
*** Total con relación a SCAEST + Síndrome Coronario Agudo sin elevación del ST (SCASEST)
En lo particular en este estudio se contó con la posibilidad de aplicar este nuevo concepto por disponer de estos marcadores (troponinas cardiacas) para el diagnóstico del síndrome coronario agudo, aunque vale la pena señalar que en los primeros 2 ó 3 meses no se contó con ellos. Este nuevo concepto trae consigo un incremento en el número de pacientes con infarto agudo de miocardio sin elevación del ST (IAMSEST), a expensa de una disminución del diagnóstico de Angina Inestable. Estudios han señalado que cuando se utilizan las troponinas en el diagnóstico de infarto agudo de miocardio sin elevación del ST (IAMSEST) la incidencia de este se incrementa hasta en un 41%, comparado con el uso solamente de la isoenzima CK-MB. (18,41)
Gráfico 2. Tipos de Síndrome Coronario Agudo (SCA) según sexo.
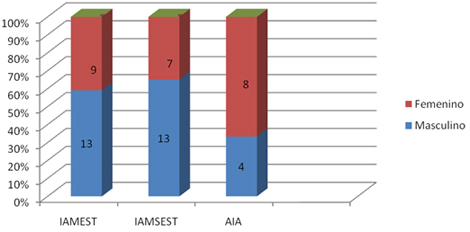
Fuente: tabla 5.
En su estudio Prado (80) también encontró mayor frecuencia del Síndrome Coronario Agudo sin elevación del ST (SCASEST), pero este a favor de un incremento en el número de Angina Inestable, situación contraria a la que se encontró por el autor en este estudio. Esto podría explicarse por lo antes referido sobre el uso de troponinas cardiacas.
En el análisis de los pacientes que definieron un infarto de miocardio vemos que el 40.8% evolucionó con un IAMEST y el 37,0% un infarto agudo del miocardio sin elevación del segmento ST, en todos ellos el sexo masculino predominó con relación al femenino, situación esta que fue diferente cuando se trató de la AI. (Ver gráfico # 2).
Las mujeres muestran más a menudo angina inestable y en varios estudios se ha observado que constituyen el 30% - 45% de los pacientes con angina inestable (81,82). Los resultados encontrados en el estudio concuerdan con lo reportado, incluso la proporción fue mayor a la señalada, por cada 3 pacientes que presentaron Angina Inestable en este estudio, dos eran del sexo femenino.
Con relación al infarto agudo del miocardio con y sin elevación del ST los estudios también reportan mayor frecuencia en hombres que en mujeres. (83) Sólo debe señalarse que se encontró una frecuencia de mujeres con infarto mayor a lo reportado.
En la población estudio el grupo etario más afectado independientemente del tipo de Síndrome Coronario Agudo (SCA) fue el de 60 a 74 años de edad (38.8%) como ya había sido señalado anteriormente, seguido del grupo de 40 a 59 años (31.4%). Cuando se diagnosticó Síndrome Coronario Agudo (SCA) con y sin elevación del segmento ST la mayor afectación ocurrió en los pacientes del sexo masculino para todos los grupos de edad, con excepción de los pacientes del grupo ≥ de 75 años donde hubo predominio del sexo femenino a favor de los pacientes con SCAEST. (Ver tabla # 6).
Tabla 6. Relación del Síndrome Coronario Agudo (SCA) con edad y sexo.
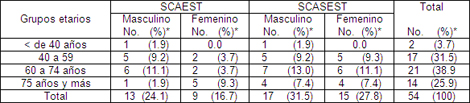
Nota:* porcentaje en base al total de pacientes con Síndrome Coronario Agudo (SCA) (54).
Como ha sido señalado por varios autores los pacientes del sexo masculino se ven con frecuencia más afectados con el síndrome coronario agudo en todas sus formas de presentación, con relación al sexo femenino. (61 -64) Las mujeres cuando se presentan con SCAEST lo hacen en edades más avanzadas que los hombres según lo reportado (69), esto se corresponde con los resultados encontrados por el autor en este estudio.
Las mujeres se presentan con síntomas de similar frecuencia, duración y carácter que los hombres pero tienen más síntomas equivalentes de angina (disnea o síntomas atípicos). Los cambios electrocardiográficos son similares pero con mayor frecuencia están limitados a la onda T y también tienen sus particularidades con relación a los perfiles de biomarcadores cardiacos, encontrándose en estudios y registros internacionales que tienen con menor frecuencia niveles de troponinas elevadas. Estos son elementos que deben considerarse en la evaluación de los pacientes con Síndrome Coronario Agudo (SCA).
Como se puede observar en la tabla 7, dentro del grupo de pacientes que definieron un infarto de miocardio el 53.3% tenía un infarto agudo con elevación del segmento ST y el 47.7% sin elevación del segmento ST, empleando como criterios diagnósticos los elementos clínicos, electrocardiográficos y los biomarcadores cardiacos CK-MB y troponinas cardiacas. En la localización topográfica, usando como elemento básico el electrocardiograma, el 57.1% tenía un infarto anterior y el 42.9% un infarto de topografía inferior. La mayor frecuencia de presentación del infarto de topografía anterior fue a predominio del infarto agudo de miocardio sin elevación del ST (IAMSEST) que fue prácticamente el doble de los infartos inferiores sin elevación del segmento ST.
Tabla 7. Tipos de Síndrome Coronario Agudo (SCA) y su relación con la localización topográfica del infarto
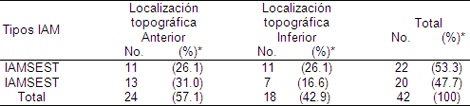
Nota:*porcentaje en base al total de pacientes con infarto agudo (42).
Según lo referido en la literatura el perfil clínico de los pacientes que sufre IAMSEST es distinto de los pacientes con IAMEST. En el primero la mujeres se ven mayormente afectada (25% a 30%) que en los infarto con ST elevado (20%), esto no fue observado en el estudio lo que puede estar relacionado con el tamaño del universo de pacientes. Los pacientes con infarto sin elevación del segmento ST tienen con mayor frecuencia antecedentes de enfermedad cardiovascular y la mayor parte muestra factores de riesgo coronario. El riesgo de mortalidad en ambos tipo de infarto es similar, pero el riesgo de mortalidad temprana tras el Síndrome Coronario Agudo (SCA) está relacionado con la extensión de la lesión miocárdica y con el compromiso miocárdico resultante, donde juega un papel importante entre otros elementos la topografía de infarto. El pronóstico a largo plazo tanto respecto a la mortalidad como a los episodios no mortales es realmente peor en los que sufren Síndrome Coronario Agudo sin elevación del ST (SCASEST), probablemente debido a la mayor afectación coronaria y a los antecedentes de infarto, en comparación con el IAMEST.
En estudio similar realizado (80) en otro Centro de Diagnóstico Integral (CDI) se señala menor incidencia de pacientes con IAMSEST y mayor Angina Inestable, situación contraria a la observada por el autor en este estudio.
La localización topográfica del infarto es por sí mismo un importante marcador pronóstico: así, la localización anterior se asocia de forma independiente a una mayor incidencia de complicaciones y mortalidad a corto plazo. (84,85) La explicación tradicional que se ha dado es que la arteria coronaria descendente anterior suele irrigar mayor terreno que la arteria coronaria derecha y, por tanto, los infartos anteriores suelen condicionar una necrosis más extensa y una peor función ventricular residual. (86) No obstante esto no siempre sucede así y deben evaluarse otros elementos en los infarto inferiores.
En relación al tratamiento trombolítico, la estreptocinasa fue aplicada al 41.0% de los pacientes con IAMEST y no se aplicó este tratamiento al 59.0% de ellos. Con relación a la topografía no existió diferencias importantes en la aplicación de la terapia de reperfusión farmacológica en los infartos anteriores, pero la situación se comportó de manera diferente cuando se trató del infarto inferior en el cual solo se administró estreptocinasa a un bajo por ciento de los pacientes (27.2%). (Ver tabla 8).
El tratamiento de reperfusión debe considerarse de manera inmediata en todos los pacientes con IAM con elevación del segmento ST. La indicación primaria para poner en práctica un intento de reperfusión farmacológica con trombolíticos, ante una historia apropiada, se basa en los hallazgos del electrocardiograma tal como se ha comentado anteriormente.
Entre los reportes más alentadores, se señala que aproximadamente el 50% de los pacientes con IAMEST son elegibles a la terapia trombolítica. Si se tiene como referencia este estudio se infiere que la aplicación de estreptocinasa aun es relativamente baja, y en opinión del autor el número elegible de pacientes pudo ser mayor. En un estudio en España (87) sobre la utilización de trombolíticos en varios hospitales se reportó una frecuencia de utilización (42.0%) similar a la reportada por el autor.
Tabla 8. Tratamiento trombolítico según localización topográfica del IAMEST

Nota:* porcentaje en base a la topografía del infarto.
El tratamiento fibrinolítico del IAMEST quedó establecido con la publicación en 1986 desde el primer estudio GISSI sobre más de 11 000 pacientes, en el que se demostró que la estreptocinasa intravenosa proporcionaba una reducción significativa de la mortalidad en los pacientes tratados en las seis primeras horas de inicio de los síntomas. (88,89) Desde entonces no existen dudas de que la fibrinólisis intravenosa precoz mejora la supervivencia en estos pacientes. (89-92)
Está demostrado que la mayor reducción de la mortalidad con la terapia fibrinolítica se alcanza cuando ésta es aplicada en las primera horas desde el inicio de los síntomas. Adicionalmente los pacientes con infarto anterior, bloqueo de rama izquierda presumiblemente nuevo y área de riesgo de mayor tamaño dado por el número de derivaciones afectadas y la intensidad de la desviación del segmento ST, son los que obtienen mayor beneficio con la terapia de reperfusión farmacológica. (57,59) Se han diseñado muchos modelos de riesgo de mortalidad para evaluar si los pacientes son elegibles para la terapia con trombolítico, pero estos no pueden cubrir todos los escenarios clínicos y no debe sustituir el juicio médico en los casos individuales.
Por ejemplo, los pacientes con IAMEST inferior que, por lo demás, pudieran ser considerados de bajo riesgo de mortalidad y en los que muchos médicos hubiesen puesto en duda los beneficios del tratamiento fibrinolítico, pueden ser incluidos en un subgrupo con un riesgo de mortalidad mucho más alto, si el infarto inferior se asocia a infarto del ventrículo derecho (VD), descenso del segmento ST en derivaciones precordiales o elevación del segmento ST en derivaciones laterales, igualmente si se presentan con trastornos agudos de la conducción aurículo - ventricular.
Uno de los mensajes más importantes transmitidos por el conjunto de datos disponibles es que el tratamiento fibrinolítico se infrautiliza en los pacientes con IAMEST. (93)
Como se puede observar en la tabla 9, del total de pacientes que no recibieron tratamiento con estreptocinasa (13 pacientes), 7 eran del sexo masculino y 6 del sexo femenino, pudiera parecer que la frecuencia fue similar, sin embargo los pacientes del sexo femenino con IAMEST en el estudio representó el 16.7 (9 pacientes), mientras que los del sexo masculino alcanzó el 24.1% (13 pacientes), como se mostró en la tabla 6. Estos resultados reflejaron la mayor tendencia a no realizar tratamiento fibrinolítico a las mujeres. Dentro de las causas más frecuentes por la que no se aplicó el tratamiento con estreptocinasa estuvo: el tiempo transcurrido desde el inicio de los síntomas > 12 horas (este fue el principal factor en los pacientes del sexo masculino) y la inestabilidad hemodinámica identificada por los signos de insuficiencia cardiaca en el momento del ingreso, esto se observó con mayor frecuencia en las mujeres.
Los factores del paciente relacionados con un intervalo más largo hasta la decisión de solicitar atención médica ha sido reportada en varios estudios y Braunwald señala entre estos la edad avanzada, el sexo femenino, los antecedentes de angina o diabetes entre otros. En este estudio el autor encontró varios factores en común, pero contrario a ello, los pacientes del sexo masculino mostraron mayor frecuencia en la demora de solicitud de atención médica.
Tabla 9. Causas probables de exclusión del tratamiento trombolítico.
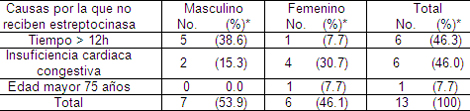
Nota:* porcentaje en base a pacientes con IAMEST que no reciben estreptocinasa (13)
El tratamiento de reperfusión farmacológica no se aplica según diversos estudios a una proporción significativa (25% - 30%) de pacientes con infarto con elevación del segmento ST. Desafortunadamente a pesar de que la población estudio fue pequeña, la falta de aplicación de estreptocinasa (59.0%) en el estudio fue mayor a la reportada por los algunos autores.
En el registro GRACE (Global Registry of Acute Coronary Events), que enrolo 2084 pacientes durante las primeras 12 horas tras un infarto con elevación del segmento ST, no se aplico al 30% de los pacientes con criterios para ello. Los factores que más mostraron correlación con la falta de aplicación fueron los antecedentes de injerto vascular arterial, de diabetes y de insuficiencia cardiaca congestiva, así como la edad superior a de 75 años.
También fue la insuficiencia cardiaca uno de los factores de mayor peso, encontrado en este estudio, que excluyó a los pacientes del tratamiento trombolítico. Este elemento, a consideración del autor, merece para el futuro un seguimiento estricto a punto de partida de que la reperfusión coronaria es el tratamiento más eficaz de la insuficiencia cardiaca post-infarto. Por ello, deben tomarse todas las medidas necesarias para lograrlo con la mayor rapidez posible. Está ampliamente demostrado que los pacientes con infartos extensos e insuficiencia cardiaca son los que más se benefician de la reperfusión coronaria, ya sea con trombolisis o intervencionismo percutáneo. Es conocido que la reducción de la mortalidad en estos pacientes es mucho más acentuada con el intervencionismo, pero en los casos que no se pueda realizar de forma inmediata se debe administrar un trombolítico siempre que no exista contraindicaciones. (94) Esta forma de reperfusión farmacológica es un método relativamente fácil de aplicar y disponible en todos los centros de diagnóstico integral en Venezuela.
Como se observa en la tabla 10, durante el evento coronario agudo se emplearon otras medidas farmacológicas que forman parte del arsenal terapéutico en la cardiopatía isquémica, entre estas el ácido acetilsalicílico fue el fármaco que con mayor frecuencia se prescribió en estos pacientes (81.4%), le siguieron en orden de frecuencia los inhibidores de la enzima de conversión de angiotensina (IECA), la nitroglicerina intravenosa (64.8%), la heparina (57.4%) y el atenolol (50.0%) entre otros.
Estas opciones de tratamiento están basadas en la evidencia obtenida de numerosos estudios clínicos y metaanálisis. (18,59) Normalmente, el enfoque terapéutico se basa en si el paciente va a recibir únicamente tratamiento médico o además va a ser referido a angiografía y revascularización.
La terapia antiplaquetaria con ácido acetilsalicílico según lo revisado en la literatura, es el fármaco que con mayor frecuencia se indicó en los pacientes con Síndrome Coronario Agudo (SCA), proporcionando beneficios en la reducción de la mortalidad y en la disminución de las tasas de episodios vasculares. Por la evidencia ya existente se considera que estos beneficios deben estar presentes también en los pacientes de este estudio. Debe señalarse que el registro GRACE (92), un estudio observacional amplio donde participaron 95 hospitales en 14 países de Europa, Asia y América reportó frecuencia mayores en el uso de aspirina, betabloqueantes y heparina. También se reporta elevada frecuencia en el uso de IECA.
Tabla 10. Fármacos prescritos en los pacientes con Síndrome Coronario Agudo (SCA).
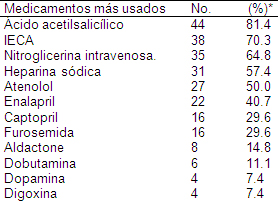
Nota: a cada paciente fue prescrito más de un fármaco.
*porcentaje en base al total de pacientes con Síndrome Coronario Agudo (SCA).
Los fármacos antiisquémicos reducen el consumo miocárdico de oxígeno (disminuyen la frecuencia cardiaca, bajan la presión arterial o deprimen la contractilidad ventricular izquierda) y/o inducen vasodilatación. Estudios aleatorizados y metaanálisis señalan que los beta bloqueadores se asocian con una reducción en el riesgo de progresión del síndrome coronario agudo con elevación del segmento ST. (38) Aunque no se ha demostrado un efecto significativo en la mortalidad de los Síndrome Coronario Agudo sin elevación del ST (SCASEST) en estudios relativamente pequeños los resultados son extrapolables a partir de estudios clínicos aleatorios de mayor tamaño sobre beta bloqueadores en pacientes con infartos del miocardio no seleccionados. (38)
Los anticoagulantes se utilizan en el Síndrome Coronario Agudo sin elevación del ST (SCASEST) para inhibir la generación y/o actividad de la trombina y de esta forma reducir los episodios relacionados con la formación de trombos. Hay evidencia clara de que la anticoagulación es efectiva junto a la inhibición plaquetaria y que la combinación de las dos es más efectiva que cualquiera de ellas por separado. (2) La utilización de heparina en el estudio fue baja con relación a estudios publicados. (92) Otros estudios reportan que solo se usa la heparina en el 81. 0% de los pacientes con criterios para su utilización. (95)
La insuficiencia cardiaca fue la complicación que se observó con mayor frecuencia en estos pacientes. El 42.0% de ellos desarrolló algún grado de insuficiencia cardiaca durante su hospitalización en la unidad de terapia intensiva. Las formas más severas afectaron al 14.8% de los pacientes; el edema pulmonar agudo al 7.4% y el shock cardiogénico a otro 7.4%. La angina post-infarto le siguió en orden de frecuencia (12.9% del total de pacientes con SCA). La fibrilación auricular dentro de las complicaciones arrítmicas se observo con similar frecuencia que los trastornos de la conducción aurículo ventricular. (Ver tabla 11).
La insuficiencia cardiaca es una de las peores complicaciones del infarto agudo del miocardio, pues aumenta de 2 a 10 veces su mortalidad. En el estudio fue la principal complicación observada lo que es coincidente con lo reportado por la literatura, la cual señala que en la actualidad es la principal complicación en los pacientes después de un infarto agudo del miocardio. Existen dos clasificaciones ampliamente aceptadas de la insuficiencia cardiaca, la de Killip Kimbal y la de Forrester ambas con importantes implicaciones pronósticas y terapéuticas. (94,96,97)
Tabla 11. Complicaciones observadas en los pacientes con Síndrome Coronario Agudo (SCA).
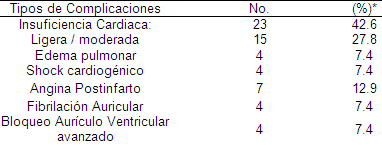
Nota: un paciente puede tener más de una complicación.
Porcentaje en base al total de pacientes con Síndrome Coronario Agudo (SCA) (54).
La primera es una clasificación clínica de fácil aplicación, y es la que se utilizó en el estudio. Por la frecuencia de esta complicación en el estudio se consideró abordarla en más detalles posteriormente.
En el pasado se publicó que el shock cardiogénico ocurría en hasta el 20% de los pacientes con IAMEST, pero las estimaciones de los grandes y recientes ensayos aleatorizados sobre tratamiento fibrinolítico y las bases de datos de observación comunican una incidencia en torno al 7%. Alrededor del 10% de los pacientes con shock cardiogénico presentan esta complicación en el momento del ingreso, mientras que el 90% la desarrollan durante la hospitalización. Esto es concordante con los resultados reportados por el autor, los cuatros pacientes con shock cardiogénico, desarrollaron esta complicación en la evolución en terapia durante los primeros 4 días. De igual manera la frecuencia observada en este estudio, es comparable a lo que reportado.
La incidencia de angina postinfarto se señala que ocurre en el 20% de los pacientes con infarto con elevación del ST tratados con fibrinolíticos, menor incidencia a la reportada se observó en este estudio. La evaluación de la recurrencia del dolor es de gran significación porque cuando esta asociada a alteraciones del electrocardiograma se incrementa la mortalidad, situación esta que también se puso de evidencia en la población estudio.
La fibrilación auricular durante el IAMEST se asocia a mortalidad aumentada, como también fue observada por el autor en el estudio, sobre todo en pacientes con infarto de pared anterior. Sin embargo, como es más común en pacientes con manifestaciones clínicas y hemodinámicas de infarto extenso y pronóstico desfavorable, la fibrilación auricular es probablemente un marcador de mal pronóstico, con sólo una pequeña contribución independiente al aumento de la mortalidad.
Como se observa en la tabla 12, la mayoría de los pacientes no desarrollaron síntomas ni signos de insuficiencia cardiaca, el 27.7% manifestó un grado ligero o moderado de insuficiencia cardiaca, el 7.4% presentó edema pulmonar agudo y el 7.4% shock cardiogénico. La mortalidad por Síndrome Coronario Agudo (SCA) en el estudio fue de 7.4%. La mayoría de los pacientes en clase Killip-kimbal III y IV manifestaron un infarto agudo del miocardio con elevación del segmento ST de topografía inferior y en ningún caso se aplicó tratamiento trombolítico. Debe señalarse como aspecto significativo que todos los pacientes que desarrollaron shock cardiogénico (Killip kimbal IV) fallecieron.
Tabla 12. Síndrome Coronario Agudo (SCA), clasificación Killip Kimbal y mortalidad.
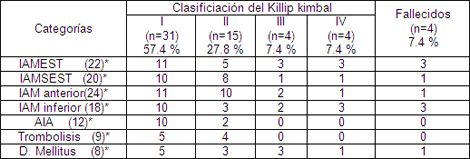
Nota: porcentaje con relación al universo del estudio (54). Un paciente puede tener más de una característica (categoría)
* Número de pacientes en estas categorías
La insuficiencia cardiaca sin shock cardiogénico es una complicación frecuente en la fase aguda del infarto del miocardio, estudios se señalan que es el curso de un 15% - 30% de los pacientes. En este estudio el autor encontró una frecuencia superior (42.6%). Investigadores del NRMI-2 (National Registry Myocardial Infarction - 2) reportaron en una importante población de más de 190 000 pacientes, que de todos los que manifestaron clínica de insuficiencia cardiaca (19.1%), el 70% presentó una clase Killip II y el 30% una Killip III de insuficiencia cardiaca (98). Esos resultados no son totalmente comparables con los del estudio debido al tamaño de la población, no obstante sólo es intención del autor destacar como a pesar del pequeño tamaño de la población estudiada, también se puso de evidencia la insuficiencia cardiaca como principal complicación y en su forma más extrema muy relacionada con la mortalidad.
Como señala Worner y col, los pacientes que desarrollan insuficiencia más grave durante la hospitalización presentan una mayor incidencia de isquemia recurrente y de reinfarto, tienen más antecedentes de insuficiencia cardiaca previa y diabetes, suelen tener infartos anteriores y han sido menos tratados con trombolíticos. (99) Está demostrado que cualquier tratamiento de reperfusión dentro de las primeras 24 horas del IAM es la variable de más peso asociada con la reducción de aparición de insuficiencia cardiaca.
El shock cardiogénico es el resultado de una severa disfunción del ventrículo izquierdo, Goldberg y otros autores, en investigaciones de pacientes con shock señalan que este ocurre aproximadamente en el 7% de los pacientes con infarto del miocardio, con una mortalidad de alrededor el 80%. (98,100)
Aunque la literatura con más frecuencia focaliza el shock cardiogénico en pacientes con IAMEST, que es quienes más comúnmente lo manifiestan, no debe desestimarse el shock en pacientes con IAMSEST, el SHOCK study, encontró que aproximadamente el 20% de todos los shock cardiogénico se asociaban a los infarto del miocardio sin elevación del ST. (100)
El estudio GUSTO, reporta menor incidencia en pacientes con IAMSEST 5%, con una mortalidad mayor del 60%. También señala la edad, la frecuencia cardiaca, la clase Killip II o III en el momento de la presentación, la localización del infarto, la presencia de diabetes, el sexo femenino, el infarto previo y la hipertensión como factores predictores para la aparición del shock. (49,101)
Los resultados encontrados en el estudio tienen varios aspectos de similitud con las investigaciones referidas anteriormente, sobre todo en la frecuencia con que fue observada esta letal complicación, desafortunadamente los resultados señalados por el autor en este estudio fueron peores en cuanto a la mortalidad, la cual fue del 100% en los pacientes que desarrollaron shock cardiogénico.
No obstante a los resultados adversos en los pacientes con esta complicación referidos anteriormente, se observó que la mortalidad (7.4%) en los pacientes con Síndrome Coronario Agudo (SCA) en el periodo de estudio fue comparable a otros estudios en centros de otro nivel de atención.
El estudio PRIAMHO, reporta una mortalidad de 11.3%. (102) Cifras inferiores a las encontradas en este estudio, señala el estudio DESCARTE con un 3,7% a los 28 días, y con cifras similares un estudio en el servicio de cardiología en Valencia. (94,103) El estudio de Prado realizado en un Centro de Diagnóstico Integral (CDI) en Venezuela reportó 11.1%. (80) Otros investigadores como Cequier y colaboradores señalan mayor mortalidad con un 21.0%. (104)
Las características o factores que más se relacionaron en frecuencia, con la mortalidad de los pacientes atendidos en la unidad de terapia intensiva con un síndrome coronario agudo fueron: el Infarto agudo del miocardio con elevación del ST el cual se presentó en el 75. 0% del total de fallecidos, localización inferior del infarto (75.0%), la edad ≥ a 65 años de edad (100%), el shock cardiogénico (100%), la no aplicación del tratamiento trombolítico (no se aplicó en ningún pacientes con IAMEST, con insuficiencia cardiaca severa) y el número de derivaciones afectadas. (Ver tabla 13).
Tabla 13. Factores más frecuentes relacionados con la mortalidad
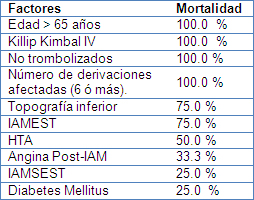
Nota: porcentaje con relación al total de pacientes fallecidos (4).
También la edad, la frecuencia cardiaca, la clase Killip II o III en el momento de la presentación, la localización del infarto, la presencia de diabetes, el sexo femenino, el infarto previo y la hipertensión han sido señalados por investigadores del estudio GUSTO como factores predictores para la aparición del shock y mortalidad elevada. (99)
El estudio TIMI IIB y otros estudios señalan la edad superior a 70 años, los antecedentes de infarto del miocardio, el infarto de miocardio de cara anterior, la fibrilación auricular, la insuficiencia cardiaca, el sexo femenino y la diabetes entre los factores de riesgo de mortalidad. (105) Con estos grandes estudios se encontraron similitudes en los factores relacionados con la mortalidad en los pacientes ingresados en el centro diagnóstico.
En el centro Salvador Allende en opinión del autor, el manejo del Síndrome Coronario Agudo (SCA) se adapta a los principios de tratamiento establecidos hoy para los pacientes con episodios coronarios agudos, acorde al nivel primario de atención a la urgencia cardiológica. Se dispone de los marcadores de daño miocárdico celular más utilizados en el mundo para el diagnóstico, existe la posibilidad de reperfusión inmediata con estreptocinasa en pacientes con SCAEST, y la terapia antiplaquetaria (aspirina) y antitrombótica (heparina no fraccionada para infusión intravenosas continua) para pacientes con Síndrome Coronario Agudo sin elevación del ST (SCASEST), además de la terapia antiisquémica con nitritos y bloqueadores beta, así como los IECA para el tratamiento y prevención de la progresión de la insuficiencia cardiaca.
El tratamiento para los pacientes con shock cardiogénico es el más complejo porque a este nivel, el intervencionismo coronario no es una opción y solo es posible la terapia farmacológica con inotrópicos como medida de apoyo una vez establecido, no obstante debe prestarse mayor atención a los pacientes que llegan al departamento de emergencia con signos de insuficiencia cardiaca que son los de mayor riesgo de desarrollar shock cardiogénico, y en estos casos la no aplicación de estreptocinasa en pacientes potencialmente elegibles puede ser cuestionable.
Conclusiones
El Síndrome Coronario Agudo (SCA) se establece como la primera causa de ingreso por enfermedad cardiovascular en la unidad de terapia intensiva, comprobándose que su manejo está acorde, en lo fundamental, a las normas o principios de tratamiento establecidos en la actualidad para este tipo de pacientes.
Se confirma que la edad avanzada, el sexo masculino, la hipertensión arterial, el antecedente de enfermedad coronaria y la diabetes mellitus son factores de peso a tener en cuenta en la evaluación inicial.
La nueva definición de infarto sin dudas está teniendo un impacto en la reducción de la población de pacientes con Angina Inestable, a favor de un incremento de los IAMSEST, cuando se utilizan las troponinas como marcador de daño miocárdico lo cual se confirma en la presente investigación.
El tratamiento trombolítico con estreptocinasa se mostró muy efectivo en los pacientes con IAMEST, que fueron los que se presentaron con mayor frecuencia, no obstante se evidencia aún una infrautilización de este método de reperfusión farmacológico sobre todo en pacientes de alto riesgo.
La insuficiencia cardiaca en sus diferentes grados fue la complicación observada con mayor frecuencia y estuvo relacionada con las siguientes características en estos pacientes: mayor mortalidad, menor aplicación de trombolisis sobre todo en los casos de mayor riesgo, infarto del miocardio de localización inferior, la angina postinfarto, la hipertensión arterial y la diabetes mellitus.
Recomendaciones
Debe evaluarse con mayor precisión a los pacientes con insuficiencia cardiaca como elegibles para la terapia de reperfusión con estreptocinasa siempre que tengan indicación.
Debe profundizarse en la evaluación y estratificación del riesgo de los pacientes con Síndrome Coronario Agudo (SCA) a su llegada en el departamento de emergencia, con el fin de evitar demoras en la decisión de la conducta definitiva en la unidad de terapia intensiva.
Se sugiere revisar el uso de la terapia antitrombótica con heparina no fraccionada en los pacientes con Síndrome Coronario Agudo (SCA), por su relativamente baja indicación.
Continuar el estudio con el objetivo de englobar mayor número de pacientes y seguir obteniendo las experiencias necesarias que ayuden a la constante actualización en el manejo de este tipo de paciente.
Intentar lograr las coordinaciones necesarias con otros niveles de atención para modificar la historia de los pacientes más graves (shock cardiogénico).
ANEXO
Planilla Cuestionario. (Datos recogidos de la historia clínica)
Datos Generales del paciente:
Se asignó un número de orden de acuerdo a fecha de ingreso.
Edad
Sexo.
Factores de Riesgo:
HTA: Si ( ) No ( )
Fumador: Si ( ) No ( )
Diabetes Mellitas Si ( ) No ( )
Hipercolesterolemia Si ( ) No ( )
Enfermedad Coronaria Previa SI ( ) No ( )
Otros:
Tipo de Síndrome Coronario Agudo (SCA):
SCAEST ( ) SCASEST IAMEST ( )
IAMEST Si ( ) No ( )
IAMSEST Si ( ) No ( )
AI Si ( ) No ( )
Localización Topográfica del IAM:
IAMEST Anterior ( ) Inferior ( ) No definido ( )
IAMSEST Anterior ( ) Inferior ( ) No definido ( )
Numero de derivaciones afectadas: menos de 3 ( ) 3-5 ( ) 6 ó más ( )
Tratamiento trombolítico del IAMEST
IAMEST anterior Trombolisis Si ( ) No ()
IAMEST inferior Trombolisis Si ( ) No ( )
Causas por lo que no se aplicó tratamiento trombolítico:
Tiempo < 12 horas ( )
Tiempo > 12 horas ( )
Criterio Edad > 75 años ( )
Complicaciones ( ) se debe identificar cual fue.
No precisada ( )
Otros tratamientos farmacológicos recibidos en la fase aguda:
Nitratos:
Nitroglicerina intravenosa si ( ) No ( )
Nitroglicerina Sublingual Si ( ) No ( )
Inhibidores de la Enzima de conversión (IECA)
Enalapril Si () No ( )
Captopril Si () No ( )
Bloqueadores Betadrenérgicos
Atenolol Si ( ) No ( )
Antitrombóticos
Heparina Sódica Si ( ) No ( )
Antiplaquetarios
Aspirina Si ( ) No ( )
Diuréticos
Furosemida Si ( ) No ( )
Aldactone Si ( ) No ( )
Inotrópicos
Dobutamina Si ( ) No ( )
Dopamina Si ( ) No ( )
Digoxina Si ( ) No ( )
Complicaciones
Insuficiencia cardiaca: Según clasificación de Killip Kimbal
I ( ) No signos de insuficiencia cardiaca
II ( ) insuficiencia cardiaca ligera – moderada
III ( ) Edema pulmonar agudo
IV ( ) shock cardiogénico
Angina Post-Infarto Si ( ) No ( ) Reinfarto si ( ) No ( )
Arritmias documentadas en la historia clínica
Fibrilación Auricular Si ( ) No ( )
Taquicardia Ventricular Si ( ) No ( )
Extrasistolia Ventricular Frecuentas ( )
Trastornos de la conducción documentados en la historia clínica
Bloqueo Aurículo-Ventricular de segundo grado Mobitz II. Si ( ) No ( )
Bloqueo Aurículo-Ventricular de tercer grado. Si ( ) No ( )
Estado al Egreso
Vivo ( )
Fallecido ( )
Referencias Bibliográficas
1. Murray CJ, Lopez AD. Alternative projections of mortality and disability by cause 1990-2020: Global Burden of Disease Study. Lancet. 1997;349:1498-504.
2. Bassand JP, Hamm CW, Ardissino D, Boersma E, Budaj A, Fernández-Avilés F, et al. Guía Práctica Clínica para el diagnóstico y tratamiento del síndrome coronario agudo sin elevación del segmento ST. Rev Esp Cardiol. 2007;60(10):1070.e1-e80.
3. Murga N, Barrás X, Barrios V, Pedreira M. Actualización en cardiología clínica. Rev Esp Cardiol. 2008;61 (Supl 1): 86-96.
4. Ford ES, Ajani UA, Croft JB, Critchley JA, Labarthe DR, KottkeTE, et al. Explaining the decrease in U.S. deaths from coronary disease, 1980-2000. N Engl J Med. 2007;356:2388-98.
5. Rosamond W, Flegal K, Friday G. Heart disease and stroke statistcs- 2007 update: a report form the American Heart Association Statistics Committee and Stroke Statistics Subcommittee. Circulation. 2007;115:e69-171.
6. Petersen S, Peto V, Rayner M, Leal J, Luengo-Fernández R, Gray A. European Cardiovascular Disease Statistics: 2005 edition. London: British Heart Fundation; 2005.
7. Leal J, Luengo- Fernández R, Gray A, Petersen S, Rayner M. Economic burden of cardiovascular diseases in the enlarged European Union. Eur Heart J. 2006;27:107-13.
8. Velázquez M O. Morbilidad y mortalidad de la enfermedad isquémica del corazón y cerebrovascular en México. 2005. Arch Cardiol Mex. 2007; 77: 31-39.
9. Venezuela, Ministerios de Salud y Desarrollo Social. Dirección de Estadística. Caracas: MSDS; 2005.
10. Cuba, Ministerio de Salud Pública. Dirección Nacional de Estadística. Informe Anual Estadísticas Vitales. Ciudad de La Habana: MINSAP; 2006.
11. Bueno H. Síndrome Coronario Agudo: un concepto clínico de rápida evolución. Cardiovascular Risk Factors. 2003;12(6):335-337.
12. Bueno H. Síndromes coronarios agudos: entre la confusión y la claridad terminológica. Cardiología Práctica. 2002;11:1-3.
13. Braunwald E. ACC/AHA Guidelines for the Management of Patients With Unstable Angina and Non-ST-Segment Elevation Myocardial Infarction. J Am Coll Cardiol. 2000; 36:970-1056.
14. Terol I, San Martin MA, García A y col. Síndrome Coronario Agudo: nuevo enfoque fisiopatológico. Cardiovascular Risk Factors. 2003;12(1):35-42.
15. Thompson PD, Buchner D, Pina IL. Exercise and physical activity in the prevention and treatment of atherosclerotic cardiovascular disease: a statement from the Council on Clinical Cardiology (subcommittee on Exercise, Rehabilitation, and Prevention) and the Council on Nutrition, Phisical Activity, and Metabolism (Subcommittee on Physical Activity). Circulation. 2003;107:3109-16.
16. Poirier P, Giles TD, Bray GA. Obesity and cardiovascular disease: pathophysiology, evaluation, and effect of weight loss an update of the 1997 American Heart Association Scientific Statement on Obesity and Heart Disease form the Obesity Committee of the Council on Nutrition, Physical Activity, and Metabolism. Circulation. 2006;113:898-918.
17. Van de Werf F, Ardissino D, Betriu A, Cokkinos DV, Falk E, Fox KA, et al. Management of acute myocardial infarction in patients presenting with ST-segment elevation. The Task Force on the Management of Acute Myocardial Infarction of the European Society of Cardiology. Eur Heart J. 2003;24:28-66.
18. Anderson JL, Adams CD, Antman EM, Bridges CR, Calif RM, Casey DE, et al. ACC/AHA 2007 Guidelines for the Management of Patients with Angina/Non –ST –Elevation Myocardial Infarction. JACC. 2007;50(7):e1-157.
19. Hamm C, Heeschen C, Falk E, Fox KAA. Acute coronary syndromes: pathophysiology, diagnosis and risk stratification. En: Camm AJ, Luescher TF, Serruys PW, editores. The ESC Textbook of Cardiovascular Medicine. Oxford: UK, Blackwell Publishing; 2006.p.333-66.
20. Davies MJ. The pathophysiology of acute coronary syndromes. Heart. 2000;83:361-6.
21. Libby P. Current concepts of the pathogenesis of the acute coronary syndromes. Circulation. 2001;104:365-72.
22. Buffon A, Biasucci LM, Liazzo G, D´Onofrio G, Crea F, Maseri A. Widespread coronary inflammation in unstable angina. N Engl J Med. 2002;347:5-12.
23. Falk E. Unstable angina with fatal outcome: dynamic coronary thrombosis leading to infarction and/or sudden death. Autopsy evidence of recurrent mural thrombosis with peripheral embolization culminating in total vascular occlusion. Circulation. 1985;71:699-708.
24. Davies MJ, Tomas AC, Knapman PA, Hangartner JR. Intramyocardial platelet aggregation in patients with unstable angina suffering sudden ischemic cardiac death. Circulation. 1986;73:418-27.
25. Bugiardini R, Bairey Merz CN. Angina with normal coronary arteries: a changing philosophy. JAMA. 2005;293:477-84.
26. Verma S, Anderson TJ. Fundamentals of endothelial function for the clinical cardiologist. Circulation. 2002;105:546-9.
27. Skyschally A, Leineweber, Gres P, Haude M, Erbel R, Heusch G. Coronary microembolization. Basic Res Cardiol. 2006;101:373-83.
28. Alpert JS,Thygesen K, Antman EM, Bassand JP. Myocardial infarction redefined¬- a consensus document of The Joint European Society/American College of Cardiology Committee for redefinition of myocardial infarction. Eur Heart J. 2000;21:1502-13.
29. Tofler GH, Muller JE. Triggering of acute cardiovascular disease and potential preventive strategies. Circulation. 2006;114:1863-72.
30. Goff DC, Seller DE, McGovern PG. Knowledge of heart attack symptoms in a population survey in the United States: the REACT Trial. Rapid Early Action for Coronary Treatment. Arch Intern Med. 1998;158:2329-38.
31. Abidov A, Rozanski A, Hachamovitich R. Prognostic significance of dyspnea in patients referred for cardiac stress testing. N Engl J Med. 2005;353:1889-
32. Goff DC, Feldman HA, McGovern PG. Prehospital delay in patients hospitalized with heart attack symptoms in the United States: the REACT Trial. Rapid Early Action for Coronary Treatment (REACT) Study Group. Am Heart J. 1999;138:1046-57.
33. Holmvang L, Clemmensen P, Lindahl B, Lagerqvist B, Venge P, Wagner G, et al. Quantitative analysis of the admission electrocardiogram identifies patients with unstable coronary artery disease who benefit the most from early invasive treatment. J Am Coll Cardiol. 2003;41:905-15.
34. Savonitto S, Ardissino D, Granger CB. Prognostic value of the admission electrocardiogram in acute coronary syndromes. JAMA. 1999;281:707-13.
35. Zaacks SM, Liebson PR, Calvin JE, Parrillo JE, Klein LW. Unstable angina and non-Q wave myocardial infarction: does the clinical diagnosis have therapeutic implications? J Am Coll Cardiol. 1999;33:107-18.
36. Menown IB, Mackenzei G, Adgey AA. Optimizing the initial 12-lead electrocardiographic diagnosis of acute myocardial infarction. Eur Heart J. 2000;21:275-83.
37. The Joint European Society of Cardiology/American College of Cardiology Committee. Myocardial infarction redefined - a consensus document of the Joint European Society of Cardiology/American College of Cardiology Committee for the redefinition of myocardial infarction JACC. 2000;36:959-69.
38. Albalá N, Ancillo P. El síndrome coronario agudo en su clasificación actual. Med Intensiva. 2006;30(2):74-6.
39. Mauri F, Gasparini M, Barbonaglia L. Prognostic significance of the extent of myocardial injury in acute myocardial infarction treated by streptokinase (the GISSI trial). Am J Cardiol. 1989;63:1291-5.
40. Reimer KA, Lowe JE, Rasmussen MM, Jennings RB. The wave front phenomenon of ischemic cell death. 1. Myocardial infarct size vs. duration occlusion in dogs. Circulation. 1977;56:786-794.
41. Roger VL, Killian JM, Weston SA. Redefinition of myocardial infarction: prospective evaluation in the community. Circulation. 2006;114:790-7.
42. Campeau L. Letter: grading of angina pectoris. Circulation. 1976;54:522-523.
43. Moliterno DJ, Aguirre FV, Cannon CP. The Global unstable angina registry and treatment evaluation. Circulaton. 1996;94:I.
44. Mishell JM, Waters DD. Diagnóstico y tratamiento de los pacientes con Angina Inestable Aguda. En: O´Rourke RA, Fuster V, Alexander RW, Roberts R, King SB, Wellens HJ (eds): El Corazón. Hurst,10ma ed. New York: McGraw-Hill;2001:297-320.
45. White HD. Unstable Angina. In: Topol EJ (ed): Textbook of Cardiovascular Medicine, 3rd edition. Lippincott Williams and Wilkins; 2007:252-279.
46. Hyde TA, French JK, Wong CK, et al. Four-year survival of patients with acute coronary syndromes without ST-segment elevation and prognostic significance of 0.5-mm ST-segment depression. Am J Cardiol. 1999;84:379-385.
47. Hamm C, Ravkilde J, Gerhar W. The prognosis value of serum troponin T in unstable angina. N Engl J Med. 1992;327:146-150.
48. Heeschen C, Hamm CW, Bruemmer J, Simoons ML. Predictive value of C-reactive protein and troponin T in patients with unstable angina: a comparative analysis. CAPTURE Investigators. Chimeric c7E3 AntiPlatelet Therapy in Unstable angina Refractory to standard treatment trial. J Am Coll Cardiol. 2000;35:1535-42.
49. James SK, Lindahl B, Siegbahn A, Stridsberg M, Venge P, Armstrong P, et al. N-terminal pro.brain natriuretic peptide and other risk markers for the separate prediction of mortality and subsequent myocardial infarction in patients with unstable coronary arteries disease: a Global Utilization of Strategies to open occluded arteries (GUSTO) - IV substudy. Circulation. 2003;108:275-81.
50. Mueller C, Laule-kilian K, Schindler C, Klima T, Frana B, Rodriguez D, et al. Cost-effectivenees of B-type natriuretic peptide testing in patients with acute dyspnea. Arch Intern Med. 2006;106:1081-7.
51. Bueno H. Introducción: puntos claves en el manejo del síndrome coronario agudo sin elevación del segmento ST. Rev Esp Cardiol Supl. 2005;5:1c-7c.
52. Cannon CP, Weintraub WS, Demopoulos LA, Vicari R, Frey MJ, Lakkis N, et al. Comparison of early invasive and conservative strategies in patients with unstable coronary syndromes treated with the glycoprotein IIb/IIIa inhibitor tirofiban. N Engl J Med. 2001;344:1879-1887.
53. Wallentin L, Lagerqvist B, Husted S, Kontny F. Stable E, Swahn E. Outcome at 1 year after an invasive compared with a non –invasive strategy in unstable coronary-artery disease: the FRISC II invasive randomisedtrial. Lancet. 2000;356:9-16.
54. Tajer C, Mauro V, Charask A. Tratamiento de la angina inestable. En: Doval H, Tajer C: Evidencias en Cardiología III. Ediciones GEDIC. 2003;12:2-7-
55. Alexander R W, Pratt CM, Ryan TJ, Roberts R. Diagnóstico y Tratamiento de los pacientes con Infarto agudo de Miocardio En: O´Rourke RA, Fuster V, Alexander RW, Roberts R, King SB, Wellens HJ (eds): El Corazón. Hurst, 10ma ed. New York: McGraw-Hill;2001:321-377.
56. Boersma E, Maas AC, Deckers JW, Simmons ML. Early thrombolytic treatment in acute myocardial infarction: reappraisal of the golden hour. Lancet. 1996;348:771-5.
57. Every. NR, Weawer WD.: Prehospital Treatment of Myocardial Infarction. Current Problems in Cardiology 2005;29:3-50.
58. Herlitz J, Hartford M, Aune S. Delay tirne between onset of myocardial infarction and start of thrombolysis in relation to prognosis. Cardiology 2004;2:347-35.
59. Antman EM, Anbe DT, Armstrong PW, Bates ER, Green LA, Hand M, et al. ACC/AHA guidelines for the management of patients with ST-elevation myocardial infarction. Circulation. 2004;110:e82-292
60. López Grillo L, Núñez N, Octavio JA, Pérez González J. Asistencia cardiovascular en el tercer nivel de atención médica: tendencia en Venezuela año 1958 a 1994 y 1999. Av Cardiol. 2001;21(2):58-67.
61. Sizot Meza J. Mortalidad por infarto agudo del miocardio en Chile 1090-2001. Rev Med Chile. 2004;132:1227-1233.
62. Marrugat J, Elosúa R, Martí H. Epidemiología de la cardiopatía isquémica en España: estimación del número de casos y de las tendencias entre 1997 y 2005. Rev Esp Cardiol. 2005;55:337-46.
63. Kannel WB. The Framingham Study: historical insight on the impact of cardiovascular risk factors in men versus women. J Gend Specif Med. 2002;5:27-37.
64. Sullivan AK, Holdright DR, Wright CA, Sparrow JL, Cunningham D, Fox KM. Chest pain in women: clinical, investigative, and prognostic features: BNJ. 1994;308:883-6.
65. Morise AP, Haddad WJ, Beckner D. Development and validation of clinical score to stimate the probability of coronary artery disease in men and women presenting with suspected coronary disease. Am J Med. 1997;102:350-6.
66. Pryor DB, Shaw L, McCants CB. Value of the history and physical in identifying patients at increase risk for artery disease. Ann Intern Med. 1993;118:81-90.
67. Ho KT, Miller TD, Hodge DO, Bailey Kr, Gibsons RJ. Use of a simple clinical score to predict prognosis of patients with normal or mildly abnormal resting electrocardiography finding undergoing evaluation for coronary artery disease. Mayo Clin Proc. 2002;77:515-21.
68. Wenger NK. You ¨ve come a long way, baby: cardiovascular and disease in women: problems and prospects. Circulation. 2004;109:558-60.
69. Harney P. Coronary artery disease in young women: the menstrual cycle and other risk factors. Ann Intern Med. 2001;135:1002-4.
70. Zamora A, Marrugat J. Pronóstico de la cardiopatía isquémica en la diabetes. Rev Esp Cardiol 2002;55:751-62.
71. O´Donnell CJ, Elousa R. Factores de riesgo cardiovascular. Perspectivas derivadas del Framingham Heart Study. Rev Esp Cardiol. 2008;61(3):299-310.
72. Westerhout C., Fu Y., Lauer M., y col. Short- and long-term risk stratification in acute coronary syndromes. The added value of quantitative ST-segment depression an d multiple biomarkers. J Am Coll Cardiol 2006;48:939-47.
73. Sacks FM. Pfeffer MA, Moye LA. The efffect of pravastatina on coronary events after myocardial infarction in patients with average cholesterollevels. Cholesteroland Recurrent Events Trial investigators. N Engl J Med 1996;335:1001-9.
74. Hasdai D, Porter A, Rosengren A, Behar S, Boyko V. Battler A. Effect of gender on outcomes of acute coronary syndromes. Am J Cardiol. 2003;91:1466-9.
75. Ferreiros E, Di Toro D, Blanco P, Cragnolino R, Fuselli JJ, Boissonnet C, et al. Impacto del tabaquismo en la evolución de los pacientes internados por síndromes isquémicos agudos. Rev Arg Cardiol. 2004;72(1):14-20.
76. Paniagua-Contreras G, Monroy-Pérez E, Vaca-Pacheco S, Valle-Patiño A et al Factores de riesgo coronario en pacientes ambulatorios del Estado de México Rev Med Hosp Gen Mex 2002;65 (2): 68-71.
77. GRACE Investigators Rationale and desing of the GRACE (Global Registry of Acute Coronary Events) project a multinational registry of patients hospitalized with acute coronary syndromes. Am Heart J. 2001;141:190-9.
78. Birkhead JS, Walker L, Pearson M, Weston C. Cunningham AD, Rickards AF. Improving care for patients with acute coronary syndromes: initial results from the National Audit of Myocardial infarction Project (MINAP). Heart. 2004;90:1004-9.
79. Haidi D, Behar S, Boyko V, Danchin N, Bassand JP, Battler A. Cardiac biomarkers and acute coronary syndromes – The Euro Heart Survey of Acute Coronary Syndromes Experience. Eur Heart J. 2003;24:1189-94.
80. Prado E. Síndrome Coronario Agudo en el Centro Diagnóstico Fabricio Ojeda año 2005-2006. Trabajo de Maestría. Estado Anzoátegui. Venezuela. 2008.
81. Hochmanm JS, McCabe CH, Stone PH. For the TIMI investigators: Outcome and profile of women and men presenting with acute coronary syndromes: A report from TIMI IIIB. J Am Coll Cardiol. 1997;30:141.
82. Scirica BM, Moliterno DJ, Every NR. The GUARANTEE Investigators: Differences between men and women in the management of unstable angina pectoris (the GUARANTEE Registry). Am J Cardiol. 1999;84:1145.
83. Hochmanm JS, Tamis JE, Thompson TD. Sex, clinical presentation, and outcome in patients with acute coronary syndromes. Global Use of Strategies to Open Occluded Coronaries Arteries in Acute Coronary Syndromes IIb Investigators. N Engl J Med. 1999;341:226.
84. Stone PH, Raabe DS, Jaffe AS, Gustafson N, Muller JE, Turi ZG, et al. Prognostic significance of location and type of myocardial infarction: independent adverse outcome associated with anterior location. J Am Coll Cardiol. 1988;11:453-463.
85. Behar S, Rabinowitz B, Zion M, Reicher – Reiss H,Kaplinsky E, Abinader E. Inmediate and long-term prognostic significance of a first anterior versus first inferior wall Q-wave acute myocardial infarction. Am J Cardiol. 1993;72:1366-1370.
86. García Díaz, F, Sánchez JJ, Frías Ochoa YJ, López-Cuervo JF. El electrocardiograma en la estimación inicial del pronóstico de pacientes con infarto agudo de miocardio. Med Intensiva. 2000;24:220-229.
87. Bosch X, Sambola A, Arós F, López-Bescós L, Mancisidor X, Claramonte R. Utilización de trombolisis en los pacientes con infarto agudo de miocardio en España: Observaciones del estudio PRIAMHO. Rev Esp Cardiol. 2000;53:490-501.
88. Katritsis D, Karvouni E, Webb-Peploe MM. Repefusion in acute myocardial infraction. Current concepts. Prog cardiovas Dis. 2003;45:481-96.
89. Gruppo Italiano per lo Studio della Streptochinasi nell’Infarto Miocardico (GISSI). Effectiveness of intravenous thrombolytic treatment in acute myocardial infarction. Lancet. 1986;1:397-402.
90. ISIS-2 (Second International Study of Infarct Survival) Collaborative Group. Randomised trial of intravenous streptokinase, oral aspirin, both, or neither among 17,187 cases of suspected acute myocardial infarction: ISIS-2. Lancet. 1988;2:349-60.
91. Rawlws J. GREAT: 10 year survival of patients with suspected acute myocardial infarction in a randomised comparison of prehospital and hospital thrombolysis. Heart. 2003;89(5):563-4.
92. Steg PG, Bonnefoy E, Chabaud S, Lapostolle F, Dubien PY, Cristofini P, et al.; for the Comparison of Angioplasty and Prehospital Thrombolysis In acute Myocardial infarction (CAPTIM) Investigators*Impact of Time to Treatment on Mortality After Prehospital Fibrinolysis or Primary Angioplasty. Data From the CAPTIM Randomized Clinical Trial Circulation. 2003;108:2851-2856.
93. Eagle KA, Goodman SG, Avezun A. Practice variation and missed opportunities for reperfution in ST-segment-elevation myocardial infarction: Findings form the Global Registry of Acute Coronary Events (GRACE). Lancet. 2002; 359:373-392.
94. Bosh X, Bórquez E, Verbal F, Sanchís J. Tratamiento de la insuficiencia cardiaca en la fase aguda del infarto de miocardio. Rev Esp Cardiol (supl). 2006;6:15B-30B.
95. Bueno H, Bardají A, Fernández-Ortiz A, Martí H y Heras M. (en nombre de los investigadores del Estudio DESCARTES: Manejo del síndrome coronario agudo sin elevación del segmento ST en España. Estudio DESCARTES (Descripción del Estado de los Síndromes Coronarios Agudos en un Registro Temporal Español) Rev Esp Cardiol. 2005;58:244–252.
96. Killip T, Kimball J. Treatment myocardial infarction in a coronary care unit. A two years experience with 250 patients. Am J Cardiol. 1967;20:457-64.
97. Pfeffer M, McMurray J, Velázquez E, Rouleau J, Kober L, Maggioni. Valsartan, captopril, or both in myocardial infarction complicated by heart failure, left ventricular dysfunction, or both. N Engl J Med. 2003;349:1893-906.
98. Goldberg RJ, Gore JM, Thompson CA, Gurwitz JH. Recent magnitude of and temporal trends (1994–1997) in the incidence and hospital death rates of cardiogenic shock complicating acute myocardial infarction: the second national registry of myocardial infarction. Am Heart. 2001;141:65–72.
99. Worner F. Viles D, Diez-Aja S. Epidemilogía y pronóstico de la insuficiencia cardiaca postinfarto. Rev Esp Cardiol. 2006;6:3B-14B.
100. Fincke, R, Hochman, JS, Lowe, AM, et al. Cardiac power is the strongest hemodynamic correlate of mortality incardiogenic shock: a report from the SHOCK trial registry. J Am Coll Cardiol. 2004;44:340.
101. Picard, MH, Davidoff, R, Sleeper, LA, et al. Echocardiographic predictors of survival and response to early revascularization cardiogenic shock. Circulation. 2003;107:279.
102. Arós F, Cuñat J, Loma-Osorio A, Torrado E, Bosch X, Rodríguez JJ, et al. PRIAMHO II Study. Tratamiento del infarto agudo de miocardio en España en el año 2000. El estudio PRIAMHO II. Rev Esp Cardiol. 2003;56:1165-73.
103. Bodí V, Sanchis J, Llácer A, Fácila L, Núñez L, Pellicer M, et al. Indicadores pronósticos del síndrome coronario agudo sin elevación del segmento ST Rev Esp Cardiol. 2003;56:857– 864.
104. Cequier A, Bueno H, Augé JM, Bardají A, Fernández-Ortiz A, Heras M. Características y mortalidad del infarto agudo de miocardio tratado con intervencionismo coronario percutáneo primario en España. Resultados del Registro TRIANA 1. Rev Esp Cardiol. 2005;58:341-50.
105. Sanborn, TA, Sleeper, LA, Webb, JG, et al. Correlates of one-year survival inpatients with cardiogenic shock complicating acute myocardial infarction: angiographic findings from the SHOCK trial. J Am Coll Cardiol 2003;42:1373.
Bibliografía Consultada
1. Braunwald E, Libby P, Bonow R, Mann DL, Zipes DP. BRAUNWALD´S HEART DISEASE: a textbook of Cardiovascular Medicine. 8th ed. Philadelphia (USA): Saunders Elsevier; 2007.
2. Canon CP, Braunwald E. Management of Acute Coronary Syndromes. 2a ed. Totowa (NJ): Humana Press; 2003.
3. Fuster V, Walsh RA, O´Rourke RA, Poole-Wilson P. HURST´S The HEART. 12th ed. Deepak Bhatt (NY); 2007.
4. Kaplan NM, Flynn JT. Kaplan´s Clinical Hypertension. 9 th ed. Dallas (USA): Lippincott Williams and Wilkins; 2007.
5. Topol EJ. Acute Coronary Syndromes. 3a ed. NY (USA): Merced Dekker; 2005.
6. Topol EJ, Califf R, Prystowsky E, Thomas J, Tompson P. Textbook of Cardiovascular Medicine. 3a ed. Ohio (NY): Lippincott Williams and Wilkins; 2007.
7. Zipes DP, Libby P, Bonow R, Braunwald E. Brauunwald Tratado de Cardiología. Texto de Medicina Cardiovascular. 7Ş ed. Madrid (Esp): Elsevier; 2006.