El síncope es una situación clínica frecuente en la asistencia extrahospitalaria. Se define como una pérdida de conciencia completa, brusca, breve y transitoria, asociada a una pérdida del tono postural Hemos diseñado un algoritmo que nos ayude a decidir en qué casos estaría indicada la derivación de estos pacientes al hospital y a cuáles podríamos darles el alta en el lugar de asistencia. El estudio del síncope constituye un problema complejo que requiere de una guía clínica que lo racionalice. No hay evidencia de la utilidad diagnóstica de las pruebas de neuroimagen, electroencefalograma o estudios vasculares en los pacientes con síncope, cuando no hay signos de focalidad neurológica.
Revisión del manejo extrahospitalario del síncope
Natividad Berrade Goyena (Médico Servicio de Urgencias de Centro Salud de Sangüesa, Navarra).
MŞ Soledad Contín Pescacen (Médico Servicio de Urgencias de Centro Salud de Sangüesa, Navarra).
Aurora Guillermo Ruberte (Médico Servicio de Urgencias de Centro Salud de Sangüesa, Navarra).
Edurne Morea Colmenares (Enfermera Servicio de Urgencias de Centro Salud de Sangüesa, Navarra)
Sofía Vega García (Enfermera Servicio de Urgencias de Centro Salud de Sangüesa, Navarra).
Eva Arana Alonso (Médico Servicio de Urgencias de Centro Salud de Sangüesa, Navarra).
Palabras clave: Síncope. Extrahospitalario. Diagnóstico
Key words: Syncope. Prehospital assistance. Diagnosis.
RESUMEN
El síncope es una situación clínica frecuente en la asistencia extrahospitalaria. Se define como una pérdida de conciencia completa, brusca, breve y transitoria, asociada a una pérdida del tono postural Hemos diseñado un algoritmo que nos ayude a decidir en qué casos estaría indicada la derivación de estos pacientes al hospital y a cuáles podríamos darles el alta en el lugar de asistencia. El estudio del síncope constituye un problema complejo que requiere de una guía clínica que lo racionalice. No hay evidencia de la utilidad diagnóstica de las pruebas de neuroimagen, electroencefalograma o estudios vasculares en los pacientes con síncope, cuando no hay signos de focalidad neurológica.
ABSTRACT
The syncope is a common pathology in the prehospital assistance.It is defined as a total, sudden, short and transitory lost of conscience, associated to a lost of postural tone. We designed an algorithm which could help us to decide whether patients with syncope should be transported to the hospital or discharged in place with follow-up by the outpatient department. The study of syncope is a complex problem requiring a clinical guide to rationalize it. There is no evidence of the diagnostic usefulness of the neuroimage tests, electroencephalogram or vascular studies in the patients with syncope when there are no signs of neurological focus.
REVISIÓN DEL MANEJO EXTRAHOSPITALARIO DEL SÍNCOPE
1- INTRODUCCIÓN Y CONCEPTOS
Síncope se define como la pérdida brusca de conocimiento y tono muscular, de corta duración (segundos o pocos minutos) con recuperación espontánea sin déficit neurológico y secundaria a una hipoperfusión del sistema nervioso central.
Para la valoración de un paciente con un síncope es preciso un proceso meticuloso de diagnóstico diferencial, dada la gran cantidad de patologías que pueden provocarlo, y la potencial malignidad de alguna de ellas.
El síncope es una patología relativamente frecuente: constituye entre un 3-5% de las atenciones en un servicio de Urgencias hospitalario. En nuestro servicio de Urgencias Rural el número de casos de síncope en el 2ş semestre de 2009 fue de 14 (0.35% del total de urgencias atendidas). Asimismo se estima que aproximadamente un 20% de la población adulta ha sufrido un episodio sincopal al menos una vez en su vida y la prevalencia aumenta con la edad.
Todo esto hace que la protocolización de los pasos diagnósticos a seguir sea fundamental para una rápida y correcta aproximación a su diagnóstico y tratamiento.
2- CLASIFICACIÓN
La pérdida de conciencia incluye un amplio abanico de situaciones. El diagnóstico básico pretende separar dos grandes grupos de problemas: los que conciernen a problemas neurológicos, metabólicos, psicógenos y los que se encuadran dentro de aquellos procesos cuyo síntoma guía es el síncope.
Una vez catalogado el episodio como sincopal el segundo paso se dirige a la identificación de la causa del mismo. Las causas del síncope son numerosas y es prácticamente imposible hacer una lista detallada de todas ellas. Desde un punto de vista etiológico puede clasificarse en origen cardíaco (23%), neuromediado (58%) y desconocido (19%) (Figura 1)
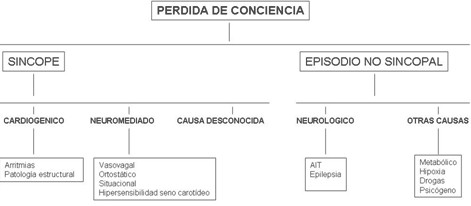
Figura 1.
Los procesos que presentan una pérdida o disminución de la conciencia pero que no se ajustan al concepto de síncope bien por la duración del cuadro o porque tras la recuperación persisten déficits neurológicos, pueden ser de distintos tipos: neurológico (accidente isquémico transitorio, crisis epilépticas) y otras causas (metabólico, hipoxia, drogas y alcohol).
Los síncopes más frecuentes por grupos de edad son:
- Adolescentes y jóvenes: Vasovagal y ortostático
- Adultos: Miccional y tusígeno
- Ancianos: Cardiogénico y seno carotídeo hipersensible
SÍNCOPES MÁS FRECUENTES
A- CAUSAS NEUROMEDIADAS
Ocurren por un fallo en el reflejo de control de la presión arterial y frecuencia cardiaca, de tal manera que cuando se desencadenan producen una caída de la presión y bradicardia, de manera variable según el individuo.
1- Vasovagal, vasodepresor o lipotimia:
Es el más frecuente, especialmente en jóvenes sanos (15-25%). Pueden actuar como causas desencadenantes diferentes factores: ambiente caluroso, bipedestación prolongada, estrés emocional, etc.…
Se produce el síncope en posición erecta, precedido generalmente de síntomas vegetativos (sofoco, náuseas, vómitos, bostezo, molestias abdominales, etc…).
2- Ortostático o postural:
Se produce generalmente al adoptar la bipedestación o pocos minutos después, suele presentar pródromos, aunque también puede ser brusco. Lo suelen presentar el 30-50% de ancianos.
3- Por dolor:
Está en íntima relación con la lipotimia, ya que también se produce por estímulo vagal. Cualquier dolor intenso puede producirlo, pero es muy típico el producido en la neuralgia del glosofaríngeo, que se desencadena al tragar.
4- Tusígeno:
Durante un acceso de tos, sobre todo en EPOC. También puede ser provocado por paroxismo de estornudo o risa.
5- Miccional:
Prácticamente es exclusivo de varones. Es frecuente tras la ingesta de abundantes líquidos con contenido en alcohol, y ocurre durante o inmediatamente después de la micción. El mecanismo sería la hipotensión ortostática sumada a un reflejo vagal por vaciamiento rápido de la vejiga.
6- Hipersensibilidad del seno carotideo:
Puede darse al comprimir el seno carotídeo durante el afeitado, con corbata apretada o con movimientos cefálicos. Un tercio de los ancianos asintomáticos tienen sensibilidad del seno carotídeo.
Se trata de pacientes que presentan respuestas patológicas al comprimir el seno, las cuales pueden estar modificadas por la toma de fármacos, por ejemplo:
a) Fármacos que aumentan la respuesta a la estimulación: digital, cafeína, calcio, nitratos y colinérgicos.
b) Fármacos que la disminuyen: atropina, adrenalina, efedrina y belladona.
Existen tres tipos de respuesta patológica tras la estimulación del seno carotídeo:
- Cardioinhibitoria: se caracteriza por bradicardia extrema o asistolia.
- Vasodepresora: hipotensión por vasodilatación esplácnica y muscular.
- Cerebral: Disminución del riego cerebral producida al comprimir la carótida, ya estenosada previamente, dando un cuadro focal.
B- CAUSAS CARDIOVASCULARES
Tienen origen en patologías del corazón o grandes vasos.
Los síncopes cardíacos son producidos por la hipoperfusión cerebral causada por una disminución brusca del gasto cardíaco, generalmente ocasionada por dos mecanismos:
1- Arrítmico:
Las arritmias tanto bradicardias como taquicardias pueden ser causa de síncope. Suelen producir síncopes muy bruscos sin pródromos, y frecuentemente la arritmia causal es difícil de diagnosticar, ya que suelen ser paroxísticas.
El hecho de que una arritmia determinada pueda producir un síncope se asocia a la existencia de una cardiopatía estructural subyacente, a la postura (más frecuente en bipedestación que en decúbito), a la volemia o a la medicación concomitante.
Las arritmias que más frecuentemente producen síncopes son por este orden:
• Bradicardia sinusal
• Alteraciones avanzadas de la conducción aurículo-ventricular (AV)
• Taquicardias ventriculares sostenidas
• Taquicardias paroxísticas supraventriculares
2- Obstructivo
El síncope puede ser debido a obstrucción al flujo sanguíneo a diferentes niveles:
• En el tracto de salida del ventrículo izquierdo actúan las dos causas obstructivas más frecuentes: la estenosis aórtica y la miocardiopatía hipertrófica obstructiva.
• A nivel de las válvulas auriculoventriculares actuarían los mixomas.
• A nivel de las arterias pulmonares un tromboembolismo pulmonar o un reestenosis pulmonar grave.
3- ACTUACIÓN EXTRAHOSPITALARIA
La evaluación inicial del paciente con síncope se realiza habitualmente en los servicios de Urgencias extrahospitalarias.
Un diagnóstico correcto requiere: una historia clínica cuidadosa, un examen físico sistemático, y la realización de un electrocardiograma (ECG) estándar de doce derivaciones.
La realización o no de otras pruebas complementarias para diagnóstico y la decisión de derivar al paciente para ingreso hospitalario se derivan del resultado de esta evaluación inicial.
Con estas tres sencillas exploraciones se llega al diagnóstico en más del 50% de los casos.
HISTORIA CLÍNICA
Para llevar a cabo una correcta y útil anamnesis es imprescindible ser sistemático y cuidadoso en la recogida de datos, interrogando al paciente, pero sin olvidar a los testigos del episodio y a quien nos trae al paciente.
1- Pérdida de conciencia:
Determinar si la pérdida de conciencia y de tono postural ha existido realmente o en apariencia.
2- Antecedentes personales y familiares de interés:
• Edad y sexo.
• Factores de riesgo cardiovascular
• Enfermedades previas. Comorbilidad cardiaca, endocrina o neurológica.
• Medicación concomitante.
• Antecedentes familiares de muerte súbita.
3- Descripción del episodio:
• Existencia o no de pródromos (mareo, sudoración, nauseas...)
• Circunstancias en que ocurre: dolor, ejercicio, micción, deglución, determinados movimientos o cambios posturales.
• Síntomas acompañantes: dolor torácico, disnea, relajación de esfínteres, movimientos tónicos, mordedura de lengua, focalidad neurológica…
• Duración de la pérdida de conciencia
• Episodio único o recurrente.
4- Recuperación:
Rápida o con síntomas posteriores: confusión, cefalea, focalidad neurológica.
De la historia clínica se extraen datos que ya sugieren la causa de la pérdida de conciencia (tabla 1).
Tabla 1: Datos de la historia clínica que sugieren la causa del sincope
• Tras tiempo de pie: Ortostático o vasovagal
• Al incorporarse: Ortostático
• En cuarto de baño: Miccional o defecatorio
• Después del ejercicio: Vasovagal
• Durante el ejercicio: Cardiogénico
• Con el giro del cuello, al afeitarse: Hipersensibilidad del seno carotídeo
• Con el movimiento del brazo: Robo de la subclavia
• Asociado con vértigo, disartria y diplopia: isquemia vertebrobasilar
• Tras un tiempo de la toma de la medicación: Inducido por fármacos
• Sofoco, calor, náuseas y vómitos: Vasovagal
• Con dolor de garganta: Neuralgia del glosofaríngeo
• Precedido de palpitaciones: Taquiarrítmico.
• En posición supina: Cardiogénico
Historia natural del síncope:
El inicio es brusco, en algunas ocasiones puede haber síntomas prodrómicos como sensación nauseosa, sudoración o palidez y se sigue de una pérdida de tono postural y del nivel de conciencia.
La apariencia del paciente en ese momento es fláccida, con palidez, sudoración fría, sin respuesta a estímulos, pupilas midriáticas y arreactivas, respiración débil, pulso filiforme y frecuentemente tensión arterial indetectable.
Se sigue de una recuperación rápida, con amnesia del episodio, aunque no es infrecuente en personas de edad avanzada unos minutos de confusión postsincopal.
Una consecuencia potencialmente grave de los síncopes son los traumatismos asociados en aquellos que no se acompañan de pródromos o estos son tan breves que no dan tiempo al paciente de adoptar la posición de decúbito.
EXPLORACIÓN FÍSICA
Se debe llevar a cabo una exploración física sistemática y minuciosa, buscando datos que conjugados con la información obtenida en la historia clínica nos ayuden a orientar el diagnóstico y detectar datos de alarma, tanto para una actuación terapéutica inmediata como para ampliar el estudio con pruebas complementarias más dirigidas.
1- Constantes vitales: Tensión arterial y su respuesta al ortostatismo, frecuencia cardiaca, pulsos periféricos, frecuencia respiratoria, temperatura.
2- Situación general del paciente:
• Grado de orientación
• Coloración y estado de hidratación
• Examen neurológico
• Valoración cardiológica: soplos, alteraciones en el pulso, auscultación de roces, 3ş y 4ş tonos cardiacos…
• Auscultación pulmonar: asimetrías y ruidos patológicos
• Abdomen : masas pulsátiles
• Extremidades: pulsos periféricos, edemas. Signos de trombosis venosas profundas.
ELECTROCARDIOGRAMA
Es la única prueba considerada imprescindible en la valoración inicial. Aunque solamente proporciona el diagnóstico etiológico en menos del 5% de los casos, se encuentran anormalidades en aproximadamente el 50% de los pacientes evaluados, que ayudan a detectar datos de alarma que nos ponen en la pista de síncopes de causa cardiaca.
1- Hallazgos en el ECG diagnósticos de síncope cardiogénico:
• Bradicardia sinusal a menos de 40 lpm de frecuencia o pausas sinusales mayores de 3 segundos o bloqueo sinoauricular repetitivo.
• Bloqueo auriculoventricular de 2ş grado tipo 2 o de 3ş grado.
• Bloqueo de rama izquierda y derecha alternantes.
• Taquicardia ventricular.
• Taquicardia supraventricular con frecuencia ventricular rápida.
• Disfunción de marcapasos con pausas.
2- Hallazgos en el ECG compatibles con síncope cardiogénico:
• Bloqueo bifascicular.
• Alteración en la conducción intraventricular: complejo QRS > 120 milisegundos.
• Bloqueo auriculoventricular de 2ş grado Mobitz 1 (tipo Wenckebach).
• Bradicardia sinusal asintomática (<50 lpm), bloqueo sinoauricular o pausas sinusales mayores de 3 segundos en ausencia de medicación cronotrópica negativa.
• Preexcitación (intervalo PR corto y onda delta).
• Intervalo QT prolongado.
• Patrón sugestivo de Síndrome de Brugada (bloqueo de rama derecha con elevación de ST en derivaciones V1 a V3).
• Ondas T negativas en derivaciones precordiales derechas con ondas épsilon y potenciales tardíos sugestivos de displasia arritmogénica de ventrículo derecho.
• Ondas Q de necrosis transmural.
Un porcentaje importante de síncopes es diagnosticado mediante estas tres medidas: anamnesis, exploración física y ECG.
1- SÍNCOPE VASOVAGAL: Si los acontecimientos precipitantes como dolor, miedo, estar de pie un tiempo prolongado… se asocian con los síntomas prodrómicos típicos.
2- SÍNCOPE SITUACIONAL: Si sucede durante o inmediatamente tras los actos de la micción, defecación, deglución.
3- SÍNCOPE ORTOSTÁTICO: Cuando existe documentación de una caída significativa de la tensión arterial (TA) con el ortostatismo (mayor o igual a 20 mm Hg en tensión arterial sistólica o > o igual a 10 mmHg en tensión arterial diastólica) o síntomas de hipoperfusión cerebral.
4- SÍNCOPE RELACIONADO CON ISQUEMIA CARDIACA: si se documenta isquemia cardiaca en el electrocardiograma (ECG).
5- SÍNCOPE ARRÍTMICO: se confirma cuando en el electrocardiograma (ECG) existe una arritmia diagnóstica
PRUEBAS COMPLEMENTARIAS
En el contexto de la urgencia y para el grupo de pacientes que quedan sin diagnosticar tras la evaluación inicial, se pueden realizar pruebas complementarias que ayuden a perfilar el diagnóstico, aunque ninguna se recomienda de rutina, y siempre han de ser guiadas por la sospecha clínica.
1- ANALÍTICA de sangre básica
2- RADIOGRAFÍA de tórax
3- PRUEBAS DE PROVOCACIÓN:
Si existe duda de cómo se ha podido producir el síncope, podemos recurrir a una serie de pruebas de provocación, que sirven para intentar reproducirlo en nuestra presencia. Siempre se han de realizar previa monitorización del paciente y tras descartar otras patologías graves.
Son las siguientes:
1- Ortostatismo: Se toma la tensión arterial en decúbito y tras permanecer 3 minutos en bipedestación. Es significativo cualquier descenso de la tensión arterial sistólica mayor de 20 mmHg.
2- Maniobra de Valsalva: Produce hipotensión y taquicardia compensadora durante la fase de presión y puede reproducir el síncope si ha sido provocado por la micción o la defecación.
3- Taquipnea forzada: Durante 1 o 2 minutos. Disminuye discretamente la tensión arterial y puede producir un síncope por hiperventilación, disminuye el 40% de la perfusión cerebral.
4- Masaje del seno carotídeo: Recomendado en la evaluación inicial de pacientes mayores de 40 años con síncope de causa desconocida.
Tras tomar la tensión arterial y monitorizar al paciente, se da masaje primero en la carótida derecha y después en la izquierda. Se considera positivo cuando provoca una asistolia de más de 3 segundos (efecto cardioinhibidor) o una disminución de la tensión arterial mayor de 50 mmHg o de 30 mmHg con síntomas (efecto vasodepresor).
Está contraindicada en la enfermedad cerebrovascular y en la enfermedad del nodo sinusal.
4- ECOCARDIOGRAMA:
Se realiza únicamente si se sospecha enfermedad cardiaca. Los hallazgos de la Ecocardiografía son solamente diagnósticos en la Estenosis Aórtica grave y en el mixoma auricular. No obstante, los datos pueden orientar especialmente a la hora de estratificar el riesgo y solicitar nuevas pruebas más invasivas.
5- PRUEBA DE BASCULACIÓN (TILT TEST):
Reproducir la inadecuada respuesta del sistema autonómico a los cambios posturales y a la vasodilatación.
Se utiliza en pacientes con síncope de origen desconocido, sin cardiopatía estructural o con cardiopatía que no es desencadenante del síncope, para descartar causas neuromediadas.
6- HOLTER:
Excluir causa arrítmica como origen del síncope buscando correlación entre síntomas y alteración del registro.
A pesar de todo, los estudios demuestran que cerca de la tercera parte de los síncopes quedan sin un diagnóstico claro.
En estos pacientes debe descartarse la existencia de una condición no sincopal en primer lugar tal como accidentes isquémicos, convulsiones o patología psiquiátrica.
MANEJO DEL SÍNCOPE EN LA URGENCIA
A la llegada del paciente con pérdida de conciencia transitoria al servicio de Urgencias, lo primero que debemos descartar en la evaluación inicial es que se trate de una emergencia, es decir que la causa amenace potencialmente la vida del paciente:
- Hemorragias exteriorizadas o no
- Hemorragia subaracnoidea
- Tromboembolismo pulmonar hemodinámicamente inestable
- Cardiopatía inestable
Posteriormente con los datos obtenidos se orientará el diagnóstico para la inclusión en algunos de los grupos etiológicos, hecho lo cual se procederá a completar el estudio para planificar el tratamiento específico, que se llevará a cabo durante el ingreso hospitalario o ambulatoriamente si es factible. Habitualmente en Urgencias tan sólo ajustaremos medicación, así como también ofreceremos recomendaciones de hábitos y precauciones.
Queda un alto porcentaje de síncopes que al valorarlos en Urgencias no podemos llegar a una orientación diagnóstica con la evaluación inicial. En estos casos deberemos llevar a cabo una estratificación del riesgo para establecer la necesidad de ampliar estudios, de forma hospitalaria o ambulatoria. (tabla 2).
Tabla 2: Estratificación del riesgo en el sincope (Score OESIL)
Factores (1 punto cada uno)
• Edad superior a 85 años
• Historia de cardiopatía estructural
• Sincope sin pródromos
• ECG anormal
Puntuación - Mortalidad 1 año
• 0 - 0%
• 1 – 0,8%
• 2 – 19,6%
• 3 – 34,7%
• 4 - 57.1%
Colovichi et al. Eur Heart J 2003;24:811-9
Los pacientes de alto riesgo deben ser estudiados de forma reglada, habitualmente hospitalizados (tabla 3).
Los de bajo riesgo serán dados de alta y puesto el episodio en conocimiento de su médico de familia, para seguimiento y ampliación del estudio en caso de recurrencias.
Se está iniciando la creación de Unidades de Síncope para valoración de síncopes de riesgo intermedio, con un periodo de hospitalización limitado, para optimizar el diagnóstico y el plan terapéutico.
Tabla 3: Indicaciones de hospitalización en sincope
• Sincopes de causa cardiovascular
• Sincopes que son causa de emergencia
• Sincopes por hipotensión ortostática intensa
• Sincopes de repetición con importante repercusión en el paciente
• Sincopes con traumatismo secundario importante
• Sincopes en muy ancianos ylo con importante pluripatología, especialmente cardiovascular
• Sincopes con dolor torácico o disnea
• Sincope relacionado con el ejercicio
TRATAMIENTO
El tratamiento de los síncopes debe ser individualizado dependiendo de la etiología, considerando que no todos los pacientes requieren necesariamente tratamiento.
Entre el arsenal terapéutico para el tratamiento de síncopes cardiogénicos podemos recordar la existencia de marcapasos, desfibriladores implantables, ablaciones o fármacos cardioactivos, prescritos según etiología en el ámbito hospitalario.
De la misma forma aquellas patologías no sincopales deben ser tratadas por los respectivos especialistas (crisis convulsivas, isquemia cerebral, trastornos psiquiátricos... etc.).
A nivel extrahospitalario (figura 2) nos centraremos en el tratamiento de los síncopes neuromediados de bajo riesgo: con frecuencia es suficiente explicar al paciente la benignidad del trastorno que padece y enseñarle medidas generales como evitar factores desencadenantes, ayudarle a reconocer síntomas prodrómicos (si los hubiera) y adoptar la posición de decúbito antes del cuadro sincopal para evitar traumatismos.
Una vez resuelta la situación aguda el objetivo del tratamiento es evitar las recidivas. Para ello se recomienda a todos los pacientes seguir unas medidas higiénico-dietéticas:
• Hidratación abundante, suplementos de sal. Ejercicio físico regular.
• Evitar factores desencadenantes.
• Adoptar posición supina en caso de pródromos (evitar traumatismos).
• Ejercicios de contrapresión con brazos y piernas que aumentan el flujo cerebral.
• En el caso de hipotensión ortostática habrá que ajustar dosis o retirar el fármaco causante y evitar cambios posturales bruscos.
Se han intentado tratamientos farmacológicos con betabloqueantes, inhibidores de recaptación de serotonina, fludrocortisona... pero los resultados a largo plazo son desalentadores.
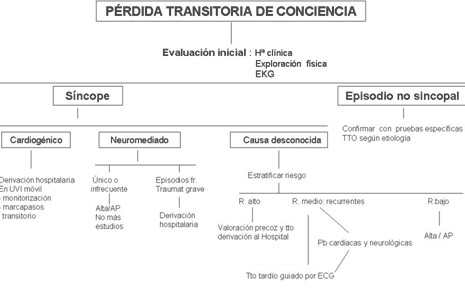
Figura 2 (AP: atención primaria, TTO: tratamiento, fr: frecuentes, R: riesgo, Pb: pruebas)
BIBLIOGRAFÍA:
1- XVII Congreso Nacional SEMES 2005:” Manejo del Síncope en el siglo XXI”: Documento de consenso SEMES y SEC.
2- Moya A, Martín A, GŞ-Civera R, Del Arco C, et al. Clinical Characteristics and diagnostic management of patiens attended because of syncope in Emergency Departments in Spain.Eur Heart J 2005;26(suppl):433-434.
3- Daroff RB, CarlsonMD. Síncope, desvanecimiento, mareo y vértigo. En : Harrison, Principios de Medicina Interna. 16Ş ed. México DF: McGraw Hill Interamericana; 2005. p.145-50.
4- Kapoor WN. Syncope. N England J Med.2000; 343: 1856-62.
5- Kapoor WN. Current evaluation and management of syncope. Circulation. 2002; 106: 1606-9.
6- Martin TP, Hanusa BH, Kapoor WN. Risk stratification of patiens with syncope. Ann Emerg Med. 1997; 29:466-95.
7- Andueza Lillo JA, Urbelz Pérez A, Sevillano Fernández JA, Cano Ballesteros JC. Síncope en Urgencias. Medicine 2007;9(90) :5793-5801.
8- Moya A, et al. Guía de práctica clínica para el Diagnóstico y manejo del síncope. Versión 2009.