Se realizó un estudio observacional de tipo transversal prospectivo con el objetivo de caracterizar el uso de antimicrobianos en el servicio de Terapia Intensiva del Hospital Clínico Quirúrgico Docente ¨Amalia Simoni¨ en el año 2009. La muestra estuvo constituida por los pacientes ingresados (No=315) en dicho servicio con diagnóstico que justificó el uso de antimicrobianos. Se confeccionó una base de datos en el programa Excel donde se realizó revisión, validación y computación de los datos.
Caracterización del uso de antimicrobianos en una unidad de terapia intensiva.
Dra. Marllelys Rodríguez Huguet. Especialista en Medicina Familiar y Medicina Intensiva y Emergencias.
Dra. Rebeca Huguet Sánchez. Especialista en Pediatría.
MSc. Dr. Francisco José Pérez Santos. Especialista en Medicina Familiar y Medicina Interna.
Dra. Johanna Díaz Landeira. Especialista en Medicina Familiar y Cardiología.
MSc. Dr. Alipio Liván Gil Sosa. Especialista en Medicina Interna y Medicina Intensiva y Emergencias.
Dr. Wilfredo Armesto Coll. Especialista en Medicina Familiar y Medicina Interna.
Hospital Clínico Quirúrgico Provincial Docente "Amalia Simoni Argilagos" Camagüey
Resumen
Se realizó un estudio observacional de tipo transversal prospectivo con el objetivo de caracterizar el uso de antimicrobianos en el servicio de Terapia Intensiva del Hospital Clínico Quirúrgico Docente ¨Amalia Simoni¨ en el año 2009. La muestra estuvo constituida por los pacientes ingresados (No=315) en dicho servicio con diagnóstico que justificó el uso de antimicrobianos. Se confeccionó una base de datos en el programa Excel donde se realizó revisión, validación y computación de los datos.
Como medida de resumen se emplearon las frecuencias absolutas, relativas (porcentaje) y tasas. Del total de pacientes estudiados el 59.69% se correspondían con las edades geriátricas y el 57.78% procedían de la sala de observación. Los antimicrobianos más utilizados fueron la Ceftriaxona, coincidiendo en las edades geriátricas (62.25%) (36.43%) (58.37%), siendo esta la más utilizada en las infecciones respiratorias (60.90%) y en las sepsis severas la Vancomicina (44.57%).
Las asociaciones más utilizadas fue cefalosporinas asociadas a los aminoglucósidos (77.93%). Sólo en el 37.46% del total de infecciones se solicitaron estudios microbiológicos, entre estos las secreciones respiratorias (90.12%), el líquido cefalorraquídeo (LCR) (81.80%) y la punta del catéter en tercer lugar (63.50%) fueron los más frecuentes. El Acinetobacter en un 37.89% se aisló en los pacientes con estudio microbiológico. Como conclusión más de la mitad de los pacientes tratados con antimicrobianos lo recibieron sin estudio microbiológico, y el germen más frecuente fue el Actinetobacter en las secreciones.
Palabras clave: Acinobacter Baumanii, antimicrobianos, multiresistencia, cefalosporinas, cuidados críticos, sepsis severa.
Abstract:
Infections at Intensive Care Units (ICU) demand an exceptional anti-infective therapy because of its severity and resistance to first line antibiotics. Intensive care units must implement policies to avoid the selection of multiressistant strains that supersede the efficacy of these antibiotics. An observational study was made in order to evaluate the use of antimicrobial agents at Amalia SImoni Hospital’s ICU during 2009. We evaluated 315 consecutive patients admitted and starting antibiotics therapy in the ICU. Antibiotic usage was standardized by defined daily doses (DDDs). Among these patients 59.69% have more than 65 years old and 57.78% proceeded from the emergency area. The more frequent antibiotic employ was ceftriaxone in geriatric patients and vancomycin in cases with severe sepsis.
The main antibiotic association found was cephalosporim plus aminoglucocid. Acinobacter Baumanii in a 37.89% of the patients was isolated. More than a half of the patients were treated without a microbiological diagnosis.
Key words: Acinobacter Baumanii Intensive care unit; Multiresistance; Antibiotic control, severe sepsis, Multidrug anti-infective regimens
Introducción.
Los antimicrobianos constituyen uno de los hitos más trascendentales no sólo de la historia de la medicina, sino también de la historia de la humanidad. En la actualidad se prescriben en nuestro país entre 75 y 85 millones de envases de especialidades antibióticas y en el ámbito hospitalario, aproximadamente, la tercera parte de los pacientes reciben este tipo de tratamiento. (1-3) Los agentes antimicrobianos no sólo son caros y forman parte destacada del presupuesto de farmacia de los hospitales, sino que además, su consumo está relacionado con la aparición de resistencias bacterianas, lo que constituye un importante problema de salud pública.
En la actualidad el uso indiscriminado de los antimicrobianos constituye un grave problema que aqueja al país, dificultad de la cual no escapan las instituciones de salud de Camagüey, donde se prescriben, en muchas ocasiones los antimicrobianos, sin tener en cuenta la epidemiología y severidad de la sepsis tratada, trayendo consigo nefastas consecuencias para el paciente. En nuestro hospital esto constituye un problema importante en el que se incluyen los servicios de urgencia al usar dosis elevadas y en no pocas ocasiones terapia combinada ante la resistencia de los gérmenes causantes de los distintos procesos infecciosos.
Por la magnitud del problema nos hemos propuesto caracterizar el uso de antimicrobianos en el servicio de Terapia Intensiva del Hospital Clínico Quirúrgico Docente “Amalia Simoni“ en el período de enero a diciembre del 2008, para de esta forma sensibilizar a los profesionales de la salud mediante la continua actualización sobre esta temática, estimular acciones educativas y señalar el camino para un enfoque más racional de la antibiótico terapia y detener este flagelo que ha llegado a convertirse en una epidemia silente para el presente siglo. Con esta justificación decidimos emprender la presente investigación seguros de que nuestros resultados permitirán dar aportes que contribuyan a una mayor adecuación en el uso de los antimicrobianos.
OBJETIVOS
GENERAL:
Caracterizar el uso de antimicrobianos en el servicio de Terapia Intensiva del Hospital Clínico Quirúrgico Docente ¨Amalia Simoni ¨ en el período de Enero - Diciembre del 2009.
ESPECÍFICOS:
1. Identificar el universo de estudio según grupos de edades y lugar de procedencia.
2. Determinar el antimicrobiano utilizado con los grupos de edades.
3. Relacionar el diagnóstico con el antimicrobiano utilizado.
4. Especificar dosis y combinaciones utilizadas.
5. Describir tipos y comportamiento de los estudios microbiológicos y el germen aislado.
DISEÑO METODOLÓGICO:
Se realizó un estudio observacional prospectivo con el objetivo de caracterizar el uso de antimicrobianos en el. Servicio de Terapia Intensiva del Hospital Clínico Quirúrgico Docente “Amalia Simoni” en el período comprendido de Enero a Diciembre del 2009, el universo de estudio estuvo constituido por 530 pacientes ingresados en dicho servicio, a los cuales se les aplico los criterios de inclusión y exclusión quedando una muestra de 315 pacientes con diagnóstico que justificó el uso de antimicrobianos al ingreso y evolución, hasta su egreso.
La fuente primaria de datos fue el registro de infecciones de la sala, para el desarrollo del estudio se utilizaron las historias clínicas de los pacientes, los datos se llevaron a una hoja de vaciado el cual constituyó el registro primario y definitivo de la investigación, los resultados fueron recogidos en una encuesta creada al efecto por criterio de expertos y luego vertidos en cuadros estadísticos de distribución de frecuencia. Se utilizaron como medida de resumen los por cientos.
Se confeccionó una base de datos en el programa Excel donde se realizó revisión, validación y computación de los datos. Como medida de resumen se emplearon las frecuencias absolutas, relativas (porcentaje) y tasas. Los resultados se presentaron en tablas estadísticas.
RESULTADOS Y DISCUSIÓN
En la tabla 1 se determina la edad de los pacientes atendidos en la Unidad de Cuidados Intensivos (UCI) a los cuales se les aplicó la terapia antimicrobiana, comprobándose que el mayor por ciento estuvo comprendido en el grupo de edades mayores de 60 años (59,69%) existiendo una diferencia significativa con los otros grupos, estos resultados se deben a que el mayor número de casos admitidos en el servicio están comprendidos en este rango de edad, por ser el más susceptible a enfermedades que ponen en riesgo su vida, al encontrarse este grupo entre las edades extremas de la vida, necesitando ser ingresados en la Unidad de Cuidados Intensivos y del uso de antimicrobianos, esto coincide con estudios realizados por otros autores (4-8) donde plantean que los pacientes de la tercera edad necesitan más la utilización de terapia intensiva y de los antimicrobianos comparado con otros grupos de edades, Estos, según el estudio de Carratala et al (9), son más ancianos, tienen más comorbilidades, son clasificados como de mayor riesgo y tienen además una mayor proporción de neumococos resistentes a penicilina y macrólidos, por lo que con mayor frecuencia reciben tratamientos inapropiados y, en consecuencia, tienen mayor mortalidad.
En la tabla 2 observamos que el mayor por ciento de los pacientes ingresados en UCI proceden de la sala de observación (57.78%), con una diferencia significativa en relación a la unidad quirúrgica y las salas abiertas con (13.97 y 13.65) respectivamente, Los pacientes que ingresan en UCI pueden arribar directamente de los servicios de urgencias hospitalarios (cuerpo de guardia) a donde pueden llegar de los lugares donde viven o de los servicios de urgencias del nivel primario o remitidos por su médico de familia. Otras vías de ingreso, son los traslados de otras unidades de cuidados intensivos, perteneciente a otros hospitales municipales o los que son trasladados de las salas de hospitalización del mismo hospital. La vía más frecuente de admisión es la de cuerpo de guardia, donde se conoce que las infecciones en el ámbito geriátrico generan gran demanda asistencial y en dependencia de los criterios de gravedad de las mismas, se ingresan o no en la unidad de cuidados intensivos. En Estados Unidos (10) y en Canadá (11) se reporta el ingreso predominante de pacientes geriátricos con neumonías graves, procedentes directamente de la comunidad, en salas de terapias intensiva, estudios realizados en España muestran resultados similares. (12-15)
Con relación al grupo de antimicrobiano y grupo de edades Tabla 3 podemos observar los antimicrobianos más utilizados fueron la Ceftriaxona, Vancomicina y Amikacina, 294, 258 y 144 respectivamente, en el total de pacientes, coincidiendo estos mismos en las edades geriátricas, donde se utilizaron con igual secuencia (62.25%) (36.43%) (58.37%), aunque de forma general fueron los grupos de antimicrobianos más usados en nuestro estudio, la razón del, que todavía hoy, gran uso de estos agentes se debe a que son componentes esenciales en la terapia antibiótica que se instaura para tratar infecciones graves, estos datos recogidos coinciden con estudios realizados en España, (16-20) donde plantean que las cefalosporinas, los amino glucósidos y los glucopéptidos son los antibióticos más usados en las unidades de cuidados intensivos. en cualquier rango de edad pero más frecuentemente en los ancianos. (16,21) Aunque es preocupante que en los pacientes mayores de 60 anos, debido principalmente a una disminución de la función renal y hepáticas, se utilizaron los aminoglucósidos, ya que estos pacientes geriátricos son especialmente sensibles a los daños ototóxicos y nefrotóxicos.
En relación al diagnostico y uso de antimicrobianos (Tabla 4) observamos que el mayor consumo lo ostentan la ceftriaxona, vancomicina y amikacina (294, 238 y 293) respectivamente, siendo la más utilizada en las infecciones respiratorias la Ceftriaxona (60.90%) y en las sepsis severas la Vancomicina (44.57%).En algunos pacientes utilizamos la terapia combinada, fundamentalmente cuando la evolución clínica era desfavorable, teniendo en cuenta el sitio donde probablemente adquirió la infección, el estado inmunológico del paciente, la gravedad de la infección, así como el nivel de sinergismo entre los antibióticos usados.
Es conocido (23-26) que el empleo de los "viejos" antimicrobianos (como las penicilinas) ha disminuido a favor de otros más nuevos, caros y de mayor espectro de acción (como las cefalosporinas), hecho que sin duda está condicionado por la emergencia de nuevos patógenos, la aparición de microorganismos resistentes, la necesidad de disminuir la toxicidad y de mejorar las propiedades farmacocinéticas, y también por la aplicación en ocasiones ciega de «rutinas y protocolos». (26)
La gentamicina y la amikacina fueron los amino glucósidos de mayor consumo, la razón del, que todavía hoy, gran uso de estos agentes potencialmente toxico, se debe a que son componentes esenciales en la terapia antibiótica que se instaura para tratar infecciones graves. A pesar de que muchos de los nuevos antibióticos presentan acción frente a un amplio abanico de microorganismos gram negativos, los aminoglucósidos se utilizan en combinación con estos agentes muchos de los cuales presentan espectros de acción prácticamente superponibles y ninguno de ellos por sí solo es capaz de sustituir a los aminoglucósidos. (22) También en el estudio realizado por Bouza E, Cosin J (21) sobre el uso de antimicrobianos el conjunto de las cefalosporinas ocupan la primera posición. En realidad, el elevado empleo de cefalosporinas de tercera generación es un fenómeno universal, 25-29 ligado al reconocimiento de sus beneficios intrínsecos, su escasa toxicidad y la comodidad de algún preparado de vida media larga. El peligro de su sobre utilización en determinados ambientes nosocomiales reside en la fácil capacidad de inducir multirresistencias bacterianas.
En cuanto al uso de la terapia combinada (Tabla 5) encontramos que fueron las cefalosporinas asociadas a los aminoglucósidos (77.93%) seguidas de un aminoglucósido con un carbapenémico (21.27%), y de una cefalosporinas con un amino glucósido y un Carbapenémico (19.04%), fueron las asociaciones más utilizadas durante el periodo estudiado, al igual ocurre en otros estudios Álvarez Lorena y colaboradores (30) donde plantean que estas combinaciones son utilizadas actualmente en la terapia de infecciones graves. La terapia combinada estará basada siempre en un criterio médico profundo y no será nunca de rutina; su efecto es más amplio sobre todo cuando se trata de infecciones graves. Existen varias razones ampliamente conocidas que justifican administrar antibióticos en forma combinada, producir un efecto bacteriano más amplio y completo cuando se trata sobre todo de una infección grave desconocida y de bacterias que causan infecciones mixtas que exceden el limite antibacteriano de un solo fármaco. (31-33)
En nuestro estudio el mayor consumo lo ostentan las cefalosporinas de tercera generación, seguidas de los amino glucósidos y la vancomicina, lo cual está en relación con los tipos de infección encontrados (en concreto, la ya comentada elevada frecuencia de infecciones respiratorias), el conocimiento empírico de los patógenos causantes de los distintos tipos de infección en nuestro medio y los patrones de sensibilidad habituales para dichos patógenos.
La gentamicina y la amikacina fueron los amino glucósidos de mayor consumo, la razón del, que todavía hoy, gran uso de estos agentes potencialmente toxico, se debe a que son componentes esenciales en la terapia antibiótica que se instaura para tratar infecciones graves. A pesar de que muchos de los nuevos antibióticos presentan acción frente a un amplio abanico de microorganismos gram negativos, los aminoglucósidos se utilizan en combinación con estos agentes muchos de los cuales presentan espectros de acción prácticamente superponibles y ninguno de ellos por sí solo es capaz de sustituir a los aminoglucósidos. (34-37)
En relación con la tabla 6 sobre dosis inicial y reajustada de los antimicrobianos observamos que la amikacina y la ceftriaxona fueron los antimicrobianos a los cuales se le reajusto la dosis, utilizándose la amikacina en 233 pacientes, de ellos el 39,36% a razón de 7.5 miligramos/kg/dia necesitando reajustar la dosis a 36 representando un 40%, y el 46.35% se usó a 10 miligramos/kg/dia realizándose el reajuste de dosis al 68.50%, y la ceftriaxona en 294 pacientes de estos se le administro al 80.27% a razón de 2 gramos cada 12 horas, rejuntándose la dosis en 89 pacientes para un 37.77%, el resto no fue necesario el reajuste de las dosis por filtrado glomerular no alterado, o no presentar elevación de la creatinina sérica y en otro grupo no se realizó este complementario. En los pacientes a los cuales fue necesario reajuste de dosis se hizo en base al Índice de Filtrado Glomerular solamente y de la creatinina por no monitorizar la función hepática diariamente.
Los aminoglucósidos pueden causar nefrotoxicidad, ototoxicidad y bloqueo neuromuscular, y en menor medida exantemas cutáneos, fiebre por antibióticos, depresión medular, anemia hemolítica y antagonismo del factor V de la coagulación. La toxicidad renal ocurre en un 5% a 25% de los pacientes tratados con la pauta convencional. (38-40) La nefrotoxicidad de los aminoglucósidos ha sido revisada por Fisman DN. 41 Todos los aminoglucósidos inducen nefrotoxicidad; el que más la produce es la neomicina y el que menos la estreptomicina. En estudios realizados por Barranco Hernández (42) la tobramicina y la netilmicina se comportan con menos nefrotoxicidad respecto a la gentamicina, nunca con una diferencia clínicamente significativa. La nefrotoxicidad se debe a la inhibición de las fosfolipasas de los lisosomas del túbulo proximal, lo que ocasiona una fosfolipoidosis con posterior disfunción celular, necrosis y pérdida de las enzimas epiteliales. (44) La nefrotoxicidad aparece a los varios días de tratamiento y consiste en una disminución del filtrado glomerular, cursando como fallo renal no oligúrico leve a moderado y en ocasiones grave. Generalmente es reversible, si bien es la primera causa de morbilidad de los aminoglucósidos, con una prolongación de la estancia hospitalaria y un aumento del coste del tratamiento. Los factores que contribuyen a la nefrotoxicidad son la hipotensión, la duración prolongada del tratamiento, una enfermedad hepática asociada, concentraciones séricas elevadas y administración conjunta de fármacos nefrotóxicos, como glucopéptidos, diuréticos, anfotericina B y contrastes radiológicos. (45)
En la tabla 7 nos hace referencia a la realización de cultivos previos al uso de antimicrobianos queremos resaltar el dato de que sólo en el 37.46% del total de infecciones se solicitaron estudios microbiológicos, muy lejos de ser un por ciento ideal, donde, por protocolo está establecido que a todo paciente al cual se le indique antimicrobiano se le realice por lo menos hemocultivo. Estos datos pueden explicarse en primer lugar porque a los pacientes con Infarto Agudo del Miocardio con crepitantes (IAM KK2) se les indica Ceftriaxona (Rocefín) de manera profiláctica por la teoría pulmón húmedo infectado a esos pacientes no se les realiza cultivo porque al ser tratados con antibióticos inmediatamente al ingreso puede conducir a la negativización de los mismos en segundo lugar a los pacientes a los cuales se les implanto un marcapasos con tratamiento antimicrobiano de forma profiláctica, y, en tercer lugar debido a las dificultades de recogida de muestras válidas para estudio microbiológico.
Los gérmenes aislados tampoco son, necesariamente, causales de infección, pues en muchos casos son gérmenes que colonizan, más no infectan al paciente. No obstante, los estudios refieren que la mayoría de infecciones en las UCI se deben a microorganismos que ya colonizaban al enfermo, y alrededor de la mitad de ellos se adquieren durante la hospitalización. (46)
Al observar los resultados de la tabla 8 toma de muestra comprobamos un predominio de los resultados positivos sobre los negativos y entre estos las secreciones respiratorias (90.12%), el líquido cefalorraquídeo (LCR) (81.80%) y la punta del catéter en tercer lugar (63.50%) fueron los más frecuentes, estos datos pueden explicarse por las infecciones nosocomiales asociadas a la ventilación, mereciendo especial atención la ventilación artificial y su duración, porque no solo facilita la contaminación y aspiración pulmonar de microorganismos sino la promoción de secreciones y acumulación de bacterias alrededor del manguito del tubo endotraqueal (coff). La actual epidemia silente de neumonía nosocomial por gérmenes gramnegativos es inherente al “nuevo paciente” endeble y sustentado por el avance tecnológico de la terapia sustitutiva en la UCI. (47) Coincidiendo esto Serrano y colaboradores obtuvieron una positividad del 79% en cultivos de aspirados traqueales en pacientes ingresados en una Unidad de Cuidados Intensivos (48).
Según el American Thoracic Society. Infectious Diseases Society of America (49) en la neumonía asociada al ventilador deben combinarse diversas técnicas y criterios diagnósticos donde el cultivo de las secreciones traqueo bronquiales es uno de los elementos fundamentales a tener en cuenta, (50-51) el líquido cefalorraquídeo (LCR) se le realiza a todo paciente con sospecha de meningoencefalitis procedente de la comunidad.
Las infecciones por catéteres intravasculares. Algunos autores las sitúan como segunda causa de infección nosocomial (52) y esto coincidió con nuestros resultados. La incidencia global de episodios de bacteriemia en las últimas décadas fluctúa entre 10 y 15 por cada 1000 pacientes ingresados en hospitales clínico-quirúrgicos. (53-56)
Representa la principal causa de bacteriemia adquirida en el hospital con una incidencia de al menos 1 episodio cada 100 admisiones y existe una estrecha relación entre aparición - utilización de procederes invasivos, sobre todo en las unidades quirúrgicas y de cuidados especiales.
Se ha descrito en la literatura que si se comparan con los pacientes en otros servicios de un hospital, los de la UCI se infectan de 5 a 6 veces más, y los de las unidades quirúrgicas, el doble de los de las unidades médicas (78).
Además, es sabido que el riesgo de adquirir infección se relaciona muchísimo con el tiempo de estancia hospitalaria, con el motivo de la hospitalización y con la enfermedad subyacente y que los individuos admitidos al hospital con enfermedades fatales tienen una tasa de infección intrahospitalaria de 24% en relación con 2% en casos no fatales. (59-61) El mayor riesgo observado en la UCI, se explica por la mayor ocurrencia de pacientes más vulnerables y más manipulados en tales servicios (80).
Según los tipos de cultivos y gérmenes aislados (Tabla 9) se ubicaron en orden decreciente Acinetobacter ocupa el primer lugar con (37.89%) seguidos de los estafilococos aureus (13.69%) y los neumococos en tercer lugar (9.47%) siendo los más frecuentes en los cultivos de secreciones respiratorias (43.87%) no así los neumococos que aparecen en el liquido cefalorraquídeo (100%) de los casos, por ser germen más frecuente en las infecciones de la comunidad.
Los aislamientos de microorganismos en el medio hospitalario tienen características diferentes de acuerdo al lugar pero los gram negativos ocupan un importante lugar. Álvarez Lerma (55) señala que estos y Estafilococos áureos son los principales agentes patógenos causantes de infecciones graves en los centros médicos de América Latina y que su prevalencia es mayor en las unidades que atienden pacientes graves por tratarse de enfermos debilitados, con enfermedades de base con mayor riesgo de desarrollar infecciones sistémicas graves, sometidos a procederes invasivos y terapias combinadas de amplio espectro (56-59).
Dentro de los gram negativos se encuentra Acinetobacter spp, un bacilo aerobio no fermentador. Los aislamientos habituales de este germen ocurren en diferentes muestras y las infecciones que causa son un verdadero desafío para el personal del equipo de salud del hospital por la gravedad del cuadro clínico, la tendencia creciente de sus aislamientos y el aumento de su resistencia a casi todos los antimicrobianos. (60-62)
En un estudio prospectivo Álvarez Lerma y colaboradores (56) evidencia la presencia de Acinetobacter baumannii en 25 de 27 hospitales estudiados con mayor incidencia en las UCI y presentes en infecciones del tracto respiratorio, herida quirúrgica y tractos urinario.
Los gérmenes aislados tampoco son, necesariamente, causales de infección, pues en muchos casos son gérmenes que colonizan, más no infectan al paciente. No obstante, los estudios refieren que la mayoría de infecciones en las UCIs se deben a microorganismos que ya colonizaban al enfermo, y alrededor de la mitad de ellos se adquieren durante la hospitalización (57,59).
Se ha descrito en la literatura que si se comparan con los pacientes en otros servicios de un hospital, los de la UCI se infectan de 5 a 6 veces más. (88-89) Además, es sabido que el riesgo de adquirir infección se relaciona muchísimo con el tiempo de estancia hospitalaria, con el motivo de la hospitalización y con la enfermedad subyacente y que los individuos admitidos en las UCIs con enfermedades fatales tienen una tasa de infección intrahospitalaria de 24% en relación con 2% en casos no fatales (58,60,61).
El mayor riesgo observado en la UCI, se explica por la mayor ocurrencia de pacientes más vulnerables y más manipulados en tales servicios (62).
CONCLUSIONES
1. Hubo franco predominio de los pacientes mayores de 60 anos y los que procedían de la sala de observación.
2. La Ceftriaxone, Vancomicina y Amikacina fueron los antimicrobianos más indicados en los pacientes así como la combinación entre estos.
3. La sepsis más frecuente fue la respiratoria indicándose la Ceftriaxona en la mayoría de los casos.
4. Sólo se le realizó estudios microbiológicos al 37.46% de los pacientes tratados con antimicrobianos
5. Del total de cultivos microbiológicos realizados la muestra en la cual se encontró el mayor número de resultados positivos fue en la de secreciones respiratorias.
6. El Acinetobacter fue el germen que con más frecuencia se aisló.
Caracterización del uso de antimicrobianos en el servicio de Terapia Intensiva
Cuadro 1: Comportamiento según grupo de edades
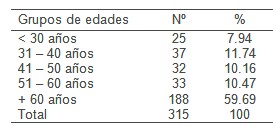
Fuente: Historias clínicas
Cuadro 2: Procedencia de los pacientes.
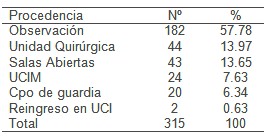
Fuente: Historias Clínicas
TABLA 3. Relación entre grupo de edades y tipo de antimicrobianos utilizados. (N =315)
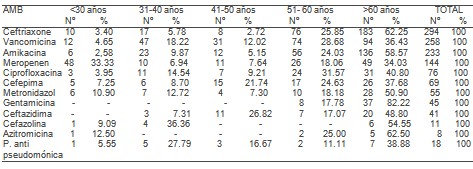
Fuente Libro de infecciones
TABLA 4. Relación diagnóstico y antimicrobiano usado (Nş=315)
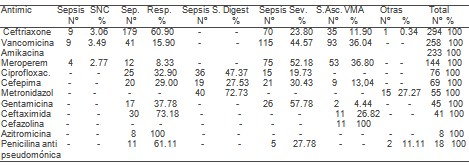
Fuente libro de infecciones
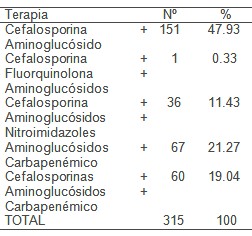
Fuente: Historias clínicas
TABLA 6. Dosis de los antimicrobianos. (Nş=315)
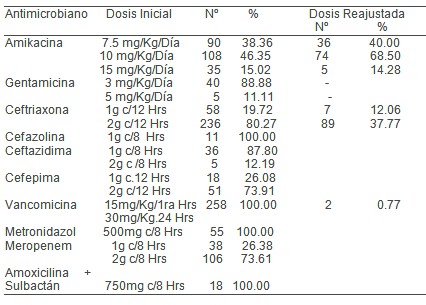
Fuente: Historia Clínica
Cuadro 7. Comportamiento de los cultivos microbiológicos.
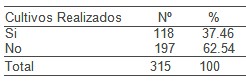
Fuente Historias clínicas
TABLA 8. Positividad de cultivo por muestra.
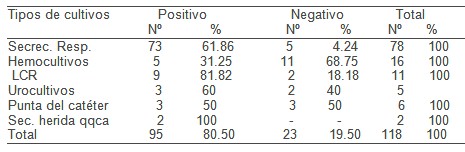
Fuente: Registro de infecciones
REFERENCIAS BIBLIOGRÁFICAS
1. Domínguez Rojas V, Ortega Molina P, Astasio Arbiza P, de Juanes Pardo JR. Farmacovigilancia. Farmacoepidemiología. En: Piédrola Gil. Medicina Preventiva y Salud Pública. 10Ş ED. Barcelona: Masson, 2001. p. 189-98.
2. McElnay JC, Scott MG, Sidara JY, Kearney P. Audit of antimicrobial usage in a medium-sized general hospital over on 11-year period. The impact of antibiotic policies. Pharm World Sci 1995; 17: 7-13.
3. Barberán, J., García Rodríguez, J.A., González, J., Prieto, J. Historia de los antimicrobianos. SCM, Madrid 2003.
4. Shoemaker,W et al : Tex Book of Critical Care. 4 th Edition, Ed Saunders,
5. Toronto 647-558, 2003.
6. Devesa Colina E: Uso de los medicamentos en el anciano. Ed. Científico-Técnica, La Habana, 1998.
7. Corres Sánchez C, Hermosilla Najen. Prescripción de antimicrobianos en adultos. Pharm Can Esp. 2003 ;( 3): 31–47.
8. Mc Cue J. Antibiotic use in the elderly: signes and nonissues. Clin Infect Dis. 1999; 28: 750–2.
9. Carratala J, Mykietiuk A, Fernandez-Sabe N, Suarez C, Dorca J, Verdaguer R, et al. Health care-associated pneumonia requiring hospital admission: epidemiology, antibiotic therapy, and clinical outcomes. Arch Intern Med. 2007; 167:1393-9.
10. Mandell, L.A., Wunderink, R.G., Ansueto, A. y cols. Infectious Diseases Society of America/American Thoracic Society consensus guidelines on the management of community-acquired pneumonia in adults. Clin Infect Dis 2007;
11. Restrepo MI, Mortensen EM, Velez JA, Frei C, Anzueto A. A comparative study of community-acquired pneumonia patients admitted to the ward and the ICU. Chest. 2008; 133:610-7.
12. Yodú Ferral A, Peña Fleites N, Menéndez Sánchez F. Estudios sobre utilización de antimicrobianos en pacientes hospitalizados. Rev. Cubana de Hig Epidemiol. 2003: 38 (2):117-21.
13. Marrie TJ, Shariatzadeh MR. Community-acquired pneumonia requiring admission to an intensive care unit: a descriptive study. Medicine (Baltimore). 2007; 86:103-11.
14. Laguna P, Moya MS, García F, Salgado R, Calabrese S. Utilización de antibióticos en un servicio de urgencias hospitalario. Calidad de prescripción. Rev Clin Esp 1996; 196: 431-436.
15. Martínez DY. El impacto de las neumonías intrahospitalarias en el servicio de medicina del hospital Cayetano Heredia. Enfermedades del tórax 2003; 46(2):98 – 112.
16. Vega JM, Rodríguez C. Guías de buenas prácticas en Geriatría. Neumonía. Tratado de Geriatría para residentes. Madrid: 2006; p. 417 – 428.
17. Cobos García FJ, Caméan Fernández M, Santos Ramos B, Bautista Paloma FJ, Tarín Remohí MJ, Muñoz Muñoz N, et al. Utilización de antimicrobianos en los hospitales públicos de Andalucía: 1995-1996. Farm Hosp (Esp Congr) 1997; 21: 272-82.
18. Grupo de trabajo de la Sociedad Española de Farmacia Hospitalaria. DDDs: resultados del año 1998. Rev. SEFH 2000; 91: 21-9.
19. Bouza E, Cosín J y Grupo Cooperativo para el Estudio de la Infección. Estudio de prevalencia de infección hospitalaria y consumo de antimicrobianos. Med Clin (Barc) 2004; 87: 353-358.
20. Domínguez Rojas V, Ortega Molina P, Astasio Arbiza P, de Juanes Pardo JR. Farmacovigilancia. Farmacoepidemiología. En: Piédrola Gil. Medicina Preventiva y Salud Pública. 10Ş ED. Barcelona: Masson, 2001. p. 189-98.
21. Ibrahim, E.H., Sherman, G., Ward, S., Fraser, V.J., Kollef, H.K. The influence of inadequate antimicrobial treatment of bloodstream infections on patient in the ICU setting. Chest 2000; 118: 146-155.
22. Ibrahim, E.H., Sherman, G., Ward, S., Fraser, V.J., Kollef, H.K. The influence of inadequate antimicrobial treatment of bloodstream infections on patient in the ICU setting. Chest 2000; 118: 146-155.
23. Kang, C.I., Kim, S.H., Park, W.B. y cols. Bloodstream infections caused by antibiotic-resistant gram-negative bacilli: Risk factors for mortality and impact of inappropriate initial antimicrobial therapy on outcome. Antimicrob Agents Chemother 2005; 49: 3980-3981.
24. Álvarez A, Bavestrello L, Labarca J. Tratamiento de la neumonía asociada a ventilación mecánica. Rev Chil Infectol 2001; 18, Supl 2: 58-65.
25. Mandell LA, Wunderink RG, Anzueto A, Bartlett JG, Campbell GD, Dean NC, et al. Infectious Diseases Society of America/American Thoracic Society consensus guidelines on the management of community-acquired pneumonia in adults. Clin Infect Dis. 2007;44 Suppl 2:S27-72.
26. Bodi M, Rodriguez A, Sole-Violan J, Gilavert MC, Garnacho J, Blanquer J, et al. Antibiotic prescription for community-acquired pneumonia in the intensive care unit: impact of adherence to Infectious Diseases Society of America guidelines on survival. Clin Infect Dis. 2005;41:1709-16.
27. Alvarez Lerma F, Palomar M, Grau S. Management of antimicrobial use in the Intensive Care Unit. Drugs 2001; 763-775.
28. Shorr AF, Bodi M, Rodriguez A, Sole-Violan J, Garnacho-Montero J, Rello J. Impact of antibiotic guideline compliance on duration of mechanical ventilation in critically ill patients with community-acquired pneumonia. Chest. 2006;130:93-100.
29. Singh N, Yu VL. Rational empiric antibiotic prescription in the ICU. Chest 2000; 117: 1496-1499.
30. Hoffken, G., Niederman, M.S. Nosocomial pneumonia: The importance of a de-escalation strategy for antibiotic treatment of pneumonia in the ICU. Chest 2002; 122: 2183-2196.
31. García San Miguel J, Trilla García A. Agentes Antimicrobianos. En: Farreras Rozman 13ra ed. Sección 17. Parte I. CD – R. 2000.
32. 65. Marín M. Antibióticos betalactámicos. Enferm Infecc Microbiol Clin. 2003; 21:42-55.
33. Alvarez Lerma F, Palomar M. Decálogo de la utilización de antibióticos. Med Intensiva 2000; 24: 69-77.
34. Kasiakou, S.K., Lawrence, K.R., Choulis, N., Falagas, M.E. Continuous versus intermittent intravenous administration of antibacterials with time dependent action: A systematic review of pharmacokinetic and pharmacodynamic parameters. Drugs 2005; 65: 2499- 2511.
35. Yodú Ferral A, Peña Fleites N, Menéndez Sánchez F. Estudios sobre utilización de antimicrobianos en pacientes hospitalizados. Rev. Cubana de Hig Epidemiol. 2003: 38 (2):117-21.
36. Mortensen EM, Restrepo MI, Anzueto A, Pugh JA. Antibiotic therapy and 48-hour mortality for patients with pneumonia. Am J Med. 2006;119: 859-64.
37. Calzada SR, Tomas RM, Romero MJ, Moragon EM, Cataluna JJ, Villanueva RM. Empiric treatment in hospitalized community-acquired pneumonia. Impact on mortality, length of stay and re-admission. Respir Med. 2007;101:1909-15.
38. Fisman D N, Kaye K M. Once-daily dosing of aminoglycoside antibiotics. Inf Dis Clin North Am 2000; 14: 475-87.
39. Barranco Hernández E. Aminoglucósidos. Acta Médica. 2004; 8(1): 48–53.
40. Urrutia Mora O, Fernández Reverón F, Alonso González E, Francisco Pérez JC, Pérez Moure RF y López Hernández J. Comportamiento de la resistencia antibiótica en una Unidad de Cuidados Intensivos Pediátricos. Rev Cub Med Int Emerg2003;2:17-25.
41. Wisplinghoff H, Edmond MB, Pfaller MA, et al. Nosocomial bloodstream infections caused by Acinetobacter species in United States Hospitals: Clinical features, molecular epidemiology and antimicrobial susceptibility. Clin Infec Dis 2000;31: 690-7.
42. Humar A, Ostromecki A, Direnfeld J, Marshall JC, Lazr N, Houston PC, Bolteau P, Conly JM. Prospective randomized trial of 10% povidone-iodine versus 0.5% tincture of chlorhexidine as cutaneous antisepsis for prevention of central venous catheter infection. Clin Infec Dis 2000;31: 1001-7.
43. Serrano N, Gunning K. Interés y aplicación de los scores pronósticos en UCI. En: Manual de Medicina Intensiva. 2da Edición. Madrid. Editorial Harcourt, 2001:614-617.
44. American Thoracic Society. Infectious Diseases Society of America. Guidelines for the management of adults with hospital-acquired, ventilator-associated, and healthcare-associated pneumonia. Am J Respir Crit Care Med 2005; 171: 388-416.
45. Marrie TJ, Shariatzadeh MR. Community-acquired pneumonia requiring admission to an intensive care unit: a descriptive study. Medicine (Baltimore). 2007;86:103-11.
46. Restrepo MI, Mortensen EM, Velez JA, Frei C, Anzueto A. A comparative study of community-acquired pneumonia patients admitted to the ward and the ICU. Chest. 2008;133:610-7.
47. Park P, Hugh J, Garton L,Kokan MJ, Thompsom G. Risk of infection with prolonged ventricular catheterization. Neurosurgery 2004;55(3):594.
48. Georges H, Leroy O, Guery B, Alfandary S, Beaucaire G. Predispossing factors for nosocomial pneumonia in patients receiving mechanical ventilation and requiring tracheostomy. Chest 2000;118 :767-74.
49. Shorr AF, Wunderink RG. There is no «cap» on the importanceof community-acquired pneumonia in the ICU. Chest. 2008;133:590-2.
50. Larrondo Muguercia H, Crespo Silva A, León Pérez D, Lozano Valdés D, Herrera Torres ML. Comportamiento epidemiológico de la sepsis en una Unidad de Cuidados Críticos.Ciudad de la Habana. 2002. Disponible en CD: ISBN 959-7164-07-8.
51. Alvarez Lerma F. Vigilancia de la infección nosocomial en pacientes críticos: programa ENVIN. REMI 2004;.4 (8). Artículo16.URL en http://remi.uninet.edu
52. Wisplinghoff H, Edmond MB, Pfaller MA, et al. Nosocomial bloodstream infections caused by Acinetobacter species in United States Hospitals: Clinical features, molecular epidemiology and antimicrobial susceptibility. Clin Infec Dis 2000; 31: 690-7.
53. Humar A, Ostromecki A, Direnfeld J, Marshall JC, Lazr N, Houston PC, Bolteau P, Conly JM. Prospective randomized trial of 10% povidone-iodine versus 0.5% tincture of chlorhexidine as cutaneous antisepsis for prevention of central venous catheter infection. Clin Infec Dis 2000;31: 1001-7.
54. Neuhauser M, Weintein RA, Rydman R, Danziger LH.Antibiotic resistance among gram- negative bacilli inus. intensive care units: implications for fluoroquinoloneuse. JAMA. 2003 ; 289: 885-888.
55. Álvarez Lerma, F., Grau, S., Gracia Arnillas, M.P. Gram-positive cocci infections in intensive care: Guide to antibacterial selection. Drugs 2006; 66: 751-768.
56. Gundian González J, Gassiot Nuño C, Pino Alfonso PP, Ramos Gómez MM, Cid Guedes A, Hernandez Pino Y. Tratamiento de la neumonía nosocomial. Acta Medica 2000;9 (1-2):106-1
57. Appleton A. Bacterial resistance. A world wide problem. Clin Lab Intern 2001;25(4):22-3.
58. Rodrígue Bano J, Cisneros JM, Fernández Cuenca F, Ribera A, Vila J, Pascual A, Martinez Martinez L, Pachon J; Grupo de Estudio de Infección Hospitalaria (GEIH). Clinical features and epidemiology of Acinetobacter baumannii colonization and infection in Spanish hospitals. Infect Control Hosp Epidemiol 2004;25 (10):819-24.
59. Abbo A, Navon Venezia S, Hammer Muntz O, Kritchell T, Slegman Igra Y, Carmell Y. Multidrug resistant Acinetobacter baumannii. Emerg Infect Dis 2005;1 (1):22-9.
60. Fridkin S K. Routine cycling of antimicrobial agents as an infection-control measure. Clin Infect Dis 2003; 36: 1438-44.
61. Jesse.B. et al, Libro de Cuidados Intensivos. Vol I, Segunda Edición, ED Mc Graw-Hill Interamericana, México, 37-48,2003.
62. Cordero DM, García AL, Barreal RT, Jiménez J, Rojas N. Comportamiento de la infección nosocomial en las unidades de terapia en un período de 5 años. Rev Cubana Hig Epidemiol 2002;40:79-88.