Concepto, epidemiología, factores de riesgo, diagnóstico y manejo de los diferentes tipos de Accidente Cerebral (AIT, ATI o TIA, ACVA, RIND, ictus), con interesantes imágenes de las pruebas complementarias correspondientes.
Enfermedad cerebrovascular. Diapositivas
Dr. José Luis Villegas Peñaloza.

Resumen:
Concepto, epidemiología, factores de riesgo, diagnóstico y manejo de los diferentes tipos de Accidente Cerebral (AIT, ATI o TIA, ACVA, RIND, ictus), con interesantes imágenes de las pruebas complementarias correspondientes.
Definición de enfermedad cerebrovascular.
La enfermedad cerebro vascular es un grupo de enfermedades que afectan al encéfalo como resultado de un proceso patológico de los vasos sanguíneos y su contenido.
Epidemiologia de la enfermedad cerebrovascular.
·ĀĀĀĀĀĀĀĀ Constituyen la tercera causa de muerte en Cuba.
·ĀĀĀĀĀĀĀĀ Representa la quinta causa de muerte en Venezuela.
·ĀĀĀĀĀĀĀĀ Superada por las enfermedades cardiovasculares y el cáncer.
·ĀĀĀĀĀĀĀĀ Considerada la causa más frecuente de incapacidad neurológica.
·ĀĀĀĀĀĀĀĀ Representan un alto costo para el sistema público de salud en la fase aguda de la enfermedad.

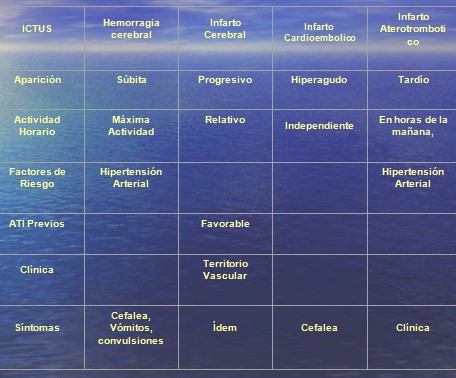
Clasificación
Ā1.- Enfermedad cerebro vascular asintomático
Ā2.- Enfermedad cerebro vascular focal.
ĀĀĀĀĀĀĀĀĀĀĀĀ a).- Ataque transitorio de Isquemia (ATI, TIA o AIT).
ĀĀĀĀĀĀĀĀĀĀĀĀ b).- Ictus (Accidente cerebro vascular).
ĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀ - Infarto Cerebral
ĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀ - Hemorragia Intraparenquimatosa.
ĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀ - Hemorragia Subaracnoidea.
Ā3.- Encefalopatía Hipertensiva.
Ā4.- Demencia Vascular
Anatomía patológica de la enfermedad cerebrovascular.
·ĀĀĀĀĀĀĀĀ Lesión de la pared de los vasos sanguíneos.
·ĀĀĀĀĀĀĀĀ Oclusión de la luz de los vasos por trombos o émbolos.
·ĀĀĀĀĀĀĀĀ Ruptura de los vasos.
·ĀĀĀĀĀĀĀĀ Alteración de la permeabilidad de los vasos.
·ĀĀĀĀĀĀĀĀ Incremento de la viscosidad.
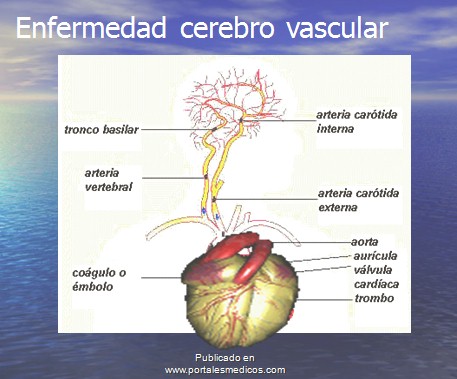
Diagnostico de la enfermedad cerebrovascular.
1.-Pacientes con factores de Riesgo para enfermedad Cerebro vascular.
2.-Pacientes con enfermedad cerebrovascular que todavía no han desarrollado un accidente cerebro vascular.
3.-Diagnostico emergente a la enfermedad.
Factores de riesgo de la enfermedad cerebrovascular
1.- individuales y del estilo de vida
a.- Factores de Riesgo Definidos.
ĀĀĀĀĀĀĀĀĀĀ - Tabaco
ĀĀĀĀĀĀĀĀĀĀ - Alcohol
ĀĀĀĀĀĀĀĀĀĀ - Abuso de drogas y Fármacos
ĀĀĀĀĀĀĀĀĀĀ - Edad
ĀĀĀĀĀĀĀĀĀĀ - Sexo
ĀĀĀĀĀĀĀĀĀĀ - Raza
ĀĀĀĀĀĀĀĀĀĀ - Factores Familiares
b.- Factores de riesgo posible
1.- Anticonceptivos Orales
2.- Dieta
3.- Personalidad
4.- Localización Geográfica
5.- Estación del Año
6.- Clima
7.- Factores socioeconómicos
8.- Inactividad física
9.- Obesidad
10.- Dislipidemia, Mortalidad Materna
2. Marcadores de la enfermedad
a.- Bien definidos.
ĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀ - Hipertensión Arterial (HTA)
ĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀ - Enfermedad Cardiaca
ĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀ - Accidente Cerebral Transitorio
ĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀ - Hematocrito Elevado
ĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀ - Diabetes Mellitus
ĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀ - Fibrinógeno Plasmático elevado
ĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀ - Migraña
b.- Factores de riesgo posible
-ĀĀĀĀĀĀĀĀĀ Hiperuricemia
-ĀĀĀĀĀĀĀĀĀ Hipotiroidismo

Lesiones estructurales asintomáticas detectadas por Examen Físico.
-ĀĀĀĀĀĀĀĀĀ Soplo Carotideo
-ĀĀĀĀĀĀĀĀĀ Embolismo Retiniano
-ĀĀĀĀĀĀĀĀĀ Diferencia de Tensión Arterial
-ĀĀĀĀĀĀĀĀĀ Disminución de la Tensión Ocular
Detección mediante exámenes complementarios
-ĀĀĀĀĀĀĀĀĀ Infarto o hemorragia silente en TAC o RNM.
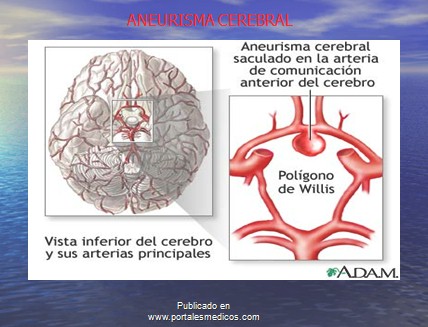
-ĀĀĀĀĀĀĀĀĀ Malformaciones arteriovenosas, aneurismas.
-ĀĀĀĀĀĀĀĀĀ Arterioesclerosis con estenosis arterial
-ĀĀĀĀĀĀĀĀĀ Displasias y disecciones arteriales.
Evaluación clínica integral en la enfermedad cerebrovascular (ECV). Evaluación neurovascular
-ĀĀĀĀĀĀĀĀĀ 1.- Pulsos Carotideos.
-ĀĀĀĀĀĀĀĀĀ 2.- Pulsos Preauriculares y temporales superficiales.
-ĀĀĀĀĀĀĀĀĀ 3.- Examen de los pulsos Radiales.
-ĀĀĀĀĀĀĀĀĀ 4.- Auscultación Cardiaca, y carótida.
-ĀĀĀĀĀĀĀĀĀ 5.- Auscultación de los Globos Oculares.
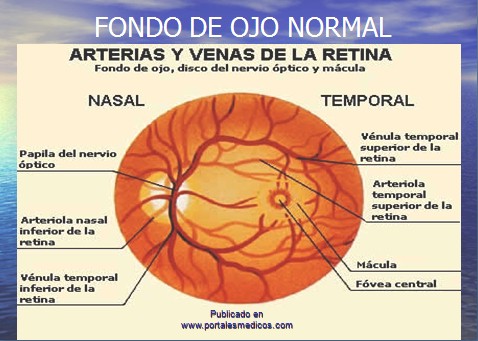
-ĀĀĀĀĀĀĀĀĀ 6.- Fondo de Ojo.
Accidente isquémico transitorio (AIT, ATI o TIA).
Definición: déficit neurológico focal hipoperfusión reversible de una área del encéfalo. La recuperación ocurre en menos de 24 horas. Duración: entre 2 y 15 minutos. El evento se suele deber a un émbolo cardiogénico.
Clínica accidente transitorio (AIT) retiniano.
-ĀĀĀĀĀĀĀĀĀ Ceguera Monoocular Transitoria
-ĀĀĀĀĀĀĀĀĀ Amaurosis fugaz Ipsilateral
-ĀĀĀĀĀĀĀĀĀ Defecto motor o sensitivo, Faciobraquial
-ĀĀĀĀĀĀĀĀĀ Hemianopsia homónima total
-ĀĀĀĀĀĀĀĀĀ Afasia y Disartria
Clínica accidente transitorio (AIT) posterior o vertebrobasilar
-ĀĀĀĀĀĀĀĀĀ Diplopia.
-ĀĀĀĀĀĀĀĀĀ Vertigo.
-ĀĀĀĀĀĀĀĀĀ Disartria, ataxia y hemiparesia.
-ĀĀĀĀĀĀĀĀĀ Hemianestesia de uno o ambos lados.
-ĀĀĀĀĀĀĀĀĀ Ceguera bilateral.
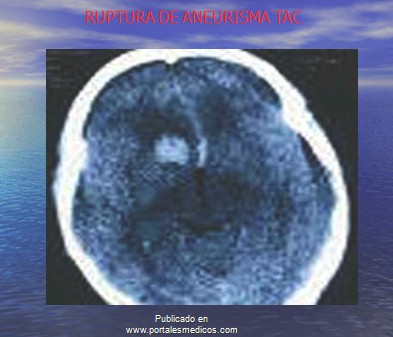
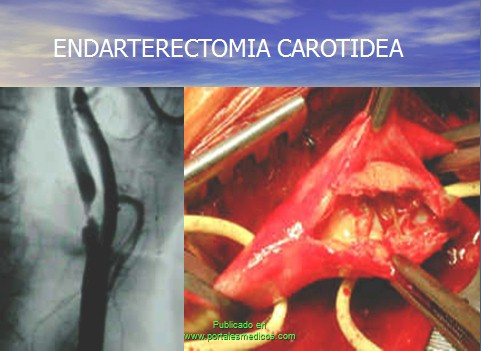
Arteriografía con lesión significativa de arteria carótida interna.
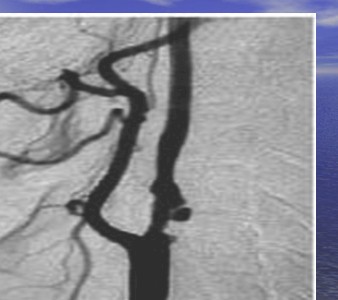
Criterios que no cumplen con ATI (AIT)
1.- Alteración de la consciencia o Sincope
2.- Vértigo o Mareo
3.- Trastornos de la Visión
4.- Actividad Motora Tónico-clónica
5.- Déficits motores o sensitivos
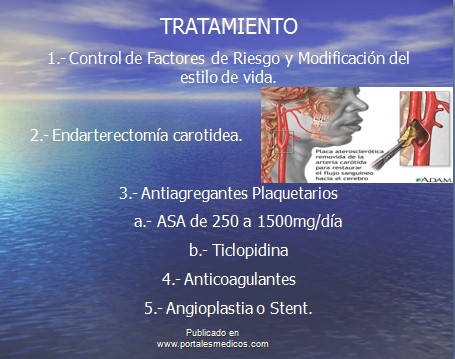
Tratamiento
1.- Control de Factores de Riesgo y Modificación del estilo de vida.
2.- Endarterectomía carotidea.
3.- Antiagregantes Plaquetarios
ĀĀĀ a.- Ácido acetil salicílico (de 250 a 1500 mg/día)
ĀĀĀ b.- Ticlopidina
4.- Anticoagulantes
5.- Angioplastia o Stent.

Ictus cerebral
Definición: el ictus cerebral es un episodio de Disfunción Neurológica aguda de origen vascular con duración súbita de segundos con aparición de signos y síntomas correspondientes a las áreas focales afectadas
Diagnóstico diferencial del ictus cerebral
-ĀĀĀĀĀĀĀĀĀ Crisis epilépticas.
-ĀĀĀĀĀĀĀĀĀ Tumores.
-ĀĀĀĀĀĀĀĀĀ Enfermedad desmielinizante.
-ĀĀĀĀĀĀĀĀĀ Hipoglicemia.
-ĀĀĀĀĀĀĀĀĀ Episodio psicógeno.
Tipos de Ictus cerebral
-ĀĀĀĀĀĀĀĀĀ Isquémico
-ĀĀĀĀĀĀĀĀĀ Hemorrágico
Características clínicas
Tomografía axial computarizada: ictus cerebral. Infarto cerebral
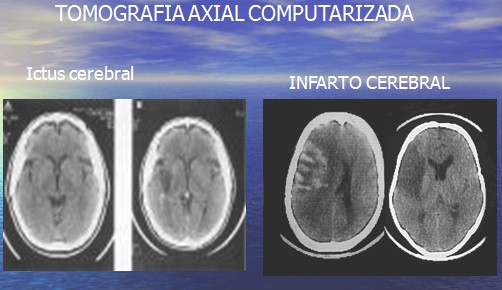
Infarto cerebral
Es el conjunto de manifestaciones clínicas y radiológicas que aparecen a una alteración patológica de un determinado territorio encefálico que determina un déficit de más de 24 horas de duración, expresa necrosis tisular.
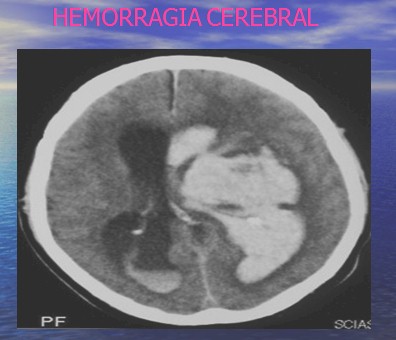
Hemorragia cerebral.
Clasificación
-ĀĀĀĀĀĀĀĀĀ Infarto Cerebral en Evolución
-ĀĀĀĀĀĀĀĀĀ Infarto Cerebral Estabilizado
1.- Infarto Aterotrombótico
2.- Infarto Cardioembólico
3.- Infarto Lacunar
4.- Infarto de Causa Determinada
Implicaciones Terapéuticas y Pronósticas
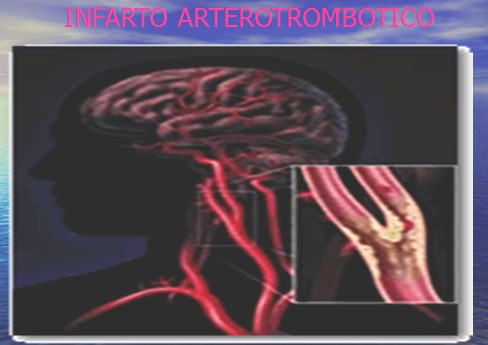
Infarto aterotrombótico
1.- Historia de accidentes cerebrovasculares isquémicos previos
2.- Evolución Progresiva
3.- Comienzo durante el sueño, hipotensión
4.- Evidencia de ateroesclerosis carotidea.
5.- Edad avanzada
6.- Asociada a hipertensión arterial (HTA), diabetes mellitus (DM), tabaquismo e hiperlipidemia
7.- Presencia de soplo en el cuello
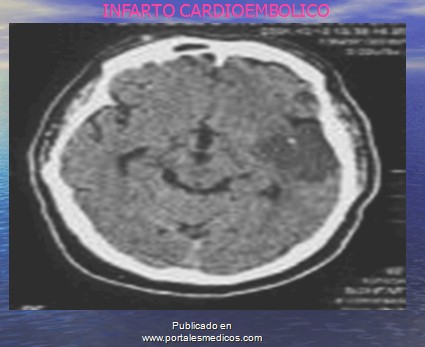
Infarto cardioembólico
1.- Comienzo Súbito sin aviso previo
2.- Máxima Intensidad al Inicio de los Síntomas
3.- Menor de 45 Años
4.- Historia de insuficiencia mitral, prótesis valvular o arritmia cardiaca activa
5.- Enfermedad cardiaca diagnosticada
6.- Clínica de Infarto en más de un territorio
7.- Pérdida de la conciencia transitoria
8.- Presencia de crisis epilépticas
Cardiopatías de alto riesgo
a.- Prótesis valvular mecánica
b.- Estenosis mitral con fibrilación auricular
c.- Fibrilación auricular no aislada
d.- Síndrome de seno enfermo.
Cardiopatías de riesgo medio
a.- Prolapso de la válvula mitral.
b.- Calcificación del anillo mitral.
c.- Turbulencia auricular izquierda.
d.- Aneurisma septal auricular.
Infarto lacunar
1.- Hemiparesia pura, Síndrome sensitivo puro, ataxia, disartria, mano torpe.
2.- Ausencia de disfunción cortical.
3.- Historia de patología mitral, o diabetes mellitus, ausencia de ateromatosis significativa carotidea o causas cardiacas de embolismo.
Fisiopatología de infarto cerebral.
1.- Acidosis láctica.
2.- El Aumento de calcio celular.
3.- Síntesis de oxido Nítrico.
Tratamiento del infarto cerebral.
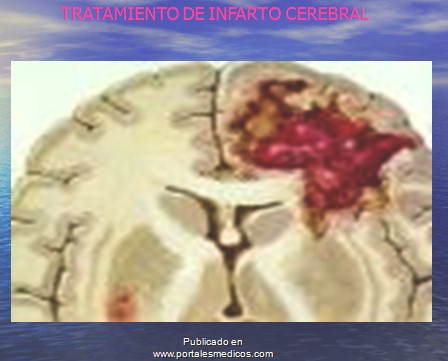
Medidas generales y soporte vital.
-ĀĀĀĀĀĀĀĀĀ Mantener la ventilación.
-ĀĀĀĀĀĀĀĀĀ Mantener vías permeables.
-ĀĀĀĀĀĀĀĀĀ Mantener una correcta oxigenación.
-ĀĀĀĀĀĀĀĀĀ Posición decúbito dorsal 30 a 40 grados.
-ĀĀĀĀĀĀĀĀĀ Fisioterapia respiratoria.
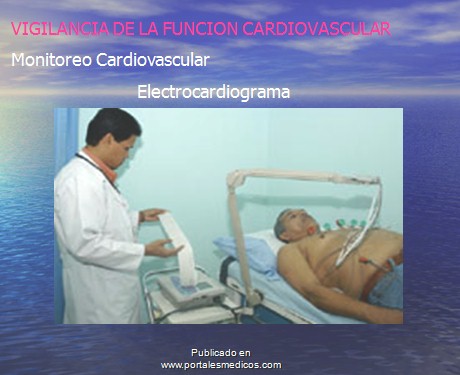
Vigilancia de la función cardiovascular.
-ĀĀĀĀĀĀĀĀĀ Monitoreo (monitorización) cardiovascular.
-ĀĀĀĀĀĀĀĀĀ Electrocardiograma.
Manejo de la tensión arterial.
Inhibidores de la enzima convertidora de angiotensina (IECAs) - enalapril, captopril.
Inhibidores de calcio.- nifedipina.
Labetalol.
Nitroprusiato de sodio.
Balance hidroelectrolítico
Evitar deshidratación. Hidratación horaria.- 2000 ml/24horas con solución 0,9%.
Vitaminas de complejo B y C.
Sulfato de magnesio.
Gluconato de potasio.
Balance nutricional
Calorías nutricionales totales: no mayor de 1.500 calorías.
Hidratación: agua.
Manejo de líquidos ingeridos y excretados.
Ā
Cuidados posturales
Cambios de posición
Decúbito dorsal a 30 o 45%
Movilización pasiva de los miembros.
Uso de vendas antitrombóticas.
Sonda vesical.
Prevención y tratamiento de las complicaciones de la enfermedad cerebrovascular
Posición decúbito dorsal.
Restricción de líquidos.
Evitar soluciones hipoosmolares.
Evitar la hipertermia, hipercapnia e hipoxia.
Tratamiento de infarto en fase aguda
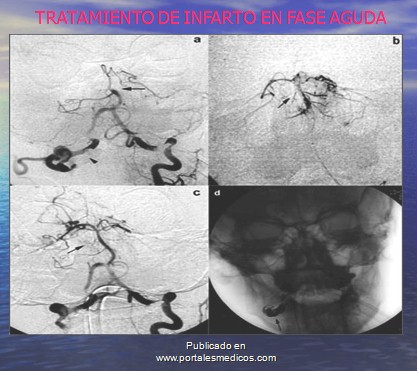
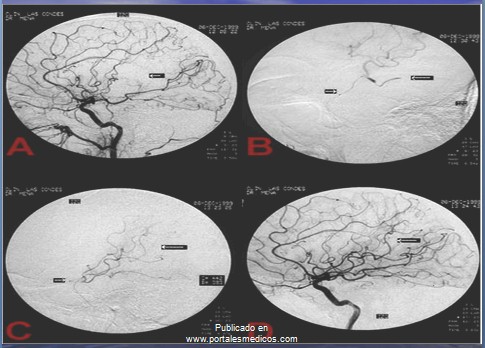
Medidas generales a restablecer el flujo cerebral.
Mantener una buena perfusión cerebral.
Reducir la viscosidad sanguínea.
Eliminar el trombo o progresión.
Medidas para inhibir mediadores del daño.
Control de la acidosis.
Evitar la hipertermia.
Bloquear los canales de calcio.
Inhibir los aminoácidos excitatorios.
Administrar antioxidantes
Eliminación del trombo: antitrombóticos.
Criterios de uso:
-ĀĀĀĀĀĀĀĀĀ Ventana terapéutica: 3 horas.
-ĀĀĀĀĀĀĀĀĀ Estudio de TAC que niegue hemorragia cerebral paciente.
-ĀĀĀĀĀĀĀĀĀ Sin ictus o infarto.
-ĀĀĀĀĀĀĀĀĀ Ausencia de traumatismo.
Tratamiento de antiagregantes plaquetarios.
Aspirina de 1.000 a 1.200 mg/día.
Dipiridamol a 150 mg/dia.
Ticlopidina a 250 mg/24 horas.
Clopidogrel 75 mg od.
Neuroprotectores.
Inhibidores enzimáticos.
Inhibidores de calcio.
Antagonista de los receptores NMDA – TIRIZALT.
Recientemente se han publicado dos estudios, uno de ellos centrado en la neuroprotección con un compuesto denominado NXY-059. Esta sustancia se aplicó en menos de seis horas tras iniciarse los síntomas de accidente cerebrovascular agudo (ACVA), manteniéndola durante 72 horas. 1722 pacientes fueron distribuidos aleatoriamente entre el fármaco y un placebo.
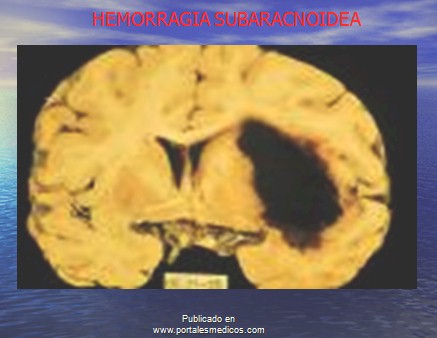
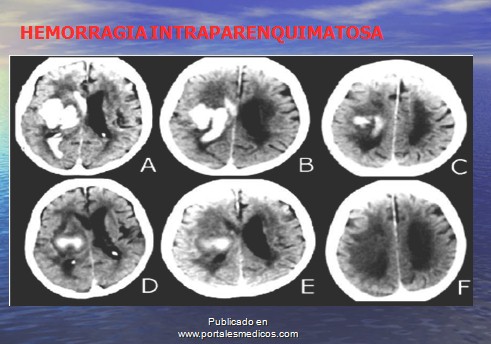
Diferencias entre hemorragia Intraparenquimatosa y subaracnoidea.

Hemorragia Intraparenquimatosa
Ā
Escala pronóstica de la hemorragia subaracnoidea de Botterell
Grado I: Consciente, con o sin signos de hemorragia subaracnoidea (HSA).
Grado II: Somnoliento, sin déficit significativo.
Grado III: Somnolencia, con coágulos intracerebrales y déficit neurológico.
Grado IV: Déficit importante que se deteriora por un gran coágulo intracerebral, o paciente de edad con déficit menor con enfermedad cerebrovascular previa.
Grado V: Moribundo con fallo de centros vitales y rigidez extensora.
Ā