Los procesos periapicales agudos son enfermedades que llevan a los pacientes a la consulta de urgencias de estomatología, por su sintomatología. Se realizó un estudio descriptivo y transversal a 348 pacientes adultos de uno y otro sexo, a los cuales se les diagnosticó al menos una de las enfermedades periapicales agudas en la consulta de urgencias de estomatología en el área de salud del Policlínico Managua, perteneciente al municipio Arroyo Naranjo, Ciudad de
Prevalencia de enfermedades periapicales agudas en el adulto. Policlínico Universitario Managua. Arroyo Naranjo. 2009 Instituto Superior de Ciencias Médicas. Facultad de Estomatología. Ciudad de La Habana.
Dra. Adelys Alonso Valdés. Máster en Atención de Urgencias en Estomatología Residente 2ş año EGI.
Dr. Yassim Águila Nogueira. Máster en Atención de Urgencias en Estomatología Residente 2ş año EGI Profesor Instructor
Dr. Alexander González Mateo. Máster en Salud Bucal Comunitaria. Máster en Atención de Urgencias en Estomatología Profesor Instructor
Palabras clave: procesos periapicales agudos, enfermedades periapicales agudas, absceso periapical agudo, periodontitis apical.
Key Words: periapical acute processes, acute periapical disease, acute periapical abscess.
RESUMEN:
Los procesos periapicales agudos son enfermedades que llevan a los pacientes a la consulta de urgencias de estomatología, por su sintomatología. Se realizó un estudio descriptivo y transversal a 348 pacientes adultos de uno y otro sexo, a los cuales se les diagnosticó al menos una de las enfermedades periapicales agudas en la consulta de urgencias de estomatología en el área de salud del Policlínico Managua, perteneciente al municipio Arroyo Naranjo, Ciudad de La Habana, con el objetivo de determinar la prevalencia de las enfermedades periapicales agudas en este grupo en el período de diciembre 2008 a diciembre 2009.
La recolección de datos se obtuvo a través de la historia clínica y la planilla recolectora de datos. El sexo más afectado fue el masculino, predominando el absceso periapical agudo y como causas más frecuentes se encontraron la caries dental y las restauraciones defectuosas.
ABSTRACT:
Patients with periapical acute processes go to the dentist office very frequently because of the symptoms they suffer. A descriptive and transversal study was developed with 348 adult patients of both sexes. At least, one periapical disease was diagnosed to them at the urgency consultation of dentistry in the health area of Managua Polyclinic, Arroyo Naranjo Municipality, Havana City. The study goal was focused in determining acute periapical disease prevalence of this group from December 2008 to December 2009. Data were collected from clinical history and from a form designed for this purpose. Male sex was more affected and the acute periapical abscess predominated. The most frequent causes were dental caries and defective restorations.
INTRODUCCIÓN
La enfermedad periapical comprende las enfermedades inflamatorias y degenerativas de los tejidos que rodean al diente, principalmente la región apical. La enfermedad pulpar, si no es atendida a tiempo o en forma adecuada, se extiende a lo largo del conducto y llega a los tejidos periapicales a través del foramen. Este proceso puede desarrollarse, de una forma rápida y violenta constituyendo un proceso agudo; o lenta y generalmente asintomática y constituye entonces un proceso crónico quedando como única opción para el tratamiento endodóntico. La Endodoncia es el estudio de la embriología, la histología, la patología y la terapéutica (en sus aspectos profilácticos y curativo) del endodonto y sus relaciones con el periodonto apical siendo este un tratamiento muy antiguo que con los años ha ido evolucionando y perfeccionándose aún más. (1)
En la edad antigua se utilizaban pasta y preparados medicamentosos a la hora de mitigar el dolor dental y desinfectar las cavidades de caries junto al tejido pulpar. En la cultura china eran usados arsénico asociado a "Hovang-Tan" (excrementos de murciélago) en el fondo de las cavidades con el fin de "matar gusanos" que, según ellos, habitaban en el interior de los dientes. Durante la historia muchas personalidades fueron realizando estudios para ir desarrollando aún más la endodoncia, por ejemplo, los egipcios usaban sustancias dentro de la cavidad para aliviar el dolor como la pasta de comino, incienso y cebolla a partes iguales. (2)
En la Grecia clásica Hipócrates practicaba la cauterización introduciendo finas agujas calientes en el interior del diente, así como aceite hirviendo o fomentos de apio y beleño. Ya en la era cristiana, Claudio Galeno observaba cómo trepanando los dientes enfermos e introduciendo posteriormente medicamentos en su interior se conseguía aliviar el dolor.(2)
En la edad moderna Teofosfato Bombarto von Hohenheim, conocido como Paracelso (1493-1541) aumentaba el arsenal farmacéutico, quinina e ipecacuana son dos ejemplos todavía vigentes; del caucho se obtiene la gutapercha. Hasta el siglo XVI los conocimientos endodónticos permanecieron estáticos, hasta que Vesalio Falopio y Eustaquio describieron la anatomía pulpar, aunque siempre referida a la "teoría del gusano" descrita por los chinos. Eustaquio lo hizo con referencia a los dientes permanentes y temporales. En el año 1602, Pieter van Forest (dentista de Leyden), publicó las primeras pautas sobre terapéutica de los conductos radiculares, sugiriendo que el diente tenía que ser trepanado, y llenada la cámara pulpar a continuación con Triaca. (2)
Hasta el siglo XVIII se acumularon conocimientos empíricos. La época científica se inició con Pierre Fauchard, considerado el fundador de la odontología moderna donde muchos científicos realizaron estudios para desarrollar más el tema de la endodoncia. (2)
En 1931 se empiezan a buscar materiales selladores de los conductos que fueran estables, no irritantes y que se adaptasen lo más íntimamente posible a las paredes del conducto a nivel del orificio apical, para conseguir de este modo un perfecto sellado apical, alcanzándose nuevas técnicas, nuevos métodos de evaluación, y selección de materiales, que supusieron un progresivo aumento del porcentaje de éxitos. (2)
Es en los años 50 donde empieza realmente la endodoncia a tomar auge con la contribución de investigadores que, con sus hallazgos en el campo de la microbiología, así como con la aplicación de nuevos fármacos le dieron un vuelco radical a la estomatología. Un salto importante los constituyeron los Rx que mejoró notablemente la calidad del diagnóstico y tratamiento de las patologías periapicales (2,3).
A partir de la década de los años 80, del pasado siglo, ocurre un cambio radical, pues se reconoce que lo principal es la prevención de esta enfermedad, ya que una vez instalada la patología de forma irreversible se hace necesario realizar el tratamiento pulpo-radicular, donde la instrumentación biomecánica de los conductos despeña un papel importante para lograr el éxito del tratamiento, ya que evidenció que es más importante lo que se elimina del conducto que lo que se lleva a su interior. (2,3)
Por todo lo anteriormente dicho es importante destacar que desde épocas tempranas se ha tratado de proteger la pulpa aplicando diferentes medicamentos en la caries profunda. Al diagnosticar y tratar precozmente una caries o un traumatismo, al realizar una preparación cavitaria teniendo en cuenta esta relación dentino-pulpar y al colocar una correcta base intermedia, estamos realizando prevención de las patologías pulpares y periapicales. (4)
La prevención, diagnóstico y tratamiento de las enfermedades del complejo dentino-pulpar y sus manifestaciones periapicales, tienen por objetivo mantener la integridad pulpar y la conservación de los dientes. (5)
Para hacer un buen diagnóstico debemos recoger de forma sistemática una serie de datos y analizarlos; inicialmente debemos realizar a través de la anamnesis una historia médica la cual nos da una visión acerca del cuadro del paciente y su estado general de salud, una historia dental donde averiguaremos antecedentes patológicos y terapéuticos en la boca del paciente, traumatismos dentales, episodios de dolor, tratamientos previos, seguidamente realizamos la evaluación clínica que comienza con la observación del paciente desde que entra a consulta para notar asimetrías faciales, gestos de dolor, miosis o midriasis que pueden indicar miedo, premedicaciones o enfermedades sistémicas; luego se procede al examen intraoral, el clínico debe buscar signos de caries, abrasión dental, dientes con cambio de color, inflamación de los tejidos, fístulas, dientes fracturados, restauraciones defectuosas entre otros, se realizan pruebas como palpación, percusión horizontal y vertical, térmicas, eléctrica, para estimular al diente sospechoso y de esta forma hacer aparecer o intensificar los síntomas, se examinan las estructuras de soporte, y se interpreta la información radiográfica.
Es muy importante averiguar cuál es la razón por la que acude nuestro paciente a consulta, cuando es por dolor demanda una atención profesional inmediata. Un punto muy importante durante la evaluación del paciente es el interrogatorio; en este caso su problema principal es el dolor, entonces debemos preguntar si es capaz de localizarlo, si es en un lugar o varios, desde cuándo duele, cuál ha sido su curso clínico y el modelo temporal de los síntomas, si el dolor es intenso o leve, si es pulsátil o sordo, qué estímulos agravan o alivian el dolor; el clínico debe recordar que las descripciones del paciente deben ser filtradas a través de un gran número de componentes emocionales y psicosociales complejos que afectan no sólo el relato del dolor sino también su percepción.
Cuando hay dolor, y es de origen periapical, este se describe como un dolor que puede ser casi tan intenso como el dolor pulpar y puede persistir durante un período más prolongado de tiempo, las lesiones periapicales que suelen causar molestias son: la periodontitis apical aguda, el absceso apical agudo, la periodontitis apical crónica agudizada. El prefijo agudo se refiere a la gravedad y a la rapidez de la evolución de la lesión.
Ya una vez instaurada la enfermedad periapical el tratamiento será la endodoncia que como habíamos planteado anteriormente incluye el estudio de la biología, patología pulpar y periapical. Clínicamente, sin embargo, el tratamiento endodóntico se traduce como el tratamiento de los conductos radiculares con limas o ensanchadores y la colocación de una obturación radicular, a veces complementado con una cirugía periapical.
Técnicamente, la pulpa vital y las medidas terapéuticas para conservar su vitalidad son parte de la estomatología conservadora e incluyen técnicas especiales en traumatología dental. (6)
En la actualidad la Endodoncia ha alcanzado un mayor desarrollo tecnológico con la aplicación de nuevas técnicas, instrumental y materiales, entre estos se encuentra la instrumentación escalonada con limas más flexibles, los localizadores electrónicos de ápices, la instrumentación mecánica y la gutapercha termoplástico, entre otras.
JUSTIFICACIÓN DEL ESTUDIO
Una de las justificaciones que nos llevó a abordar este tópico fue precisamente el deseo y la necesidad de profundizar el conocimiento de los procedimientos diagnósticos y medidas terapéuticas, concernientes a este tipo de situaciones. La necesidad de atención inmediata que se presenta durante una urgencia endodóntica obliga a llevar a cabo un proceso diagnóstico rápido y efectivo, para lograr así proceder con el tratamiento endodóntico de urgencia más apropiado, que cumpla con su objetivo, es decir, aliviar el dolor; un error en el diagnóstico puede no sólo no aliviar la condición del paciente sino que la agrava.
La inserción de esta investigación dentro del Programa Calidad de Vida permitirá que los resultados del estudio sirvan en el futuro para elaborar estrategias de intervención que destinen recursos y programen acciones para la prevención y curación de las enfermedades periapicales agudas en el adulto.
La cavidad bucal constituye un importante eslabón entre el individuo y el medio ambiente. Con este estudio se pretende mejorar el estado de la salud bucal, con lo que se garantizará el mantenimiento de la armonía, psicológica, social y biológica del individuo.
PROBLEMA DE LA INVESTIGACIÓN
¿La prevalencia de las enfermedades periapicales agudas se incrementará con el transcurso de la edad?
¿En qué grado pudiera influir el sexo con relación a la afectación por enfermedad periapical aguda?
MARCO TEÓRICO
La pulpa normal está formada por tejido conectivo laxo, fibras colágenas reticulares elásticas, fibras nerviosas, abundantes vasos sanguíneos y sustancia intercelular que ocupan la cavidad interior del diente, de paredes rígidas e inextensibles (7).
Anatómicamente está dividida en una pulpa coronaria y una pulpa radicular, conectada con el tejido periapical mediante una amplia variedad de formas de agujero apical en la raíz, el cemento no se mantiene equidistante del foramen en toda la existencia del conducto y el desarrollo radicular suele dar por resultado un sistema de conductos, el cual está formado por uno principal, laterales, recurrentes y el delta apical. El foramen principal a menudo está a un lado de la raíz y no en el ápice y presenta un estrechamiento en esta zona llamada contracción apical. El complejo biológico formado por cemento, periodonto, y hueso alveolar conforman los elementos tisulares de la histología apical y periapical. (8,9).
La necesidad de no dañar esta zona durante la maniobra endodóntica es fundamental, dado que allí reside el potencial reparador anhelado. El cemento radicular y el hueso alveolar producidos por el periodonto desempeñan una función en la cicatrización y reparación cuya importancia no podrá ser igualada por otro material no biológico. (9,10)
La variabilidad en la situación del foramen debe ser tenida en cuenta al determinar la longitud del conducto radicular durante la terapéutica endodóntica, pues una medición basada en la longitud de la raíz y no en la del conducto llevaría la instrumentación y la obturación más allá del foramen apical hacia el tejido periapical. Cualquier remanente de tejido pulpar se deteriorará después de la pérdida de circulación y los productos de descomposición tóxicos podrán entonces filtrarse hacia fuera y causar una inflamación del tejido periapical y una posible reabsorción radicular, la cual se resolverá con aposición de cemento, si se ha resuelto totalmente la infección, o de lo contrario se pondrá en peligro los resultados de un tratamiento endodóntico que pudo haber sido exitoso. (11)
La infección y la inflamación pulpar y de los tejidos periapicales han sido consideradas como extensiones del proceso carioso dental. Esto era una interpretación razonable en vista de la dominación de la caries como una fuente de infección de la sustancia dental. Sin embargo, la infección de la pulpa, la infección periapical y la consiguiente reacción tisular, son probablemente una ocurrencia biológica más antigua y más generalizada que la caries dental. (10,11)
La pulpa reacciona ante mecanismos directos e inmunitarios. Dentro del primer grupo se relacionan los microorganismos que llegan al tejido pulpar, ya sea por caries, traumatismos o factores irritantes (productos bacterianos, bacterias, endotoxinas, etcétera), que al penetrar a través de los túbulos dentinarios, destruyen los odontoblastos y las células subyacentes, y los inmunológicos responden factores del complemento e inmuno-globulinas. Ambos mecanismos desencadenan el proceso inflamatorio conocido como pulpitis. (12)
Los tejidos periapicales, lo contrario del pulpar, presentan condiciones muy satisfactorias que favorecen la reparación de su salud. Todas las lesiones periapicales de origen pulpar, aparentemente son irreversibles sin tratamiento endodóntico. La necrosis del área apical puede ser reversible con el tratamiento, en virtud de posibilitar abundante circulación colateral. (10)
Si la fuente de irritación periapical fuera removida por medio de un buen tratamiento endodóntico, existe potencial para la recuperación apical completa. (7-9)
La región periapical está constituida por estructuras que presentan íntima relación entre sí, tales como el ápice radicular, ligamento periodontal apical y hueso alveolar. Al examinar una radiografía, el estomatólogo debe observar que el ápice del diente presente las siguientes condiciones: (13)
Completamente formado
Incompletamente formado
Afilado
Partido
Reabsorbido
Engrosado (cemento).
A continuación se hace referencia de varias clasificaciones de las enfermedades periapicales agudas hechas por diferentes autores aunque en esta investigación se tuvo en cuenta las hechas por la OMS que aparecen en nuestro libro básico Guías Prácticas de Estomatología.
En 1973 Grossman la clasifica en: (14)
a. Periodontitis apical aguda
b. Absceso alveolar agudo
c. Absceso alveolar crónico
d. Granuloma
e. Quiste
f. Absceso alveolar subagudo
En 1992 Lasala basado en diversos estudios revisados y aceptando un consenso universal propone la siguiente clasificación. (15)
Periodontitis apical aguda
Absceso alveolar agudo
Absceso alveolar crónico
Granuloma periapical
Quiste radicular o paradentario
En 1996 Torabinejad y Walton basándose en los signos y síntomas clínicos y en los datos radiográficos; dividen las lesiones perirradiculares en 3 grupos principales. (15)
a. Periodontitis apical aguda
b. Absceso alveolar agudo
c. Abscesos apicales
Estos autores refieren que utilizan los términos "agudo" y "crónico", no para referirse a los tipos de células que se encuentran involucradas en la lesión, sino más bien a los síntomas que presenta el paciente.
En 1997 Smulson, Hagen y Ellenz en el libro de Weine, citan la clasificación de la Universidad de Loyola (14,15)
Patologías pulpoperiapicales dolorosas
a. Periodontitis apical aguda incipiente
b. Periodontitis apical aguda avanzada:
1. Absceso periapical agudo
2. Absceso recrudescente (exacerbación aguda de una periodontitis apical crónica avanzada)
3. Absceso periapical subagudo: Fase dolorosa del ciclo del absceso periapical crónico
Patologías pulpoperiapicales indoloras
a. Osteoesclerosis pulpoperiapical (osteítis condensante, osteítis esclerosante)
b. Periodontitis apical crónica incipiente
c. Periodontitis apical crónica avanzada:
4. Granuloma periapical
5. Absceso periapical crónico (fase indolora)
6. Quiste periapical
Ellos se basan en la presencia o ausencia de dolor, asociando las lesiones a procesos agudos o crónicos, haciendo la salvedad que el granuloma y el quiste periapical son clínicamente inidentificables y que su diagnóstico debe ser confirmado con una biopsia. Lo difícil de esta clasificación sería la determinación de "Incipiente" o "Avanzada", ya que son términos subjetivos y difíciles de aplicar.
Basados en la clasificación propuesta por la Organización Mundial de la Salud 1995, en la aplicación de la clasificación internacional de enfermedades en Odontología y Estomatología, la periodontitis apical se puede clasificar en varias categorías. (15)
1.- Periodontitis apical aguda
2.- Periodontitis apical crónica (granuloma apical)
3.- Absceso periapical con fístula (absceso dentoalveolar con fístula, o periodontal de origen pulpar)
3.1.- Absceso periapical con fístula al seno maxilar
3.2.- Absceso periapical con fístula a la cavidad nasal
3.3.- Absceso periapical con fístula a la cavidad oral
3.4.- Absceso periapical con fístula hacia la piel
4.- Absceso periapical sin fístula (absceso dental sin fístula, absceso dentoalveolar sin fístula, absceso periodontal de origen pulpar sin fístula)
5.- Quiste radicular (quiste periodóntico apical, quiste periapical)
5.1.- Quiste apical y lateral
5.2.- Quiste residual
5.3.- Quiste inflamatorio paradentario
Pero hay que tomar en cuenta que esta clasificación clínica tan útil, no nos proporciona los aspectos estructurales de la lesión. La clasificación histopatológica se basa en varios criterios, los cuales incluyen, la distribución de las células en la lesión, la presencia o ausencia de células epiteliales, y si se ha formado un quiste, su relación con el conducto radicular.
Aunque esta es una de las clasificaciones más recientes y es propuesta por un organismo internacional (Organización Mundial de la Salud), clasifican la periodontitis apical crónica como un granuloma, y aíslan a los abscesos y quistes como entidades separadas de la primera, que como sabemos, necesitamos un estudio histopatológico para poder confirmar el tipo de lesión.
Otros autores como Pumarola y Canalda (2001) (15), distinguen las entidades reversibles de las irreversibles, y las sintomáticas de las asintomáticas, con una subdivisión histológica en cada una de ellas basadas en la naturaleza del cuadro inflamatorio que predomine. La clasificación es la siguiente:
1- Periodontitis apical reversible
2.- Periodontitis apical irreversible:
Sintomática:
Serosa
Purulenta
Asintomática:
Osteoesclerosis apical
Supurada
Granulomatosa
Quiste apical
Ellos refieren que la periodontitis apical reversible es la inflamación aguda del periodonto apical y/o lateral como consecuencia de una patología pulpar, traumatismo, sobreinstrumentación iatrogénica, entre otros. Se considera que esta patología remitirá una vez tratada la causa.
La forma irreversible, es llamada por estos autores periodontitis apical irreversible sintomática y asintomática, en la sintomática se diferencian dos formas clínicas: la serosa y la purulenta. La forma serosa es la también llamada periodontitis apical aguda o sintomática, que se produce por las mismas causas que la periodontitis apical reversible, pero es un estado más avanzado (es una respuesta inflamatoria más aguda).
La forma purulenta es el llamado absceso apical agudo, que se forma por la llegada al tejido periapical de productos metabólicos terminales, bacterias o sus toxinas, procedentes del sistema de conductos radicular de un diente con necrosis pulpar. Este absceso puede ser primario (en un diente necrótico sin osteólisis periapical), o secundario (agudización de una lesión previa), es también llamado absceso fénix. (15)
Dentro de las periodontitis apicales irreversibles asintomáticas incluyen, la osteoesclerosis apical u osteítis condensante, caracterizada por condensación ósea periapical. La supurada, que se correspondería con el absceso apical crónico y la presencia de una fístula. La granulomatosa, que la diferencian de la primera por presentar mayor osteólisis ósea y ausencia de fístula y el quiste apical.
Clasificación clínica de Castelucci (15)
1. Periodontitis apical aguda
2. Absceso alveolar agudo
3. Periodontitis apical crónica
4. Reactivación de la periodontitis apical crónica.
Clasificación clínica de las inflamaciones periapicales de Carlos Estrela (15)
1. Periodontitis apical sintomática:
a) Traumática
b) Infecciosa
2. Periodontitis apical asintomática
3. Absceso periapical sin fístula:
a) Fase I - Inicial
b) Fase II - En evolución
4. Absceso periapical con fístula
Terminología de Orstavik y equivalentes (Orstavik, 69) (15)
Término preferido: Término alternativo
Periodontitis apical: Periodontitis perirradicular
Granuloma: Osteítis periapical
Periodontitis apical de furca: Periodontitis apical interradicular, Periodontitis apical lateral
Periodontitis apical aguda: Periodontitis apical sintomática - Absceso apical agudo
Periodontitis apical exacerbado: Absceso fénix - Periodontitis apical sintomático
Periodontitis apical crónica: Periodontitis apical asintomática
Periodontitis apical con tracto fistuloso: Periodontitis apical supurativa - Periodontitis apical con fístula
Periodontitis apical condensante: Osteítis condensante - Osteoesclerosis periapical
Periodontitis apical transitoria: Proceso apical transitorio
Clasificación de los estados periapicales según Guías Prácticas de Estomatología (16)
1.- Proceso periapicales agudos
a) Periodontitis apical K 04.4
b) Absceso agudo K 12.2
2.- Procesos periapicales crónicos
a) Absceso crónico K 04.6
b) Granuloma apical K 04.5
c) Quiste apical K 04.8
Periodontitis apical:
Es una inflamación aguda y dolorosa del ligamento periodontal apical como resultado de irritación, trauma o infección vía el conducto, sin importar si la pulpa está vital o no. (17)
Etiología:
La etiología de la Periodontitis apical es variada; puede ser consecuencia de una pulpa inflamada o necrótica, pudiendo ocurrir una extensión de toxinas necróticas o bacterianas hacia el tejido periapical; también puede deberse a un tratamiento de conductos donde haya una sobreinstrumentación iatrogénica de los conductos radiculares, salida de medicamentos desinfectantes o por la extrusión del material obturador más allá del foramen apical; en algunos casos se puede relacionar a una pulpa vital normal en un diente que sufrió trauma, que presente una restauración con puntos de contacto prematuro, bruxismo crónico, o por un cuerpo extraño que presiona el periodonto (13,14,15)
Por lo que podemos resumirlo de la siguiente forma:
Traumática
Irritantes químicos
Microorganismos.
Traumáticos:
Los factores traumáticos son comunes, principalmente en caídas, golpes y accidentes con bicicletas, automóviles y en piscinas. Los accidentes son más comunes de lo que se imagina.
Maniobras operatorias iatrogénicas:
• Restauraciones con exceso en la superficie oclusal, dificultando los movimientos masticatorios, principalmente los movimientos de lateralidad.
• Separación abrupta de los dientes.
• Uso de palancas durante la extracción de un diente, un odontólogo descuidado puede usar un diente vecino como apoyo.
• Sobre instrumentación o sobre obturación de canales radiculares.
Químicos:
a) Uso de substancias químicas irritantes por sí solas o por acción de sus vapores, cuando ultrapasan el foramen apical.
b) Productos tóxicos de la degradación proteica. Estos productos pueden ser llevados al ápice por medio de instrumentos usados de modo incorrecto en el canal radicular necrosado.
Microbianas: Las bacterias y sus toxinas atraviesan el ápice y alcanzan el espacio periodontal.
En los casos de periodontitis apical aguda ocasionada por traumas, tanto la pulpa dental como el tejido periodontal puede estar estéril y, así, la remoción del trauma puede llevar a la cura.
La acción de irritantes químicos también puede presentar tejido periodontal estéril. El irritante debe ser removido, cuando sea posible, por medio de la remoción de medicación colocada e irrigación del canal radicular con una solución que no irrite el periodonto apical, por ejemplo, el agua destilada o suero fisiológico.
Patogenia:
Ante los factores irritantes el periodonto de la zona periapical responde con la liberación de sustancias biológicamente activas y cambios vasculares. Esta primera reacción defensiva es de carácter inflamatorio seroso. (18)
La lesión en los tejidos periapicales provoca muerte o daño celular y causa la liberación de enzimas intracelulares y mediadores inflamatorios, como histamina y prostaglandinas que producen cambios microvasculares como dilatación vascular y estasis, aumento de la permeabilidad vascular, exudado de plasma, hemorragia y migración de los leucocitos polimorfonucleares y monocitos desde los lechos postcapilares hacia el tejido conjuntivo.(19)
Se dice que independientemente de los agentes causales, la periodontitis apical aguda se relaciona con el exudado de plasma y la migración de células inflamatorias de los vasos sanguíneos hacia la zona lesionada. El plasma diluye los materiales tóxicos existentes, y aporta anticuerpos que intervienen en la eliminación de los antígenos.
Durante la fagocitosis algunos leucocitos mueren liberando enzimas como la colagenasa (muy potente y activa), que diluye el colágeno y produce destrucción del ligamento periodontal y resorción ósea. (18-20)
Cabe destacar que algunos mediadores como la bradicinina también pueden producir dolor, y este puede potenciarse por la acción de las prostaglandinas. También el dolor es causado por el aumento en la presión intersticial que causa expansión del ligamento periodontal y provoca presión física sobre las terminaciones nerviosas. (21)
Características clínicas:
Su principal característica es el dolor a la percusión, que se puede considerar como un síntoma patognomónico, este dolor puede variar de leve a intenso al contactar con el diente antagonista o simplemente rozarlo con la lengua, que puede incrementarse con la percusión intensa.
Es importante destacar que dependiendo de la causa (si es producto de una pulpitis o una necrosis), el diente puede o no reaccionar a las pruebas de vitalidad, si es producto de una necrosis la respuesta será negativa, pero si es producto de una hiperemia periapical como consecuencia de una pulpitis aguda intensa, las respuestas estarán aumentadas. Además el diente se puede encontrar ligeramente extruido y móvil. (13-21)
Características radiográficas:
Radiográficamente no se observan mayores cambios, el espacio del ligamento se puede observar normal o ligeramente ensanchado.
Características histológicas:
Revela un infiltrado inflamatorio localizado dentro del ligamento periodontal, predominando los leucocitos polimorfonucleares con algunas células mononucleares.
Diagnóstico:
Para realizar el diagnóstico de esta entidad, debemos basarnos en los antecedentes del diente afectado, ya que puede originarse por la instrumentación de los conductos de un diente necrótico o presentarse en un diente con vitalidad pulpar que ha sufrido un traumatismo o una restauración reciente que presente puntos de contacto prematuro, entre otras causas mencionadas anteriormente.
Es por esto que las pruebas de vitalidad y la respuesta a las mismas son de gran utilidad y determinantes. Podemos tener esta lesión tanto en dientes vitales como necróticos y sus características básicas para hacer el diagnóstico son:
a. Pruebas de vitalidad:
Negativas en dientes necróticos
Aumentadas en pulpas inflamadas
b. Dolor espontáneo:
Puede ser intenso, continuo y localizado
c. Dolor a la palpación sobre apical:
Intenso
d. Dolor a la percusión:
Muy intenso
e. Movilidad:
Ligera
f. Afectación de los tejidos blandos:
Ausente
g. Radiográficamente:
Ensanchamiento del espacio del ligamento o no
Tratamiento:
El tratamiento estará encaminado a la eliminación del factor causal, es por esto que el estomatólogo, mediante un correcto interrogatorio, examen clínico y radiográfico debe determinar la causa, establecer un buen diagnóstico y realizar posteriormente un tratamiento correcto. Una vez eliminada la causa se indicara reposo masticatorio por una semana, analgésicos y laserterapia.
La evolución de la periodontitis apical aguda no tratada, puede derivar en un absceso apical agudo, dependiendo de la relación que exista entre la virulencia microbiana y las defensas del organismo. De aquí la importancia que tiene un buen diagnóstico y correcto tratamiento para así evitar mayores daños a la salud del paciente.
Absceso apical agudo
Proceso séptico en el cual el organismo opone una barrera defensiva, cuyo aumento de volumen no rebasa la región anatómica correspondiente circunscribiendo el área afectada; esto da lugar a la multiplicación bacteriana, degeneración tisular y formación de pus que al atravesar el tejido óseo se colecciona por debajo de las mucosas o de la piel.
Etiología:
El absceso dentoalveolar se origina a partir de:
Infección por caries o periodontitis crónica.
Lesiones traumáticas externas u oclusales, con inflamación o necrosis pulpar.
Irritación de la región periapical por manipulación endodóntica.
Medicamentos empleados en la terapia radicular.
Presencia de infecciones por granuloma o quiste periapical.
Patogenia:
Se debe a la llegada de productos metabólicos terminales, bacterias o sus toxinas al tejido periapical procedentes del sistema de conductos radiculares de un diente con necrosis pulpar y en algunos casos estas bacterias pueden llegar a través de una bolsa periodontal. Este absceso es considerado primario, como consecuencia de una necrosis pulpar sin osteólisis periapical previa; ya que el secundario, es el llamado absceso apical crónico agudizado o fénix, donde sí podemos observar la osteólisis periapical. (22)
Al llegar las bacterias al tejido periapical, la respuesta inflamatoria inespecífica se intensifica y existe un mayor componente celular en comparación con la periodontitis apical aguda. El factor quimiotáctico induce la marginación leucocitaria capilar y la diapédesis de los leucocitos polimorfonucleares al foco de infección primario. Otras células participan también en la inflamación crónica (monocitos, linfocitos, fibroblastos y células plasmáticas), que normalmente son incapaces de detener la invasión bacteriana. Al seguir llegando bacterias, se mantiene la continua atracción de polimorfonucleares (PMN) que, a consecuencia de su capacidad fagocítica sobre los microorganismos, forman un exudado purulento cuando son destruidos, liberando enzimas proteolíticas. (20-22)
El pus tiende a buscar una salida a través del hueso, alcanzando al periostio. Con el tiempo este es destruido y se forma un absceso submucoso o subcutáneo, que puede extenderse por los planos anatómicos ocasionando una celulitis o una fístula. Esta infección puede avanzar hasta el punto tal de producir una osteítis, periostitis y osteomielitis. (18-22)
El pus retenido puede, como se dijo antes, fistulizarse, pero la descarga no solo puede hacerse hacia la cavidad oral, sino también hacia la piel de la cara o cuello, o hacia la cavidad nasal o seno maxilar. (21)
Al pasar la fase aguda, el absceso puede evolucionar hacia la cronicidad en forma de un absceso crónico (acompañado de una fístula o sin ella), granuloma o quiste periapical. (23)
Características clínicas:
Es de gran importancia conocer los signos y síntomas ya que estos serán los responsables de que se establezca un buen diagnóstico, se presenta como un dolor espontáneo, intenso, de carácter pulsátil, sobre todo cuando se inicia la colección purulenta subperióstica. A la palpación el dolor se incrementa y se observa tumefacción y fluctuación, a la percusión el paciente siente un dolor muy intenso (síntoma de una periodontitis apical aguda, que nunca falta). El diente puede estar móvil o no; en algunas ocasiones el paciente refiere "sentir el diente ligeramente fuera de su alveolo". A las pruebas de vitalidad el diente afectado responde negativamente. El cuadro puede completarse con fiebre, malestar general y linfoadenopatía regional. (14,16, 17)
Dependiendo de hacia dónde se propague el pus, el cuadro clínico se puede acompañar de trismos e impotencia funcional de los movimientos mandibulares de apertura bucal, lo que dificulta el diagnóstico de la etiología. (21)
La inflamación puede ser localizada o difusa, dependiendo del grado de avance del proceso. Algunos estudios reflejan que en la mayoría de los casos, la inflamación es localizada; pero en los casos de inflamaciones difusas, estas reflejan la cantidad y naturaleza del irritante que sale del sistema de conductos, la virulencia, el período de incubación de las bacterias implicadas y la resistencia del hospedero. (20)
En los casos donde el edema es difuso, y el diente involucrado es un canino superior, la tumefacción del labio superior puede extenderse hasta el párpado; si es un diente posterosuperior, la tumefacción de la mejilla puede llegar a deformar el rostro. En el caso de un diente anteroinferior, puede abarcar al labio inferior y el mentón, y en casos más graves llegar hasta el cuello; si es un diente posteroinferior, la tumefacción puede extenderse hasta el oído y región submaxilar. El tejido que recubre la tumefacción se encuentra tenso e inflamado. (23)
Es importante saber que los casos graves, comprometen la vida del paciente, el individuo presenta fiebre, rubor y estado de postración. Existen abscesos apicales agudos que clínicamente son más circunscritos sin celulitis asociada, es más atenuada y presenta menos riesgo para la vida del paciente. (21)
Características radiográficas:
Al principio solo muestra un ligero ensanchamiento del espacio del ligamento o ningún signo radiográfico; solo se observará destrucción ósea en caso de que exista un proceso periapical crónico de base. (8, 15, 20)
Características histológicas:
Microscópicamente el absceso apical agudo presenta células muertas, detritos, polimorfonucleares (PMN) y macrófagos. También pueden ser observados algunos espacios vacíos rodeados de polimorfonucleares (PMN) y escasos mononucleares; el conducto radicular puede aparecer exento de tejidos, encontrándose en su reemplazo microorganismos y detritus. (22)
Spangberg, refiere que histológicamente se puede observar una zona central de necrosis por licuefacción, con neutrófilos en desintegración y otros restos celulares rodeados por macrófagos vivos y en ocasiones linfocitos y células plasmáticas. En cuanto a la presencia o no de bacterias, algunos estudios han demostrado microorganismos vivos y muertos; pero no siempre estos son hallados. (23)
Diagnóstico:
Generalmente el diagnóstico no es difícil una vez realizado el examen clínico y valorado los síntomas subjetivos relatados por el paciente. Pero en algunas ocasiones, identificar al diente afectado puede ser más complicado. Es por esto que las pruebas diagnósticas son determinantes.
El diente involucrado estará muy sensible a la percusión, y no responderá a las pruebas de vitalidad pulpar, aunque puede dar una respuesta dolorosa al calor. (18,19)
Es importante diferenciarlo del absceso apical crónico agudizado que presenta las mismas características clínicas, excepto que en esta lesión no hay imagen radiolúcida apical y en el crónico agudizado sí.
a- Pruebas de vitalidad
Negativas
b- Dolor espontáneo:
Muy intenso, pulsátil, localizado, se puede irradiar
c- Dolor a la palpación sobre apical:
Intenso
d- Dolor a la percusión
Muy intenso
e- Movilidad:
Mayor
f- Afectación de los tejidos blandos
Inflamación localizada, difusa, celulitis
g- Radiográficamente:
Ningún signo o ensanchamiento del espacio del ligamento.
Tratamiento:
El tratamiento se realizara en dependencia de la fase clínica que esté instaurado el absceso.
1. Si se encuentra en la fase inicial donde no hay edema visible ni toma del estado general y los síntomas son similares a una periodontitis apical se realizará el tratamiento de la siguiente forma:
Siempre que sea posible, se realizara el drenaje a través del conducto por medio una lima hasta la zona de mayor constricción juntamente con una buena irrigación para ir barriendo todos los elementos necróticos del o de los conductos en dependencia del diente a tratar, luego se colocará una cura medicamentosa dentro del conducto y se colocará una obturación provisional.
La incisión y el drenaje a través de los tejidos tienen pocas indicaciones, solo estará indicada cuando no se pueda realizar el drenaje a través del conducto. Y siempre que la hinchazón esté localizada y tenga una consistencia fluctuante. Se indicará tratamiento con antibiótico fundamentalmente cuando exista tumefacción difusa; en pacientes inmunodeprimidos y en pacientes con signos sistémicos de enfermedad (fiebre, malestar general) y analgésicos para aliviar el dolor. También se le indicara al paciente tratamiento con laserterapia de baja potencia por las propiedades que tiene el mismo de analgésico, regenerativo y antiinflamatorio. (17)
2. Si el paciente acude con inflamación evidente, dolor y presencia o no de síntomas generales:
Se realizará la limpieza del conducto como en la fase inicial dejando el conducto abierto por 72 horas y se indicará antibióticos y analgésicos, y una vez controlada esta fase se procederá al tratamiento del conducto seguido de su obturación y restauración definitiva del diente afectado. (17)
Absceso apical crónico, es un proceso inflamatorio crónico generalmente asintomático, de poca virulencia y larga duración en la que existe una invasión de microorganismos al periápice que se localiza en el hueso alveolar periapical, donde ocurre lisis de tejido y hay presencia de pus limitada por una fibrosis, que puede acompañarse de un proceso fistuloso y drenar en forma continua o intermitente. (21)
Granuloma apical, es una masa de reacción de granulación, localizado alrededor del ápice radicular. El granuloma surge en respuesta al estímulo nocivo de baja intensidad, proveniente del canal radicular. El granuloma está constituido morfológicamente de fibroblastos, macrófagos, capilares, fibras colágenas y sustancia fundamental. El granuloma puede tener excelente capacidad de regeneración y rápidamente se convierte en tejido periapical normal, cuando el irritante es removido, o sea, el canal radicular es tratado. (20)
Quiste apical, es una lesión que puede originarse a partir de un granuloma, donde se estimulan los restos epiteliales de Malassez, y se forma una cápsula quística de forma redondeada con una bolsa que guarda algún contenido en su interior pudiendo ser líquido. (19)
Las principales causas de las enfermedades periapicales son:
1. Naturales:
a. Caries
b. Traumatismos (fractura, luxación, bruxismo)
c. Atrición
d. Abrasión
e. Anomalías morfológicas dentales
f. Envejecimiento
g. Idiopáticas (reabsorción interna)
h. Enfermedades generales (hipofosfatemia hereditaria)
2. Iatrogénicas (provocadas por el estomatólogo)
a. Preparación de cavidades (calor, secado, exposición pulpar)
b. Colocación de materiales irritantes
c. Colocación de sustancias medicamentosas
d. Microfiltración
e. Movimientos ortodóncicos
f. Raspado periodontal
La zona apical puede recibir diferentes irritaciones por distintas vías. La vía más frecuente es sin duda la llegada de factores irritantes a partir del filete radicular como la consecuencia final de un proceso pulpar, cuando se ha vencido la defensa de la pulpa. (14)
Kastz ha demostrado que los microbios son el factor causal más importante en las enfermedades pulpares y periapicales. Otros agentes nocivos son toxinas bacterianas, fragmentos de bacterias y tejidos del huésped alterados y traumas. (24)
También los microorganismos pueden invadir el periápice por caries de cuello, bolsas periapicales y las bacteriemias. (20)
1. La Prueba Pulpar eléctrica: El uso de la prueba eléctrica cuenta con más años que el uso de las radiografías en la estomatología. Este método fue introducido por Magitot en 1867 para localizar dientes con lesiones cariosas, mientras que Marshall en 1891 y Woodward en 1896 usaron la electricidad para determinar la vitalidad de los dientes. (25)
Existen dos métodos básicos en estos probadores pulpares, aquellos monopolares y los bipolares y difieren uno de otro en el número de electrodos y la forma como se cierra el circuito para producir la electricidad. (25)
Esta prueba está diseñada para estimular la respuesta de las fibras sensoriales en la pulpa por medio de la excitación eléctrica. La respuesta del paciente a esta prueba no indica salud o integridad de la pulpa, simplemente indica que hay fibras sensoriales vitales en ella. Esta prueba tampoco provee ninguna información acerca del estado del sistema vascular dentro de la pulpa. Esta prueba siempre debe ser realizada en conjunto con las pruebas térmicas, el examen radiográfico y periodontal. (25)
Aunque la prueba eléctrica es generalmente confiable para determinar la vitalidad pulpar, respuestas falsas pueden ocurrir en ciertas circunstancias. Un falso positivo significa que la pulpa está necrótica y sin embargo, el paciente reporta sensación en el diente. Esto puede ser causado porque el electrodo esté haciendo contacto con la encía o una restauración, porque hay una necrosis por licuefacción que permite que la corriente eléctrica llegue al aparato de sostén, por ansiedad del paciente o por contacto con la saliva. Un falso negativo indica que la pulpa está vital y sin embargo el paciente no responde a la prueba, lo cual puede ser causado por medicación previa, inadecuado contacto del electrodo, trauma reciente, ápices inmaduros, calcificaciones o necrosis parcial de la pulpa. (25)
El uso exitoso de la prueba eléctrica para diagnosticar en endodoncia depende de que el impulso nervioso atraviese los tejidos dentales mineralizados y estimule los nervios pulpares. Se ha determinado que el nivel de corriente generada por los pulpovitalómetros es de magnitud adecuada para generar sensaciones en los receptores nerviosos y a la vez no causa patologías en los tejidos estimulados. (25)
El dolor provocado por la electricidad se debe al movimiento iónico, debido a que se produce un desbalance iónico en la membrana nerviosa, induciendo un potencial de acción que produce saltos en los nódulos de Ranvier de las fibras nerviosas mielinizadas.(25)
Los dientes con sensibilidad dentinaria son más sensibles al probador eléctrico, es decir, requieren menores niveles de estimulación eléctrica para producir una reacción. Esta reacción se ha descrito como una sensación "predolorosa", hormigueante, caliente, aguda, pero rara vez se describe como dolorosa. (25)
2. Las Pruebas térmicas (frío y calor): La primera referencia del uso de las pruebas térmicas data de varios años por Jack en 1899. Uno de los métodos más recomendados es el uso de la nieve carbónica propuesto por primera vez por Back en 1936 (26).
Uno de los síntomas más comunes asociados con la inflamación pulpar es el dolor provocado por los estímulos térmicos. Estas pruebas son ayudas diagnósticas muy importantes, debido a que en ciertos estados de inflamación pulpar, el frío y el calor pueden inducir o aliviar el dolor. La respuesta del paciente ante estos estímulos provee al operador de información acerca del estado de salud o enfermedad de la pulpa. (27)
Cuando el paciente ha referido dolor con cambios térmicos en la historia clínica, el operador debe esperar una respuesta fuerte ante las pruebas de calor y frío (27).
Uno de los métodos más efectivos para hacer la prueba térmica del frío es el uso del dióxido de carbono. Las respuestas deben ser evaluadas en términos de intensidad y duración del dolor (25).
Bender, (26) señala que el dióxido de carbono puede ser utilizado en dientes con restauraciones metálicas y en ápices inmaduros, resolviendo así los inconvenientes de la prueba eléctrica.
Bender (26) señala que la prueba del frío puede ser realizada por medio de aire frío, cloruro de etilo, hielo o nieve carbónica. El aire, sin embargo no es suficientemente frío como para provocar una respuesta en el diente a diagnosticar, el cloruro de etilo necesita de una zona muy seca, la nieve carbónica requiere de aparatología muy compleja, de manera que para el autor lo más indicado es el uso del hielo contenido en recipientes fáciles de manejar.
3. La prueba cavitaria: Las pruebas cavitarias son consideradas como el último recurso cuando las demás armas utilizadas no han logrado llegar a un diagnóstico certero, o cuando la presencia de coronas completas de metal-acrílico o porcelana hacen que algunas de las otras pruebas antes mencionadas no puedan realizarse. (25)
4. La prueba anestésica: El uso de anestesia intraligamentaria es un método efectivo de diagnóstico en situaciones clínicas especiales. Es particularmente útil para corroborar los resultados de las pruebas anteriores, colocando 0,2 ml de anestesia local en el surco distal del diente a examinar. De esta manera, el paciente sentirá alivio del dolor por algunos minutos. (25)
En casos en donde el paciente tenga dolor vago, difuso y las otras pruebas diagnósticas han sido poco concluyentes, la prueba anestésica puede ayudar a identificar la fuente del dolor. Es importante saber que la difusión de la anestesia no se limita a un solo diente por lo que esta prueba tampoco arroja resultados decisivos. (25)
Cuando esta prueba no logra desaparecer el dolor, el operador debe pensar en que el origen del mismo es no odontogénico, por lo que se concluye que esta prueba solo puede ser realizada cuando el dolor se encuentra presente. (25)
OBJETIVO GENERAL
Determinar la prevalencia de las enfermedades periapicales agudas en los adultos que acudan a la consulta de urgencias del servicio de estomatología del Policlínico Universitario Managua, del municipio Arroyo Naranjo, en Ciudad de La Habana, en el período comprendido entre diciembre de 2008 y diciembre de 2009.
OBJETIVOS ESPECÍFICOS
1. Determinar la prevalencia de las enfermedades periapicales agudas según la edad, el sexo, características del dolor, grupo de dientes afectados y número de raíces de los dientes afectados.
2. Identificar la causa más frecuente de la enfermedad periapical aguda.
DISEÑO METODOLÓGICO
Se realizó un estudio descriptivo, observacional de corte transversal a los pacientes que acudieron por urgencias de estomatología en el área de salud del Policlínico Universitario Managua, del municipio Arroyo Naranjo de Cuidad de La Habana en el período correspondiente de diciembre de 2008 a diciembre de 2009.
Universo y muestra:
El universo estuvo constituido por 348 pacientes adultos de ambos sexos, que se les diagnosticó al menos una de las enfermedades periapicales agudas, en la consulta de urgencias, según la clasificación, y que estuvieron de acuerdo en participar en el estudio; pertenecientes al Policlínico Universitario Managua del municipio Arroyo Naranjo, durante el período comprendido desde diciembre de 2008 a diciembre de 2009.
Criterios de inclusión:
Todos los pacientes femeninos y masculinos, con edades comprendidas entre los 19 y los 59 años, que acudieron a la consulta de urgencias estomatológicas del Policlínico Universitario Managua, municipio Arroyo Naranjo, en el período de tiempo señalado, que se le diagnosticó una enfermedad periapical aguda, y que dieron su consentimiento para participar en el estudio.
Criterios de exclusión:
Aquellos pacientes que acudieron a la consulta de urgencias estomatológicas por otros motivos no objeto del estudio, los que no estén en el grupo de edad estudiado, los que no estén de acuerdo en participar en el mismo, y los pacientes con alteraciones neurológicas. No se tomaran para esta investigación los terceros molares.
METÓDICA
Para cumplir con los objetivos propuestos, dicho estudio se realizó en 4 momentos fundamentales.
• Recolección de la información preliminar.
• Examen clínico e interrogatorio de cada uno de los pacientes a estudiar.
• Recolección de los resultados.
• Presentación de la investigación.
Los métodos que se usaron para llevar a cabo la investigación fueron:
1. Métodos teóricos.
• Análisis documental para la revisión y utilización de la bibliografía.
• Método de análisis-síntesis para la caracterización del objeto y campo de acción de la investigación.
• Método histórico-lógico para analizar las referencias históricas de las enfermedades periapicales agudas.
• Método de abstracción-concreción para formular los aportes de la investigación.
2. Métodos empíricos
• Entrevistas.
• Observación.
3. Métodos estadísticos
• Cálculo porcentual.
Las unidades de observación fueron estudiadas durante un año para evaluar la prevalencia de las enfermedades periapicales agudas en el adulto. Para lo cual los pacientes que acudieron con signos y síntomas que se sospechó una de estas enfermedades, se realizó el diagnóstico definitivo, a través del interrogatorio y del examen clínico y radiográfico, y se confeccionó la historia clínica de la siguiente forma:
a) La exploración, que incluye la inspección, palpación y percusión, debe extenderse a los tejidos duros dentarios y a los tejidos blandos circundantes. Aunque en la misma debemos intentar encontrar evidencia que nos ratifiquen o descarten la posible opción que nos ha abierto la anamnesis (diagnóstico diferencial), ello no debe hacernos olvidar la importancia de seguir una lógica en la exploración que evite que nos puedan pasar por alto elementos de alto valor diagnóstico, o entidades clínicas diferentes al motivo principal de consulta, tales como lesiones preneoplásicas y neoplasias de la cavidad bucal que estamos obligados a diagnosticar y comunicar al paciente.
b) Métodos para determinar la vitalidad pulpar:
1. Prueba eléctrica
2. Pruebas térmicas
3. Prueba de la cavidad
Operacionalización de variables:
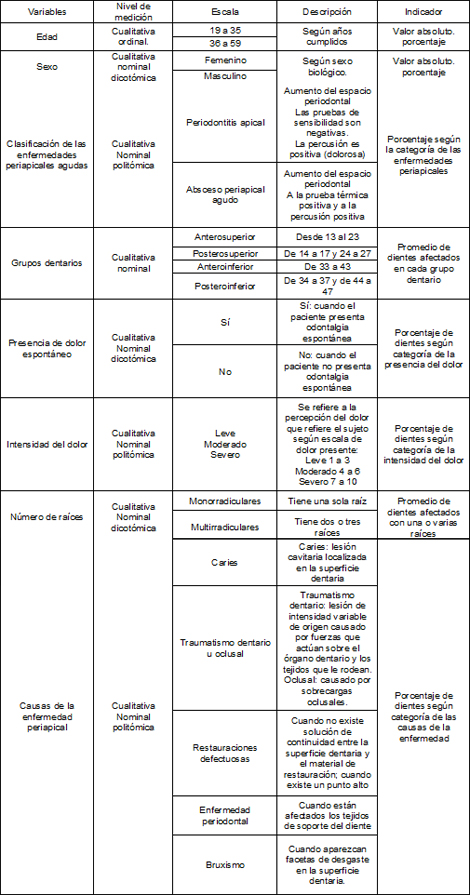
Plan de recolección de datos
Entre los métodos teóricos se emplearon:
Análisis y síntesis; la cual está constituida por la revisión bibliográfica que se relaciona con el objeto de estudio que permitió crear el marco teórico, así como la discusión y conclusiones.
Se realizaron las coordinaciones con la dirección del Servicio Estomatológico del Policlínico para lograr que la investigadora pudiera examinar a los pacientes que acudieron al servicio de urgencias y que se le diagnosticó alguna de las lesiones periapicales agudas, con el fin de no afectar la organización del trabajo planificado en el mismo.
A cada paciente seleccionado para la muestra se le dio a firmar el consentimiento informado Anexo 1, además se le realizó la Historia Clínica Individual en el propio servicio de urgencias estomatológicas, lo que constituyó la fuente primaria de la obtención de la información para el presente estudio, ya que de esta forma se pude controlar algún riesgo, al ser la propia investigadora la que realizó el registro.
Como resultado se elaboró el dentigrama correspondiente a cada paciente, se le realizaron radiografías, como estudio complementario para el diagnostico y realización del tratamiento, donde se hace necesario el estudio detallado de las características de las raíces, y ello solo es posible con el curso de la radiografía.
Se realizó el llenado de una planilla recolectora de datos Anexo 2 confeccionada por la investigadora que incluyó variables de interés para facilitar el desarrollo de la investigación.
Para su mejor análisis e interpretación se realizaron tablas donde se descomponen en cada una de sus partes y se expresó en por ciento o promedio las mismas. Esto es muy importante al comparar poblaciones.
Para el análisis y discusión de los resultados se procedió a la interpretación de los datos obtenidos en los cuales se determinó la distribución de las enfermedades periapicales agudas según edad y sexo, así como por grupos dentarios (anterosuperior, anteroinferior, posterosuperior y posteroinferior) además de relacionar las causas que originaron la enfermedad especificando la anatomía del diente, información que se discutió teniendo en cuenta los resultados más relevantes en cada tabla, utilizando las categorías de lo general a lo particular y de lo simple a lo complejo, corroborando con otros autores esos resultados y se realizaron las recomendaciones pertinentes.
Plan de procesamiento de la información
Para el procesamiento de la información se elaboró a través de Microsoft Office Excel 2007 y el Microsoft Office Word 2007, donde se procedió a la confección de un documento que recogió todas las variables a partir de la información que aportó cada Historia Clínica Individual. La aplicación sistemática de los datos utilizados y la información se procesó a través de dicho paquete estadístico, para lo cual se necesitó de un microprocesador Pentium IV, con ambiente de Windows XP, obteniéndose las tablas y gráficos correspondientes al estudio y a los indicadores de resumen: porcentaje, media y valor absoluto.
Consideraciones éticas
La Declaración de Helsinki II (artículo 19) requiere que no se utilicen sujetos humanos en investigaciones médicas sin que se obtenga su “Libre consentimiento informado”.
Antes de ser incluidos en el estudio, se solicitó a la dirección del policlínico y a los pacientes, su consentimiento informado por escrito (ver anexo 1), luego de explicar los objetivos del estudio y la importancia de su participación. Además nos comprometimos a utilizar la información y resultados de esta investigación bajo estricta discreción y confiabilidad, donde solo se hizo divulgación científica.
Terminada la investigación se le informó el resultado de la misma, así como las medidas tomadas para disminuir la prevalencia de la enfermedad y el control de los factores de riesgo asociados.
ANÁLISIS Y DISCUSIÓN DE LOS RESULTADOS
Gráfico 1. Prevalencia de las enfermedades periapicales agudas. Policlínico Universitario Managua. Municipio Arroyo Naranjo, Ciudad de La Habana. 2009.
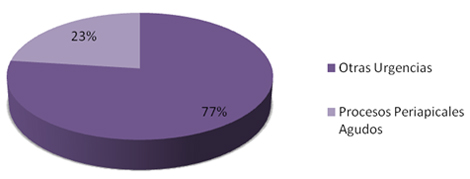
Fuente: Anexo 3
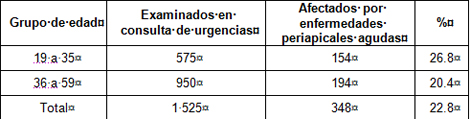
El gráfico 1. Representa la población estudiada en esta investigación la cual fue de 1 525 pacientes que acudieron al servicio por urgencia, de los cuales 348 se encontraron afectados por enfermedades periapicales agudas representando un 22.8%, constituyendo el grupo de 19-35 el más afectado con un 26.8%.
Los resultados obtenidos coinciden con estudios realizados por varios autores como por ejemplo: la Dra. Yillian Gómez Porcegué y la Dra. María Elena García Sánchez en su investigación sobre el comportamiento de las patologías periapicales agudas en los Servicios de Urgencias donde se refleja que un 23.4% de la población estudiada se encontraba afectada (28); comportándose de igual forma en estudios realizados por la Dra. Quiñones Márquez donde refleja que el 22.5% de los pacientes padecían de proceso periapicales agudos. (29,30)
Similares resultados se observaron en investigaciones realizadas por los doctores Fabregues y Martínez Arroniz. (31,32)
Tabla 1. Pacientes afectados por enfermedades periapicales agudas según edad y sexo. Policlínico Universitario Managua. Municipio Arroyo Naranjo. 2009.
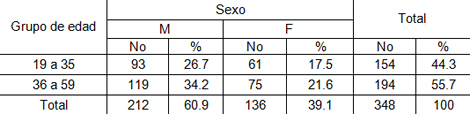
Fuente: Planilla Recolectora de Datos.
La tabla 1. Representa la población afectada por enfermedades periapicales agudas según edad y sexo, de forma general se pudo observar que el sexo masculino fue el más afectado con 212 pacientes representando un 60%, mientras que en el femenino estuvieron afectados 136 pacientes representando un 39%.
En cuanto al grupo etáreo, se observa que el más afectado fue el de 36 a 59 años con más del 55%. La mayoría de los pacientes afectados pertenecían al sexo masculino y se encontraban en el grupo etáreo de 36 a 59 años con un 34%; donde menos pacientes afectados encontramos fue en el sexo femenino de 19 a 35 años con solo el 17%.
El hecho de que exista mayor por ciento de hombres afectados que mujeres, pudiera estar dado a que las mujeres demuestran más preocupación que los hombres y acuden a consulta a recibir tratamiento de la caries dental y enfermedades pulpares en estadio inicial evitando así que se instaure las enfermedades periapicales agudas.
Estos resultados no coinciden con los estudios realizados por la Dra. Rosabal Sánchez Rodríguez planteando que el sexo femenino fue el más afectado con un 57.8%. (33)
Estudios realizados por Perdomo, coinciden con estos resultados al plantear que las enfermedades bucales son tan frecuentes en las mujeres como en los hombres, pero que las mujeres asisten con mayor frecuencia a los consultorios odontológicos para su atención por motivos estéticos. (34)
Tabla 2. Clasificación de las enfermedades periapicales agudas según edad. Policlínico Universitario Managua. Municipio Arroyo Naranjo. 2009.
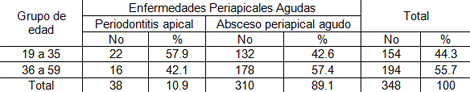
Fuente: Planilla Recolectora de Datos.
La tabla 2. Refleja que el 89.1% de los pacientes afectados tenía absceso periapical agudo mientras un 10.9% de los pacientes estuvo afectado por periodontitis apical. Se observa además que el grupo de edad más afectado por periodontitis apical fue el de 19-35 años con 57.9%, mientras que el grupo más afectado por absceso periapical agudo fue el de 36-59 años con un 57.4%.
El mayor porcentaje de absceso periapical agudo pudiera estar dado producto a que en ocasiones los pacientes no muestran preocupación ante una periodontitis apical y tratan de aliviarse el dolor y al no recibir el tratamiento indicado pues provoca que se instaure el absceso periapical agudo.
Estos resultados coinciden con la Dra. Perdomo en el estudio “Principales aspectos clínicos de las afecciones endoperiodontales”, donde el 88,9% de las lesiones endodónticas estaban relacionadas con procesos periodontales representadas por abscesos dentoalveolares agudos. (34)
En el estudio del Dr. Román González y de la Dra. Pilar igualmente fue el absceso alveolar agudo el proceso periapical que prevaleció. (35,36)
En estudios realizados por la Dra. Rosabel Sánchez Rodríguez el absceso alveolar agudo predominó con 5,4% sobre la periodontitis apical aguda con 2.4%, este resultado aunque no fue muy significativo puede deberse a que los pacientes acudieron a la consulta cuando el proceso ya había avanzado a una etapa superior y los síntomas eran más dolorosos (33), comportándose de forma similar en resultados obtenidos por la Dra. Quiñones Márquez, en su estudio sobre la patología periapical más frecuente siendo el absceso alveolar agudo, el que predominó en el grupo de 35 a 48 años de edad, no encontrándose ningún paciente con periodontitis apical aguda (29)
Tabla 3. Clasificación de las enfermedades periapicales agudas según sexo. Policlínico Universitario Managua. Municipio Arroyo Naranjo. 2009.
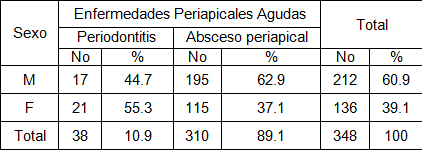
Fuente: Planilla Recolectora de Datos.
La tabla 3. Refleja que el sexo más afectado por periodontitis apical fue el femenino con un 55.3% mientras que el sexo masculino fue el más afectado por absceso periapical agudo con un 62.9%.
Nuestros resultados coinciden con la de muchos autores, como los del Dr. Kast y la Dra. Carracedo Ruiz, que encontraron el sexo masculino el más afectado. (24,36).
No coincidimos con los obtenidos por la Dra. Quiñones que encontró el femenino más afectado con un 59.98% de su muestra. (29)
Tampoco coincidimos con los resultados obtenidos por la Dra. Carmen Graña Dorta y Cols. (37) que son muy similares a los estudios realizados por la Dra. Quiñones. (29)
Tabla 4. Distribución de las enfermedades periapicales agudas según causas. Policlínico Universitario Managua. Municipio Arroyo Naranjo. 2009.
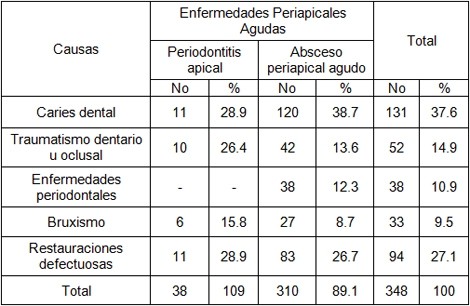
Fuente: Planilla Recolectora de Datos.
La tabla 4. Muestra que de forma general las causas de las enfermedades periapicales agudas con más porcentaje fueron la caries dental y las restauraciones defectuosas con un 37,6% y 27,1% respectivamente. En la Periodontitis Apical, las causas más encontradas fueron la caries dental y las restauraciones defectuosas con un 28,9% en ambos casos. En el Absceso Periapical Agudo se encontró como causa principal la caries dental con un 38,7%.
En este trabajo se evidencia que existe una gran relación entre las caries y los procesos periapicales agudos. Una vez que el proceso carioso ha alcanzado la pulpa y provoca la muerte pulpar, la zona periapical se ve expuesta a los factores irritantes que desencadenan una enfermedad periapical aguda.
Es por esto que es de gran importancia prevenir la caries dental o una vez establecida realizar el tratamiento en estadios iniciales, evitando de esta forma la necrosis pulpar; y por consiguiente un proceso inflamatorio en el periodonto el cual tendría una etiología infecciosa.
Las manifestaciones agudas de las infecciones de los conductos radiculares pueden originar una rápida y extensa destrucción del periodonto de inserción por la formación de abscesos que pueden drenar en forma de fístula a lo largo del espacio periodontal o de forma extraósea hacia el surco/saco periodontal. (38)
En diversas literaturas se manifiesta que las obturaciones dentales defectuosas y profundas dan lugar ideal para la acumulación de placa dentobacteriana y resto de alimentos dando lugar a procesos inflamatorios que son lesivos para los tejidos de soporte; además este tipo de restauraciones son proclive a las filtraciones y a las caries recidivantes provocando afectación pulpar. (17, 18, 36,37)
En estudios realizados se plantea que el inicio y progreso de las infecciones periodontales son claramente modificadas por condiciones locales como las obturaciones profundas y áreas de retención de placa asociadas a obturaciones defectuosas como factor de riesgo. (37)
Tabla 5. Enfermedades periapicales agudas según presencia de dolor espontáneo. Policlínico Universitario Managua. Municipio Arroyo Naranjo. 2009.
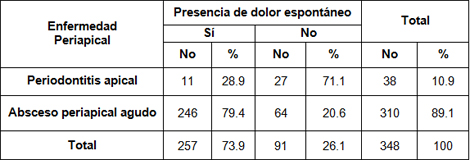
Fuente: Planilla Recolectora de Datos.
En la Tabla 5 se observa que en la Periodontitis Apical solo el 28.9% presentó dolor espontáneo y no presentó dolor espontáneo el 71%, a diferencia del Absceso Periapical Agudo donde predominó la presencia de dolor espontáneo con un 79% y solo el 20% no presentó este tipo de dolor.
En la cavidad pulpar, los microorganismos proliferan protegidos de los elementos de defensa del organismo. Cuando los microorganismos cruzan el foramen apical, las células de defensa intentan bloquear su avance. La respuesta de la batalla entre el agresor y la defensa caracteriza la etapa patológica periapical. (38)
La inflamación periapical es consecuencia de la extensión de la inflamación pulpar. La invasión bacteriana produce inflamación a nivel del ligamento periodontal. La influencia en el grado de patogenicidad de los microorganismos y la respuesta del huésped determinan diferentes aspectos de la periodontitis apical. (38)
El dolor es estimulado por receptores sensoriales especializados llamados nociceptores, la mayoría de estos responden únicamente cuando el estímulo tiene un grado de intensidad destructivo o casi destructivo. Los nociceptores tienen un umbral de estimulación alto. Se encuentran asociados a fibras mielínicas y amielínicas. Las terminaciones nerviosas de las fibras amielínicas C pueden responder a estímulos que no producen daño tisular, pero su respuesta a estímulos destructivos es más pronunciada. Estas fibras, responden a estimulación mecánica, a mediadores de la inflamación y a temperaturas elevadas, aunque su respuesta es mayor ante estímulos nocivos. Existen fibras C menos sensibles que únicamente responden a estímulos dañinos. (38)
Las fibras A δ participan en la nocicepción, se activan cuando las fibras C son estimuladas. La primera señal de dolor pulpar se encuentra determinada por la respuesta de estas fibras a un estímulo nocivo. Cuando el nivel de estimulación aumenta las fibras C sensoriales se activan y el dolor cambia sus características tornándose quemante, difuso y sordo. (38)Las fibras A responden a estímulos como: preparación de cavidades, desecación de la dentina, raspar la dentina con un explorador. Estas fibras también responden a estímulos térmicos como calentamiento del diente. Por otro lado las fibras C responden a estímulos que tienen el potencial de causar una injuria a la pulpa, por ejemplo estímulo térmicos que tienen el potencial de producir un daño pulpar. Närhi postula que las fibras A son las responsables de la sensibilidad de la dentina (dolor dentinal) mientras las fibras C únicamente responden a irritantes externos que llegan a la pulpa (dolor pulpar)
No se encontraron estudios para poder establecer una discusión con los resultados obtenidos en esta tabla.
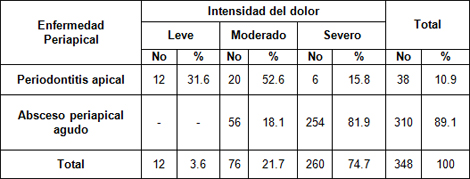
Gráfico 2. Enfermedades periapicales agudas según intensidad del dolor. Policlínico Universitario Managua. Municipio Arroyo Naranjo. 2009.
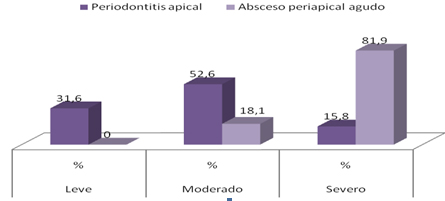
Fuente: Anexo 4
Para la confección de este gráfico se tuvieron en cuenta los pacientes que presentaron dolor espontáneo y provocado. En el mismo se refleja que en el Absceso Periapical Agudo predominó el dolor severo con más del 81% y solo el 18% fue moderado, a diferencia de la Periodontitis Apical donde el dolor con mayor predominio fue el moderado con un 52.6% seguido del leve con un 31.6%.Es consideración de la investigadora que en las enfermedades periapicales agudas de forma general la intensidad del dolor varía de moderada a severa ya que al existir un proceso inflamatorio, sobre el tejido nervioso a nivel periapical existe una presión y actúan los mediadores químicos.
No se encontraron estudios para poder establecer una discusión con los resultados obtenidos en este gráfico.
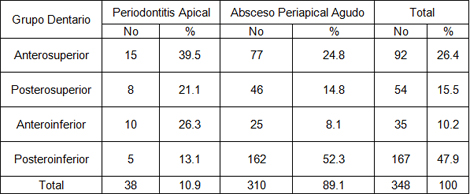
Tabla 6. Refleja que los dientes más afectados por periodontitis apical fueron los anterosuperiores con un 39.5% seguidos de los anteroinferiores con un 26.3% mientras que los más afectados con absceso periapical agudo fueron los posteroinferiores con un 52.3% seguido por los anterosuperiores con un 24.8%.
Tabla 6. Distribución de las enfermedades periapicales agudas según grupo de dientes afectados. Policlínico Universitario Managua. Municipio Arroyo Naranjo. 2009.
Fuente: Planilla Recolectora de Datos.
En este trabajo el grupo dentario más afectado fue el posteroinferior, esto podría explicarse por las características anatómicas de estos dientes, que proporcionan retención mecánica y un microambiente ecológico propicio para el desarrollo de la lesión cariosa y posterior repercusión pulpar; además en este grupo se encuentra el primer diente permanente que brota en la cavidad bucal (primer molar).
En los dientes anterosuperiores, la tendencia de presentarse las enfermedades periapicales puede estar relacionada con que la invasión bacteriana llega más rápido a la dentina por la menor cantidad de la misma que hay en estos dientes; además, por su propia ubicación anatómica es más susceptible al trauma con la consiguiente repercusión periapical. (34,36)
Los resultados alcanzados tienen correspondencia con varios autores; Jamoni (40), en su estudio de dientes que recibieron tratamientos endodónticos, encontró que la mayoría eran posteroinferiores. Similares conclusiones informa Watkins (41), en que 67% de los dientes afectados eran molares y 21% premolares.
Además estos resultados coinciden con los estudios realizados por autores cubanos como el Dr. Nicot, en su estudio sobre el absceso dentoalveolar agudo, donde el 65.9% de los dientes afectados con absceso dentoalveolar agudo eran molares inferiores seguido de los incisivos y caninos superiores con un 25.6% entre ambos. (42) y la Dra. María del Carmen Fernández en su artículo sobre enfermedades pulpares y periapicales, donde el grupo más afectado por enfermedades periapicales agudas fue el posteroinferior. (43)
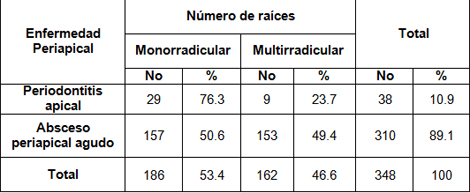
Tabla 7. Distribución de las enfermedades periapicales agudas según número de raíces de los dientes afectados. Policlínico Universitario Managua. Municipio Arroyo Naranjo. 2009.
Fuente: Planilla Recolectora de Datos.
Tabla 7. Refleja que aunque no hubo mucha diferencia, los dientes monorradiculares fueron los más afectados con un 53,4%, representando en la periodontitis apical el 76,3%, mientras que en el absceso periapical agudo representó un 50,6%.
En la dentición permanente, excluyendo los terceros molares, hay 28 dientes, de los cuales 18 son monorradiculares, lo que representa el 64.3%; esto sumado a que los dientes monorradiculares en su mayoría pertenecen al sector anterior; que además son los dientes que tienen menor grosor de dentina, lo que los hace más vulnerables al rápido avance de los procesos cariosos hacia la pulpa, con la consecuente necrosis pulpar e infección del periápice. (44-46)
A pesar de que en la tabla 6, el grupo más afectado fue de forma general el posterior; en esta tabla los multirradiculares tienen menos afectación; esto se explica, pues en la tabla 6 se agruparon a las bicúspides en el grupo de dientes posteriores, y debemos tener en cuenta que todas las bicúspides inferiores son monorradiculares, y que las segundas bicúspides superiores también son monorradiculares; por tanto, se encontraron 2 segundas bicúspides superiores y 2 bicúspides inferiores afectadas con periodontitis apical; también 10 segundas bicúspides superiores y 45 bicúspides inferiores estaban afectadas por absceso periapical agudo.
CONCLUSIONES
• La prevalencia de las enfermedades periapicales agudas en los pacientes que acudieron al servicio de urgencias fue elevada.
• El mayor por ciento de pacientes afectados perteneció al sexo masculino siendo el grupo etáreo más afectado de 19-35 años.
• La mayoría de los pacientes presentaron dolor espontáneo y severo.
• El grupo de diente más afectado fue el posteroinferior, y según el número de raíces los más afectados fueron los monorradiculares.
• La periodontitis apical aguda fue más frecuente en el sexo femenino, y en el grupo etáreo de 19-35; mientras que el absceso periapical agudo fue más frecuente en el sexo masculino y en el grupo etáreo de 36-59.
• Las principales causas de la enfermedad periapical aguda fueron la caries dental y las restauraciones defectuosas.
ANEXOS
Anexo 1
Consentimiento informado
Yo; Dra. Adelys Alonso Valdés, me comprometo a dar información fidedigna sobre lo que se me pregunte con el objetivo de colaborar en esta investigación, teniendo por sentado que los datos aportados serán utilizados con la ética pertinente.
Consentimiento informado
Yo: __________________________________________, por la presente expreso que he sido informado de los propósitos y exámenes a realizar en la investigación: Prevalencia de enfermedades periapicales agudas en el adulto joven. Policlínico Managua. Arroyo Naranjo. 2009. Y consiento en participar y brindar datos verídicos con el convencimiento de que solo se hará divulgación científica.
Anexo 3
Prevalencia de las enfermedades periapicales agudas según edad. Policlínico Universitario Managua. Municipio Arroyo Naranjo. 2009.
Fuente: Planilla Recolectora de Datos.
Anexo 4
Enfermedades periapicales agudas según características del dolor. Policlínico Universitario Managua. Municipio Arroyo Naranjo. 2009.
Fuente: Planilla Recolectora de Datos.
BIBLIOGRAFÍA
1. López-Marcos JF. Etiología, clasificación y patogenia de la patología pulpar y periapical. Med Oral Patol Oral Cir Bucal. 2004.
2. Bueno R. Manual de Endodoncia. Parte 2. Historia de la Endodoncia. Rev Oper Dent Endod 2006.
3. Cirugía Bucal / Tema 30. Infecciones Odontogénicas (I) [citado 7/ Mayo/2009] Disponible en: http://www.forp.usp.br/restauradora/temas_endo/temas_cast/periapico.html
4. Gotman JL. Éxito y fracaso, causas y evaluación, en Endodoncia en la práctica clínica de Harty. Cuarta Edición. México: Editorial Macgraw-Hill Interamericana; 2004. p. 184 – 185.
5. Harty PF. Endodoncia en la práctica clínica. 4ta. Edición. London: Editorial McGraw-Hill Interamericana; 2004.
6. Lafuente Taborga, Lorena. Piezas anteriores con presencia de procesos periapicales que acudieron a la clínica odontológica, 2005.
7. Almirón M, Vallejos A. Análisis de las características histopatológica de los procesos periapicales crónicos en dientes con y sin tratamiento endodóntico. [Monografía en Internet]. Universidad Nacional del Nordeste. Comunicación Científica y Tecnológica; 2004. [citado: 11/May/2009]. Disponible en: http://www.unne.edu.ar/Web/cyt/com2004/3-Medicina/M-031.pdf