Definición, clasificación y gravedad según el tipo de apnea, clínica, evaluación diagnóstica, monitorización (estudio polisomnográfico) y tratamiento de esta patología.
Pausas de apnea.

Dra. Natalia García Gómez
DEFINICIÓN
- Ausencia de flujo respiratorio durante
20 segundos o menos de 20 segundos si asocia – bradicardia o hipoxemia

- Persistencia: Inversamente proporcional a la edad gestacional
En <28 semanas un 65% continúan teniendo apnea a las 36 y el 16% continúan con pausas a las 40 semanas
MAYOR INCIDENCIA Y GRAVEDAD CUANTO MENOR ES LA EDAD GESTACIONAL
Clasificación

Mecanismo de producción
Central
Obstructiva
Mixta 50-75%
Etiología
Primaria, Idiopática o de la Prematuridad: < 34 semanas, Inicio antes de 10 días
Secundaria
Gravedad
Apnea central
Ausencia de flujo y de esfuerzo respiratorio
Hasta un 40%
Se origina en el sistema nervioso central (SNC) por:
Inmadurez en el centro respiratorio
Respuesta inmadura a la estimulación de los receptores laríngeos vagales en RNPT producen una pausa en la ventilación alveolar
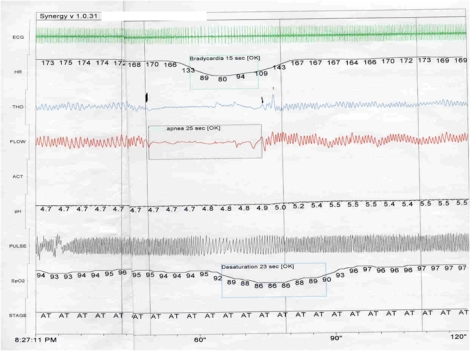
Hay esfuerzo respiratorio sin flujo aéreo
Por obstrucción en la vía aérea superior
Causas de obstrucción mecánica
Recién nacido pretérmino (RNPT): La faringe se cierra por la presión negativa por debilidad de los músculos geniogloso y geniohioideo
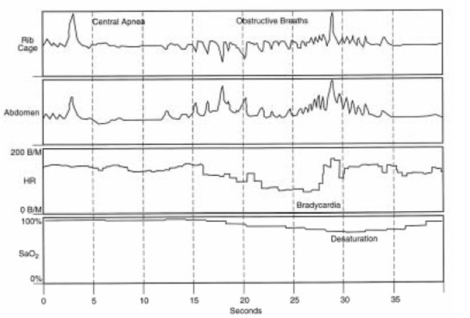
Apnea Mixta
Es el patrón más frecuente de apnea idiopática en el recién nacidos pretérmino (RNPT) (75%)
Típicamente la apnea obstructiva precede a la central
Gravedad
Leve:
Mínimos cambios fisiológicos
1-2 episodios/24 horas
Moderada:
Bradicardia y/o desaturación moderadas
Severa:
Episodio prolongado
Clínicamente significativa
Requiere oxígeno o ventilación mecánica
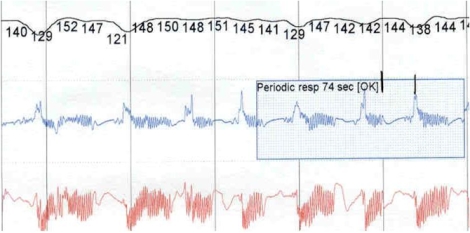
Respiración periódica
78% < 2 semanas
26% 39- 52 semanas
Patrón respiratorio normal en el recién nacido pretérmino (RNPT)
Periodos de respiración regular de >20 segundos seguidos de periodos de apnea <10 segundos con recuperación espontánea
Sin hipoxemia ni hipercapnia - Buen pronóstico - No tratar
Típicamente ausente en < 2ddv
Apnea Secundaria
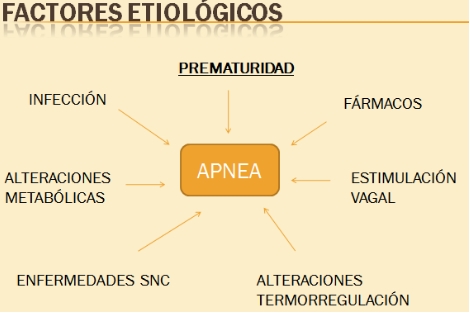
Etiología
Pueden ocasionar apnea las siguientes circunstancias:
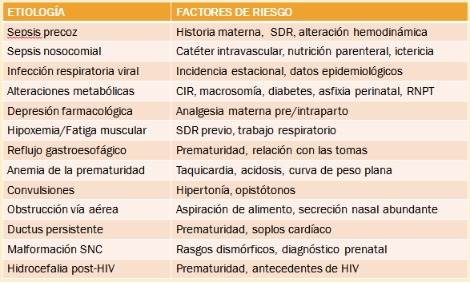
Sepsis
Infección respiratoria
Alteración metabólica: acidosis, déficit de Glucosa, déficit de sodio (Na), déficit de Calcio
Alteración termorregulación
Anemia, hipoxemia, ductus aortopulmonar (DAP)
Fatiga muscular
Estímulo vagal: reflujo gastroesofágico (RGE), obstrucción
Neurológica: HIV, malformaciones, convulsiones
Fármacos (opioides, Mg, PGE1)
Factores de riesgo
Apnea y reflujo gastroesofágico (RGE)
Mayor incidencia de apnea tras ingesta o reflujo gastroesofágico (RGE)
Mecanismo reflejo de tipo central
Laringoespasmo
Tratamiento del reflujo gastroesofágico (RGE) no disminuye incidencia de apneas
Bhat RY et cols. Acid gastroesophageal reflux in convalescent preterm infants: effect of posture and relationship to apnea. Pediatrics 2007; 62:620-623
Apnea precede al reflujo gastroesofágico (RGE): descenso del tono del esófago
Cohen A.The relationship between GER and apnea in infants. J Pediatric, Sep 2000; 137 (3):321-6
Apnea e hipoxia descenso del tono del esfínter esofágico inferior (EEI)
Apnea Primaria
CLÍNICA
Aparece 2ş-10ş ddv o cuando se retira la CPAP/VM
Si <1 día o >1 semana o recurre después de 1-2 semanas à DESCARTAR PATOLOGÍA SUBYACENTE
Hofstetter, AO et cols. Cardiorespiratory development in extremely preterm infants: vulnerability to infection and persistence of events beyond term-equivalent age. Acta Pediatric 2008; 97: 285
Fisiopatología

Prematuridad y apnea
CENTRO RESPIRATORIO
Inmadurez: < edad gestacional (EG) à > irregularidad en el patrón respiratorio.
Fase REM: Patrón respiratorio irregular. 65% del sueño de los RNPT
Alteraciones en la temperatura: los RNPT más susceptibles. 90% de los episodios de apnea suceden durante fluctuaciones térmicas.
VÍA AÉREA
Obstrucción nasal: <35 semanas no respiración oral
Obstrucción hipofaringe: Peor tono muscular, más en fase REM
Reflejos protectores: Reflejo inhibitorio exagerado. Contracción de los músculos cerrando la glotis. Menos receptores en RNT
MÚSCULOS RESPIRATORIOS
Inmadurez del diafragma: menos esfuerzo inspiratorio en el recién nacido pretérmino (RNPT)
Alta complianza de la pared costal: los recién nacidos pretérmino (RNPT) tienen costillas más finas y menos mineralizadasà menor volumen del pulmón en reposo, volumen corriente y reservas de oxígeno.
Inmadurez del centro respiratorio

Recién nacido pretérmino (RNPT): más susceptible a los mecanismos inhibitorios (hipoxia, hipertermia y adenosina) y a trastornos metabólicos, infecciosos y cardiorrespiratorios.
EVALUACIÓN de la apnea
LA APNEA PRIMARIA ES UN DIAGNÓSTICO DE EXCLUSIÓN
1. Historia clínica
Antecedentes perinatales, edad gestacional, factores de riesgo infeccioso, fármacos
Tolerancia, termorregulación, postura
2. Examen físico
3. Laboratorio
4. Pruebas de imagen
5. Monitorización
6. Estudio polisomnográfico neonatal
Pruebas complementarias
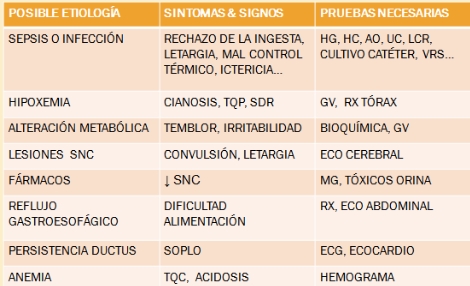
MONITORIZACIÓN
De la Frecuencia, la severidad y la duración por medio de:
PULSIOXIMETRÍA (saturación de oxígeno, frecuencia cardíaca)
ECG
IMPEDANCIA TORÁCICA
MICRÓFONOS
SENSORES DE FLUJO
CAPNOGRAFÍA

Monitorización domiciliaria:
“no disminuye el riesgo de muerte súbita del lactante“
Indicaciones
RNPT con apneas de repetición de curso repetido y prolongado con riesgo de apnea recurrente, bradicardia e hipoxemia
Reflujo gastroesofágico (RGE) grave
Hermanos gemelos con muerte súbita del lactante (MSL)
Displasia broncopulmonar grave
Episodios de ALTE (eventos de aparente amenaza a la vida o Apparent Life Threatening Event)
Apnea secundaria a malformaciones de la vía aérea, lesiones neurológicas y traqueostomizados
Estudio polisomnográfico muy alterado
Descartar alteraciones CRP o NRL
Estudiar patrón del sueño y respiración
Evaluar electroencefalograma (EEG) y maduración cerebral

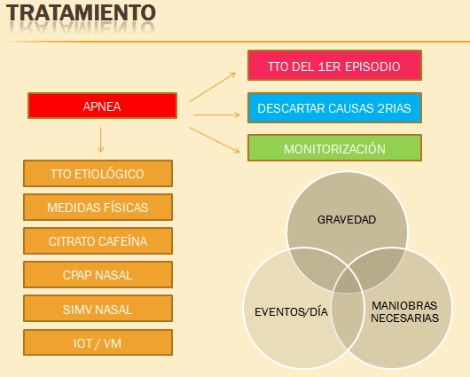
TRATAMIENTO

1. Episodio inicial
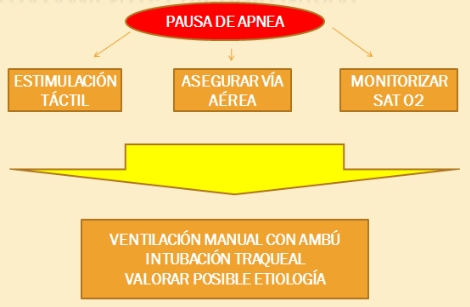
2. Episodios posteriores
Más de 4-6 episodios/día; estimulación insuficiente; precisa oxígeno o ambulancia
- Tratamiento etiológico
- Medidas físicas
- Oxígeno
- Metilxantinas
- Doxapram
- Presión positiva continua nasal
- Intubación – Ventilación Mecánica
OTROS TRATAMIENTOS
Medidas físicas
Termoneutralidad
Decúbito prono y plano del nido elevado. Evitar hiperextensión cervical
Estabilización y analgesia. Maniobras mínimas
Mínimo O2 necesario
Estimulación quinestésica (Más pausas, mismo efectos secundarios, Mejor desarrollo psicomotor 6 meses)
Osborn DA. Estimulación quinestésica versus teofilina para la apnea de recién nacidos prematuros. Revision Crochane traducida. 2008. Número 2.
Metilxantinas
Antagonistas de los receptores de adenosina. 15-20% no responden . 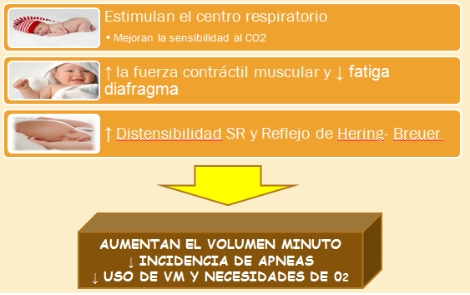
Teofilina VS Cafeína, 10-15 mg/L
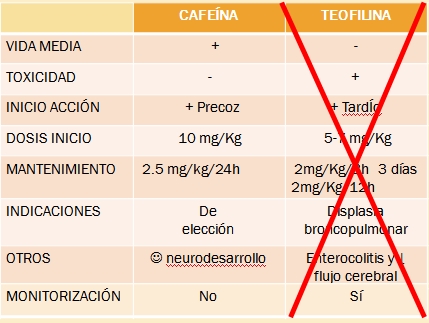
Disminución del 50% de apneas/bradicardia tras 1-7 días de tratamiento. Misma tasa de apnea tras 7 días de tratamiento. Menos efectos secundarios con cafeína.
Steer PA, Henderson-Smart DJ. Cafeína versus teofilina para la apnea en neonatos prematuros. La Biblioteca Cochrane Plus, 2008 Número 2.
¿Hasta cuándo tratar? à Semana 34-36 ó 5 días sin apneas.
Adams JM. Clinical features and management of apnea of prematurity. Uptodate febrero 2009

Terapia con cafeína (Schmidt B et cols. Caffeine therapy for apnea of prematurity. NEJM. 2006. 354:20)
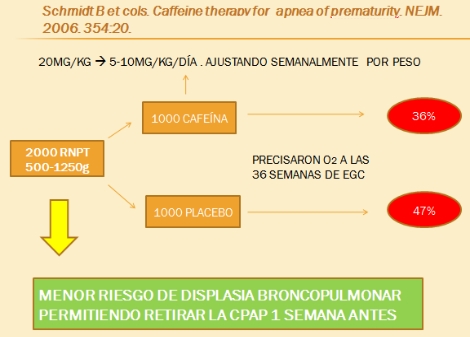
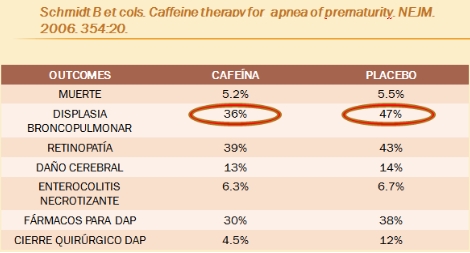
Se requieren más estudios para valorar la influencia sobre el cierre del DAP.
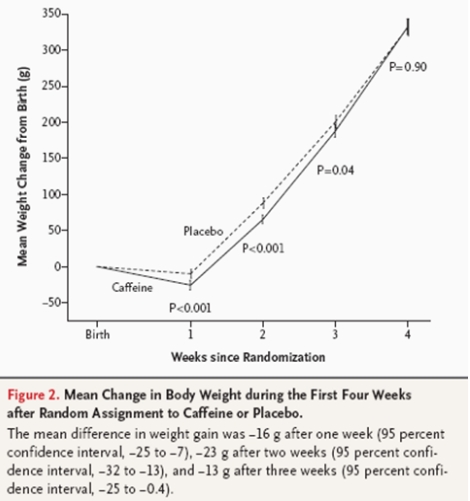
El principal problema de la cafeína es la disminución de la ganancia ponderal en las 3 primeras semanas, igualándose a partir de la 4Ş.
Mejora la tasa de supervivencia sin alteraciones neurológicas a los 18-21 meses en RNPT comparado con placebo
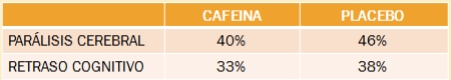
Bernaola Aponte G, Aparicio Sánchez JL. En los recién nacidos afectados de apneas de la prematuridad, el tratamiento con cafeína parece tener un efecto beneficioso sobre el desarrollo neurológico a largo plazo. Evid Pediatr. 2008; 4: 4
Mismas tasas de mortalidad, sordera y ceguera
¿Valor profiláctico?
Palmero MI et cols. Citrato de cafeína en la apnea del prematuro. Rev Obstet Ginecol Venez v.65 n.4 Caracas oct. 2005.
¿Dosis de cafeína?
Inicialmente 20 mg/kg iv de CITRATO DE CAFEÍNA en una sola dosis
Mantenimiento: 5-10 mg/kg/día
Ajustar semanalmente al peso
Monitorización clínica
Pasar a vía oral cuando sea posible
No se ha establecido la seguridad y eficacia de la cafeína es períodos superiores a los 12 días
Doxapram Aumenta la FR y VC
Mismos efectos en tratamiento iv que las metilxantinas en la incidencia de apnea en 48h
Henderson-Smart DJ, Steer P. Doxapram versus metilxantinas para la apnea en lactantes prematuros. La Biblioteca Cochrane Plus, 2008 Número 2.
Efectos secundarios:
Disminución del Flujo cerebral, hipertensión arterial (HTA), irritabilidad
Disfunción hepática
A largo plazo alteración del neurodesarrollo
Infusión continua
Se necesitan estudios adicionales
Henderson-Smart DJ, Steer P. Doxapram para la apnea en RNPT. Revisión Cochrane traducida). En: La Biblioteca Cochrane Plus, 2008 Número 2.
Reservado cuando fracasan los demás tratamientos

Disminuye la incidencia de apnea mixta y obstructiva
3-6 cm H2O. Si no hay respuesta ni distensión abdominal à 7-8 cm H2O
NIPPV
Aumenta los efectos de la CPAP en apneas graves o frecuentes
Faltan estudios de seguridad
Lemyre B, Davis PG, De Paoli AG. Nasal intermittent positive pressure ventilation (NIPPV) versus nasal continuous positive airway pressure (NCPAP) for apnea of prematurity. Cochrane Database of Systematic Reviews 2002.
Otros tratamientos
CO2 :los quimiorreceptores provocarían hiperventilación
CARNITINA: el déficit de carnitina produce apneas. No se ha demostrado su eficacia
Kumar M, Kabra NS, Paes B Suplemento de carnitina para los recién nacidos prematuros con apnea recurrente (Revisión Cochrane traducida). 2008. Número 4
MÉTODO CANGURO
ESTIMULACIÓN OLFATORIA: ↓ 36% las apneas sin bradicardia o con bradicardia intensa que no responden a cafeína
Marlier L, et al. La estimulación olfativa previene la apnea en los recién nacidos prematuros. Pediatrics (Ed esp). 2005;59(1):21-7
Tratamiento
CONCLUSIONES
1. Patología más frecuente en el recién nacido pretérmino (RNPT)
2. Más frecuentes y persistentes cuanto menor sea la edad gestacional
3. La mayoría son de origen mixto
4. Es preciso descartar causas secundarias con pruebas complementarias orientadas
5. Importancia de las medidas físicas
6. Principal tratamiento es la cafeína
Monitorización clínica
Disminuye la displasia broncopulmonar
Mejora el pronóstico neurológico
Bibliografía
1. Perez Rodríguez et cols. Apnea en el periodo neonatal. Protocolos de la AEPED. 2008.
2. Adams JM et cols. Pathogenesis of apnea of prematurity, Sept 2009. Uptodate
3. Steer PA, Henderson-Smart DJ. Cafeína versus teofilina para la apnea en neonatos prematuros. La Biblioteca Cochrane Plus, 2008 Número 2.
4. Adams JM et cols. Clinical features and management of apnea of prematurity. Sept 2009. Uptodate.
5. Abu-Shaweesh JM et cols. Apnea de la prematurez. Journal of the arab neonatology forum. Vol 2-3. Dic 2005.
6. Bhat RY et cols. Acid gastroesophageal reflux in convalescent preterm infants: effect of posture and relationship to apnea. Pediatrics 2007; 62:620-623.
7. Osborn DA. Estimulación quinestésica versus teofilina para la apnea de recién nacidos prematuros. Revisión Crochane traducida. 2008. Número 2.
8. Lemyre B, Davis PG, De Paoli AG. Nasal intermittent positive pressure ventilation (NIPPV) versus nasal continuous positive airway pressure (NCPAP) for apnea of prematurity. Cochrane Database of Systematic Reviews 2002.
9. Henderson-Smart DJ, Steer P. Doxapram versus metilxantinas para la apnea en lactantes prematuros. La Biblioteca Cochrane Plus, 2008 Número 2.
10. Henderson-Smart DJ, Steer P. Doxapram para la apnea en RNPT. Revisión Cochrane traducida).En: La Biblioteca Cochrane Plus, 2008 Número 2.
11. Schmidt B et cols. Caffeine therapy for apnea of prematurity. NEJM. 2006. 354:20.