Prolapso rectal o procidencia, es una patología poco frecuente y de oscura etiología, caracterizado por el descenso circunferencial de todas las capas del intestino a través del ano. Reconocida ya su existencia en la antigüedad, habiendo sido descripta en el Papiro de Ebers 1500 años antes de Cristo. El Prolapso Rectal es una patología invalidante, con frecuencia más importante en la población de mayor edad, y comúnmente asociada a incontinencia fecal.
Caso clinico. Procidencia aguda rectal complicada. Alternativas en el tratamiento quirúrgico
Dres. Guillermo Canavosio, Bruno Taborda y Carlos Benedetti
Universidad Nacional de Córdoba – Facultad de Ciencias Médicas
INTRODUCCIÓN
Prolapso rectal o procidencia, es una patología poco frecuente y de oscura etiología, caracterizado por el descenso circunferencial de todas las capas del intestino a través del ano. Reconocida ya su existencia en la antigüedad, habiendo sido descripta en el Papiro de Ebers 1500 años antes de Cristo. El Prolapso Rectal es una patología invalidante, con frecuencia más importante en la población de mayor edad, y comúnmente asociada a incontinencia fecal.
Constituye el 0.8% de las afecciones anorrectales. Es frecuente en niños de 1 a 3 años, el cual va curando espontáneamente con la edad, tanto, que después de los 6 o 7 años queda reducido a un 40%. La procidencia es más evidente entre los 20 y 40 años y se acentúa después de los 50 / 60 años, edad en que las mujeres la padecen en proporción de 6 a 1.
Hay varias alteraciones anatómicas asociadas con el prolapso, aunque se desconoce si éstas son la causa del mismo, o están simplemente asociados con esta disfunción anorrectal. Basadas en la corrección de las alteraciones anatómicas encontradas, se han descrito numerosas técnicas quirúrgicas en el tratamiento de esta patología, lo que sugiere que ninguna es completamente satisfactoria.
CLASIFICACIÓN DE PROLAPSO Y PROCIDENCIA RECTAL
(Según la extensión de su compromiso)
- Prolapso mucoso:
1. Simple:
a. anorrectal
b. rectal
2. Hemorroidal
- Prolapso Total o Procidencia
• Anorrectal (grado 1ş)
• Rectal (grado 2ş )
• Invaginación sigmoidorrectal (grado 3ş)
A esta clasificación convendría agregarle, con sentido anatomoquirúrgico, el estado del esfínter del ano, que puede ser normal, hipotónico o atónico.
ETIOPATOGENIA
Aún en la actualidad las causas siguen siendo de difícil interpretación y no bien conocidas.
Se consideran que existen: causas predisponentes, factor tisular y causas determinantes.
Causas Predisponentes
• Factor anatómico: se considera de importancia el desarrollo de la columna vertebral.
• Falta de tejido adiposo de sostén perirrectal
• Tejido conjuntivo
• Rotura de la lámina abdominopelviana y la de sostén perianal
Factor Tisular (por hipotonía tisular)
• La prematurez
• Las enfermedades graves, agudas o crónicas con desnutrición, raquitismo e hipovitaminosis B.
• Factores sociales.
Causas determinantes (en el adulto)
• Persistencia en los esfuerzos defecatorios por constipación o diarrea crónica.
• Desnutrición en lo ancianos.
• En el hombre: disturbios prostáticos, homosexualidad, cálculos ureterales.
• En la mujer: el embarazo.
FACTORES FISIOPATOGÉNICOS
Los elementos anatómicos que mantienen el recto en su posición normal han sido divididos en medios de suspensión y sostén.
Los medios de suspensión son:
• Peritoneo pelviano
Formando los alerones del recto:
• Los vasos hemorroidarios superiores.
• Los repliegues fibromusculares.
Los medios de sostén son:
• Músculos elevadores del ano
• Tejido celulograso que rellena espacios pelvirrectal e isquioanal.
• Órganos vecinos
• Concavidad sacra
• Elementos urogenitales.
Moschowitz (1912) señaló que un fondo de saco de Douglas profundo por defecto de coalescencia, puede transformarse por la presión intraabdominal, en un “saco herniario”
Devadhar sostiene que la invaginación sigmoideorrectal es el mecanismo inicial del prolapso, que actuando sobre los medios de sostén y suspensión terminan por instalar la procidencia.
Petrozzi llama la atención sobre las alteraciones funcionales existentes en el prolapso, a las cuales no se les ha dado mayor importancia. Estas son además de trastornos en la evacuación (constipación, diarrea e incontinencia); destaca las alteraciones en el tono postural de los músculos pelvianos.
DIAGNOSTICO
En el adulto, sus antecedentes se remontaran a sus primeros años de vida. No ofrece dificultad ya que con la inspección nos apercibimos de la situación. Debe realizarse tacto rectal, rectosigmoideoscopia y examen radiológico; es de capital importancia el diagnóstico diferencial entre prolapso mucoso y prolapso total o procidencia.
El prolapso mucoso se presenta en la inspección como una masa a través del ano, la cual conserva su posición central, de tamaño pequeño, haciéndose más ostensible al pujar al enfermo. Asociado a hemorroides, se observa que no abarca toda la circunferencia del ano.
El prolapso total es mucho mayor en longitud y en espesor, el orificio del vértice del prolapso se puede encontrar orientado hacia la parte posterior y los pliegues que presenta la mucosa, tiene una disposición concéntrica respecto a la luz intestinal.
E.S. Galvan, utiliza la neumopelvigrafia dinámica para el diagnóstico diferencial de los prolapsos mucosos y totales, donde el fondo de saco de Douglas en los prolapsos totales es de mayor profundidad que en las mucosas, salvo cuando se trata de un primer estadio.
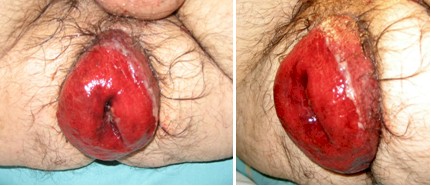
PRESENTACIÓN DEL CASO CLÍNICO
• Paciente de sexo masculino (A. C.) de 68 años de edad.
• Casado, de la ciudad de Córdoba, sin antecedentes quirúrgicos.
• Antecedentes personales patológicos: Enfermedad de Parkinson (no tratada de más de 10 años de evolución).
• Constipado crónico desde la adolescencia y con deposiciones cada 5 a 7 días.
• Refiere entre sus antecedentes Prolapso rectal desde los 14 años.
MOTIVO DE CONSULTA
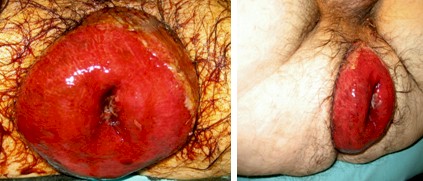
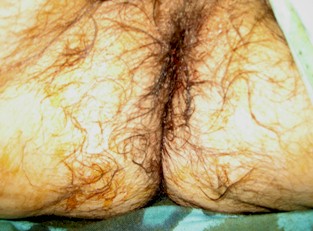
Enfermo que ingresa por guardia con un cuadro de “Procidencia Rectal Aguda”, con intenso dolor, mucorrea sanguinolenta e imposibilidad de reintroducción manual por parte del paciente y servicio de emergencia domiciliario.
Se intenta bajo sedación y relajación, maniobras infructuosas de corrección del gran Prolapso completo “Procidencia”, con importante compromiso inflamatorio y edema.
TRATAMIENTO QUIRÚRGICO
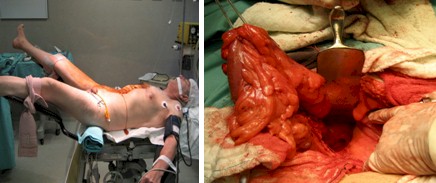
Se decide cirugía de urgencia, bajo anestesia general, en paciente con riesgo aumentado por cardiopatía hipertensiva y enfermedad de Parkinson.
Posición de Lloyds Davies, sonda vesical, nasogástrica y vía central.
Incisión mediana Infra umbilical, abierta cavidad semiología intraoperatoria normal, observando una exagerada profundización del fondo del saco de Douglas y dolicosigma.
Con maniobras de taxis en forma sostenida, firme, se logra “reducir” la procidencia en forma completa y satisfactoria, lo que nos hizo decidir y continuar con procedimiento de Recto pexia posterolateral similar a la técnica de Orr Pemberton, con malla de Prolene.
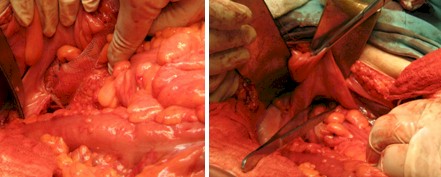
Se diseca el mesorrecto en forma amplia y hasta los alerones del recto que se preservan, con conservación del plexo hipogástrico. A continuación cierre con jaretas de profundo saco de Douglas con técnica de Moschowitz, hasta su obliteración completa
Una vez expuesto ampliamente el espacio retrorrectal, conservando el mesorrecto y con tracción sostenida por catéter insertado en la unión rectosigmoidea, se procede a la colocación de la “malla de Prolene” en forma de U, la que se fija con puntos de Prolene 000 al promontorio, con la precaución de evitar lesión vascular venosa, de la región sacra.
DISCUSIÓN
Pese a que hay evidencia escrita de su existencia desde hace más de 3.500 años, como testifica el papiro de Ebers, y que se trata de un problema invalidante, el prolapso rectal sigue planteando una variedad de incógnitas a los cirujanos (9).
Para el prolapso rectal total se han propuesto diversas técnicas quirúrgicas. La rectopexia posterior con malla es una de las más utilizadas por comunicaciones de menor recurrencia, aunque se ha descrito incidencia de constipación secundaria (25). Dado que un número importante de pacientes son de edad avanzada, con mayor riesgo potencial de la cirugía abdominal, se ha buscado nuevas alternativas de tratamiento en esta patología como la cirugía laparoscópica (21,23).
Tradicionalmente se reconoce que es una patología que afecta los extremos de la vida. En los niños, su incidencia mayor se encuentra en los dos primeros años de vida, disminuyendo progresivamente hasta los 5 años, donde es más raro de observar (1,2,5).
En el adulto es 6-15 veces más frecuente en mujeres que en varones. Estos últimos pueden padecerlo a cualquier edad, mientras que las primeras lo presentan habitualmente a partir de la década de los 70 años, pudiendo coexistir o ir precedido o seguido, como se ha dicho, del prolapso de otras vísceras pélvicas, como la vejiga urinaria y el útero (13).
Cerca de la mitad de los pacientes tiene estreñimiento, unos por una obstrucción distal consecutiva a un descenso perineal patológico o a un músculo puborrectal que no se relaja, y otros por tránsito lento. También un 50-75% son incontinentes a heces, bien por la propia distensión mantenida por el prolapso del esfínter anal interno que por vía refleja lo relaja de manera permanente, o por una neuropatía pudenda asociada al estiramiento nervioso (14,15). Todo ello, evidentemente, complica el problema, a parte de su frecuente asociación con trastornos psiquiátricos, sobre todo depresión y enfermedades neurológicas, como la esclerosis múltiple, en nuestro caso el paciente padece enfermedad de Parkinson no tratada, por voluntad del enfermo.
Las complicaciones ocurren en forma imprevista, en pacientes portadores crónicos de procidencia de varios años de evolución, en ciertas oportunidades el enfermo es un “experto” en los procedimientos de reducción, hasta que por factores intercurrentes y agravantes, se producen en orden de frecuencia las siguientes:
1.- Irreductibilidad, estrangulación y gangrena.
2.- Ulceración y hemorragia.
3. Rotura del prolapso (excepcional).
Por la gravedad, evolución y progresión de las complicaciones, con agravamiento del estado general, exige de los cirujanos “actuar” con decisión y experiencia para lograr la curación (14).
Tratamiento Quirúrgico del Prolapso Rectal
El tratamiento del prolapso rectal es quirúrgico. En 1971 Altemeier decía “muchos cirujanos han fallado en entender y apreciar cuales son los correctos factores fisiopatológicos asociados con el prolapso rectal”, y Lockart
Mummery expresaba "Es interesante que todavía conocemos poco acerca de este problema". Hacían esta mención a raíz de la innumerable variedad de técnicas quirúrgicas que hay descriptas para la corrección de esta patología.
Los factores a tener en cuenta son el sexo y la edad, el estado del paciente, la función intestinal, la continencia, los antecedentes de reparos previos, y la experiencia del cirujano. El objetivo del tratamiento quirúrgico es corregir el defecto anatómico. Algunas de ellas ya han caído en desuso, otras son simples modificaciones de la técnica original.
Existen dos vías de abordaje quirúrgico, el abdominal (cirugía a cielo abierto o laparoscópico) y el perineal. La vía abdominal comprende las fijaciones o pexias rectales, combinadas o no con resección colónica.
La vía perineal abarca procedimientos que van desde el cerclaje anal creando una barrera anatómica a la salida del recto, a la resección sigmoidea con o sin reparo del piso de la pelvis, pasando por la mucosectomía y plicatura de la pared rectal.
PROCEDIMIENTOS ABDOMINALES
Son los procedimientos más comúnmente usados, pudiendo efectuarse por vía abierta convencional o por laparoscopía. Entre ellos se distinguen los siguientes:
1- Rectopexia con prótesis
Inicialmente descripta por Orr, quién utilizó dos tiras de aponeurosis de Fascia Lata con la finalidad de suspender el recto. Las pexias en general tienen un principio básico y común a todas ellas: la movilización posterior del recto, separándolo del promontorio y sacro por el plano avascular. Esta disección es particularmente sencilla ya que los mesos son muy laxos permitiendo completar la maniobra bajo visión directa, con total comodidad y evitando lesionar estructuras nerviosas o vasculares. Esta disección debe ser completa hasta el plano de los elevadores y se considera el paso más importante en el tratamiento del prolapso ya que las firmes adherencias que se formarán como consecuencia del mismo fijarán al recto en su nueva posición.
Los efectos y conveniencia de la disección lateral y anterior del recto son controversiales. La sección de los ligamentos laterales disminuiría la recidiva pero provocaría un empeoramiento de la constipación.
Las rectopexias con prótesis pueden ser con fijación anterior, posterior o lateral.
2- Operación de Orr modificada por Loygue, o fijación lateral
Efectuada la movilización rectal y traccionado el mismo por el cirujano en su posición de pexia, se fija una banda de nylon en cada cara lateral del recto y en el promontorio sacro. En nuestro medio, Espeche y Vadra describen su propia técnica con buenos resultados anatómicos y funcionales. Espeche, movilizaba el recto conservando los alerones y suturando en sendas caras laterales dos bandas de teflón de 10-12 cm por 1-2 cm de ancho, y por el otro extremo fija las mismas al promontorio manteniendo la tracción del recto. Posteriormente, incorporó otra banda de teflón al tendón aponeurótico del psoas ilíaco y a la pared anterior del recto. La maniobra se repite en ambos lados. Vadra, empleó una banda en “Y” fijada al recto por sus ramas laterales, y por la rama única al promontorio. Los materiales utilizados por este autor han sido varios: piel, polipropileno, ácido poliglicólico, Dacron. Manifiesta una recidiva del 2.5%.
3- Resección sin fijación – Resección anterior
Descripta por Muir en 1955. Consiste en la resección del intestino redundante previa movilización rectal y conservando los ligamentos laterales. Origina una fijación producto de adherencias entre el recto y el sacro. La remoción del intestino redundante previene la posibilidad de obstrucción intestinal descripta con la fijación rectal como procedimiento único. Tiene además la ventaja que en pacientes constipados, la resección beneficia la evacuación. Posee la desventaja de las eventuales complicaciones de una anastomosis colorrectal. Bergamaschi sugiere conservar la arteria hemorroidal superior, sin necesidad de dividir el mesorrecto en la unión rectosigmoides, y de esta manera reducir los riesgos de complicaciones anastomóticas. Si bien la movilización debe efectuarse hasta el nivel de los ligamentos laterales, la anastomosis se realiza a la altura del promontorio sacro. Es este un procedimiento que puede ser perfectamente realizado por laparoscopía, habiendo ya reportes que muestran los beneficios de esta técnica sobre la cirugía convencional con una tasa de recidiva del 2 al 9%.
4- Resección Sigmoidea con fijación sacra
Descripta por Frykmann y Golberg, en 1955. Es una modificación de la operación de Pemberton- Stalker, sobre la teoría que la fijación rectal supeditada exclusivamente a las adherencias es impredecible. Una vez efectuada la resección anterior según los lineamientos precedentemente expuestos, la pared rectal posterior o los ligamentos laterales intactos serán asegurados al sacro con suturas no absorbibles. Concluyendo que esta técnica no solo fue exitosa en el tratamiento del prolapso sino también en la mejoría de la función intestinal. La constipación mejora en el 60-80% - posiblemente por la resección de sigmoides y la continencia se ve beneficiada en un 35 - 60%.
5- Operación De Wells o fijación Posterior
Wells, en 1959, realiza una rectopexia posterior con esponja de alcohol de polivinilo con la finalidad de evitar la obstrucción del recto que se produce con la operación de Ripstein. Esta esponja induce una reacción fibrosa que produce la fijación del recto por su cara posterior a la curvatura del sacro. La movilización es idéntica a la operación de Ripstein. Una vez completado este gesto quirúrgico se fija la malla (originariamente Ivalon®) apoyándola en la concavidad sacra con puntos de sutura a cada lado, las alas sobrantes de la prótesis se suturan abrazando el recto por sus laterales, dejando la cara anterior completamente libre.
La impactación fecal y la estenosis se presentan con una frecuencia del 3,8 y 1,7% respectivamente, producto de una densa reacción fibrosa. La recurrencia oscila entre el 0%-20%, con una media del 5,5%.
6- Operación de Ripstein o fijación anterior
Es la cirugía más frecuentemente utilizada en los Estados Unidos. Ripstein y Lanter basaron esta técnica en la teoría fisiopatológica de la intususcepción del recto cuando el mismo pierde su fijación a la curvatura del sacro.
Técnica: El paciente es colocado en posición de Trendelenburg y se efectúa una laparotomía mediana infraumbilical. La exploración abdominal puede revelar un fondo de saco de Douglas profundo, un colon sigmoideo redundante y la pérdida de fijación del recto al sacro. Se penetra cuidadosamente en el espacio presacro a fin de evitar lesiones neurovasculares. El recto es completamente movilizado hasta el nivel de los elevadores. Se ejerce una tracción sostenida del mismo desplazándolo de la concavidad del sacro. Se pasa a su alrededor una malla protésica de polipropileno de 5 cm de ancho.
Se fijan los extremos de la misma con puntos a la fascia presacra, pudiendo penetrar en el periostio, a 5 cm por debajo del promontorio y a 1 cm aproximadamente de la línea media. Generalmente con 3-4 puntos de material no absorbible es suficiente. Se realizan además puntos no absorbibles de fijación o anclaje de la malla a la cara rectal anterior. Se cierran las brechas peritoneales laterales y si la hemostasia es satisfactoria, no se coloca tubo de drenaje. Una modificación a la técnica de fijación consiste en emplear el instrumento colocador de ágrafes metálicos para fijar la malla, logrando una disminución en el tiempo operatorio y sobre todo evitando el riesgo de la hemorragia. Este mismo recurso se emplea en cirugía laparoscópica. El índice de recurrencia con esta técnica varía del 0% al 10% con una media de 5%, según las diferentes series.
Las complicaciones operatorias más frecuentes son las hemorragias por la lesión de venas del plexo sacro.
- Obstrucción del intestino delgado: 0-2%
- Infección de herida: 0-10%
- Infección urinaria: 0-10%
Las complicaciones tardías son la impactación fecal y la estenosis a la altura de la malla.
McMahan y Ripstein modifican la técnica, fijando el recto al sacro por su cara posterior y reemplazando el Teflón por el Gore-Tex. Fijan la ľ parte de la circunferencia rectal dejando libre la cara anterior a fin de que la misma pueda expandirse. Esta modificación redujo la impactación y la estenosis. No reportan recurrencias en su serie de 23 pacientes.
7- Rectopexia sin prótesis
Se argumenta que el uso de material protésico es innecesario e incluso favorece las infecciones pelvianas, sobre todo si a la “pexia” se le agrega la resección sigmoidea.
Por tal motivo, diferentes experiencias se realizaron con sutura directa de los ligamentos laterales del recto a la fascia presacra. Procedimientos de fijación directa ya han sido ensayados por reconocidos autores desde hace más de 100 años. La Rectopexia fue descripta por Cutait en 1959. Consiste en la fijación del recto -previamente movilizado con sutura simple sosteniéndolo en forma temporal mientras se forma el fenómeno de adhesión definitivo. Este procedimiento ha ganado adeptos desde el advenimiento de la cirugía laparoscópica. Tiene una tasa de recurrencias que oscila entre el 0 al
4%, con una media del 2,7%.
8- Procedimientos Laparoscópicos
El advenimiento de la laparoscopía he hecho posible también, la resolución quirúrgica de esta patología. Por tratarse de un método mini invasivo su empleo tendría una indicación ideal en estos pacientes, generalmente añosos y con afectaciones clínicas inherentes al grupo etario al que pertenecen. Viéndose beneficiados por las ventajas de la laparoscopía: menor dolor post operatorio, menor repercusión respiratoria, rápida movilización y acortamiento de la internación con un retorno más precoz a su vida habitual. Teniendo como potenciales desventajas el mayor costo de instrumental y un más prolongado tiempo operatorio, sobre todo al inicio de la curva de aprendizaje. Ese mayor costo de instrumental, puede ser compensado por el ahorro en días de internación que los procedimientos mini invasivos producen. Por esta vía pueden efectuarse los procedimientos abdominales, previamente mencionados - resección, pexia y la combinación de ambos con resultados tempranos satisfactorios.
PROCEDIMIENTOS PERINEALES
Generalmente reservados para pacientes que no pueden ser abordados por vía abdominal debido a un riesgo quirúrgico elevado. Son por lo general, una segunda opción ya que el índice de recidivas es elevado en comparación con los procedimientos abdominales.
Las técnicas más comúnmente utilizadas son:
1- Rectosigmoidectomía perineal o Procedimiento de Altemeier
Fue popularizada después de 1971 cuando William Altemeier reportó sus resultados.
El paciente es colocado más comúnmente en posición de litotomía, pero otras alternativas descriptas son en decúbito lateral izquierdo y en decúbito ventral o posición de navaja sevillana. Puede efectuarse con anestesia regional o local. Kimmins reportó su experiencia como un procedimiento que no requirió internación, el 62% de sus pacientes retornaron a su casa el mismo día de la operación. Es un procedimiento con una muy baja mortalidad y la morbilidad oscila entre 0-25%.
2- Procedimiento de Delorme
Descripta en 1900, por Edmund Delorme, cirujano francés, y no fue utilizado hasta los reportes de Uhlig y Sullivan en 197973. Se realiza la exteriorización del prolapso y extirpación de la mucosa rectal preservando el músculo indemne. Procedimiento conocido como desnudamiento de la mucosa rectal o “stripping”. Se realiza la infiltración con epinefrina diluida en la submucosa, creando un plano de clivaje de mayor espesor y exangüe, lo que facilita la maniobra. La disección comienza 1 cm por arriba de la línea dentada y se detiene cuando se encuentra resistencia para avanzar. En este punto se reseca la mucosa disecada y se colocan puntos en la capa muscular rectal denudada provocando un plegamiento de la misma. Se reintroduce el recto, y se completa con la sutura término-terminal de la mucosa.
Tiene la ventaja de conservar el reservorio rectal, hecho que motivó el resurgimiento de la técnica En el 15% de los pacientes se puede producir una importante hemorragia consecuente al desnudamiento. Entre el 46 y 75% de los pacientes con incontinencia mejoran con esta técnica, mientras que la constipación no empeora (31).
La mayor parte de los autores reservan este procedimiento para aquellos pacientes de edad avanzada, tal cual lo describe Oliver en su grupo la edad media fue de 82 años, y para aquellos con contraindicación de una vía de abordaje abdominal. Otros, la reservan para pacientes con recurrencias, cirugías pelvianas o radioterapia previa. Tiene una tasa de recidiva que oscila entre 7- 22%, con una media del 14%.
3- Cerclaje Anal
Thiersch describió esta técnica utilizando inicialmente alambre de plata, que luego fue reemplazado por otros elementos. Con los resultados de las operaciones anteriormente descriptas prácticamente quedó en desuso. Es un procedimiento muy sencillo y que puede realizarse con anestesia local infiltrativa. Con el paciente en posición de litotomía, se realizan dos pequeñas incisiones en línea media anterior y posterior. La cinta se pasa desde anterior a posterior a cada lado del ano en la fosa isquiorrectal. Otros materiales alternativos empleados han sido: Marlex, Mersilene, Polipropileno, Silastic etc. Manteniendo reducido el prolapso, se completa el cierre del anillo, colocando una bujía de Hegar número 16-18 para no estrechar en demasía el orificio anal. Se debe evitar hacer un nudo prominente y en ocasiones podrá recurrirse a la aplicación de clips.
La tasa de complicaciones es elevada. Los pacientes a menudo consultan por sensación de pujos, evacuación incompleta y dificultades evacuatorias. Se han descripto erosiones o roturas del material del cerclaje, debiendo recurrirse a su retiro. La otra causa de remoción es el estrechamiento del orificio anal. Son frecuentes las impactaciones de materia fecal y lo que suele suceder es que se produzca un prolapso mucoso dado que el problema de base no fue solucionado. Este procedimiento tiene hoy en día muy escasas indicaciones, se utiliza en pacientes que por su grave estado general no es posible brindarles ninguno de los procedimientos antes mencionados. Si bien las complicaciones son numerosas y la recidiva es elevada, en pacientes con corta expectativa de vida es una alternativa a ser tenida en cuenta.
CONCLUSIÓN
• La procidencia rectal, complicada es infrecuente.
• Cuando el tratamiento médico es ineficaz, se debe proceder a la cirugía.
• En nuestro medio la RECTOPEXIA Posterior - Lateral, ofrece muy buenos resultados.
• La cirugía “tradicional, laparotómica” es preferible en la urgencia.
• La cirugía Laparoscópica, debería ser instrumentada de rutina, en la cirugía electiva, con una adecuada curva de aprendizaje e instrumental adecuado.
BIBLIOGRAFÍA
1. Siafakas C, Vottler TP, Andersen JM. Rectal prolapse in pediatrics. Clin Pediatr Phila 1999; 38:63-72.
2. Fehri M, Harouchi A, Reffas E, Andaloussi M, Benbachir M, Guessous N. Rectal prolapse in children. Review of 260 cases. Chir Pediatr 1988;29: 313-317.
3. Stern RC, Izant RJ, Boat TF, Wood RE, Matthews LW, Doershuk CF. Treatment and prognosis of rectal prolapse in cystic fibrosis. Gastroenterology 1982 ; 82:707-710.
4. Bhimma R, Rollins NC, Coovadia HM, Adhikari M. Post-dysenteric hemolytic uremic syndrome in children during an epidemic of Shigella dysentery in Kwazulu/Natal. Pediatr Nephrol 1997; 11: 560 -564.
5. Corman ML. Rectal prolapse in children. Dis Colon Rectum 1985; 28:535-539.
6. Freeman NV. Rectal prolapse in children. J R Soc Med 1984; 77 (Suppl 3):9-12.
7. Gysler R, Morger R. Uber die Sklerosierungsbehandlung mit Athoxysklerol bei Analprolaps im Kindesalter. Z Kinderchir 1989; 44:304-305.
8. Chan WK, Kay SM, Laberge JM, Gallucci JG, Bensoussan AL, Yazbeck S. Injection sclerotherapy in the treatment of rectal prolapse in infants and children. J Pediatr Surg 1998; 33: 228-255.
9. Gasbarro V, Nigro Imperiale F, Rubbini M, Bignami R, Pozza E, Zamboni P, Fabri P, Mari C, Tartari E, De Anna D. La terapia chirurgica del prolasso rettale. Nostra esperienza clinica di 12 anni di osservazioni. Chir Ital 1984; 36:30-36.
10. Yokomori K, Terawaki K, Kamii Y, Obana K, Hashizume K, Hoshino T, Hashimoto D. A new technique applicable to pediatric laparoscopic surgery: abdominal wall «area lifting» with subcutaneous wiring. J Pediatr Surg 1998; 33: 1589-1592.
11. Qvist N, Rasmussen L, Klaaborg KE, Hansen LP, Pedersen SA. Rectal prolapse in infancy: conservative versus operative treatment. J Pediatr Surg 1986; 21:887-888.
12. Sverijnen R, Festen C, Van der Staak F, Riev P. Rectal prolapse in children. Neth J Surg 1989; 41:149-151.
13. Goligher J.C. Cirugía del Ano, Recto y Colon; capítulo 10 pag. 240 – 277. Editoral Salvat 1979.
14. Garriz R.A., Gonzalez J.M. Temas de Terapéutica Quirúrgica. Capítulo 28; pag. 342- 347. Editado por Akadia, 1984.
15. Calzareto J. Coloproctología Práctica. Clínica y Cirugía. Capítulo 15; pag 293 – 308
16. MOSCHCOWITZ AV: The pathogenesis, anatomy and cure of prolapse. Surg Gynecol Obstet 1912; 15:7 - 21.
17. ALTEMEIER WA, CULBERSTSON WR, SCHOWENGERDT C, HUNT S: Nineteen years ´ experience with the one - stage perineal repair of rectal prolapse. Ann Surg 1971; 173:993-1006
18. BUGALLO F, PATRON URIBURU JC, TYRRELL C, SALOMÓN M, DONNELLY EJ: Prolapso rectal: evaluación del tratamiento quirúgico con una modificación a la técnica de Ripstein. Rev Argent Coloproc. 2002; 13 (1 a 4):69-71.
19. CUTAIT D: Sacropomontory fixation of the rectum for complete rectal prolapse. Proc R Soc Med 1959; 52:105.
20. LOYGUE J, NORDLINGER B, CUNCI O, MALAFOSSE M, HUGGET C, PARC R: Rectopexy to the promontory for the treatment of rectal prolapse: report of 257 cases. Dis Colon Rectum 1984; 27:356-359.
21. RIPSTEIN CB, LANTER B: Etiology and surgery therapy of massive prolapse of the rectum. Ann Surg 1963; 157:259- 263
22. HIMPENS J, CADIERE GB, BRUYNS J, VERTRUYEN M: Laparoscopic rectopexy according to Wells. Surg Endosc 1999, 13:139-141
23. Cuschieri A, Shimi SM, Vandervelpen G, Banting S, Wood AB: Laparoscopic prothesis fixation, rectopexy for complete rectal prolapse. Br J Surg 1994; 81: 138-9
24. Atkinson KG, Taylor DC: Wells procedure for complete rectal prolapse. Dis Colon Rectum 1984; 27: 96-8
25. Frykman HM, Goldberg SM. The surgical treatment of rectal procidentia. Surg Gynecol Obstet 1969; 1225-30.
26. McKee RF, Lauder JC, Poon FW, Aitchison MA, Finlay IG. A prospective randomized study of abdominal rectopexy with and without sigmoidectomy in rectal prolapse. Surg Gynecol Obstet 1992; 174: 145-8.