La insuficiencia respiratoria fue menos frecuente en el grupo de ventilación no invasiva (VNI) (15% contra 48%; OR 5,3; IC 95% 2,1-13,5), En el análisis multivariante la ventilación no invasiva (VNI) se asoció con un menor riesgo de reintubación (OR ajustada de 0,2; IC 95% 0,1-0,4). No hubo diferencias en cuanto a la mortalidad en la UCI y la hospitalaria, pero sí a los 90 días que fue significativamente menor en el grupo de ventilación no invasiva (VNI) (P = 0,0146)
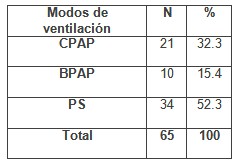
Tabla # 5: Modos de ventilación usados en la ventilación no invasiva (VNI). Unidad de Terapia Intensiva (UTI) Hospital Universitario “Gral. Calixto García” 2008-2009
Fuente. Historias clínicas.
Aunque existen consideraciones teóricas entorno al uso de las modalidades ventilatorias a las ventajas o desventajas de un sistema sobre el otro, según diferentes condiciones patológicas, en la práctica la modalidad ventilatoria y la elección del ventilador debe ser probada en cada individuo.
En el siguiente trabajo se utilizaron básicamente tres formas de ventilación no invasiva (VNI): Presión Positiva Continua en la Vía Aérea (CPAP), Presión Positiva en la Vía Aérea Bifásica (BPAP) y PS. La modalidad ventilatoria más usada fue la PS en 34 pacientes para un 52.3%, seguida de la Presión Positiva Continua en la Vía Aérea (CPAP) en 21 pacientes (32.3%), y la Presión Positiva en la Vía Aérea Bifásica (BPAP) en 10 pacientes para un 15.4%, como muestra la tabla # 5 (ver anexo 3, gráfico # 3) estudio muy congruente con los de Fernandez-Vivas et al, (58) donde la modalidad ventilatoria más usada en los caso de insuficiencia respiratoria hipercápnica asistida con ventilación no invasiva (VNI), fue la PS para un 75%, seguida por la Presión Positiva Continua en la Vía Aérea (CPAP) con el 15% y en la insuficiencia respiratoria hipoxé¬mica se utilizó la PS con un 53% y la Presión Positiva Continua en la Vía Aérea (CPAP) con en el 31%.
Sin embargo en el Hospital General Provincial Docente “Roberto Rodríguez Fernández” de Morón en Ciego de Ávila (101) la modalidad ventilatoria más usada fue la Presión Positiva Continua en la Vía Aérea (CPAP) para un 60% y la PS para un 33.3% respectivamente resultado este, que no coincide con lo reportado en el actual estudio de la Unidad de Terapia Intensiva (UTI) del Hospital Universitario “Gral Calixto García¨ pero que es atribuible a un mayor uso de la modalidad PS en la ventilación no invasiva (VNI) asociada al destete.
Algunos autores asocian el uso de la ventilación no invasiva (VNI) con la PS a menos efectos secundarios. (107)
Existen pruebas en estudios fisiológicos de ventilación no invasiva (VNI) en pacientes con injuria pulmonar aguda que muestran que la combinación de soporte inspiratorio con presión positiva espiratoria reduce el esfuerzo muscular y el trabajo respiratorio. (108) Masip et al. (71) en 40 pacientes que fueron tratados de forma aleatoria con oxigenoterapia o ventilación no invasiva (VNI) ajustándose el volumen tidal y presión soporte con una PEEP de 5 cm de agua, reportó una mejoría sostenida de los parámetros fisiológicos medidos a las 2, 3, 4 y 10 horas así como una disminución de la tasa de intubación endotraqueal (1/19 ventilación no invasiva (VNI) vs 6/18 Oxigenoterapia).
El empleo de la Presión Positiva Continua en la Vía Aérea (CPAP) como ventilación no invasiva (VNI) requiere de una correcta elección de la presión necesaria para normalizar la situación que motivó su conexión. Generalmente, en patologías con aumento de la resistencia de la vía aérea superior la Presión Positiva Continua en la Vía Aérea (CPAP), previene el colapso de la vía aérea durante la espiración, aumenta la capacidad residual funcional lo que probablemente explique la mejora de la oxigenación y disminuye el retorno venoso y el gasto cardiaco.
En un meta-análisis (72) que incluyó a 17 artículos científicos (10 de ellos compararon ventilación no invasiva (VNI) con Presión Positiva Continua en la Vía Aérea (CPAP) vs tratamiento estándar con oxigenoterapia), encontró una reducción absoluta del riesgo de intubación endotraqueal y de muerte del 22% y 13% respectivamente en los tratados con Presión Positiva Continua en la Vía Aérea (CPAP).
Con el uso de la Presión Positiva en la Vía Aérea Bifásica (BPAP) se conoce que tiene una mejor respuesta para mejorar el trabajo respiratorio que la Presión Positiva Continua en la Vía Aérea (CPAP) y mejora el volumen tidal (VT), sin embargo en un meta-análisis publicado en el 2006(79) donde se comparó: Presión Positiva Continua en la Vía Aérea (CPAP) con terapéutica estándar con oxigenoterapia, Presión Positiva en la Vía Aérea Bifásica (BPAP) con terapéutica estándar con oxigenoterapia y Presión Positiva en la Vía Aérea Bifásica (BPAP) vs Presión Positiva Continua en la Vía Aérea (CPAP). Se encontró que la Presión Positiva Continua en la Vía Aérea (CPAP) se asoció de forma significativa a una reducción de la mortalidad en comparación con la terapéutica estándar con oxigenoterapia (RR 0.59, 95%, IC 0.38 -0.90), sin embargo los resultados no fueron los mismos al comparar Presión Positiva en la Vía Aérea Bifásica (BPAP) vs tratamiento estándar (RR 0.63, IC 0.37- 1.10). La necesidad de ventilación mecánica se redujo con Presión Positiva Continua en la Vía Aérea (CPAP) (RR 0.44, IC 0.29-0.66) y con Presión Positiva en la Vía Aérea Bifásica (BPAP) (RR 0.50, IC 0.27- 0.90) comparado con el tratamiento estándar, pero no hubo diferencias significativa al comparar estas dos modalidades de ventilación no invasiva (VNI).
En el presente trabajo el uso de la PS en la ventilación no invasiva (VNI) de preferencia a otras modalidades ventilatorias se comportó, de manera similar a la aplicada en otras Unidad de Terapia Intensiva (UTI) a nivel mundial, dado que constituye el modo que más se utiliza para entrenamiento y destete en la unidad, es el modo con el cual el personal médico se encuentra más familiarizado y el que menos efectos secundarios con la ventilación no invasiva (VNI) se asocia.
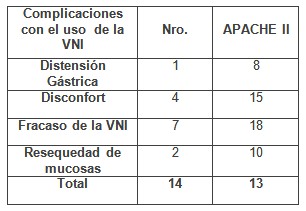
Tabla # 6: Complicaciones con el uso de ventilación no invasiva (VNI). Unidad de Terapia Intensiva (UTI) Hospital Universitario “Gral. Calixto García” 2008-2009
Fuente. Historias clínicas.
Como se expresa en la tabla # 6 (ver anexo 3, gráfico # 4), del total de pacientes ventilados con ventilación no invasiva (VNI) sólo 14 pacientes para un 21.6% presentó complicaciones, de las cuales el temido fracaso de la ventilación no invasiva se vio en 7 pacientes para un 10.8% y en segundo lugar el disconfort con 4 pacientes para un 6.2%. El fracaso de la ventilación no invasiva (VNI) es similar a lo reportado en la literatura universal; sin embargo resulta llamativo que sólo aparezcan 4 tipos de complicaciones con el uso de la ventilación no invasiva (VNI) a pesar de la utilización más o menos prolongada de esta, lo que pudiera estar relacionado como criterio del autor, al uso de forma intermitente de una ventilación no invasiva (VNI) en pacientes con requerimientos prolongados, al hecho de que se permitieran ciertas fugas que no afectaran la técnica, a un ajuste adecuado de los niveles de presión y a la revisión frecuente de su uso, pudiendo explicar el resultado de que no se reportaran complicaciones relacionadas con la irritación ocular, la neumonía aspirativa, el rash facial y fugas a través de la máscara, así como al bajo por ciento de los pacientes con disconfort.
Según resultados descritos por varios autores se refieren que las complicaciones de la ventilación no invasiva (VNI) se comportan de la siguiente forma.
Relacionados con la mascarilla Disconfort 30-50%, eritema facial 20-35%, claustrofobia 5-10%, ulceraciones nasales 5-10%,
Relacionados con el flujo y la presión Congestión nasal 20-50%, otalgia y sinusitis 10-30%, sequedad de mucosas 10-20%, irritación ocular 10-20%, insuflación gástrica 5-10%,
Fugas aéreas 80-100%,
Fracaso de la Ventilación no invasiva: necesidad de intubación endotraqueal: 10-20%
Complicaciones mayores Aspiración 5%, neumotórax 5%, e hipotensión arterial 5%, existen otras como son la desadaptación al respirador, hipercapnia y alteraciones hemodinámicas. (109)
Un estudio multicéntrico realizado por Fernández-Vivas et al, (58) planteó el fallo de la ventilación no invasiva (VNI) como complicación y coincidió el resultado con el trabajo que se presenta.