Objetivos: identificar los errores en la aplicación del método clínico y determinar la correlación clinicopatológica de acuerdo a la clasificación del sistema automatizado de registro y control de anatomía patológica.
Pacientes y métodos: estudio retrospectivo, observacional y descriptivo de 40 autopsias de pacientes fallecidos por tromboembolismo pulmonar como causa directa de muerte en el Servicio de Medicina Interna del Hospital Militar Central Dr. Carlos J. Finlay del 2003 al 2007.
Violaciones del método clínico en pacientes fallecidos por tromboembolismo pulmonar.
Clinical method errors in patients dying from pulmonary thromboembolism.
Dr. Damián Valladares Reyes. Especialista de primer grado en Medicina Interna. Profesor instructor. Hospital Militar Central Dr. Carlos J. Finlay. Servicio de Medicina Interna. Ave. 31 y 114, Zamora, Marianao, La Habana.
Dr. José Hurtado de Mendoza Amat. Doctor en Ciencias. Especialista de segundo grado en Anatomía Patológica. Profesor titular. Hospital Militar Central Dr. Carlos J. Finlay. Servicio de Medicina Interna. Ave. 31 y 114, Zamora, Marianao, La Habana.
Dra. Ariadna Méndez Rosabal. Especialista de primer grado en MGI. Especialista de primer grado en Medicina Interna. Profesor auxiliar. Hospital Militar Central Dr. Carlos J. Finlay. Servicio de Medicina Interna. Ave. 31 y 114, Zamora, Marianao, La Habana.
Dr. Juan Carlos López González. Especialista de primer grado en Anestesia y Reanimación. Especialista de primer grado en Medicina Intensiva y Emergencia. Hospital Militar Central Dr. Carlos J. Finlay. Servicio de Medicina Interna. Ave. 31 y 114, Zamora, Marianao, La Habana.
Dr. Yoel Alberto Fleites Alonso. Especialista de primer grado en Medicina Interna. Profesor instructor. Hospital Militar Central Dr. Carlos J. Finlay. Servicio de Medicina Interna. Ave. 31 y 114, Zamora, Marianao, La Habana.
Dra. Yaima Fábregas Deulofeo. Especialista de primer grado en MGI. Residente en Medicina Interna. Hospital Militar Central Dr. Carlos J. Finlay. Servicio de Medicina Interna. Ave. 31 y 114, Zamora, Marianao, La Habana.
Lic. Yaima Orozco Morales. Licenciada en Enfermería. Hospital Militar Central Dr. Carlos J. Finlay. Servicio de Medicina Interna. Ave. 31 y 114, Zamora, Marianao, La Habana.
Resumen
Objetivos: identificar los errores en la aplicación del método clínico y determinar la correlación clinicopatológica de acuerdo a la clasificación del sistema automatizado de registro y control de anatomía patológica.
Pacientes y métodos: estudio retrospectivo, observacional y descriptivo de 40 autopsias de pacientes fallecidos por tromboembolismo pulmonar como causa directa de muerte en el Servicio de Medicina Interna del Hospital Militar Central Dr. Carlos J. Finlay del 2003 al 2007.
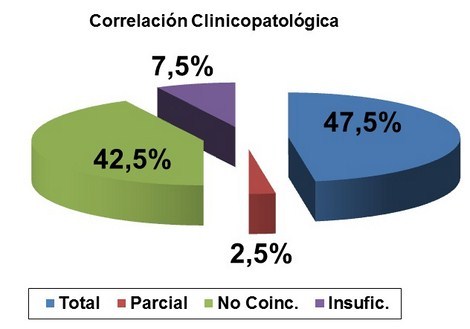
Resultados: la correlación total (47,5%), correlación parcial (2,5%) y la discrepancia diagnóstica (42,5%), mientras que el diagnóstico resultó insuficiente en el 7,5%. Los principales errores fueron las deficiencias en la indicación de los exámenes complementarios (100%), las deficiencias en el examen físico (94,1%), seguida de las deficiencias en la anamnesis reciente y la discusión diagnóstica (88,2%).
Conclusiones: estos errores están presentes en todas las categorías de la correlación clinicopatológica. Está demostrado que no existe un error específico, sino que es el conjunto de errores lo que determina el error diagnóstico.
Palabras clave: correlación clinicopatológica; tromboembolismo pulmonar; método clínico.
Abstract
Objectives: to identify the clinical method errors and to determine the clinic pathological correlation according to the classification of the automated pathological anatomy register and control.
Patients and methods: A retrospective descriptive and observational study was carried out to analyse 40 autopsies and clinical history of patients dying from pulmonary thromboembolism as a direct cause of death in internal medicine service of university hospital from 2003 to 2007.
Results: Total correlation (47.5 %), partial correlation (2.5 %) and diagnostic discrepancy (42.5%), where as diagnosis not complete in 7.5 % of cases. The main clinical method errors were deficiency in the indication of diagnostic specific test (100%), deficiency in the physical examination (94.1%), deficiency in the medical history recently taken and the establishment differential diagnosis (88.2%).
Conclusion: These errors are present in all categories of clinical pathology correlation. Demonstrated that don’t exist a specific error because the problems are a joint mistaken that to determine a diagnostic mistake.
Keywords: clinic pathological correlation; pulmonary thromboembolism; clinical method.
Introducción
El tromboembolismo pulmonar (TEP) es una entidad clínica de difícil diagnóstico que, si bien puede resolverse sin secuelas tras instaurar tratamiento precoz, continúa siendo una de las causas de muerte hospitalaria no esperada más frecuente y la tercera en frecuencia dentro de las enfermedades cardiovasculares (1). El diagnóstico preciso y detallado del compromiso patológico del circuito pulmonar es un verdadero reto clínico al cual los estudios complementarios suelen no auxiliar apropiadamente. El tromboembolismo pulmonar (TEP) es una afección grave, con pronóstico ominoso y tratamiento complejo en varios aspectos; es un paradigma de esas dificultades (2,3). Hecho este constatado por la baja frecuencia con que se diagnostica en la práctica clínica en relación con la alta incidencia observada en estudios post mórtem (4,5). Su incidencia anual está próxima a 100 casos/100.000 habitantes y su prevalencia en la población hospitalizada alcanza el 1%. De los pacientes diagnosticados de tromboembolismo pulmonar (TEP), el 10% fallece en la primera hora. De los supervivientes, el 70% no son diagnosticados y desarrollan una mortalidad del 30%. Existe una supervivencia de un 8% en los pacientes correctamente tratados. (6-8)
A pesar de los novedosos avances científicos técnicos aplicados a la Medicina, en el siglo XX el tromboembolismo pulmonar (TEP) seguirá constituyendo un importante desafío por solucionar debido a tres motivos fundamentales: su frecuencia, las dificultades que entraña su diagnóstico y, finalmente, su gravedad.
No existe ningún componente de la historia clínica, exploración física y examen de laboratorio que sea específico. Como es lógico suponer, el desarrollo de nuestra habilidad para detectarlo precozmente tendrá más impacto en la disminución de su mortalidad que los adelantos terapéuticos y diagnósticos.
El inconveniente para diagnosticar con acierto el tromboembolismo pulmonar (TEP) es un problema en el que se ven involucradas todas las especialidades médicas. En muchos de estos casos los errores de la práctica médica radican en la incorrecta aplicación del método clínico. La violación de sus pasos conduce con frecuencia a errores de diagnóstico, sobre todo en los casos complejos y difíciles como es el tromboembolismo pulmonar (TEP), donde el razonamiento clínico sigue siendo fundamental para el diagnóstico.
Pacientes y métodos
Se trata de un estudio observacional descriptivo y retrospectivo. El universo de estudio lo constituyen los 40 pacientes fallecidos en el Servicio de Medicina Interna del Hospital Militar Central Dr. Carlos J. Finlay, cuyo diagnóstico anatomopatológico fue tromboembolismo pulmonar (TEP) como causa directa de muertes ocurridas entre enero del 2003 y diciembre del 2007.
Se analizaron 15 tipos de errores cometidos durante todo el proceso diagnóstico, que constituyen las 15 variables estudiadas. Se empleó el sistema automatizado de registro y control de anatomía patológica (SARCAP). Donde según el grado de coincidencia en las causas básica, intermedia y directa de muerte se dividen en (9):
• Coincidencia diagnóstica total (T): se obtiene cuando coinciden los diagnósticos clínicos con los diagnósticos anatomopatológicos y se obtiene automáticamente.
• Diagnóstico insuficiente (I): se obtiene de forma automática cuando aparecen los códigos 7999 C o 7999 M, que equivalen a “diagnóstico no precisado clínicamente” y “diagnóstico no precisado morfológicamente”, respectivamente; es decir, en estos casos se considera el dato insuficiente y, de igual forma, la evaluación.
• Coincidencia diagnóstica parcial (P): se obtiene a través del operador cuando el diagnóstico coincide en lo general y discrepa en lo particular o cuando se hace más de un diagnóstico y solo se coincide en uno de ellos.
• Diagnóstico no coincidente o discrepante (N): es planteado por el operador al no coincidir los diagnósticos clínicos con los anatomopatológicos.
Para el análisis se empleó el paquete estadístico SPS. La información se presentó en una tabla estadística donde se calculó el porcentaje. Se utilizó la prueba estadística del Chi cuadrado (X2) para determinar la relación entre variables con un nivel de significación del 5%. También se utilizó la prueba de hipótesis de proposiciones para comparar porcentajes con un nivel de significación del 5%.
Resultados
Según se expone en el gráfico 1, en los pacientes fallecidos en el Servicio de Medicina Interna, la coincidencia diagnóstica se determinó en 19 casos (47,5%), la coincidencia parcial en solo uno de los pacientes (2,5%), mientras que la discrepancia fue encontrada en 17 pacientes fallecidos (42,5%) y el diagnóstico resultó insuficiente en solo 3 de las autopsias revisadas (7,5 %).
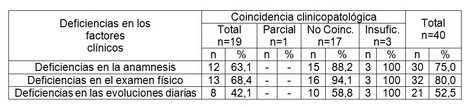
Dentro de las violaciones en los factores clínicos (tabla 1), destacan las deficiencias cometidas en el examen físico (94,1%), seguida de las deficiencias en la anamnesis (88,2%) en aquellos pacientes fallecidos, cuyo diagnóstico fue discrepante.
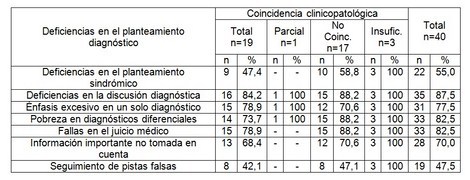
Por otra parte, se destaca que en las deficiencias en el planteamiento diagnóstico (tabla 2) en la categoría de diagnóstico no coincidente se observa que la deficiencia en la discusión diagnóstica, la pobreza en los diagnósticos diferenciales y las fallas en el juicio médico encabezan la lista con el 88,2% cada una.
En el análisis de las deficiencias en la indicación de los estudios complementarios (tabla 3) destacan como principales errores la no indicación de los estudios específicos para el diagnóstico y la no toma en cuenta del resultado de otros estudios en el 100% de los fallecidos con diagnóstico no coincidente.
Discusión
Los editores del Tratado de Medicina Interna Harrison de 1961 plantearon: “nuestro deber es afirmar que nada pone más a prueba las habilidades, experiencias y la cultura de un médico que la recolección, el análisis e interpretación de los datos contenidos en una historia clínica y que nada lo juzga con tanto rigor como ello”.
Se analizaron 15 tipos de errores cometidos durante todo el proceso diagnóstico. La mayoría de las deficiencias o errores en la aplicación del método clínico fueron comunes a todos los pacientes, independientemente de existir o no coincidencia clinicopatológica, igual al resultado obtenido por Rodríguez (10). El hecho de estar presentes en todas las categorías nos obliga a enjuiciar que no existe un error específico, sino que debemos plantear que es el conjunto de errores lo que en cada caso en cuestión influye en que se determine un diagnóstico discrepante.
Diversos son los autores que en sus estudios encontraron resultados similares a los nuestros. Casi 50 años antes, Gruver y Freís (11) hallaron errores diagnósticos en un 45% en la falta de historia clínica adecuada, un 39% en la omisión de complementarios necesarios y un 23% en errores de juicio médico debido a la omisión de la interpretación de pruebas anormales en un 25%. Maxit (12), por su parte, encontró que las causas más frecuentes de errores se debieron a fallas del juicio clínico por seguimiento de pistas falsas (50%), a la distorsión de datos y mala jerarquización de síntomas (42%), y ambos defectos se observaban en el 32% de los casos. Mientras que el énfasis excesivo en un solo diagnóstico y la pobreza de diagnósticos diferenciales también fueron encontrados entre las causas principales de errores. En el 36% de los casos estudiados no se realizaron los exámenes complementarios sencillos y de bajo costo que hubiesen ayudado al diagnóstico y en el 22% se encontró una interpretación errónea de los complementarios. A pesar del tiempo transcurrido y los avances científicos técnicos, los errores continúan siendo los mismos.
En estudios más recientes se han encontrado resultados muy similares. López (13) en su estudio señaló que las deficiencias en la discusión diagnóstica y en especial la falla en el juicio médico son los responsables de los errores diagnósticos con un 35 y un 45,5%, respectivamente. Por su parte, Méndez (14) encontró la anamnesis insuficiente (31%), la discusión diagnóstica deficiente (47%) y las fallas del juicio clínico (61%) como los principales errores. Mientras que Rodríguez (10) detalló en su trabajo como deficiencias fundamentales la no realización de estudios complementarios sencillos y necesarios (82,6%), errores en el examen físico (65,2%) y las deficiencias en la discusión diagnóstica en un 78,3%. Tudela (15) describe como la causa principal del error una inadecuada valoración clínica y en segundo lugar mala interpretación de los exámenes complementarios.
Con estos resultados y la comparación realizada, ha quedado demostrado que el peso fundamental en los errores cometidos en la práctica médica continúan y continuarán radicando en las fallas humanas y no en la tecnología. No quedan dudas de que en el método clínico hay un orden, una sistematicidad, que no puede alterarse o violentarse so pena de que con frecuencia se cometa un error. Son los datos clínicos correctamente recogidos en la historia clínica los que generalmente aportan de un 70 a un 80% del diagnóstico. (16)
Miguel Moreno (17) plantea: “Me parece muy evidente que muchos de los errores médicos dependen no solo de falta de conocimientos científicos necesarios en un momento determinado para interpretar el cuadro clínico y complementarios de un paciente. También dependen de violaciones en la aplicación del método científico en el trabajo clínico, es decir, deficiencias que se van acumulando desde la relación médico paciente, la recolección de la información primaria, la elaboración de hipótesis diagnósticas y la selección e interpretación adecuada de las investigaciones tecnológicas de todo tipo para contrastar, enriquecer dichas hipótesis y hacer una comprobación correcta. En resumen, el día en que se respete más el método clínico y no antes, se comenzarán a reducir sensiblemente los errores en el diagnóstico médico”.
Anexos
Gráfico 1. Correlación clinicopatológica
Fuentes: sistema automatizado de registro y control de anatomía patológica (SARCAP).
Tabla 1. Relación entre la coincidencia clinicopatológica y las deficiencias en factores clínicos
Fuentes: sistema automatizado de registro y control de anatomía patológica (SARCAP).
Tabla 2. Relación entre la coincidencia clinicopatológica y las deficiencias en el planteamiento diagnóstico
Fuentes: sistema automatizado de registro y control de anatomía patológica (SARCAP).
Tabla 3. Relación entre la coincidencia clinicopatológica y las deficiencias en la indicación de los estudios complementarios
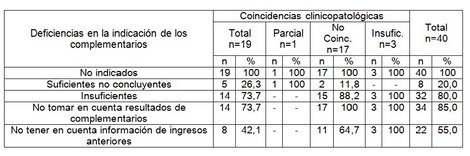
Fuentes: sistema automatizado de registro y control de anatomía patológica (SARCAP).
Referencias bibliográficas
1. Christopher Study Investigators. Effectiveness of managing suspected pulmonary embolism using an algorithm combining clinical probability, D-dimer testing, and computed tomography. JAMA 2006; 295:172 – 9.
2. Le Gal G, Righini M, Roy P-M, et al. Prediction of pulmonary embolism in the emergency department: the revised Geneva score. Ann Intern Med 2006; 144:165 – 71.
3. Kearon C, Ginsberg JS, Douketis J, et al. An evaluation of D-dimer in the diagnosis of pulmonary embolism: a randomized trial. Ann Intern Med 2006; 144:812 – 21.
4. Magret IM, Vidaur TL, Fernández OS, García FJF, Blázquez VS, Alonso RS, Diaz SE, Sirvent CJJ, Rell J. Discrepancias entre el diagnóstico clínico y el anatomomopatológico en un Servicio de Cuidados Intensivos Polivalente. Med Intensiva. 2006; 30(3):95 – 100.
5. Francis CW. Prophylaxis for thromboembolism in hospitalized medical patients. N Engl J Med 2007; 356: 1438 – 44.
6. Kruip MJ, Söhne M, Nijkeuter M, et al. A simple diagnostic strategy in hospitalized patients with clinically suspected pulmonary embolism. J Intern Med 2006; 260:459 – 66.
7. Tapson VF. Embolismo pulmonar agudo .Desde las formas asintomáticas hasta el embolismo masivo mortal. N Engl J Med 2008; 358:1037 – 52.
8. Kruip MJ, Söhne M, Nijkeuter M, et al. A simple diagnostic strategy in hospitalized patients with clinically suspected pulmonary embolism. J Intern Med 2006; 260:459 – 66.
9. Hurtado de Mendoza AJ, Álvarez SR, Jiménez LA, Fernández PL. El SARCAP, sistema automatizado de registro y control de anatomía patológica. Rev Cub Med Militar 1995; 24:123 – 30.
10. Rodríguez AN. Factores que influyen en las discrepancias diagnosticas en el servicio de medicina interna. Tesis de grado. HMC Dr. Carlos J. Finlay. Ciudad de la Habana ISCM – H. 2003.
11. Gruver RH, Freís ED. A study of diagnostic errors. Am Int Med 1957; 47: 108 – 20.
12. Maxit MJ, Aporta L, Ruiz L, Paz RA. Errores de diagnóstico. Análisis retrospectivo de sus causas en 50 casos. Medicina 1988; 48: 1 – 6.
13. López VS. Factores que influyen en las discrepancias diagnosticas premortem y postmortem. Tesis de grado. HMC” Dr. Carlos J. Finlay”. Ciudad de la Habana. ISCM – H. 1994.
14. Méndez RA. Factores que influyen en las discrepancias diagnosticas. Tesis de grado. HMC” Dr. Carlos J. Finlay”. Ciudad de la Habana. ISCM – H. 1998.
15. Tudela P, Modol JM, Veny A, Tor Jordi, Bonet M, Rego MJ. Med Clin2002; 119(14):531 – 3.
16. Fojo MA. Importancia del interrogatorio y el examen físico en la discusión clínico patológica. Tesis de grado. HMC” Dr. Carlos J. Finlay”. Ciudad de la Habana. ISCM – H. 1999.
17. Moreno Rodríguez MA. El error médico y el método clínico. El arte y la ciencia del diagnóstico médico. Principios seculares y problemas actuales. Ciudad Habana. Científico Técnica, 2001:167 – 78.