Los resultados del diagnóstico evidenciaron la necesidad de la puesta en marcha de alternativas que permitan pautar las acciones de enfermería encaminadas a modular los cuidados que se le brindan al hijo de madre diabética y al mismo tiempo aunar criterios de actuación profesional. En este sentido, a continuación se presenta un protocolo para el abordaje integral del neonato en la que se ofrecen diferentes alternativas para el manejo integral desde el modo de actuación del enfermero.
Propuesta de un protocolo para el abordaje integral del recién nacido hijo de madre diabética desde el modo de actuación del enfermero.
Universidad de Ciencias Médicas, “Dr. Raúl Dorticós Torrado” Cienfuegos. Tesis para optar por el Título Académico de Máster en Atención Integral al Niño, 2011, año 53 de la Revolución
Autor
Lic. Mairelys Martínez-Mole Cruz. MSc. en atención integral al niño. Centro de trabajo Hospital Universitario Dr. Gustavo Aldereguía. Lima
Tutor
MSc. Rosa María Hernández Placías. Lic. en enfermería. Especialista materno infantil. MSc. en atención integral al niño. Profesor asistente de la facultad de ciencias médicas de Cienfuegos. Centro de trabajo Hospital Universitario Dr. Gustavo Aldereguía. Lima.
Asesora
Msc. Tamara Portela Fernández. Lic. en Enfermería. Especialista materno infantil. MSc. en atención integral al niño Profesor asistente de la Facultad de Ciencias Médicas de Cienfuegos. Centro de trabajo Hospital universitario Dr. Gustavo Aldereguía Lima
Proposal of a protocol for the recently born son's of diabetic mother integral boarding from the Summary.
Resumen
Introducción
La Diabetes presenta una de las más comunes condiciones médicas que complican el embarazo y tiene la mayor repercusión no solo sobre la madre y el feto, sino también en el recién nacido.
Diseño Metodológico
Se realizó un estudio descriptivo, retrospectivo, longitudinal y prospectivo el servicio de neonatología del hospital provincial Dr. Gustavo Aldereguía Lima. Se trabajó con un universo de 145 pacientes nacidos con antecedentes de ser hijos de madres diabéticas durante el periodo comprendido de Enero del 2008 hasta junio del 2010, sin tener criterios de exclusión.
Objetivo General
Elaborar el protocolo de intervención para la atención integral del hijo de madre diabética desde el modo de actuación de enfermería.
Principales Resultados
En el estudio los Hijos de madre diabéticas que nacieron fueron los de la Diabetes gestacional los factores de riego que más se presentaron asociados a la morbilidad, la macrosomía fetal relacionándose notablemente con el descontrol metabólico de la gestante, la cesárea fue la vía de elección del parto más relevante. Otras complicaciones también tuvieron una significación importante como la poliglobulia, el síndrome de dificultad respiratoria, la hiperbilirrubinemia, las infecciones, el trauma obstétrico y la hipocalcemia.
Conclusiones
Se diseño la propuesta de un protocolo de intervención para el manejo integral del hijo de madre diabética, con la intención de contribuir a perfeccionar el modo de actuación del personal de enfermería: La propuesta se validó por el criterio de Expertos.
Palabras Clave: Hijo de madre Diabética, Diabetes pregestacional, diabetes Gestacional, recién nacido.
Introducción
La Diabetes presenta una de las más comunes condiciones médicas que complican el embarazo y tiene la mayor repercusión no solo sobre la madre y el feto, sino también en el recién nacido. La misma se define como una intolerancia hidrocarbonada de severidad variable con conocimiento o sin él durante la gestación, con independencia del tratamiento utilizado para su control metabólico. En toda gestión normal se producen una serie de adaptaciones endocrino metabólicas que se pueden agrupar en dos fases o períodos, el temprano (de 0 a 20 semanas) o de anabolismo materno (atesoramiento de nutrientes) y un período tardío (20 a 40 semanas) o de anabolismo fetal y catabolismo materno durante el embarazo. (1,2)
Es en especial el segundo y tercer trimestre donde se produce un aumento de los requerimientos insulínicos, alrededor de un 4% de las mujeres embarazadas pueden presentar un cuadro de diabetes que de forma habitual cede después del parto, se debe al incremento de la resistencia periférica de la insulina entre el segundo y tercer trimestre del embarazo, a las demandas del feto en su alimentación continua y a los trastornos alimentarios de la madre en todo el embarazo. (3,6)
Se asume como concepto para dicha investigación que el recién nacido de diabética no es más que el producto del desequilibrio potencial entre la disponibilidad de sustrato energético (especialmente carbohidratos) y la coordinación de los sistemas hormonales enzimáticos y neurales en maduración. Por lo tanto, cuanto más estricto sea el control del estado metabólico materno anteparto e intraparto, más posibilidades existen de obtener un recién nacido vivo con escaso riesgo de morbimortalidad, de igual manera mientras más precoz sea la pesquisa de las complicaciones, más oportuna será la intervención de enfermería y mejor será el pronóstico inmediato, mediato y a largo plazo de estos recién nacido. (7,8).
La importancia del diagnóstico de Diabetes Gestacional y su estricto control estriba en que este trastorno tiene inmediatas consecuencias para el desarrollo del embarazo e implicaciones a largo plazo tanto para la madre, como para el recién nacido (10,13). Ya que estos neonatos tienen una marcada labilidad, y esta se asocia a una serie de trastornos metabólicos que se pueden presentar como la hipoglucemia, hipocalcemia, hipomagnesemia, hiperbilirrubinemia, además son susceptibles a la asfixia perinatal, distrés respiratorio, policitemia, crecimiento intrauterino retardado, macrosomía, traumatismo obstétrico y malformaciones congénitas entre otros (14,16). En este sentido podemos decir que estos neonatos ha sido un referente de gran parte de la patología perinatal y su problema ha involucrado a diabetólogos, obstetras y neonatólogos. (6)
Uno de los aspectos esenciales para el logro de buenos resultados lo constituye la vigilancia obstétrica que debe hacerse muy rigurosa durante el último trimestre para investigar los signos iniciales de la gestosis. Algunos autores (Perderse) (8) preconizan la internación sistemática de la embarazada diabética durante el último trimestre. El control diario del peso, de la presión arterial y de la orina imiten reconocer precozmente la aparición de edemas, hipertensión arterial y albuminurias. La restricción salina, el uso de diuréticos así como el reposo en cama, pueden corregir los edemas. Todas esas medidas aseguran una mejor corrección del trastorno metabólico y por ende los peligros consiguientes para la madre y el feto.
Las complicaciones asociadas a estas enfermedades, sus efectos nocivos sobre la salud materna perinatal junto a su alto costo social hacen que en Cuba la diabetes en el embarazo represente aún un importante problema de salud, con repercusión en la etapa neonatal donde el personal de enfermería juega un papel primordial en la detención inmediata de los signos de alarmas previsores de la enfermedad. (11,12)
Ahora bien sucede que al personal de enfermería tiene contacto directo con el paciente durante las 24 horas del día y es responsable de recepcionar y brindar atención en las primeras horas de nacido, donde el cuidado constituye el centro de su práctica profesional. En la mayoría de los casos el conocimiento incompleto y la evaluación deficiente contribuyen a un manejo no seguro e inadecuado de estos pacientes. (14,15) Es precisamente esta realidad, la que exige un cambio en el modo de actuación de la enfermera, la misma debe ser entrenada y capacitada de forma continua, lo cual le permite adquirir conocimientos, habilidades y valores que contribuyen a la disminuir la morbilidad, anticipar a las posibles complicaciones y actuar en consecuencia, utilizando un enfoque multidisciplinario para su tratamiento, implicando a las familias y defendiendo ante todo la utilización de cuidados eficaces.
En respuesta a las exigencias actuales el personal de enfermería vinculado a los cuidados neonatales tiene la necesidad de buscar nuevas alternativas y estrategia para garantizar una atención integral del recién nacido hijo de madre diabética, (4) una de estas formas lo constituye la aplicación de protocolos de intervención, los mismos surgen como metodología práctica que promueve el desarrollo de los conocimientos y habilidades además constituyen un conjunto de recomendaciones desarrolladas de forma sistemática para ayudar a profesionales y pacientes a tomar decisiones sobre la atención sanitaria más apropiada, y a seleccionar las opciones diagnósticas o terapéuticas más adecuadas a la hora de abordar un problema de salud o una condición clínica específica, estos pueden ser considerados como un instrumento clave para la transferencia del conocimiento y la mejor evidencia científica disponible a la práctica.
Todo lo anterior evidencia la necesidad de perfeccionar el modo de actuación de los profesionales de la enfermería vinculado a la atención neonatal, para lo cual la puesta en marcha de protocolo de intervención debe constituir el punto de partida que permita desarrollar las competencias para un modo de actuación basado en la excelencia del equipo de salud, con la intención de brindar una atención integral al neonato. Por esta razón se ha realizado la presente investigación, la cual ha estado encaminada dar repuesta al siguiente problema científico.
Problema Científico
¿Cómo contribuir a perfeccionar el modo de actuación del equipo de enfermería vinculado a la atención del neonatal, para el logro de una atención integral al hijo de madre diabética?
Para dar solución al problema científico identificado se propone como objetivo general diseñar un protocolo de enfermería para la atención integral del recién nacido hijo de madre diabética que permita a los profesionales incorporar conocimientos relacionado con este tema y mejorar su modo de actuación.
Por lo que se declara como idea a defender: La existencia de un protocolo de intervención que incluya todos los cuidados según las diferentes formas de presentación clínica de la enfermedad, contribuirá a perfeccionar el modo de actuación del enfermero y minimizar las complicaciones y secuelas.
En correspondencia con el objetivo formulado se ejecutaron las siguientes tareas de investigación:
• Análisis del estado del arte sobre el tema relacionado con la atención integral del recién nacido hijo de madre diabética.
• Caracterizar al hijo de madre diabética teniendo en cuenta variables tales como edad gestacional al nacer, sexo, peso, Apgar, tipo de parto, factores de riesgos maternos asociados.
• Determinar la incidencia en la morbilidad del hijo de madre diabética.
• Validar el protocolo de enfermería mediante el criterio de expertos.
En la investigación se emplean métodos del nivel teórico, empírico y matemáticos para la obtención, procesamiento y el análisis de los resultados.
Aportes de la investigación
• Se aporta desde el punto de vista práctico un protocolo de intervención que incluye todos los cuidados relacionados con el neonato hijo de madre diabética, con lo cual es posible desarrollar las habilidades y conocimientos del equipo de salud vinculado a la atención de este paciente, en el sentido de minimizar la morbimortalidad atribuible a los efectos deletéreos del síntoma.
• Desde el punto de vista teórico se presenta toda una sistematización de los referentes en torno a la atención integral de hijo de madre diabética.
Novedad científica
Por primera vez en el contexto del servicio de neonatología de la provincia de Cienfuegos se diseña un protocolo de intervención de enfermería encaminado a perfeccionar el modo de actuar del enfermero para sistematizar los cuidados integrales de estos pacientes.
El protocolo diseñado surge a partir de un diagnostico de necesidades y se fundamenta desde el punto de vista filosófico, psicológico y pedagógico que permite darle coherencia y cientificidad.
Su metodología puede ser perfectamente transferible a otros contextos del Sistema Nacional de Salud en el sentido de humanizar cada vez más lo cuidados integrales del recién nacido y brindar servicios de salud basados en la excelencia médica.
1. Marco Teórico Conceptual
1.1. Introducción.
En este capítulo se tratan aspectos teóricos presentando una panorámica conceptual y descriptiva de las generalidades del hijo de madre diabética. Con esta revisión se pretende dar razones biológicas, fisiológicas y psicológicas para que el personal de salud considere de vital importancia la evaluación y el seguimiento de la atención en estos neonatos. Es la base del desarrollo del protocolo de intervención reflejando las potencialidades que brinda esta herramienta para garantizar una atención de calidad.
1.2. Bases conceptuales, necesidad presente y futura en la atención integral del hijo de madre diabética.
El hijo de madre diabética (HMD) ha sido objeto de muchas investigaciones perinatales en los últimos 40 años. Su actual probabilidad de sobrevida y la mejor comprensión de su fisiopatología han creado un dilema aparente: como en otras situaciones fisiopatológicas reseñadas en la "hipótesis" de Barker, la evolución hacia la vida adulta parece ir acompañada de una serie de asociaciones relacionadas con el período fetal y neonatal. (1)
Rabelais (1483-1553), en su obra Gargantúa y Pantagruel, describe el volumen al nacer como tan gigantesco, "que el parto no pudo lograrse sin sofocar a su madre". (2)
Budín, en Le nourisson, no describe selectivamente a estos niños quizás por el fracaso que las gestaciones diabéticas tenían a comienzos del siglo XX (3). Fabre, cita al hijo de madre diabética (HMD) como ejemplo de la distocia de hombro de causa fetal y describe una gestante diabética, cuyo feto de tamaño excesivo muere in útero y se extrae por basiotripsia (4). En 1939, Allen, describe al hijo de madre diabética (HMD) en su trabajo sobre "glucosurias" del embarazo y es el primero en asociar diabetes materna con tamaño fetal excesivo. (5,6) Ese año, Koff y Potter publican su experiencia en Chicago, con neonatos de 4, 5 kg En 1959, Farquhar presenta su referencia clásica del hijo de madre diabética (HMD), que brilla por su cuidada perfección descriptiva estos niños se parecen unos a otros como hermanos gemelos. Descansan sobre sus espaldas, con sus brazos hacia arriba, resoplando, pletóricos, como si tan sólo quisieran reposar y reponerse, luego de haber sido atiborrados de comida por una anfitriona insistente. Al observarlos, se piensa que estos niños provienen del terrible caldero de la Diabetes Mellitus, que los somete a indiscreciones metabólicas de las que sabemos poco y nada. Desconocemos qué futuro les espera, pero pensamos que si existe, ha de ser uno lleno de dificultades y siempre cuesta arriba. (7)
Después de analizar varios enfoques en relación a las definiciones del hijo de madre diabética la autora asume el concepto que lo define como el producto del desequilibrio potencial entre la disponibilidad de sustrato energético (especialmente carbohidratos) y la coordinación de los sistemas hormonales enzimáticos y neurales en maduración.
1.3. Fisiopatología de la diabetes Mellitus en el embarazo. Un aspecto esencial para la prevención y manejo oportuno de la morbilidad.
A pesar de la Diabetes Mellitus haber sido reconocida como enfermedad desde tiempos antiguos, su presencia en el embarazo no fue comunicada sino hasta finales de 1880, debido probablemente a la alta mortalidad asociada, a la infertilidad secundaria, a las complicaciones metabólicas de la enfermedad y porque las diabéticas que embarazaban raramente terminaban el embarazo en forma exitosa. (9, 10)
Dentro de la clasificación de la Diabetes Mellitus como entidad, aparece la asociada al embarazo la cual se puede presentar de dos formas: Diabetes Gestacional, tratándose de una mujer que antes de quedar embarazada no sufre de Diabetes y al embarazarse desarrolla resistencia a la insulina a causa de las hormonas del embarazo y Diabetes Pregestacional que incluye las mujeres que padecen de Diabetes insulinodependiente o no y quedan embarazadas. Ambos tipos de Diabetes pueden generar complicaciones para el bebé. Por lo tanto, es muy importante que una madre se someta a un control estricto de su Diabetes durante el embarazo. (11-16)
La placenta aporta nutrientes y agua al feto en crecimiento y produce también una serie de hormonas para mantener el embarazo. Algunas de estas hormonas, estrógeno, cortisol, lactógeno placentario humano y el ácido xanturénico, tienen efectos bloqueadores en la insulina. Esto se denomina efecto en contra de la insulina, y suele presentarse entre las 20 y 24 semanas de gestación. A medida que la placenta crece, la producción de estas hormonas aumenta y, por lo tanto, la resistencia a la insulina. Normalmente, el páncreas es capaz de producir la insulina adicional necesaria para superar esta resistencia, pero cuando la producción es insuficiente como para contrarrestar el efecto de las hormonas placentarias, se produce Diabetes Gestacional (17). Además, el embarazo puede cambiar las necesidades de insulina de una mujer con Diabetes Pregestacional. Es posible que las madres insulinodependientes necesiten una mayor cantidad de insulina a medida que evoluciona la gestación (a veces, hasta un 30 por ciento más que en la dosis previa al embarazo). Algunas embarazadas con Diabetes Gestacional requieren la insulina para mantener adecuado control metabólico, según la Asociación Americana de la Diabetes (American Diabetes Association. (18,19,20)
En la actualidad se estima que la incidencia de embarazos complicados con Diabetes Pregestacional alcanza 0. 2-0. 3%, mientras que el 1-5% de los embarazos cursan con Diabetes Gestacional. Desde el primer caso publicado por Bennewitz en 1824 de Diabetes insulinodependiente en el embarazo, resulta evidente que el pronóstico de recién nacidos (RN) hijos de mujeres embarazadas portadoras de Diabetes Mellitus durante el embarazo ha mejorado ostensiblemente, reflejándose en una disminución constante de la morbilidad perinatal en las últimas décadas. Alrededor del 30 a 40% de la muertes perinatales del hijo de madre diabética (HMD) son causadas por Malformaciones Congénitas, 20 a 30% por Prematuridad y 20-30% y por Asfixia intrauterina (21,23).
A pesar de los progresos en la asistencia y tratamiento de los embarazos en pacientes diabéticas, incluyendo un control metabólico estricto, al parecer no se ha modificado esencialmente la incidencia de morbilidad neonatal y en especial la macrosomía fetal (24, 25). Durante el embarazo, el exceso en la cantidad de glucosa en sangre de la madre se transfiere al feto. En consecuencia, el organismo del bebé secreta una mayor cantidad de insulina lo cual origina un aumento en los depósitos tisulares y de grasa. (26)
El embarazo se acompaña de un desequilibrio hormonal en el cual predominan los factores hiperglucemiantes hipofisarios, corticosuprarrenales y tiroideos, los cuales inciden de forma directa e indirecta a nivel de la placenta, los trastornos placentarios pueden influir en la evolución del embarazo y sobre el desarrollo y la sobre vida fetal, ellos son anatómicos y funcionales. (27,30) Las alteraciones morfológicas macroscópicas señaladas en la placenta de mujeres diabéticas consisten en aumento o disminución de su tamaño, diferentes autores (31,33) estudiando las arteriolas de esas placentas, comprobaron modificaciones histológicas e histoquímicas similares a las encontradas en las arteriolas de las extremidades inferiores de los diabéticos, El endotelio aparece engrosado e irregular, con salientes que limitan o estrechan la luz vascular. La membrana basal de las células de las vellosidades aparece calcificada. Otros autores (34,35) han comprobado signos de maduración precoz de esas vellosidades, que podrían influir en la mortalidad prenatal. Ese envejecimiento precoz de la placenta, comprometiendo la nutrición del feto, sería un factor determinante de las muertes sorpresivas del feto que se observan al término del embarazo en las diabéticas con calcificación de las arterias pelvianas, el déficit circulatorio puede provocar también la muerte del feto. (36,38)
La placenta es un órgano hormonal que segrega gonadotropinas coriónicas, estrógenos, progesterona y, tal vez, corticosteroides, la concentración sérica y la eliminación urinaria de gonadotropina coriónica alcanza niveles elevados en los primeros meses del embarazo y disminuye progresivamente después de la 24 semana. En este momento aumenta la producción de estrógenos y de progesterona y la eliminación urinaria de sus derivados, el estriol y el pregnandiol. La gonadotropina es utilizada en el proceso de formación de estrógenos y progesterona, lo que explica su disminución en el suero, diferentes autores (40,42) han atribuido a la producción insuficiente de esas hormonas la gestosis, el hidramnios y la muerte perinatal, no se conocen cuáles son las causas que perturban el metabolismo placentario. Según Rodríguez et al (35) se produce en el espacio ínter velloso un desequilibrio hídrico que provocaría el hidramnios. Se admite que exista en la placenta un menor consumo de oxígeno y que ello provoque un aumento en la producción de gonadotropinas para tratar de mantener el nivel sanguíneo del estriol, originado (44,45), a su vez, como un metabolito de la estrona y del estradiol el desequilibrio hormonal se reconoce por la persistencia de una elevada concentración, en el suero y en la orina, de gonadotropinas, coincidiendo con una menor concentración de estrógenos. (47,49)
En el análisis anterior se explica la fisiopatología de la diabetes mellitus en el embarazo y la repercusión de esta en los trastornos placentarios, por lo que se puede concluir que es necesario el diagnóstico oportuno y precoz de esta patología para lograr un adecuado seguimiento y control prenatal ya que influye desfavorablemente en el desarrollo fetal por déficit nutritivo placentario. (49,51)
1.4. Repercusión de la diabetes en la morbilidad neonatal. Una responsabilidad indispensable para el accionar de enfermería.
La primera observación que la diabetes en el embarazo podría tener un efecto teratogénico en el feto fue en 1885; hasta el descubrimiento de la insulina en 1920, eran muy pocas las diabéticas que lograban ser fértiles por tanto no existen comparaciones válidas de tasas de malformaciones; luego, una de las enfermedades crónicas de la mujer embarazada que ha sido más estudiada como causante de defectos congénitos y de abortos espontáneos, es la Diabetes Mellitus, tipo 1 ó 2. Múltiples comunicaciones (55,56) han demostrado prevalencias al nacimiento de hasta 10 veces más malformaciones mayores y 5 veces más abortos espontáneos en hijo de madre diabética (HMD) que en la población general, se estima entre un 8 a un 12% de los nacimientos de malformaciones congénitas en los embarazos complicados con Diabetes Mellitus, en ausencia de cuidados especiales preconcepcionales. El Estudio Colaborativo Latino Americano de Malformaciones Congénitas (ECLAMC) (17), en una revisión realizada demuestra que el índice de malformaciones congénitas, se ha reducido gracias a un estricto control metabólico (57,59)
El proceso embriológico que lleva a la producción de las anomalías que presentan los hijos de madres diabéticas (HMD), se producen al comienzo de la gestación, probablemente en las primeras seis a ocho semanas. Es conocido que en la gran mayoría de las malformaciones congénitas la influencia teratogénica sobre el embrión en desarrollo puede ser genética y/o ambiental. (60,61)
Las principales categorías de malformaciones observadas se encuentran a nivel del sistema nervioso central, cardiovascular, gastrointestinal, genitourinario y esquelético.
Sistema Nervioso Central (SNC): incidencia 19. 5x1000 (10 veces más frecuente), síndrome de regresión caudal, anencefalia, microcefalia, holoprosencefalia y defectos del tubo neural.
Cardíacas: 5 veces más frecuente; transposición de los grandes vasos (TGV), defecto del septum ventricular, coartación de la aorta, ventrículo único, hipoplasia VI, estenosis pulmonar, atresia válvula pulmonar. También se han incorporado tronco arterioso y doble salida VD. (62,64)
Nefrourológicas: duplicación ureteral, agenesia renal, hidronefrosis.
Gastrointestinales: atresia duodenal, ano imperforado y síndrome de colon izquierdo (se presenta como obstrucción intestinal baja; se diagnostica por enema baritado; pronóstico bueno, no requiere cirugía ya que el tránsito intestinal por lo general se normaliza después del enema baritado). (79,81)
Se ha sugerido con insistencia que el riesgo de Malformaciones congénitas en hijos de madres diabéticas (HMD)-ID aumenta en relación con aumento en la severidad de la diabetes materna, evidenciada ésta por los niveles de glicemia durante período de organogénesis. Su mecanismo no está completamente definido: podría alterar el saco vitelino con disminución del retículo endoplásmico rugoso, ribosomas y mitocondrias y funcionalmente deteriorar transporte de proteínas. Otra posible explicación es la desviación del exceso de glucosa hacia vías no convencionales, por ejemplo a sorbitol. Se asociaría a malformaciones oculares, renales y neurales. La vía común final de todas esta alteraciones secundarias a hiperglicemia, podrían ser la presencia de radicales de oxigeno libres, con eroxidación de lípidos y disminución de prostaciclina. La organogénesis ocurre alrededor de los primeros 2 meses de gestación, asumiendo que las alteraciones metabólicas relacionadas con la diabetes materna ejerzan una influencia teratogénica sobre el feto, es éste precisamente el período más vulnerable. (81)
En este epígrafe la autora presenta una revisión de las principales manifestaciones clínicas que se presenta en estos neonatos, haciendo especial hincapié en aquellos que se consideran más relevantes por su incidencia. Un objetivo adicional que propone la autora, ha sido poner esta revisión al alcance de todos los profesionales sanitarios con el fin de facilitar su incorporación a la práctica clínica, es importante destacar que quienes proporcionamos atención a la salud neonatal necesitamos trabajar juntos para resolver múltiples problemas de práctica e investigación vinculados con el hijo de madre diabética, su intervención y el control eficaz se han de basar en una evaluación que permita conocer la percepción subjetiva del síntoma.
Macrosomía: El paso de glucosa, aminoácidos, ácidos grasos esenciales y cetonas al feto aumentan la secreción de insulina, hipertrofiando e hiperplasia de los islotes del páncreas endocrino, a expensas de las células beta. Este hecho condicionaría un aumento de síntesis de los triglicéridos en el tejido adiposo, aumentando el tamaño de las células adiposas, responsable de la macrosomía. El corazón, el bazo y el hígado están también aumentados de tamaño, al igual que la placenta y el cordón umbilical, esta puede condicionar dificultades en el periodo expulsivo, lo que da lugar a diversos traumatismos obstétricos. Cuando la diabetes materna presenta complicaciones vasculopáticas, se observa un recién nacido con crecimiento intrauterino retardado (CIR) por insuficiencia placentaria. (82,83)
Muerte fetal intraútero: Hace varias décadas, la muerte fetal intrauterina ocurría en el 10-30% de los embarazos de gestantes diabéticas insulino-dependientes, las cuales eran originadas fundamentalmente por hipoxia intrauterina. Actualmente son excepcionales estos cuadros, debido a un mejor control glucémico de la diabetes.
Patología Respiratoria: El distrés respiratorio es un hecho frecuente importante, aunque su incidencia ha disminuido a expensas del síndrome de aspiración meconial, debido a la disminución paralela de la hipoxia perinatal en estos niños.
No obstante, la enfermedad de membrana hialina y el síndrome de mala adaptación pulmonar aún persisten. Estudios experimentales y observaciones clínicos han evidenciado que el hiperinsulinismo fetal es el principal factor de inhibición de la síntesis del surfactante, ya que aquél desvía la vía glucolítica del glicerol-3-fosfato hacia la producción de acetil coenzima A, limitando la producción de fosfatidilglicerol, siendo este fosfolípido fundamental para la estabilización de la película de lecitina en el alveolo. Así mismo, la hiperinsulinemia fetal reactiva parece ser capaz de incrementar la disponibilidad de mioinositol hacia la síntesis de fosfatidil-inositol con la consiguiente disminución de fosfatidil-glicerol. A pesar de todas las hipótesis recopiladas que han realizado los distintos autores (84,85) en los últimos años, no parece quedar claro el mecanismo etiopatogénico del síndrome de distrés respiratorio en el hijo de madre diabética. No obstante, la hiperglucemia materna e hiperinsulinemia fetal reactiva son la base fundamental de la inadecuada producción de surfactante. El procedimiento a seguir será la actuación según protocolo, de cada proceso: membrana hialina, SAM o mala adaptación pulmonar.
Miocardiopatía hipertrófica: Se describe alta incidencia de hipertrofia ventricular septal con un gasto cardiaco y volúmenes de eyección disminuidos, no hallándose alterada la hemodinámica cerebral. Pueden existir alteraciones electrocardiográficas en los primeros días de vida, las cuales se normalizan posteriormente sin necesidad de un tratamiento específico. (86,87)
Después de analizar algunos aspectos relacionados con las principales causas que inciden en la morbilidad de estos neonatos sin duda alguna, no podemos dejar de mencionar las relacionadas a los trastornos metabólicos insistiendo en la necesidad de identificarlos precozmente marcando pautas en el accionar como profesional, lo que exige un cambio en la forma de pensar y actuar.
1.5. Complicaciones metabólicas. Un aspecto importante para comprender la importancia de la observación y los cuidados en este recién nacido.
A pesar de los conocimientos abordados en aspectos fisiopatológicos de la importancia y prevención de las complicaciones lo cierto es que los trastornos metabólicos es la principal forma de presentación de los síntomas de la enfermedad donde el desempeño profesional de enfermería es importante para evitar que se desencadenen complicaciones que repercutan sobre la evolución favorable del neonato.
Las manifestaciones clínicas se pueden presentar en dependencia del grado de afectación, en lo adelante se hace una breve explicación de los aspectos que influyen en la presencia del síntoma.
La incidencia de hipoglucemia en recién nacido de término se reporta en rangos de 0. 5-4%, 15% en pretérminos y hasta 67% en pretérminos. En hijos de madres diabéticas (HMD) va desde 25-40% con un riesgo mayor para el a término y pretérminos. En su etiología se han implicado:
• Hiperinsulinismo.
• Alteraciones en la glucogenolisis.
• Depresión de la respuesta de catecolaminas.
Hiperinsulinismo: explicada por la teoría de Pedersen (8) que la hiperglicemia materna conduce a hiperglicemia fetal y sobreestimulación del páncreas con hipertrofia celular de islotes e hiperplasia de células B, con hiperinsulinismo resultante. Al ligar el cordón al nacer, se interrumpe el continuo aporte de glucosa (70-80% de la concentración materna) lo que enfrentado al estado hiperinsulínico, precipita la hipoglucemia de inicio precoz. Un pobre control de glucosa materna especialmente en el último trimestre y niveles de glucosa elevados durante el trabajo de parto y parto, adquieren gran influencia en la frecuencia y severidad de la hipoglucemia neonatal.
Glucogenolisis: el riesgo de desarrollar una hipoglucemia en el hijo de madre diabética (HMD) no está limitado sólo a las primeras horas de vida. El hiperinsulinismo crónico en el feto deprime la capacidad de éste para liberar glucógeno desde el hígado a través de la mantención en un estado inactivo la fosforilasa hepática; esto disminuye la capacidad de movilizar glucógeno como una vía de energía adicional en las primeras horas de vida (87). Si se perpetúa la hiperinsulinemia post natal por terapia con glucosa, se producirán amplias fluctuaciones en niveles de glucosa, retardando la inducción post natal de una enzima crítica gluconeogénica como es la carboxikinasa fosfoenol pirú bato. Esto potencialmente puede comprometer la capacidad del hijo de madre diabética (HMD) en lograr homeostasis de glucosa aún después de los primeros días de vida. Por esto se debe evitar un exceso de terapia con glucosa para no estimular el páncreas neonatal, e iniciar precozmente la alimentación entera.
Respuesta de catecolaminas: se ha sugerido una disminución en respuesta contra reguladora de glucagón y catecolaminas. Estudios (53, 54) muestran una excreción urinaria disminuida de catecolaminas en hijos de madres diabéticas (HMD) con hipoglucemia severa, lo que podría ocurrir secundariamente a estrés hipoglicémico crónico causado por un mal control de glicemia materna y como consecuencia de una depleción adrenal fetal, se demostró que una infusión de epinefrina al hijo de madre diabética (HMD) resultaba en un aumento normal de glucosa y ácidos grasos libres y disminución de insulina. Se ha especulado que un ambiente intrauterino de hiperglicemia puede provocar una hiperestimulación adrenal y llevar a un estado postnatal de agotamiento de la médula adrenal. Hipocalcemia e Hipomagnesemia. Definida como hipocalcemia < a 7 mg/dl, la hipocalcemia se presenta hasta en un 50% de los hijos de madres diabéticas (HMD) en los primeros 3 días de vida, lo que puede aumentar si se complica con prematuros y/o asfixia.
La respuesta de la parathormona (PTH) en hijos de madres diabéticas (HMD) está disminuida en comparación a recién nacidos sanos de igual edad gestacional y se especula que la hipomagnesemia materna, secundaria a un aumento de pérdidas urinarias asociadas con un estado diabético más severo, produce un estado de deficiencia fetal de magnesio (55). El magnesio resulta crítico para mantener normal secreción de PTH y su déficit puede llevar a hipoparatiroidismo funcional. La hipomagnesemia (< 1. 5 mg/dl) se presentaría en el 37% de los hijos de madres diabéticas (HMD) durante los primeros 3 días y sería relativa a disminución de Mg materno y severidad de la diabetes materna, disminución de Ca total y ionizado neonatal, aumento de P neonatal y disminución de paratiroides neonatal. El Mg es un ión intracelular y por tanto su deficiencia puede ocurrir sin una caída en el Mg sérico, por lo que su incidencia puede ser aún mayor.
La policitemia definida como hematocrito (Hto) venoso > o igual a 65%, su incidencia en hijos de madres diabéticas (HMD) va entre 12-40%, versus 3% en población normal a nivel del mar y 5% en mayores alturas (86). La hiperglicemia, hiperketonemia e hiperinsulinemia fetal en corderos se las ha asociado con aumento del consumo de 02 y disminución de p02 arterial. La hipoxemia fetal a su vez, ha demostrado que estimula la producción de eritropoyetina con eritropoyesis secundaria.
Otro factor implicado en la policitemia del hijo de madre diabética (HMD) es el transporte de sangre que ocurre durante la hipoxia en la unidad feto-placentaria desde la placenta al compartimiento fetal. En el útero el volumen de sangre es aproximadamente 110 cc/kg de peso fetal, con distribución de 35% en compartimiento placentario y 65% en compartimiento fetal. En modelo de hipoxia crónica en corderos, se observa transporte de hasta 25% de sangre placentaria hacia el compartimiento fetal.
Hiperbilirrubinemia. Resulta conocido el hecho que la hiperbilirrubinemia se presenta con mayor frecuencia, se ha descrito una relación entre la hemoglobina (Hb) glicosilada materna antes de las 17 semanas e hiperbilirrubinemia neonatal, lo que establecería relación entre severidad de diabetes materna y esta complicación. Su causa clara se desconoce pero se ha explicado por un aumento en el recambio de hemoglobina secundario a hemólisis y eritropoyesis inefectiva y catabolismo del Hem no hemoglobínico. Esto último se acompaña por una formación equimolar de monóxido de carbono y bilirrubina; un aumento en carboxihemoglobina. (86)
La hipocalcemia es un hecho también frecuente dependiendo así mismo del grado de control de la diabetes materna. La hipocalcemia se acompaña frecuentemente de hiperfosforemia e hipomagnesemia, y puede jugar un factor etiológico el hipoparatiroidismo transitorio funcional en el hijo de diabética entre el segundo y décimo día; además pueden influir otros factores como la prematuridad y la hipoxia. Se aconseja realizar calcemias a las 12, 24 y 72 horas de vida. Si se ha instaurado suero terapia por hipoglucemia, se recomiendan aportes basales de calcio (1, 5-2mEq/kg) para prevenirla hipocalcemia (Ca <7 mg/dl ó Ca iónico 3, 5 mg/dl). Si existe clínica de hipocalcemia, se administrará un bolo de 200 mg/kg de gluconato calcio.
1.6. La enfermera como pilar de los cuidados y el abordaje integral en la atención de enfermería.
La evolución de los pacientes sintomáticos está muy estrechamente relacionada con las alteraciones que estos presentan, son muy diversas las complicaciones que estos pacientes desarrollan y con un grado muy variable. El éxito está en la detención precoz de sus síntomas y del tratamiento inmediato y eficaz. Mientras que los pacientes asintomáticos presentan mejor pronóstico. A todos estos pacientes se les realiza un seguimiento para la evolución continuada de su desarrollo físico y psicomotor. (65,67)
El rol de la Enfermera en la Unidad de neonatología se ha ido desarrollando en la medida que se ha incrementado la necesidad de un cuidado más especializado. Esta especialización se asocia con la mayor sobre vida de los recién nacidos enfermos. El desempeño del equipo de enfermería, que en nuestro país incluye Enfermeros licenciados, Técnicos, por lo que se ha ido ampliando y definiendo con mayor precisión los roles que cumple cada integrante en el Equipo de Salud, asumiendo una responsabilidad individual y de equipo. Tenemos un vasto conocimiento respecto a la gestión del cuidado del recién nacido hijo de madre diabética lo que exige aumentar nuestras capacidades clínicas y experiencia en el manejo del entorno que rodea al sujeto de nuestra labor. (65, 68)
Para lograr los objetivos de Enfermería, en una sala de neonatología se debe contar con un plantel adecuado, es decir con personal especializado y en la cantidad requerida (69,71), dada las condiciones actuales de nuestro servicio no siempre contamos con un personal altamente calificado por lo que se hace necesario crear protocolos de intervención para orientar y facilitar la actuación de enfermería ante la llegada de un recién nacido a cuidados especiales, situación que no debe ser pasada por alto, ya que los resultados de una evolución óptima de un paciente depende más de la constante observación de un personal bien entrenado de Enfermería que del equipamiento y de los monitores disponibles, los cuales ayudan en la tarea al disminuir la carga asistencial, pero no reemplazan el juicio crítico y humanizado del ser recurso humano (72,75).
En la organización de los servicios de neonatología se debe considerar la inserción de manuales de procedimiento y protocolos de intervención de enfermería según patologías. (90,91)
Lo cual permite mantener un programa de orientación y capacitación continua para todo personar de nuevo ingreso para ser frente a los avances tecnológicos y los nuevos enfoques en la gestión de los cuidados.
Por último, mencionar que la experiencia determinó la necesidad de contar con un protocolo de intervención para la actuación de enfermeros y otros profesionales de la salud, es por esto que se diseña un protocolo de enfermería para la atención integral del recién nacido hijo de madre diabética que permita a los profesionales incorporar conocimientos relacionado con este tema y mejorar su modo de actuación y que éste constituya la referencia de enfermeros, personal de nuevo ingreso y el resto de profesionales, la valoración general del paciente, los niveles de intervención precisos en los distintos casos, la evaluación directa con el niño y la familia. (94,95)
Pero la novedad de dicho protocolo, al que se dirige esta guía, con lleva que éste se ponga a disposición de cualquier profesional que la requiera, para su inclusión, donde ya no sólo importan los resultados sino más bien, los procesos que se establecen para la obtención de BUENOS RESULTADOS. En eso está hoy la gestión de enfermería en la Unidad de neonatología, trabajando para un objetivo común el cual es la recuperación del recién nacido enfermo y gravemente enfermo optimizando los recursos disponibles, enfatizando en las competencias técnicas y controlando los riesgos asociados. Ese es nuestro compromiso.
La enfermera neonatóloga debe ser siempre el bienestar del niño y de su familia. El personal de enfermería debe trabajar con los miembros de la familia, identificando sus objetivos y necesidades, y planificar las intervenciones del mejor modo posible para resolver los problemas definidos. (95,97)
El desarrollo de funciones y responsabilidades independientes en la enfermería neonatal ha enriquecido considerablemente y mejorado la calidad de la atención brindada a recién nacidos de alto riesgo y sus familias. Las enfermeras se desempeñan cada vez más en una relación de colega con los médicos. El foco central de este concepto es el paciente y la familia. Para que la enfermera asuma estas mayores responsabilidades es necesario expandir, diseminar, implementar y evaluar la base de conocimientos de la ciencia de la enfermería. (98,99)
Principios que rigen las acciones de enfermería.
Los principios son la base fundamental sobre la cual se apoya una acción, y por consiguiente los principios científicos son los enunciados de hechos generalmente aceptados o una verdad esencial que puede servir de guía para actuar. La enfermería no podría realizar un trabajo eficiente, sin que sus decisiones sean basadas en el conocimiento científico profundo de las ciencias básicas y sociales, relacionadas con la atención a los pacientes. Estas ciencias son fundamentales para el conocimiento del cuerpo humano en su estado físico normal y estado anormal que resulta de la lesión o presencia de la enfermedad, y es por esta razón que son necesarias para la actuación de enfermería. Los principios básicos del cuidado que ofrece la enfermería dependen del conocimiento de las ciencias naturales como anatomía, fisiología, microbiología, bioquímica, biología, química, física y de las ciencias sociales como psicología, sociología, filosofía y otras. Por todo lo antes expuesto, se debe considerar la necesidad de conocer los fundamentos de las ciencias básicas, la aplicación de estos fundamentos a los problemas que surgen en la enfermería y la integración de las ciencias básicas con las clínicas y las ciencias sociales. Resulta evidente que se deben tener en cuenta los principios que sustentan estas ciencias para aplicar los principios científicos de enfermería, los cuales se convierten, de hecho, en guías para las acciones, y es importante su utilización en la práctica diaria para la atención del individuo sano o enfermo. (98)
Entre los principios científicos de enfermería se encuentran:
• Ayudar al paciente a conservar su personalidad.
• Ayudar al paciente a recuperar su salud.
• Proteger al paciente de lesiones o agentes externos o enfermedades.
• Ayudar al paciente a incorporarse a la sociedad.
Este nuevo paradigma reconoce la importancia de la experiencia clínica y de la evaluación intuitiva, aunque resalta que el registro sistemático de las observaciones, de forma reproducible y no preconceptuada, puede aumentar la certeza sobre el diagnóstico, la eficacia terapéutica y la confianza en el pronóstico. Considera también la necesidad de los conocimientos fisiopatológicos; enfatiza el valor de las evidencias, que están fundamentadas en la literatura científica, que deben ser debidamente evaluadas, estimula la iniciativa y la creatividad al personal, a cambio de una actitud autoritaria. La práctica basada en evidencia pretende llenar una laguna entre la investigación calificada y la práctica correcta, limitando el autoritarismo a través de la búsqueda que distorsionan los procedimientos. Así, en el aspecto asistencial, es la aplicación consciente, explícita y juiciosa de las mejores evidencias disponibles, resultantes de una búsqueda sistemática en las decisiones clínicas o sea, integración de la habilidad clínica. Al planificar la atención de enfermería al recién nacido en el proceso de su enfermedad, se torna imprescindible, buscar el conocimiento integral para la máxima capacitación e entrenamiento disponibles, promover la revisión de las prácticas que susciten, el mantenimiento o incorporación de otras.
Objetivos
General
1-Diseñar un protocolo en el abordaje integral del recién nacido, hijo de madre diabética, para potenciar el modo de actuación del Enfermero.
Específicos
1. Caracterizar al hijo de madre diabética teniendo en cuenta variables tales como edad gestacional al nacer, sexo, peso, Apgar, tipo de parto, factores de riesgos maternos asociados. Así como su comportamiento. lo que permitirá valorar la importancia de su manejo y cuidados integrales desde el modo de actuación del enfermero
2. Determinar la incidencia en la morbilidad del hijo de madre diabética. Para el logro de su atención integral en sus cuidados y acciones de enfermería
3. Elaborar el protocolo de intervención para la atención integral del hijo de madre diabética desde el modo de actuación de enfermería.
2. Diseño Metodológico
2.1. Justificación metodológica y etapas de la investigación.
Toda investigación asume uno o varios criterios de rigor. En este caso teniendo en cuenta la concepción investigativa que caracteriza este estudio, se inscribe en el paradigma cualitativo, pues permite establecer relaciones e interconexiones entre los elementos que intervienen en el proceso, ya que el investigador reinterpreta toda la información de la realidad estudiada, tratando de descifrar o al menos revelar, las dimensiones causales que puedan legitimar la viabilidad del estudio que se realiza. Se realizó un estudio descriptivo, retrospectivo, longitudinal y prospectivo el servicio de neonatología del hospital provincial Dr. Gustavo Aldereguía Lima. Se trabajó con un universo de 145 pacientes nacidos con antecedentes de ser hijos de madres diabéticas durante el periodo comprendido de enero del 2008 hasta junio del 2010, sin tener criterios de exclusión.
Dentro de los métodos teóricos utilizados tenemos:
• Analítico sintético: Se utilizaron para hacer las valoraciones del diagnóstico, el trabajo con la bibliografía, la elaboración de un protocolo de intervención, así como el análisis de los resultados que se obtienen, por lo que estuvieron presente en toda la investigación.
• Histórico lógico: este método estuvo presente en el estudio de los antecedentes del problema.
Del nivel empírico:
• Encuesta: Donde se midieron diferentes variables con el objetivo de conocer las características sociodemográficas de la población estudiada (Ver anexo 1). La operacionalización de las variables se presentan en el (Ver anexo 2)
• Observación: Nos permitió durante el desarrollo de la investigación la comprensión y explicación de la realidad en cuanto al tema que se investiga a través del registro de notas, enriqueciendo y complementando otros métodos empleados. (Ver anexo 3)
• Lluvia de ideas: Esta técnica científica permitió analizar las percepciones de los profesionales de enfermería, en relación a las acciones de enfermería que debe formar parte del protocolo.
• Grupos Nominales: Permitió jerarquizar y estandarizar las acciones de enfermería. (Ver anexo 4)
• Triangulación: Se utilizó como técnica de análisis de los datos cualitativos a partir de utilizar diferentes métodos y comparar las opiniones de los expertos implicados en la investigación y los resultados.
• Método Delphi: Se realizó con el objetivo de validar el protocolo de intervención.
• Matemático – estadístico: Se utilizó en el análisis porcentual de los resultados obtenidos y su representación.
El diseño empírico de la investigación incluyó dos etapas, las que seguidamente se presentan:
• Primera Etapa: Diagnóstico de la realidad actual, para conocer la incidencia y morbilidad del hijo de madre diabética en la provincia de Cienfuegos, además nos permitió identificar las acciones encaminadas a la atención integral de estos pacientes.
• Segunda Etapa: Se realizó el diseño del protocolo de intervención y su validación mediante el criterio de expertos.
Procedimientos éticos de la investigación
La investigación se realizó con el consentimiento informado de la vicedirección de enfermería del Hospital Provincial (anexo 5) y también con el consentimiento de los profesionales de enfermería que participaron en el estudio, respetando los principios de ética médica.
Procedimientos metodológicos de la investigación
Etapa I Diagnóstico: Se busca adquirir conocimientos relacionados con el tema de la atención de enfermería al hijo de madre diabética, analizando las causas que inciden en su morbilidad y buscando la toma de decisiones para diseñar un protocolo de intervención. Tiene un sentido descriptivo y explicativo, por lo que es importante la acumulación de información sobre las características de la situación que se pretende modificar, en este caso la no existencia de un protocolo de intervención que posibilite la unificación de criterios y acciones enfermería, considerando la causas y efectos desde una perspectiva lo más amplia posible, visualizando correlaciones y determinaciones. Se utilizaron métodos como: encuestas, investigación bibliográfica, observaciones, que se explican más adelante.
Se conciben como Objetivos de esta etapa:
1. Caracterizar al hijo de madre diabética teniendo en cuenta variables tales como edad gestacional al nacer, sexo, peso, Apgar, tipo de parto, factores de riesgos maternos asociados.
2. Determinar la incidencia en la morbilidad del hijo de madre diabética.
Procedimiento técnico
Se realizó un estudio observacional, descriptivo y longitudinal en el servicio de neonatología, tomando como universo a la totalidad de los neonatos nacidos en el periodo de estudio con el antecedente de ser hijo de madre diabética N= 145, se confeccionó una planilla recolectora de datos, que permitió el procesamiento de los datos a través del programa computarizado SPS versión 13, su análisis estadísticos comprendió el estudio de por ciento y frecuencia, la comparación de medias se efectuó con la prueba t de Anova para grupos independientes. Se consideró significación estadística una p < 0, 05.
Etapa II Diseño: Esta etapa involucra la definición de objetivos generales y específicos, la elaboración del protocolo de intervención para la atención de enfermería en el hijo de madre diabética, su fundamentación con base en el diagnóstico de la realidad.
Se conciben como objetivos:
• Elaborar el protocolo de intervención para la atención integral del hijo de madre diabética desde el modo de actuación de enfermería.
• Validar el protocolo de intervención por criterios de expertos.
Para dar salida al objetivo
3. Elaborar el protocolo de intervención para la atención integral del hijo de madre diabética desde el modo de actuación de enfermería.
Se considera:
• Resultados del diagnóstico a partir de los indicios:
• Identificación de efectos y causas.
• Determinación de las personas afectadas por el problema.
• Identificación de las causas sobre las que se puede incidir con formación.
Para dar salida al objetivo.
4. Validar el protocolo de intervención por criterios de expertos.
Para validar la intervención educativa se ha seleccionado el método de criterio de experto. Las opiniones de los expertos valoradas mediante métodos estadísticos, permite aumentar el nivel científico del trabajo realizado. De esta manera la evaluación se realiza a través de un sistema de procedimientos organizados y lógicos, dirigidos a obtener la información procedente de los expertos y su posterior análisis con el objetivo de tomar decisiones confiables. Para la puesta en práctica del método de valoración de expertos se utilizaron las siguientes etapas, seleccionadas entre las propuestas por (Hernández Fuentes, 2000) teniendo en cuenta las posibilidades reales para la validación de ésta intervención:
• Selección de los posibles expertos.
• Obtención de criterio de cada experto.
• Procesamiento de los criterios de los expertos.
Estas etapas se pusieron en práctica de la forma siguiente:
Selección de los posibles expertos: Se seleccionó una muestra de 10 expertos, caracterizada por ser heterogénea en su composición. Dentro de los criterios de selección se tuvo en cuenta aspectos subjetivos relacionados con la creatividad, capacidad de análisis y de pensamiento y el interés por participar, además de otras particularidades específicas tales como:
1. Dominio en la temática que se investiga.
2. Experiencia en la investigación en esta rama del saber.
3. Especialista de segundo grado en Pediatría y/o Neonatología.
4. Especialistas en enfermería Materno- Infantil.
5. Que ostenten el grado científico de Doctor en Ciencias o Master.
6. Deben tener más de 10 años de experiencia asistencial en el servicio de neonatología.
7. Que posean la categoría de profesor asistente.
Para determinar el nivel de competencia de los expertos, se aplicó el instrumento que aparece en (Ver anexo 6)
Fórmula para determinar el índice de competencia
K = (Kc + Ka) / 2
Kc: coeficiente de conocimiento o información que tiene el especialista en relación con el tema objeto de estudio
Ka: coeficiente de argumentación o fundamentación de los criterios del especialista
K: índice de competencia.
Codificación para la interpretación del coeficiente de competencia (K): Para 0, 8 ≤ K ≤ 1, 0 se considera coeficiente de competencia alto. Para 0, 5 ≤ K < 0, 8 se considera coeficiente de competencia medio Para K ≤ 0, 5 se considera coeficiente de competencia bajo.
Del total de expertos seleccionados 9 obtuvieron puntuaciones entre 0, 8 y 1, 0; es decir (0. 8
Del total de expertos 1 es Doctor en ciencia y profesor auxiliar, 4 son Master y profesor asistente, 1 Especialista segundo grado en Pediatría y profesor auxiliar, 4 son enfermeros especialista y profesor asistente. Todos con más de 15 años de experiencia profesional.
Obtención del criterio de cada experto
Con la finalidad de obtener los criterios valorativos de los expertos, se les aplicó un cuestionario que permitió valorar el protocolo de intervención, cumpliendo con los requisitos de presentación, claridad en las ideas, longitud adecuada y secuencia lógica entre otros aspectos. (Ver anexo 8)
Para orientar la actividad valorativa del experto se establecieron las siguientes variables como indicadores:
• Vigencia científica.
• Aplicabilidad.
• Pertinencia.
• Viabilidad.
• Generalización.
Los cuestionarios fueron aplicados personalmente y vía correo electrónico. Esta última forma de aplicación garantizó la participación de expertos con experiencias en el tema, residentes en otras instituciones de salud del país.
Procesamiento estadístico de los criterios de los expertos y análisis de los resultados.
La información obtenida fue almacenada y posteriormente procesada con ayuda del paquete estadístico SPSS V. 15. 0. Se encuestaron un total de 10 expertos que emitieron sus valoraciones sobre el contenido de la intervención, los cuales otorgaron puntuaciones promedio de 5 puntos (total acuerdo) con un pequeño rango de variación de 1 punto (total desacuerdo). Los resultados del procesamiento estadístico de las encuestas aplicadas acerca de la valoración subjetiva de los expertos se encuentran en: (Anexo 8)
El 70% de los expertos estuvieron en total acuerdo con los indicadores de generalización y pertinencia, el 60% de los expertos manifiestan un total acuerdo con los indicadores vigencia científica y aplicabilidad, mientras que el 40% restante están de acuerdo, en cuanto a la viabilidad el 80% de los expertos mostraron total acuerdo y el otro 20% expresaron estar de acuerdo. Es conveniente señalar que en ningún caso se encontraron criterios de expertos en desacuerdo, total desacuerdo e indiferente con las variables objeto de valoración.
Entre los señalamientos realizados por los especialistas, al triangular sus opiniones se encuentran los resultados siguientes:
Se hace referencia, de las posibilidades que brinda el protocolo de intervención, pues garantiza el entrenamiento laboral y el cuidado tiene mayor efectividad.
Precisamente, por el interés que ha despertado el protocolo de intervención y la necesidad manifiesta de transformar la realidad objetiva, recomiendan implementar su ejecución en otros de los servicios de atención neonatal y continuar su generalización a otras instituciones del país.
Otra de las sugerencias dadas por el 10% de los especialistas es incluir en el diseño del protocolo los diagnósticos de enfermería para la aplicación del plan de cuidados.
“La puesta en marcha de esta propuesta garantizará posibilidades para mejorar la práctica profesional al incorporar nuevos conocimientos, habilidades y valores lo que posibilita cambios en el modo de actuación en el desempeño laboral”.
Análisis de los Resultados
Tabla 1. Distribución de los hijos de madres diabéticas (HMD) estudiados según sexo.
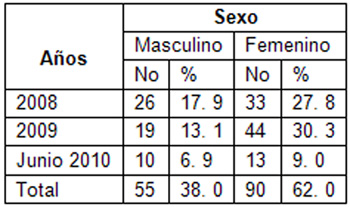
Al caracterizar a los recién nacido según el sexo al nacimiento por años estudiados predomino en su totalidad 90, en el sexo femenino representando el 62; 0% y en el sexo masculino 55, representando el 38, 0%.
Tabla 2. Hijos de madres diabéticas (HMD) Pregestacional o Gestacional y Apgar al quinto minuto de nacido.
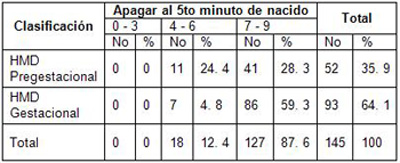
Fuente: Historia Clínica de la madre y el recién nacido.
En nuestra investigación se encuentra que al quinto minuto de nacido ningún neonato resulto deprimido con puntaje de Apgar menor de 3, 11 con Apgar entre 4 y 6 para una incidencia del 24,4% en el hijo de madre diabética Pregestacional y el hijo de madre diabética gestacional solo 7 para un 4, 8% en el puntaje de Apgar del séptimo minuto los hijos de madre diabéticas Pregestacional 41 obtuvieron un puntaje entre 7 y 9 representando el 28,3% y el hijo de madre diabética Gestacional 86 que representa el 59, 3 en este momento del nacimiento y su evaluación en el quinto minuto de nacido.
Tabla 3. Hijos de madres diabéticas (HMD) y tipo de parto.

Fuente: Historia Clínica de la madre y el recién nacido.
Cuando se analiza en este estudio el tipo de parto podemos observar que predomino el nacimiento por parto distócico siendo la causa de esta la vía abdominal con la realización de la cesárea representando el 63, 4% y solo el 26, 2% su nacimiento fue eutócico.
Tabla 4. Comportamiento de la incidencia del hijo de madre diabética (HMD) en los años 2008–2010.
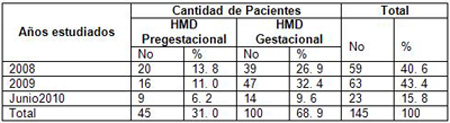
Fuente: Historia Clínica de la madre y el recién nacido.
En nuestro estudio encontramos que el mayor por ciento de gestantes que padecen de diabetes pertenecen a las diabéticas gestacionales, las que representan el 68. 9% lo que concuerda con el comportamiento de las mismas por lo que es importante ya que diagnóstico oportuno de la diabetes Gestacional incide fundamentalmente en la Pregestacional.
Tabla 5. Complicaciones del hijo de madre diabética (HMD) y tipo de parto.
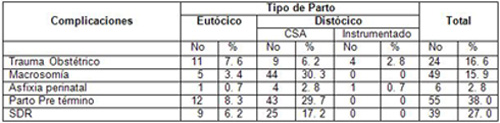
Fuente: Historia Clínica de la madre y el recién nacido.
Distribución de los recién nacidos según diagnósticos al ingreso en la unidad de cuidados intensivos neonatales se constato que el trauma obstétrico está presente en el 7.6% de los mismos en el parto eutócico la macrosomía fetal se presento en el 15.9% del total estudiado de estos el 30.3% nacieron por cesárea y el 3. 4% nacieron de parto eutócico, hubo 1 nacimiento instrumentado lo cual representó el 0. 7%; el parto Pretérmino se represento en un 38% y el SDR en un 27% patología esta que repercute sobre las complicaciones del parto Pretérmino y en el hijo de madre diabética (HMD).
Tabla 6. Distribución de los hijos de madres diabéticas (HMD) según peso al nacer y control metabólico de la gestante.
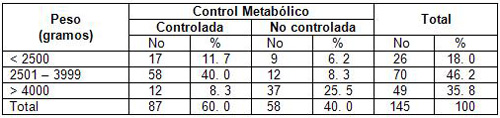
Fuente: Historia Clínica de la madre y el recién nacido.
En la distribución de los hijos de madres diabéticas (HMD) según su peso al nacimiento se comporto que las gestantes que no tuvieron un buen control metabólico se incremento la macrosomía fetal en un 25, 5% si embargo las gestantes con un control metabólico obtuvieron recién nacidos con un peso adecuado representando estas el 46, 2%.
Tabla 7. Complicaciones del hijo de madre diabética (HMD) y la edad gestacional.
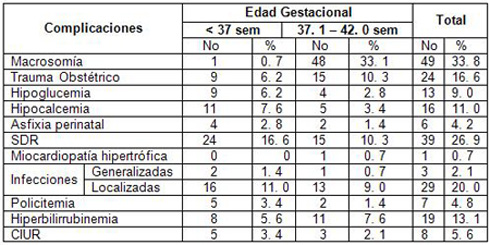
Fuente: Historia Clínica de la madre y el recién nacido
Cuando se analizan las Complicaciones del hijo de madre diabética (HMD) y la edad gestacional se observa que las más significativas se encuentran en el de menor edad gestacional de 37 semanas fueron las infecciones en un 11, 0% y el SDR en un 16, 6% seguido a esta el crecimiento intrauterino retardado en el caso de los nacidos con 37, 1 fueron la macrosomía que se presento en el 33, 1% de sus complicaciones en el periodo neonatal observándose que el SDR predomino como complicación del hijo de madre diabética (HMD) así como el crecimiento intrauterino retardado representado por el 5, 6%
Propuesta de un protocolo para el abordaje integral del recién nacido hijo de madre diabética desde el modo de actuación del Enfermero.
Introducción
Los resultados del diagnóstico evidenciaron la necesidad de la puesta en marcha de alternativas, que permitan pautar las acciones de enfermería encaminadas a modular los cuidados que se le brindan al Hijo de madre diabética y al mismo tiempo aunar criterios de actuación profesional. En este sentido, a continuación se presenta un protocolo para el abordaje integral del neonato en la que se ofrecen diferentes alternativas para el manejo integral desde el modo de actuación del Enfermero.
Nombre del Protocolo
Acciones de enfermería y el seguimiento para la atención al manejo del neonato hijo de madre diabética
Fundamentación del Protocolo
La Diabetes presenta una de las más comunes condiciones médicas que complican el embarazo y tiene la mayor repercusión no solo sobre la madre y el feto, sino también en el recién nacida. La misma se define como una intolerancia hidrocarbonada de severidad variable con conocimiento o sin él durante la gestación, con independencia del tratamiento utilizado para su control metabólico. En toda gestión normal se producen una serie de adaptaciones endocrino metabólicas que se pueden agrupar en dos fases o períodos, el temprano (de 0 a 20 semanas) o de anabolismo materno (atesoramiento de nutrientes) y un período tardío (20 a 40 semanas) o de anabolismo fetal y catabolismo materno durante el embarazo.
Es en especial el segundo y tercer trimestre donde se produce un aumento de los requerimientos insulínicos, alrededor de un 4% de las mujeres embarazadas pueden presentar un cuadro de diabetes que de forma habitual cede después del parto, se debe al incremento de la resistencia periférica de la insulina entre el segundo y tercer trimestre del embarazo, a las demandas del feto en su alimentación continua y a los trastornos alimentarios de la madre en todo el embarazo.
La importancia del diagnóstico de Diabetes Gestacional y su estricto control estriba en que este trastorno tiene inmediatas consecuencias para el desarrollo del embarazo e implicaciones a largo plazo tanto para la madre, como para el recién nacido, y esta se asocia a una serie de trastornos metabólicos que se pueden presentar como la hipoglucemia, hipocalcemia, hipomagnesemia, hiperbilirrubinemia, además son susceptibles a la asfixia perinatal, distrés respiratorio, policitemia, crecimiento intrauterino retardado, macrosomía, traumatismo obstétrico y malformaciones congénitas entre otros. En este sentido podemos decir que estos neonatos ha sido un referente de gran parte de la patología perinatal y su problema ha involucrado a diabetólogos, obstetras y neonatólogos.
Ahora bien sucede que al personal de enfermería tiene contacto directo con el paciente durante las 24 horas del día y es responsable de recepcionar y brindar atención inmediata en las primeras horas de nacido, donde el cuidado constituye el centro de su práctica profesional. En la mayoría de los casos el conocimiento incompleto y la evaluación deficiente contribuyen a un manejo no seguro e inadecuado de estos pacientes. Es precisamente esta realidad, la que exige un cambio en el modo de actuación de la enfermera, la misma debe ser entrenada y capacitada de forma continua, lo cual le permite adquirir conocimientos, habilidades y valores que contribuyen a la disminuir la morbilidad, anticipar a las posibles complicaciones y actuar en consecuencia, utilizando un enfoque multidisciplinario para su tratamiento, implicando a las familias y defendiendo ante todo la utilización de cuidados eficaces.
En respuesta a las exigencias actuales el personal de enfermería vinculado a los cuidados neonatales tiene la necesidad de buscar nuevas alternativas y estrategia para garantizar una atención integral del recién nacido hijo de madre diabética. Los protocolos de intervención surgen como metodología práctica que promueve el desarrollo de los conocimientos y habilidades, los mismas constituyen un conjunto de “recomendaciones desarrolladas de forma sistemática para ayudar a profesionales y pacientes a tomar decisiones sobre la atención sanitaria más apropiada, y a seleccionar las opciones diagnósticas o terapéuticas más adecuadas a la hora de abordar un problema de salud o una condición clínica específica”. Además pueden ser consideradas como un instrumento clave para la transferencia del conocimiento y la mejor evidencia científica disponible a la práctica.
A partir de lo anteriormente planteado, se hace evidente que el equipo de salud que brinda atención al recién nacido, posean un conjunto de conocimientos, habilidades y valores que le permitan dar respuesta de manera activa, responsable y creadora a los problemas de la práctica médica en el contexto de la neonatología; es decir se precisa para el bordaje integral del neonato desde la perspectiva de su patología, que los profesionales posean las competencias que le permitan un desempeño acorde a las exigencias de la nueva sociedad.
Esta realidad avala la necesidad de fundamentar propuestas que puedan servir para conformar sistemas nacionales de educación de postgrado, con la intención de propiciar procesos formativos de superación, actualización ó complementación que contribuyan precisamente al perfeccionamiento de la competencia y al desempeño del potencial científico-técnico de los profesionales de la salud, como formas de lograr la excelencia en la atención al paciente sobre bases factibles. En este sentido, en los últimos años muchos países han sido testigos de reformas y transformaciones en sus sistemas de educación superior, incluyendo la aparición de nuevos tipos de instituciones, establecimiento de mecanismos de evaluación, acreditación y reformas curriculares e innovaciones tecnológicas, por lo que cada institución y sistema de educación superior ha tenido que tomar decisiones que les permitan adaptarse a las nuevas realidades que día a día exigen su transformación.
La educación superior en Cuba enfrenta el desafío de transformarse, para ser parte de la sociedad mundial del conocimiento y la información, para ello tendrá que contar con un eje basado en una visión innovadora y un nuevo paradigma para la formación de los profesionales. Tal paradigma incluirá, entre otros elementos: la educación a lo largo de la vida, el aprendizaje autodirigido, la formación integral con una visión humanista y la responsabilidad ante el desarrollo sostenible.
La calidad de los recursos humanos en el campo de la Neonatología, también adquiere especial significación en los momentos actuales, dado al auge impetuoso de las nuevas tecnologías y las demandas sociales en materia de salud, el avance de esta especialidad ha permitido la introducción y desarrollo de tratamientos de complejidad cada vez mayor, todo lo cual exige una preparación dinámica y actualizada de los recursos humanos, de manera que proporcionen una atención a la salud sin riesgo, innovadora e integral.
A partir de los postulados anteriores y partiendo de las carencias diagnosticadas en el modo de actuación del equipo de salud vinculado a la atención del neonato grave, se evidenció la necesidad de estructurar coherentemente la superación de este, para lo cual se decidió diseñar un Protocolo de intervención integral para los neonatos Hijos de madre diabética por su incidencia que se sustenta sobre fundamentos psicológicos y pedagógicos que permiten desde el punto de vista teórico y metodológico, darle coherencia, organicidad y cientificidad. La base teórico-metodológica del protocolo se concibe el manejo integral de los profesionales, en su contexto de actuación.
El protocolo, se sustenta en el principio de la vinculación de la educación con la vida, el medio social y el trabajo, pues se considerara la misma, a partir de un aprender haciendo, es decir, aprender trabajando en el contexto real del trabajo profesional (educación en el trabajo), en interacción con el resto de los miembros del equipo de trabajo. En este sentido el objeto de estudio del profesional, resultará ser el propio objeto del trabajo los cuales se concretarán en cada una de las tareas y problémicas a desarrollar, las cuales se ejecutaran de forma progresiva y con complejidad creciente, todo lo cual propiciará el salto cualitativo que debe promoverse en el proceso formativo a partir de la cantidad de conocimientos y el saber aplicar los mismos.
Todo lo anterior evidencia la necesidad de perfeccionar el modo de actuación de los profesionales de la enfermería y el equipo de salud vinculado a la atención neonatal, para lo cual la puesta en marcha de protocolo de intervención debe constituir el punto de partida que permita desarrollar las competencias basado en la excelencia del equipo de salud, con la intención de brindar una atención integral al neonato.
Por esta razón, la guía de actuación que en este apartado se presenta tiene la intención de pautar las acciones de enfermería para la atención al manejo del neonato hijo de madre diabética. la educación superior en enfermería, al igual que otras disciplinas del campo del saber científico humanístico, sienta sus bases en un cambio profundo en los servicios de salud para el progreso en cuanto a salud de la sociedad. Se apoya fundamentalmente en la transdisciplinariedad, basada en el conocimiento, para la formación por competencias de los recursos humanos. A tal efecto, debe conocer e interpretar la realidad de sus acciones programar, planificar estrategias para enseñar a conocer, a comprender, donde el conocimiento de la Enfermera resulta de vital importancia con la valoración del usuario y del entorno global en relación a la cultura y a la naturaleza, tomando en cuenta al ser humano en todos sus dimensiones: biológicas, físicas, psíquicas, culturales, social e histórica, con y el respeto por su individualidad; es decir los valores La formación de competencias de enfermería debe hacer frente a las nuevas tecnologías en función de producir y difundir el conocimiento.
Objetivos del Protocolo.
Objetivo General
Aunar criterios en los profesionales, desde el modo de actuación del personal de enfermería, para la puesta en marcha de un protocolo de intervención y alternativas que modulen el cuidado del recién nacido, con lo cual se logre minimizar los efectos deletéreos de los síntoma y de esta forma, disminuir la morbilidad en el hijo de madre diabética.
Objetivos Específicos
• Pautar las acciones de enfermería para el logro de una atención integral en el hijo de madre
• Sistematizar los cuidados de enfermería en relación a los cuidados que se le realizan
• Incluir en las acciones de enfermería las dependientes e interdependientes
• Mejorar la calidad asistencial del hijo de madre diabética al incluir en su plan de cuidados sus acciones y diagnósticos de enfermería, lo que contribuirá a mejor recuperación
Requisitos para la puesta en marcha del protocolo de intervención en el hijo de madre diabética
• Contar con un equipo de trabajo organizado y multidisciplinario: El equipo de trabajo debe estar integrado por especialistas y licenciados en enfermería
• Superar al personal de enfermería para que desarrollen las competencias profesionales y en este sentido, se apropien de los conocimientos y desarrollen las habilidades que le permitan un modo de actuación basado en los principios de ética médica para el abordaje integral del neonato hijo de madre diabética
• Contar con equipamiento y sala de cuidados especiales que posibilite la monitorización continua de parámetros tales como, tensión arterial, frecuencia y ritmo cardiaco, frecuencia respiratoria y saturación de oxigeno de la hemoglobina
• Control y registro de la evolución de la recepción de enfermería al ser recibido y la evolución del medico neonatólogo que lo recibió en el salón de partos valorar y medir como tarea diaria del estamento de enfermería. Todas las acciones médicas llevadas a cabo deberán documentarse en la historia clínica del paciente, en un lugar visible para todo el equipo de salud, incluyendo el objetivo del procedimiento y los aspectos técnicos
Pertinencia del Protocolo de intervención
Los nuevos adelantos científicos tecnológicos han permitido incorporar tratamientos médicos y de enfermería, así como equipos de monitorización cada vez más complejos en la atención del neonato, lo que unido a las demandas cada vez más crecientes en materia de salud, exige la formación cada vez más rigurosa e integral del especialista y licenciados en enfermería que laboran en los servicios de neonatología.
Todo lo anterior permite la puesta en marcha de un protocolo de intervención de enfermería que permitan modular de forma integral la atención de estos neonatos hijos de madres diabéticas y en este sentido, contribuir a minimizar sus efectos deletéreos y lograr una recuperación rápida y libre de las complicaciones. Es por esta razón, que el diseño del protocolo en la que se pauta diferentes acciones para el seguimiento de enfermería en los servicios de neonatología perfeccionando el modo de actuación del enfermero como miembro importante del equipo de salud.
Acciones y Diagnósticos de Enfermería que conforman el protocolo de Intervención
La relación entre diabetes y embarazo tiene una frecuencia de 1 a 5%, variación que se explica según población estudiada, área geográfica y criterios diagnósticos.
Los hijos de madres diabéticas durante el embarazo soportan un ambiente con trastornos metabólicos, dependientes del tipo de diabetes, en especial la hiperglicemia, que le obligará a una secreción importante de insulina fetal. Este desorden metabólico produce modificaciones del desarrollo fetal, desde la embriogénesis y en etapas posteriores en crecimiento y desarrollo.
Trastornos específicos observados
• Macrosomía.
• Hipoglucemia, hipocalcemia.
• Malformaciones congénitas: del sistema nervioso central (SNC) y cardíacas.
• Membrana hialina.
• Hiperbilirrubinemia.
• Policitemia.
• Asfixia perinatal y trauma del parto.
• Mío-cardiopatía hipertrófica.
La incidencia de complicaciones está relacionada con el tipo de Diabetes y la calidad del control de la morbilidad materna.
Periodo Neonatal
1. Hipoglucemia: Constituye el problema más frecuente. Su incidencia ocurre entre el 27 a 50% de los hijos de madres diabéticas (HMD). Se debe al hiperinsulinismo, disminución de la entrega de glucagón y depresión en la respuesta de catecolaminas.
2. El periodo de mayor riesgo se extiende hasta las 48 horas de vida y las primeras 6 horas son las más críticas.
3. Hipocalcemia: Se presenta en el 50% de los hijos de madres diabéticas (HMD) insulinodependientes, en especial dentro de las primeras 24 horas. Se debería a la disminución de la respuesta a la hormona paratiroidea y/o hipomagnesemia asociada. Si ésta no se corrige con el aporte de calcio e. v., debe administrarse simultáneamente magnesio.
4. Hipomagnesemia: Debe evaluarse en hipocalcemias que no responde a tratamiento.
5. Membrana hialina: Es más frecuente que en el recién nacido de término no hijo de madre diabética (HMD), siendo de mayor magnitud y frecuencia en los prematuros hijos de madres diabéticas (HMD). El índice de lecitina/ esfingomielina >2 en líquido amniótico, es poco confiable en hijos de madres diabéticas (HMD), pues se detectan muchos falsos positivos. Es más confiable usar como valor predictivo mayor a 3 o medir fosfatidilglicerol, para predecir madurez pulmonar.
6. Poliglobulia: Incidencia 5 a 30%. Se ha demostrado un aumento de la eritropoietina circulante en hijos de madres diabéticas (HMD), explicable por la menor entrega de oxígeno desde la madre al feto, aumento del consumo de oxígeno por el feto, hiperinsulinismo, más eritropoiesis inefectiva en fetos de hijos de madres diabéticas (HMD).
7. Hiperbilirrubinemia: Más frecuente que en la población normal, condicionado por poliglobulia, eritropoiesis inefectiva aumentada e inmadurez enzimática hepática.
8. Miocardiopatía hipertrófica: Se produce un engrosamiento del septum interventricular, con obstrucción del tracto de salida aórtico, secundario a hipertrofia miocárdica por el hiperinsulinismo. Debe sospecharse en hijos de madres diabéticas (HMD) con insuficiencia cardíaca o SDR de etiología poco clara. Diagnóstico por ECG y Ecocardiograma, índice de grosor de pared libre del VI / septum aumentado, lo normal es < 1, 3. Tratada la insuficiencia cardiaca la hipertrofia regresa lentamente.
9. Malformaciones: La incidencia llega de 2 a 3 veces mayor, que en la población normal. Como etiología se indica la mayor predisposición genética y efectos adversos de la hiperglicemia, durante la división celular en primer trimestre del embarazo.
10. Renales: agenesia, doble uréter, trombosis de vena renal. Gastrointestinales: atresia anorectal, colón izquierdo pequeño, raro, no quirúrgico.
Un buen control de la diabetes previo al embarazo disminuye la incidencia de malformaciones congénitas y un adecuado control de éste disminuye los problemas metabólicos asociados.
Manifestaciones clínicas evidentes en el hijo de madre diabética
• Hinchados.
• Cubiertos de vérnix caseosa.
• pletóricos.
• Cara llena.
• Cordón umbilical grande.
• Piernas flexionadas y separadas.
• Manos semicerradas a cada lado de la cabeza.
• Abdomen prominente.
• Sobresaltos al menor estímulo.
• Cuello corto.
• Mejilla abultada.
Diagnósticos de Enfermería que se deben plantear son los siguientes
• Alteración de la nutrición por exceso relacionada con peso superior a 4 000 g.
• Alteración de la perfusión periférica relacionada con cifras altas de hemoglobina (pacientes que presentan policitemia)
• Alteración de la protección relacionada con sistema inmunitario inmaduro
• Alteración de la eliminación intestinal, estreñimiento relacionada con disminución de la luz del recto y el colon
• Deterioro de la movilidad física relacionado con lesiones neuromusculares del miembro superior (recién nacidos que presentan parálisis braquial debido al traumatismo en el parto)
• Trastorno de la imagen corporal relacionado con malformaciones congénitas, ausencia de un miembro, entre otras
• Riesgo de lesión relacionado con trauma en el parto (parto instrumentado)
• Riesgo de lesión cerebral relacionado con cifras bajas de glucemia
Intervención
La intervención está dada por acciones dependientes e independientes que realiza el personal de enfermería.
Acciones de enfermería dependientes En un recién nacido de madre diabética las acciones consisten en:
• Todo recién nacido de madre diabética se debe ingresar en el departamento de cuidados especiales de neonatología para su observación estricta y para realizarle exámenes complementarios urgentes como son: glucemia, hemoglobina, ionograma y bilirrubina para corregir cualquier desequilibrio metabólico urgente.
• La hipoglucemia es la complicación más frecuente en estos neonatos debido al hiperinsulinismo crónico que presentan en la vida intrauterina, por lo que se le realiza una glucemia seriada las primeras 24 h. Si existiera la hipoglucemia se corrige suministrando glucosa por vía parenteral o una dosis única de glucagón intramuscular según indicación médica.
• Acciones independientes de enfermería.
• En un recién nacido de madre diabética las acciones independientes consisten en:
• Una vez que el personal de enfermería recibe al paciente en el servicio, debe proceder a la realización del examen físico para detectar posible anomalía congénita o algún trauma obstétrico en estos neonatos, ya que generalmente son macrosómicos, por lo que el parto es muy traumático.
• Si en la exploración detecta alguna anormalidad, debe comunicar urgente al personal médico y registrarlo en la historia clínica.
• Los trastornos metabólicos son muy frecuentes en estos pacientes, principalmente la hipoglucemia, por lo que el personal de enfermería debe iniciar la alimentación precozmente para evitarla.
• Vigilar atentamente los signos y síntomas de complicación, para la detención precoz y garantizar una atención inmediata, por lo que se recomienda la medición e interpretación de los signos vitales cada 2 horas.
• En las primeras horas de vida con énfasis en la frecuencia cardiaca y la temperatura.
• Si el paciente presenta dificultad para la eliminación del meconio, distensión abdominal y vómitos, el personal de enfermería debe pasar una sonda nasogástrica; de lo contrario, estimular el peristaltismo intestinal con una sonda rectal, hasta que el paciente se estabilice.
• El hijo de madre diabética es muy susceptible a las infecciones por la inmadurez del sistema inmune, por lo que el personal de enfermería debe extremar las medidas de higiene, insistiendo en el lavado de manos antes de la manipulación y la realización de alguna técnica, mantener la unidad individual del paciente para evitar las infecciones cruzadas y si presenta algún acceso venoso profundo se recomienda la manipulación con guantes.
Evaluación
La evolución de los pacientes sintomáticos está muy estrechamente relacionada con las alteraciones que estos presentan, son muy diversas las complicaciones que estos pacientes desarrollan y con un grado muy variable. El éxito está en la detención precoz de sus síntomas y del tratamiento inmediato y eficaz. Mientras que los pacientes asintomáticos presentan mejor pronóstico. A todos estos pacientes se les realiza un seguimiento para la evolución continuada de su desarrollo físico y psicomotor.
Protocolo I: Hipoglicemia asintomática.
Hipoglicemia.
Definición
Es una alteración del metabolismo de la glucosa, que ocurre después del nacimiento como resultado de cualquier alteración del metabolismo materno o problemas intrínsecos del recién nacido.
Definir hipoglucemia ha sido muy controvertido, el establecimiento de un valor mínimo de glucemia que sea seguro para evitar secuelas neurológicas es aún discutido, sin embargo la mayoría de los autores coinciden en considerar tal condición cuando en las primeras 24 horas de vida se encuentran cifras:
• Menores de 30 mg% (< 1, 7 mmol/L) en neonatos pretérminos
• Menores de 40 mg/dl (< 2, 2 mmol/L) neonatos a términos
A partir de las 24 horas de vida cualquier valor por debajo de 40 mg/dl (< 2, 2 mmol/L) es considerado como hipoglucemia, aunque en la actualidad se recomienda mantener cifras de glucemia por encima de 45 mg% (> 2, 6 mmol/L) en neonatos con cualquier peso y edad gestacional.
Nota. Debe tenerse en cuenta que la determinación de glucosa en sangre total es entre el 10 y el 15% menor que la determinación en plasma y evitar monitorizar la misma antes de las tres horas de nacido, debido a que ocurre una caída inmediata de la glicemia después del nacimiento que aumenta a las tres horas de vida aún en ausencia de aporte nutricional.
Clasificación de la hipoglucemia
I) Hipoglucemia neonatal transitoria: Incluye:
• Disminución de depósito y/o de la producción de glucosa: prematuridad, retraso del crecimiento intrauterino, desnutrición, ayuno.
• Aumento de la utilización de glucosa: Se ve en el hiperinsulinismo del hijo de madre diabética, eritroblastosis fetal, mal posición del catéter infundiendo glucosa en el tronco de la arteria mesentérica superior, retirada rápida de una perfusión de glucosa con alta concentración y el tratamiento materno con hipoglucemiantes orales.
• Aumento de la utilización o disminución de la producción de glucosa: asfixia, sepsis, choque, hipotermia, cardiopatía, exanguinotransfusión.
Diagnóstico
No existen signos clínicos específicos de hipoglucemia, pues esta puede evolucionar en forma asintomática. Es fundamental la determinación del laboratorio y la pesquisa en los recién nacidos de más riesgo. Debe controlarse la glucemia de forma sistemática en neonatos hijos de madre diabética, recién nacido bajo peso para su edad gestacional, pretérmino < 1 500 g de peso, Policitemia, con hipotermia, con eritroblastosis fetal, asfixia perinatal y sepsis.
Cuando existen síntomas, la hipoglucemia se debe considerar siempre de mayor gravedad y se tratará como urgencia.
Los signos clínicos son:
Irritabilidad, temblores, disminución de respuesta a los estímulos, hiperreflexia, hipotonía o atonía, rechazo a la alimentación o anorexia, inestabilidad térmica, apnea, insuficiencia cardíaca funcional, taquicardia, paro cardiaco, cianosis, llanto agudo o débil, nistagmo, convulsiones, paro cardíaco, coma, sudoración, palidez repentina.
Tratamiento. Es fundamental en el tratamiento de la hipoglucemia la prevención.
Tratamiento preventivo:
• Lactancia materna precoz y a libre demanda.
• En los casos de riesgo cuando no se puede administrar alimentación por vía oral, se debe mantener un flujo continuo de glucosa de 4 a 8 mg/kg/min por vía endovenosa.
Tratamiento de la hipoglucemia asintomática:
Siempre debe recibir tratamiento. El control de la glucemia deber ser estricto y se efectuará cada 2 ó 4 horas. Cuando se logren valores normales, se controlará cada 12 horas en la medida en que se disminuyan las concentraciones de glucosa, para evitar el efecto de rebote.
• Con cifra mayor a 1, 7 mmol/L (30mg/dl): En los pacientes que toleren la vía oral se administrará suero glucosado al 10%, de 5 a 10 ml/kg o leche materna (la mayoría de los autores prefieren leche materna al suero glucosado por tener mayor contenido energético). En neonatos con riesgo, los intervalos de la vía oral deberán ser cortos (cada 2 ó 3 horas).
• Con cifra menor a 1, 7 mmol/l (30mg/dl) o no ser posible la tolerancia enteral o no elevarse la cifra de glucemia, se tratará por vía endovenosa con dextrosa en infusión continúa a un flujo de 6 a 8 mg/kg/min, para lo cual se vigilarán los niveles en sangre cada 2 horas hasta que se normalice.
Protocolo II Hipoglucemia sintomática.
Tratamiento de la hipoglucemia sintomática
1. En caso de presentarse convulsiones asociadas a hipoglucemia se impone el tratamiento con bolo a 4 ml/kg de glucosa al 10% (400 mg/kg/ intravenoso), pero si se trata de otra sintomatología inespecífica con valores de glucemia mayor de 1, 1 mmol/L (20mg/dl), debe evaluarse la conveniencia del uso de bolo a 200 mg/kg intravenoso (2 ml/kg con Dextrosa al 10%) en 1-2 minutos o de una perfusión continua 6-8 mg/kg/min (no debe utilizarse glucosa a mayor concentración porque incrementa la secreción de insulina y se produce hipoglucemia de rebote), luego según la respuesta se incrementará el ritmo de infusión de la glucosa a razón de 1 a 2 mg/kg/min cada 3 o 4 horas.
2. Se considerará que fue una hipoglucemia sintomática si el síntoma desaparece una vez administrado el tratamiento. La glucemia debe medirse cada 1 ó 2 horas hasta que desaparezcan los síntomas o se haya normalizado la cifra.
3. No es recomendable el uso de glucosa por encima de 12 mg/kg/min, aunque algunos autores consideran hasta 15 mg/kg/min.
Puntos de Énfasis: Observar signos de complicaciones inmediatos para actuar con urgencia.
Resultados que se esperan alcanzar con la puesta en marcha del protocolo de intervención en el Hijo de madre Diabética
• Prevenir las complicaciones y minimizar los efectos deletéreos que se pueden producir en el neonato es la actividad fundamental de enfermería e. Incrementar la satisfacción y recuperación del neonato.
Estandarizar la puesta en marcha y seguimiento de los protocolos de intervención en el Hijo de madre Diabética y el mejor manejo por parte del personal de enfermería con las posibilidades de actuación delante de los signos de complicación de forma más activa para la disminución de sus complicaciones y comunicar inmediatamente al médico de guardia para su Valoración e implicación positiva del personal de enfermería este facilita el acceso y coordinación inmediata.
Categorías diagnósticas
• Alteración en la perfusión tisular periférica.
• Alteración en la nutrición por exceso.
• Patrón respiratorio ineficaz.
• Riesgo de infección
• Riesgo de lesión.
• Riesgo de la temperatura corporal.
Acciones de enfermería Dependientes
• Ingreso en la unidad de cuidados intensivos neonatales
• Administración de oxigenoterapia
• Evaluar grado de distrés respiratorio según Silverman
• Mantener monitorización de parámetros vitales. Frecuencia cardiaca (FC), frecuencia respiratoria (FR), temperatura, tensión arterial, saturación periférica de oxígeno.
• Preparar material necesario para la canalización de vasos umbilicales
• Realizar pruebas complementarias. Radiografía, gasometría, hemoglobina (Hb), hematocrito (Hto), Glicemia, Ionograma
• Suspender vía oral
• Medir diuresis horaria
• Cumplir con los cuidados intensivos generales
Acciones de enfermería interdependientes
• Monitorización de los parámetros vitales.
• Mantenimiento de la temperatura corporal.
• Observación estricta del paciente para detectar signos de complicación.
• Reinicio de la lactancia materna.
• Intervención psicológica a la familia.
Recursos para el Protocolo
|||- Fomentar el bienestar del paciente
III. - RECURSOS
III. 1. - Humanos:
III. 1. 1. - Médico
III. 1. 2. - Enfermero/a
III. 1. 3. - lic. Enfermería
III. 2. - Materiales:
III. 2. 1. - Medicación
III. 2. 2. - Jeringas de 1cc., 10 cc., y 20 cc. 50cc
III. 2. 6. - Torundas estéril
III. 2. 7. - Bomba de infusión
III. 2. 8. - Equipos de venoclisis
III. 2. 9 - Llaves de tres vías
III. 2. 10. - Equipo de reanimación
IV. - DESCRIPCIÓN DE LA SISTEMÁTICA
IV. 1. - En unidades de cuidados especiales neonatales
IV. 1. 1. - Recepción del paciente en la unidad
IV. 1. 1. 1. - Identificación del paciente con la manilla y los datos del registro en la historia clínica
IV. 1. 1. 2. - Valoración inicial del paciente (Tipo de parto y antecedentes obstétricos)
IV. 1. 1. 3. - Monitorización de constantes vitales
IV. 1. 1. 4. - Mantener la temperatura del paciente o calentarlo
IV. 1. 1. 5. - Valorar complicaciones (dificultad respiratoria, temblor, convulsiones)
IV. 2. - En unidades de hospitalización
IV. 2. 1. - Recepción del paciente en la unidad
IV. 2. 1. 1. - Identificación del paciente
IV. 2. 1. 2. - Valoración inicial del paciente (condiciones en que se recibe constantes vitales)
Discusión de los Resultados
El hijo de madre diabética (HMD) ha sido objeto de muchas investigaciones perinatales en los últimos 40 años. Su actual probabilidad de sobrevida y la mejor comprensión de su fisiopatología han creado un dilema aparente: como en otras situaciones fisiopatológicas reseñadas en la "hipótesis" de Barker, la evolución hacia la vida adulta parece ir acompañada de una serie de asociaciones relacionadas con el período fetal y neonatal. (1) El hiperinsulinismo fetal crónico produce tasas metabólicas elevadas y mayor consumo de oxígeno, lo cual causa hipoxia fetal; ésta última es la responsable del aumento de la tasa de mortalidad por asfixia al momento del nacimiento (8,10) La hiperglucemia materna durante el trabajo de parto, agrava el riesgo de hipoglucemia neonatal y se asocia con reducción de los puntajes de Apgar.
Los resultados encontrados en la presente investigación que al quinto minuto de vida ningún neonato resultó deprimido con Apgar menor de 3 puntos solo 11 con Apgar entre 4 y 6 puntos respectivamente lo que representa 24, 3% el de la población estudiada y 127 con un Apgar entre 7 y 9 lo que representó el 87,6% de la población de neonatos estudiados, esto ocurrió entre los hijos de madres diabéticas (HMD) Pregestacionales, de ellos 41 que represento el 28, 3% en cuanto a las Diabéticas Gestacionales (15,17), de ellos obtuvieron Apgar al quinto minuto de vida entre 7 y 9 86 representando el 59, 3%, Resultados que quedan por debajo de los índices mostrados en el Hospital Rebagliati (México), donde el recién nacido de DPG presentó puntaje de Apgar bajo en el quinto minuto lo cual representó el 16% de los hijos de madres diabéticas (HMD) estudiados (18-22).
Otro estudio realizado mostró aún resultados más elevados en cuanto al Apgar bajo al quinto minuto encontrándose entre el 25 al 30% de depresión neonatal en recién nacido de diabéticas Pregestacionales (39). Finalmente, no se encontró ningún recién nacido con Apgar bajo al quinto min entre los neonatos de Diabéticas Gestacionales y solo 5 (1, 87%) entre los que eran hijo de madres Diabéticas Pregestacionales (21-25).
Resultados que concuerdan con los encontrados e nuestro estudio En cuanto al tipo de diabetes y su relación con la macrosomía neonatal, encontramos que esta se presentó con una frecuencia similar en ambos grupos de embarazadas diabéticas (pregestacionales y gestacionales). Resultados parecidos a los nuestros han sido reportados por otros autores en sus trabajos. (62-64) Sin embargo, otros investigadores refieren que la macrosomía neonatal se presenta con mayor frecuencia en las diabéticas pregestacionales, (25,26) cuya enfermedad metabólica no tenga un tiempo de evolución prolongado, dado que en estos casos es más difícil alcanzar el control metabólico adecuado durante la gestación Dentro de la clasificación de la Diabetes Mellitus como entidad, aparece asociada al embarazo la cual se puede presentar de dos formas (34,35): Diabetes Gestacional, tratándose de una mujer que antes de quedar embarazada no sufre de Diabetes y al embarazarse desarrolla resistencia a la insulina a causa de las hormonas del embarazo y Diabetes Pregestacional que incluye las mujeres que padecen de Diabetes insulinodependiente o no y quedan embarazadas. Ambos tipos de Diabetes pueden generar complicaciones para el bebé. Por lo tanto, es muy importante que una madre se someta a un control estricto de su Diabetes durante el embarazo (38)
La placenta aporta nutrientes y agua al feto en crecimiento y produce también una serie de hormonas para mantener el embarazo. Algunas de estas hormonas, estrógeno, cortisol, lactógeno placentario humano y el ácido xanturénico, tienen efectos bloqueadores en la insulina. Esto se denomina efecto en contra de la insulina, y suele presentarse entre las 20 y 24 semanas de gestación. A medida que la placenta crece, la producción de estas hormonas aumenta y, por lo tanto, la resistencia a la insulina. Normalmente, el páncreas es capaz de producir la insulina adicional necesaria para superar esta resistencia, pero cuando la producción es insuficiente como para contrarrestar el efecto de las hormonas placentarias, se produce Diabetes Gestacional. (42,- 47)
El comportamiento en nuestra investigación en la relación entre la macrosomía neonatal y el tipo de parto, encontramos que predominó la cesárea entre las mujeres que tuvieron un hijo macrosómico, esto representó el 30, 3%. En este sentido se hace necesario la implementación de estrategias de intervención oportunas y adecuadas de modo que evitar las complicaciones en el momento del nacimiento debe contribuir a las exigencias en el modo de actuación profesional al elegir la vía adecuada para el nacimiento del hijo de madre diabética (HMD) con macrosomía, para lo cual la creación de equipos multidisciplinarios permitirá avanzar en la compresión de este problema en las unidades de neonatología por lo que, creemos que esto estaría condicionado por el hecho de que no recomendamos nunca el parto transpelviano en una gestante diabética que tiene el diagnóstico prenatal de un feto macrosómico, para evitar las graves complicaciones maternas y neonatales que pueden aparecer si se dispone que la gestante tenga su bebé por esta vía (55). La grasa subcutánea supera el 15% del peso corporal total del hijo de madre diabética (HMD) y su distribución asimétrica, que rodea tórax y abdomen, pero también la cintura escapular, puede explicar la mayor incidencia de distocia de hombros en estos fetos. (31)
Distribución de los recién nacidos según diagnósticos al ingreso en la unidad de cuidados intensivos neonatales se constato que el trauma obstétrico está presente en el 7.6% de los mismos en el parto eutocico la macrosomía fetal se presento en el 15. 9% del total estudiado de estos el 30.3% nacieron por cesárea y el 3.4% nacieron de parto eutócico, hubo 1 nacimiento instrumentado lo cual representó el 0.7%; el parto Pretérmino se represento en un 38% y el SDR en un 27% patología esta que repercute sobre las complicaciones del parto Pretérmino y en el hijo de madre diabética (HMD) El hiperinsulinismo fetal podría ser responsable, además, del aumento de la recaptación fetal de sustratos, la cual lleva a la síntesis de grasa, produce adiposidad, macrosomía y visceromegalias Se han postulado principios multifactoriales para la patogenia de la macrosomía, desde los cuerpos ce tónicos hasta los ácidos grasos libres, aminoácidos selectos y -a nivel local- el IGF1 e IGF2. Los anticuerpos antiinsulina materna y las hormonas contrarregulatorias de la insulina pueden contribuir a la macrosomía. el riesgo de retención de hombros se incrementa en la diabetes que llega a 35% en hijos de madre diabética de peso mayor de 4000 g (52- 55) Las consecuencias fetales de la distocia de hombros son: lesión del plexo braquial, que es la complicación más común; fractura de clavícula, y fractura de húmero. (61- 63)
En la distribución de los hijos de madres diabéticas (HMD) según su peso al nacimiento se comporto que las gestantes que no tuvieron un buen control metabólico se incremento la macrosomía fetal en un 25, 5% si embargo las gestantes con un control metabólico obtuvieron recién nacidos con un peso adecuado representando estas el 46, 2% El sobre crecimiento fetal clínicamente significativo, en hijos de madres diabéticas (HMD), ocurre principalmente durante el tercer trimestre, sin embargo un control materno metabólico tiene una influencia importante en crecimiento fetal desde estados precoces de la gestación. Un estrecho control de glicemia materna entre 20-31 semanas de gestación reducen significativamente la incidencia de macrosomía fetal mantener mejoría en control de glicemia materna durante el tercer trimestre, reflejado en niveles bajos de fructosa mina, un metabolito usado como índice de homeostasis de glucosa y de la Hemoglobina (Hb) glicosilada; algunos la definen como PN > a 4. 500 g. (1-1. 7% de todos los embarazos) aunque la mayoría la consideran con PN > a 4. 000 gramos o sobre percentil 90 de la curva de crecimiento (36). Utilizando este último criterio, Cortés (40), encuentra una incidencia de 8% en embarazadas no diabéticas con diabetes insulinodependientes (ID), con PN > a 4. 000 g sobre P90 en hijos de madres diabéticas (HMD), no encontrando diferencias entre diabetes gestacionales definida como intolerancia de carbohidratos que se resolvía dentro de 6 semanas post parto y diabetes mellitas previa (31).
La macrosomía conduce a un índice aumentado de cesáreas, lesiones traumáticas de esqueleto y nervios. Como resultado del crecimiento desproporcionado de órganos insulinosensible, y un gran peso corporal comparado con medidas de cabeza (circunferencia de hombros > entre 4 y 7 cms que circunferencia craneana (CC), siendo lo normal entre 2 y 3 cms; (índice PB/CC aumentado), tienen un gran riesgo de trauma al nacer, ya que el trabajo de parto depende más del tamaño de la cabeza fetal y de la pelvis materna que del tamaño del cuerpo fetal (9- 15), El traumatismo de cabeza va desde céfalo hematoma hasta Hemorragia intracraneal; tienen alto índice de fracturas de clavícula y húmero, alteraciones en nervios periféricos del plexo cervical o braquial y parálisis facial. Retardo de crecimiento intrauterino (RCIU).
Cuando se analizan las Complicaciones del hijo de madre diabética (HMD) y la edad gestacional se observa que las más significativas se encuentran en el de menor edad gestacional de 37 semanas fueron las infecciones en un 11, 0% y el SDR en un 16, 6% seguido a esta el crecimiento intrauterino retardado en el caso de los nacidos con 37, 1 fueron la macrosomía que se presento en el 33, 1% de sus complicaciones en el periodo neonatal observándose que el síndrome de dificultad respiratoria predomino como complicación del hijo de madre diabética (HMD) así como el crecimiento intrauterino retardado representado por el 5, 6% Se ha sugerido con insistencia que el riesgo de Malformaciones congénitas FC en hijos de madres diabéticas (HMD)-ID aumenta en relación con aumento en la severidad de la diabetes materna, evidenciada ésta por los niveles de glicemia durante período de órgano génesis. Su mecanismo no está completamente definido: podría alterar el saco vitelino con disminución del retículo endoplásmico rugoso, ribosomas y mitocondrias y funcionalmente deteriorar transporte de proteínas. Otra posible explicación es la desviación del exceso de glucosa hacia vías no convencionales, por ejemplo a sorbitol. Se asociaría a malformaciones oculares, renales y neurales. La vía común final de todas esta alteraciones secundarias a hiperglicemia, podrían ser la presencia de radicales de oxígeno libres, con eroxidación de lípidos y disminución de prostaciclina (56).
La órgano génesis ocurre alrededor de los primeros 2 meses de gestación, asumiendo que las alteraciones metabólicas relacionadas con la diabetes materna ejerzan una influencia teratogénica sobre el feto, es éste precisamente el período más Es muy característica la macrosomía y visceromegalia, que fundamentalmente este rasgo clínico (60). El paso de glucosa, aminoácidos, ácidos grasos esenciales y cetonas al feto aumentan la secreción de insulina, hipertrofiando e hiperplasia de los islotes del páncreas endocrino, a expensas de las células beta. Este hecho condicionaría un aumento de síntesis de los triglicéridos en el tejido adiposo, aumentando el tamaño de las células adiposas, responsable de la macrosomía. El corazón, el bazo y el hígado están también aumentados de tamaño, al igual que la placenta y el cordón umbilical (61,62).
La macrosomía puede condicionar dificultades en el periodo expulsivo, lo que en ocasiones da lugar a diversos traumatismos obstétricos. Cuando la diabetes materna presenta complicaciones vasculopáticas, se observa un recién nacido con crecimiento intrauterino retardado (CIR) por insuficiencia placentaria (57).
La patología respiratoria El distrés respiratorio es un hecho frecuente importante. Aunque la incidencia ha disminuido, a sido fundamentalmente a expensas del síndrome de aspiración meconial, debido a la disminución paralela de la hipoxia perinatal en estos niños (86).
No obstante, la enfermedad de membrana hialina y el síndrome de mala adaptación pulmonar aún persisten. Estudios experimentales y observaciones clínicos han evidenciado que el hiperinsulinismo fetal es el principal factor de inhibición de la síntesis del surfactante, ya que aquél desvía la vía glucolítica del glicerol-3-fosfato hacia la producción de acetilcoenzima A, limitando la producción de fosfatidilglicerol, siendo este fosfolípido fundamental para la estabilización de la película de lecitina en el alveolo (88).
Así mismo, la hiperinsulinemia fetal reactiva parece ser capaz de incrementar la disponibilidad de mioinositol hacia la síntesis de fosfatidil-inositol con la consiguiente disminución de fosfatidil-glicerol. A pesar de todas las hipótesis recopiladas que han barajado los distintos autores en los últimos años, no parece quedar claro el mecanismo etiopatogénico del síndrome de distrés respiratorio en el hijo de madre diabética. No obstante, la hiperglucemia materna e hiperinsulinemia fetal reactiva son la base fundamental de la inadecuada producción de surfactante. El procedimiento a seguir será la actuación según protocolo, de cada proceso: membrana hialina, SAM o mala adaptación pulmonar. Las malformaciones leves tienen una incidencia similar a la población normal, pero las graves son de 2 a 4 veces mayor. Las causas pueden ser desde ovopatías preovulatorias y defectos de implantación, factores genéticos, metabólicos, celulares, etc. Lo que es evidente que la incidencia aumenta según la gravedad y peor control de la diabetes. Las más frecuentes son las cardiacas, regresiones caudales, vertebrales, cerebrales y digestivas. Miocardiopatía Hipertrófica se describe alta incidencia de hipertrofia ventricular septal con un gasto cardiaco y volúmenes de eyección disminuidos, no hallándose alterada la hemodinámica cerebral. Pueden existir alteraciones electrocardiográficas en los primeros días de vida, las cuales se normalizan posteriormente sin necesidad de un tratamiento específico. (64-69)
La hipocalcemia es un hecho también frecuente dependiendo así mismo del grado de control de la diabetes materna. Se acompaña frecuentemente de hiperfosforemia e hipomagnesemia, y puede jugar un factor etiológico el hipoparatiroidismo transitorio funcional en el hijo de diabética entre el segundo y décimo día; además pueden influir otros factores como la prematuridad y la hipoxia. la Hiperbilirrubinemia, trauma obstétrico (equimosis), ayuno prolongado, policitemia, producción de bilirrubina aumentada. Su tratamiento comprende el control metabólico del recién nacido El hiperinsulinismo fetal puede ser responsable, también, del desarrollo del síndrome de dificultad respiratoria neonatal al inhibir o disminuir la síntesis de surfactante pulmonar: cuando las cifras de hematocrito venoso superan los 65%, en el hijo de madre diabética (HMD) cifras mayores de 55%. Se dificulta la circulación sanguínea y origina el llamado síndrome de hiperviscosidad (15). Con la introducción de protocolos que han enfatizado el control glicémico estricto y la vigilancia biofísica fetal hasta que se haya establecido la madurez pulmonar fetal, la muerte ante parto, Es posible que el metabolismo alterado del tercer trimestre se relacione con hipoxemia fetal, que se manifiesta como asfixia perinatal, alteraciones del bienestar fetal y, también, con la muerte fetal o neonatal. (29)
La asfixia perinatal presentó baja frecuencia, coincidiendo este resultado con lo reportado en la literatura mundial (28- 32). Cabe hacer mención de que a pesar de que se reportó una alta frecuencia de interrupciones del embarazo vía abdominal, esta probablemente no se relacionó con la baja inciden¬cia de asfixia, El ritmo de descenso de la glucosa está en relación a la glicemia materna existente durante el trabajo de parto y el momento del parto, siendo los niveles postnatales inversamente proporcionales a los valores del nacimiento, los cuales se sitúan entre un 80 a 90% a los valores de la glicemia materna. Un 10% de los casos son asintomático, aún con cifras tan bajas como 10 a 20 mg%. la Hipoglucemia: constituye el problema más frecuente y su incidencia fluctúa entre un 27 a 50% en todos los hijos de madres diabéticas (HMD) Se debe a hiperinsulinismo, disminución de la entrega de glucagón y depresión de la respuesta de catecolaminas. El período de mayor riesgo se extiende hasta las 48 hrs. de vida y las primeras 6 horas son las más críticas, pudiendo aparecer en los primeros minutos. Hipocalcemia: se presenta hasta en un 50% de los hijos de madres diabéticas (HMD) insulinodependientes, generalmente en las primeras 24 horas. Hipomagnesemia: sospechar en hipocalcemia que no responde a tratamiento. La Poliglobulia: incidencia de 5-30% y se ha demostrado aumento de eritropoyetina circulante en hijos de madres diabéticas (HMD) (por menor entrega de oxígeno de la madre al feto y aumento de consumo de oxígeno, En lugar del crecimiento excesivo, algunos hijos de madres diabéticas (HMD) exhiben retraso del crecimiento intrauterino En estos casos, interviene la leptina, un cooperador que regula el trasporte de aminoácidos y ácidos grasos, y que se constituye en un biomodulador de las proporciones y contenido de grasa corporal total en el feto. (41, 43)
Conclusiones
• Al caracterizar el grupo de recién nacidos hijos de madres diabéticas prevalecieron los nacimientos de neonatos de Diabéticas Gestacionales. El grupo de de mayor incidencia teniendo en cuenta la edad Gestacional al nacimiento resulto ser los hijos de madres diabéticas (HMD) que nacieron entre 37 y 42 semanas, predominando los hijos de madres diabéticas (HMD) Gestacionales sobre la Diabética pregestacional. Así como en el grupo de los hijos de madre diabéticas predomino la macrosomía en las que no tuvieron un buen control metabólico.
• Las complicaciones más frecuentes en hijos de madres diabéticas (HMD) fueron la macrosomía, la poliglobulia, las infecciones, el SDR y la hiperbilirrubinemia.
• Se diseño un protocolo de intervención, que se erige a partir del diagnostico de necesidades y que se sustenta en fundamentos psicológicos y pedagógicos con toda una sistematización de la puesta en práctica del mismo que permitan darle organización, coherencia y cientificidad al seguimiento por el personal de enfermería al hijo de madre diabética (HMD), Este protocolo fue validado por el criterio de experto.
Recomendaciones
• Que en el contexto de otras unidades del sistema Nacional de salud, se garantice este resultado científico se consolide una atención medica e instrumentar. en la practica el protocolo de intervención, como alternativa que permita perfeccionar el modo de actuación del equipo de salud vinculado a la atención neonatal.
• Contribuir a modular la atención de enfermería desde sus cuidados y seguimiento minimizando la incidencia en su morbilidad Neonatal.
Anexo 1. Planilla recolectora de datos
DATOS DE LA MADRE
1 - Edad Gestacional:
Menos de 37 semanas _____
De 37.1 a 42 semanas_____
Más de 42.1 semanas_____
2 - Tipo de Parto: Eutócico: ___ Distócico: ___
3 - Control Metabólico: Controlada ____ No controlada ____
DATOS DE RECIÉN NACIDO hijos de madres diabéticas (HMD)
Fecha de Nacimiento _______________
1 – Sexo: Masculino _____ Femenino _____
2 – Peso: Menos de 2500 ___ De 2501 a 3999 ___ Más de 4000 ___
3 – Apgar al quinto minuto. 0 – 3 ___ 4 – 6 __ 7 – 9 _____
4 – Complicaciones
Trauma Obstétrico____
Asfixia ______
SDR ____
Infecciones _____
Policitemia____
Trastornos metabólicos:
___ Hipoglicemia.
___ Hiperglicemia.
___ Hipocalcemia.
___ Hiperbilirrubinemia.
5- Malformaciones Congénitas: __________________________
Anexo 2. Operacionalización de las variables.
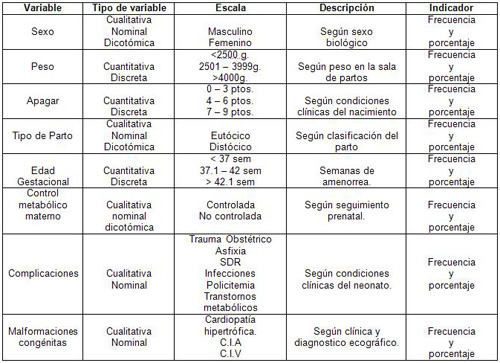
Anexo 3. Guía para la observación
Objetivo: Conocer la actuación de enfermería en el seguimiento integral del hijo de madre diabética.
ÍTEMS
Conocimientos del hijo de madre diabética como problema de salud (concepto, clasificación, consecuencias, posibles soluciones)
Identifica factores de riesgo para la prevención de las complicaciones.
Ejecuta acciones que evidencian dominio en la atención integral del neonato.
Logra establecer una comunicación efectiva con los padres y familiares.
Trasmite los conocimientos y experiencia con la labor educativa que protagoniza
Inadecuado – Aceptable – Adecuado
Anexo 4. Guía Para la Conducción de las Discusiones Grupales con el Equipo de Salud Vinculado a la Atención del Recién Nacido.
Opiniones sobre el manejo del hijo de madre diabética y el modo de actuación del personal de enfermería.
Entre los aspectos relacionados con el hijo de madre diabética se está realizando un estudio diagnóstico, con la intención de constatar las percepciones del equipo de salud en torno a la puesta en marcha de alternativas de acciones de enfermería al efecto, así como sus criterios en relación con la atención integral del personal como vía que contribuya a mejorar la atención integral de estos pacientes desde la perspectiva del manejo integral así como su morbilidad neonatal.
Todo lo anterior servirá de punto de partida para el diseño del Protocolo de intervención, como alternativa que contribuya a perfeccionar el modo de actuación del personal de enfermería.
Recuerde que:
- Todos deben de opinar y su opinión es válida y debe ser respetada por el grupo.
- Todo se va a registrar excepto la identidad del opinante.
Seguidamente se ofrece diferentes tópicos que deben servir de puntos de partida para llevar a cabo las discusiones en el grupo:
- Fortalezas o debilidades en torno al modo de actuación del equipo de salud para el hijo de madre diabética.
- Importancia del manejo y la atención de enfermería en el neonato hijo de madre diabética.
Anexo 5. Vicedirección de enfermería del Hospital Provincial Dr. Gustavo Aldereguía Lima.
La atención neonatal constituye una de las actividades prioritarias del sistema nacional de salud. La provincia de Cienfuegos cuenta con un servicio de neonatología que tiene como encargo social garantizar la salud de la comunidad infantil y dentro de sus objetivos principales está ofrecer una atención de excelencia y elevar la calidad de vida de los niños.
El hijo de madre diabética en la actualidad ha tenido una incidencia elevada por ende existe mayor riesgo en la morbilidad asociada a sus complicaciones, su seguimiento y evaluación continua siendo insuficiente por parte del personal de enfermería. Teniendo en cuenta los argumentos anteriores se diseñó un protocolo de intervención para la atención integral del hijo de madre diabética desde el modo de actuación de enfermería, la cual permitirá obtener conocimientos, habilidades y valores, garantizando un desempeño profesional de calidad y la obtención de mejores resultados.
Autorizado por: ______________________________________________
Vicedirector de Enfermería del Hospital Provincial ¨Dr. Gustavo Aldereguía Lima¨
Anexo 6. Nivel de Competencia de los Expertos
Estimado Especialista: Teniendo en cuenta su vasta experiencia y alto nivel de conocimientos, usted ha sido seleccionado para validar una propuesta de un protocolo para el abordaje integral del recién nacido hijo de madre diabética desde el modo de actuación del Enfermero como alternativa para disminuir la morbimortalidad del neonato. Primeramente se necesita su autovaloración en una escala del 1 al 10 sobre el temático objeto de estudio. Para ello usted debe marcar con una X en una de las 10 opciones que se muestran en la Tabla siguiente; estas consideraciones permiten afirmar la autovaloración que se hace el experto desde ningún conocimiento (valor 1), hasta el máximo de conocimiento e información valor 10. Habrá entonces 9 valoraciones intermedias. Para lograr una mayor confidencialidad de sus opiniones se tomaran sus criterios y sugerencias sin hacer referencia en ningún momento a sus nombres. El orden numérico será establecido por el investigador sin conocimiento de otras personas.
![]()
En la tabla que se muestra a continuación, marque con una X las fuentes que considere han influido más en el nivel del conocimiento que tiene sobre la temática abordada y por supuesto se le dan tres opciones en cada una: alto, medio y bajo.
Tabla con las fuentes de argumentación
Anexo 7. Resultados de la determinación del nivel de competencia de los especialistas.
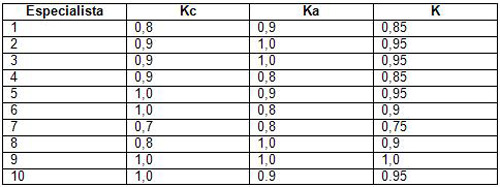
Anexo 8. Resultados de la valoración de los expertos.
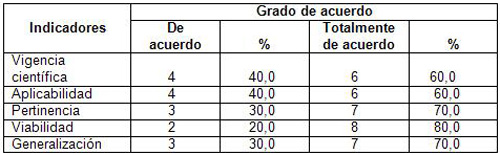
Referencias Bibliográficas
1. Barker DJL. Mothers, babies end health in later life. Edinburgo: Churchill Livingstone; 2004.
2. Rabelais F. Gargantúa y Pantagruel. Barcelona: Editorial Juventud; 2003.
3. Budin P. Le Nourisson: alimentation et hygiene. Enfants debiles et enfants nes á terme. Paris: Dion Editions; 2006.
4. Fabre P. Manual de Obstetricia. Barcelona: Salvat; 2007. p. 650-1.
5. Allen E. The glycosurias of pregnancy. Am J Obstet Gynecol. 2006; 38: 982-5.
6. Koff AK, Potter EL. The complications associated with excessive development of the human fetus. Am J Obstet Gynecol. 2006; 38: 412-5.
7. Farquhar JW. The child of the diabetic woman. Arch Dis Child. 2005; 34: 76-9.
8. Pedersen J. La diabética gestante y su recién nacido. Problemas y tratamiento. Barcelona: Salvat Editores; 2006. p. 209-18.
9. Landon MB, Gabbe SG. Diabetes and pregnancy. Med Clin North Am. 2006; 72 (6): 1493-511.
10. Hare JW. Diabetes Complicating Pregnancy. The Joslin Clinic Method. Alan R Liss (ed) New York; 2006. p. 15-31.
11. Gabbe SG, Mestman JH, Freeman RK et al. Management and outcome of pregnancy in diabetes mellitus, classes B to R. Am J Obstet Gynecol. 2007; 129: 723-32.
12. Gabbe SG, Mesnnan JH, F=nian RK, et al. Management and out CDrfICofdassAdiabC[es mellitU Am J Obstet Gynecol. 2008; 127: 465-9.
13. Kitzmiller JL, Cloherty JR, Younger MD. Diabetic pregnancy and perinatal morbidity. Am J Obstet Gynecol. 2006; 31: 560-5.
14. Baveman P, Showstack J, Browner W. Evaluating outcome of pregnancy in diabetic women. Diabetes Care. 2007; 11 (3): 281-7.
15. Forsbach-Sánchez G, González-Obele F, Villanueva-Cuéllar MA, Taméz-Pérez HE, Rocha- Márquez J. Impacto del nuevo criterio de diabetes gestacional en la estimación de su prevalencia. Rev Invest Clin. 2005; 55: 507-10.
16. Metzger BE, Buchanan TA, Coustan DR, de Leiva A, Dunger DB, Hadden DR, et al. Fifth International Workshop-Conference on Gestational Diabetes Mellitus. Diabetes Care. 2007; 30 (2): 251-60.
17. American Diabetes Association. Diagnosis and classification of diabetes mellitus. Diabetes Care. 2006; 29 (1): 43-8.
18. Gómez Pérez FJ. Epidemiología de la diabetes en México, en: Avances en Diabetes. Primera Edición. S. l: S. C; 2006. p. 38-55.
19. Fan ZT, Yang HX, Gao XL, Lintu H, Sun WJ. Pregnancy outcome in gestational diabetes. Int J Gynaecol Obstet. 2006; 94 (1): 12-6.
20. Maresh M. Screening for gestational diabetes mellitus. Seminars in Fetal & Neonatal Medicine. 2005; 10: 317-23.
21. Cloherty JP. Diabetes mellitus. En: Cloherty JP, Stark AR, eds. Manual de cuidados neonatales. 6Ş ed. Barcelona: Masson; 2008. p. 13-24.
22. Hawthorne G. Preconception care in diabetes. Seminars in Fetal & Neonatal Medicine 10. Kliegman RM. Problemas de la adaptación metabólica: glucosa, calcio y magnesio. En: Klaus MH, Fanaroff AA, eds. Cuidados del recién nacido de alto riesgo. 5Ş ed. México: McGraw Hill -Interamericana; 2006. p. 333-45.
23. Sperling MA, Menon RK. Differential diagnosis and management of neonatal hypoglycemia. Pediatr Clin N Am. 2007; 51: 703-23.
24. Ballesté I, Alonso R. Factores de riesgo del recién nacido macrosómico. Rev Cubana Pediatr. 2008, 76 (1).
25. Boulet S, Alexander G, Salihu H, Pass M. Macrosomic births in the United States: Determinants, outcomes and proposed grades of risk. Am J Obstet Gynecol. 2006; 188: 1372-78.
26. Albornoz J, Salinas H, Reyes A. Morbilidad fetal asociada al parto en macrosómicos: Análisis de 3981 nacimientos. Rev Chil Obstet Ginecol. 2005; 70 (4): 218-24.
27. Deshpande S, Ward M. The investigation and management of neonatal hypoglycaemia. Seminars in Fetal & Neonatal Medicine. 2006; 10: 351-61.
28. Pappas A, Delaney-Black V. Differential diagnosis and management of polycythemia. Pediatr Clin N Am. 2006; 51: 1063-86.
29. Koo WK, Tsang RC. Calcium and magnesium ho¬meostasis. Neonatology pathophysiology and mana¬gement of the newborn. Fifth edition. Philadelphia: Lippincot.; 2005. p. 715-37.
30. Misles MJ, Gifford K, Antle CE, Leib GR. Jaundice in the healthy newborn infant: a new approach to an old problem. Pediatrics. 2007; 81: 505-11.
31. Cruz Hernández J, Hernández García P, Yanes Quesada M, Rimbao Torres G, Lang Prieto J, Márquez Guillén A. Macrosomía neonatal en el embarazo complicado con diabetes. Rev Cubana Med Gen Integr. 2008; 24 (3).
32. Terrero A, Venzart M, Reyes IS, Hechavarría AA. Efecto de la diabetes gestacional sobre los resultados perinatales. MEDISAN. 2005; 9 (2).
33. Gillman MW, Rifas-Shiman S, Berkey CS, Field AE, Colditz GA. Maternal Gestational Diabetes Birth Weight, and Adolescent Obesity. Pediatrics. 2007; 111 (3): 221-6.
34. Domenech MA, Manigot DA. Diabetes gestacional. Medicina. 2006; 61 (2): 25-238.
35. Rodríguez AB, Román A, Balaguer C, Agüera J, Cabeza P, Calvo A. Diabetes gestacional: aplicación de distintos métodos de cribado. Ginecol Obstet Clín. 2007; 6 (2): 83-8.
36. García L, Rendón S, Medina R, Misiora N, Torres J. El recién nacido de madre diabética. Rev Med Electron. 2006; 26 (4): 1-4.
37. Svare JA, Hansen BB, Molsted-Pedersen L. Perinatal complications in women with gestational diabetes mellitus: Significance of a diagnosis early in pregnancy. Acta Obstet Gynecol Scand. 2008; 80 (10): 899-904.
38. Febres F, Zimmer E, Guerra C, Zimmer E, Gil J. Nuevos conceptos en diabetes mellitus gestacional: evaluación prospectiva de 3070 mujeres embarazadas. Rev Obstet Ginecol Venez. 2007; 60 (4): 229-37.
39. Forsbarch G, Vázquez J, Álvarez C, Vázquez JG. Diabetes y embarazo en México. Rev Invest Clin. 2009; 50 (3): 227-31.
40. Cortés H, Ocampo I, Villegas A. Prevalencia de diabetes mellitus gestacional en una población de Medellín de 1999-2000: valor predictivo positivo de la prueba tamiz y comparación de los criterios de la NDDG y la ADA. Rev Colomb Obstet. 2005; 53 (1): 1-13.
41. Forsbach G, González E, Villanueva MA, Tamez HE, Rocha J. Impacto del nuevo criterio para el diagnóstico de diabetes gestacional en la estimación de su prevalencia. Rev Invest Clin. 2006; 55 (5): 507-10.
42. Wyse LJ, Jones M, Mandel F. Relationship of glycosylated hemoglobin, fetal macrosomía, and birthweight macrosomía. Am J Perinatol. 2007; 11 (4): 260-2.
43. Pacora P. Diabetes y embarazo: vigilancia, epidemiología. Ginecol Obstet Perú. 2007; 42 (2): 10-20.
44. Pallardo LF. Diabetes y embarazo: Ayer, hoy y mañana. Prevención terciaria versus prevención primaria. Av Diabetol. 2005; 12 (2): 105-17.
45. Kerssen A, Valk HW, Visser GHA. Sibling birthweight as a predictor of macrosomía in women with type 1 diabetes. Diabetología. Julio 2005. ********
46. Kerssen A, Valk HW, Visser GHA. Sibling birthweight as a predictor of macrosomía in women with type 1 diabetes. Diabetología. Julio 2005: 1-13.
47. Halac E, Olmas JM, Ottino CO, Paisani JM. El dilema del hijo de madre diabética. Evolución, pasado, presente y futuro. Arch. argent. pediatr. 2008; 106 (1).
48. Belmar C, Salinas P, Becker J, Abarzúa C, Olmos P, González P, et al. Incidencia de diabetes gestacional según distintos métodos diagnósticos y sus implicancias clínicas. Rev Chil Obstet Ginecol. 2008; 69 (1): 2-7.
49. García HI, Rodas MC. Morbilidad en el recién nacido con fetopatía diabética. Rev Med IMSS. 2009; 40 (1): 5-10.
50. Landy HJ. Impacto de las enfermedades maternas sobre el recién nacido. En: Avery GB, Fletcher MA, MacDonald MG, eds. Neonatología. Fisiopatología y manejo del recién nacido. 5Ş ed. Buenos Aires: Panamericana; 2007. p. 190-1.
51. Nold JL, Georgieff MK. Infants of diabetic mothers. Pediatr Clin N Am. 2006; 51: 619-37.
52. Gomella TL, Cunningham MD, Eyal FG, Zenk KE, eds. Neonatología. Manejo básico, procedimientos, problemas en la guardia, enfermedades y fármacos. 4Ş ed. Buenos Aires: Panamericana; 2006. p. 467-73.
53. Delgado A. Recién nacido de madre diabética. En: Pombo M, Audí L, Bergadá C, Bueno M, Calzada R, Diéguez C, Ed. Tratado de endocrinología pediátrica. 3Ş Ed. Madrid: McGraw Hill – Interamericana; 2008. p. 1200-9.
54. Moore TR. Enfermedades endocrinas durante el embarazo. En: Taeusch HW, Ballard RA, eds. Tratado de Neonatología de Avery. 7Ş ed. Madrid: Harcourt; 2008 p. 65-74.
55. Goetzman BW, Wennberg RP, eds. Manual de cuidados intensivos neonatales. 3Ş ed. Madrid: Harcourt; 2006. p. 224-30.
56. Dulon A. Diabetes y embarazo. En: Mazzi E, Sandoval O, eds. Perinatología. 2Ş ed. La Paz: Elite Impresiones; 2008. p. 88-91.
57. Pantoja M, Mazzi E. Hijo de madre diabética. Rev Soc Bol Ped. 2006; 40: 48-9.
58. Garry Cunnighan F. Diabetes Obstetricia. New York: Edition Appleton and Lange; 2007
59. William N S. Diabetes y Embarazo. Tratado de Obstetricia y Ginecología. 8va ed. New York: Mac Graw - Hill Interamericana; 2008.
60. Echegoyen CS. Diabetes Gestacional determinación del peso relativo de sus factores de riesgo. Medicina (B. Aires). 2004; G1 (2): 161 - 6.
61. Klauss Marshall H., Fanaroff Avroy A. Asistencia del recién nacido de alto riesgo. 2006; 275: 298.
62. Silverman BL, Rizzo TA, Cho NH. Long-term effects of the intrauterine environment. Diabetes Care 2005; 21 (Suppl. 2): B142-B149.
63. Jovanovic L. Norbert Freinkel Lecture: The overfed fetus and the future. 61st Session. ADA. June 22-26. 2006
64. LEN J. M. Manual de las enfermedades de los ojos. Editorial Pueblo y Educación. La Habana; 2006.
65. Blake FG. Enfermería Pediátrica. 7ma edición Instituto Cubano del Libro. La Habana; 2006.
66. Browm A F. Enfermería Médica Interamericana. México DF; 2004.
67. Brunner L. S, Manual de Enfermería Médico-quirúrgica. 3ra edición. México DF; 2007.
68. Brunner L. S. Enfermería médico-quirúrgica. 8va ed. México DF; 2006.
69. Dugas BV. Tratado de Enfermería Práctica. 4ta ed. México DF; 2006.
70. Dugas BV. Tratado de Enfermería Práctica. 3ra ed. México DF; 2007.
71. Harmer B. Tratado de Enfermería Teórica y Práctica, 2da ed.. México: La Prensa Médica Mexicana; 2005.
72. Klusek Hamilton H. Procedimientos de Enfermería.. la habana: Edición. Revolucionaria; 2007.
73. Mayers MG. Cuidados en Enfermería: planeación, control y cuidados. Editorial Limusa; 2007.
74. Miller NF. Enfermería Ginecológica, 5ta ed. México DF: Editorial Interamericana; 2005.
75. MINISTERIO DE PREVISIÓN SOCIAL Y SALUD PÚBLICA. Proyecto Integrado de Servicios de Salud (PROISS) Manual de Procedimientos y Técnicos de Enfermería. Bolivia; 2004.
76. Moreno Rodriguez MA. El arte y la ciencia del diagnóstico médico. C. Habana: Editorial Científico-Técnica; 2008.
77. Mederson V. Enfermería Teórica y Práctica, 2da ed. México DF: La Prensa Médica Mexicana; 2006.
78. Garry CF. Diabetes Obstetrics. 21st ed.. New York: Mac Graw Hill Companies; 2006.
79. Arthur T E. Endocrine Disordes. Manual of Obstetrics. 5 ed. New York: Alihle Brow Company; 2007.
80. Vambergue A. Material and Fetal out come ginecology obstetrics biol repord. 2005; 31 (6): 430-58.
81. Lemay Valdés A. Diabetes Embarazo. Servicio Central de Diabetes y Embarazo. La Habana: Hospital Ginecobstétrico " José Ramón González Coro"; Diciembre 2005.
82. Lacy Gomella T. Infant of a Diabetic Mother Clinical Manual. Neonatology Appleton and Large Stamford, Connecticut; 2006.
83. Pita Fernández S. Determinación de los Factores de Riesgo. Metodología de la Investigación CAD. Atención primaria. 2005; 4: 75 - 8.
84. Colectivo de Autores. Pediatría. Tomo 5. SL: SC; 2004. p. 23-39.
85. Cloherty J, Stark A. Manual de Cuidados Neonatales. 6ta ed. SL: SC; 2008. p. 269-379.
86. Klauss Marshall H., Fanaroff Avroy A. Asistencia del recién nacido de alto riesgo. 2006; 275: 298.
87. Silverman BL, Rizzo TA, Cho NH. Long-term effects of the intrauterine environment. Diabetes Care 2006; 21 (Suppl. 2): B142-B149.
88. Jovanovic L. Norbert Freinkel Lecture: The overfed fetus and the future. 61st Session. ADA. June 22-26. 2005
89. LEN J. M. Manual de las enfermedades de los ojos. Editorial Pueblo y Educación. La Habana; 2005
90. Blake FG. Enfermería Pediátrica. 7ma edición Instituto Cubano del Libro. La Habana; 2007.
91. Browm A F. Enfermería Médica Interamericana. México DF; 2004.
92. Brunner L. S, Manual de Enfermería Médico-quirúrgica. 3ra edición. México DF; 2006.
93. Brunner L. S. Enfermería médico-quirúrgica. 8va ed. México DF; 2007.
94. Dugas BV. Tratado de Enfermería Práctica. 4ta ed. México DF; 2005.
95. Dugas BV. Tratado de Enfermería Práctica. 3ra ed. México DF; 2006.
96. Harmer B. Tratado de Enfermería Teórica y Práctica, 2da ed.. México: La Prensa Médica Mexicana; 2006.
97. Klusek Hamilton H. Procedimientos de Enfermería. la habana: Edición. Revolucionaria; 2008.
98. Mayers MG. Cuidados en Enfermería: planeación, control y cuidados. Editorial Limusa; 2004.
99. Miller NF. Enfermería Ginecológica, 5ta ed. México DF: Editorial Interamericana; 2007.