Se presenta un caso clínico de un paciente con diagnóstico inicial de afasia progresiva y en el que, en base a los resultados de las exploraciones neuropsicológicas y de neuroimagen, se ha establecido el diagnóstico de demencia vascular. Se discute la importancia del diagnóstico diferencial en fases iniciales de la enfermedad y los posibles beneficios de este proceso diagnóstico diferencial aportan a los tratamientos.
Caso clínico. Estudio diagnóstico diferencial en un caso de demencia vascular
Dr. Modesto J. Romero-López 1, Dr. Enrique Moraleda-Barreno 2, Mónica Rosu 3.
1, 2. Servicio de Neuropsicología y Rehabilitación SC (SEREN). Universidad de Huelva.
3. Servicio de Neuropsicología y Rehabilitación SC (SEREN), Huelva. España
Departamento de Psicología Clínica, Experimental y Social de la Universidad de Huelva.
Resumen:
Se presenta un caso clínico de un paciente con diagnóstico inicial de afasia progresiva y en el que, en base a los resultados de las exploraciones neuropsicológicas y de neuroimagen, se ha establecido el diagnóstico de demencia vascular. Se discute la importancia del diagnóstico diferencial en fases iniciales de la enfermedad y los posibles beneficios de este proceso diagnóstico diferencial aportan a los tratamientos.
Palabras clave: demencia vascular, enfermedad de Alzheimer, trastornos neurocognitivos, diagnóstico diferencial.
Abstract: We report a case of a patient with initial diagnosis of progressive aphasia and in which, based on the results of neuropsychological and neuroimaging examination, we have established the diagnosis of vascular dementia. We discuss the importance of differential diagnosis in early stages of illness and potential benefits of this diagnostic difference process provide in treatment.
Keywords: vascular dementia, Alzheimer´s disease, neurocognitive disorders, differential diagnosis.
Introducción:
La demencia vascular, también llamada demencia multiinfarto, es la segunda causa de demencia en adultos, después de la enfermedad de Alzheimer (EA). El término hace referencia a un grupo de enfermedades que provocan lesiones en el cerebro por daño en los vasos sanguíneos del mismo. En la mayoría de los casos, la demencia vascular (DV) aparece después de los 40 años de edad, es más común en los hombres y cerca de nueve veces más elevada en individuos con antecedentes de accidente vascular cerebral (ACV) [1]. La demencia vascular es la causa principal subyacente del deterioro cognitivo, siendo la segunda causa más frecuente de demencia en adultos. Representa el 10-20% de los casos de demencia tras la Enfermedad de Alzheimer. En 1974, Hachinski, Lassen y Marshall acuñaron el término de Demencia Multiinfarto como sinónimo de demencia vascular (DV) [2]. El diagnóstico precoz aporta proporciona mayor eficacia en los tratamientos dirigidos a retrasar la progresión de la enfermedad [3].
En general, las demencias se pueden clasificar en dos grandes tipos: corticales y subcorticales [4]. El diagnóstico en las demencias es probabilístico y exige una exploración neuropsicológica con el resultado de un cuadro sindrómico de amnesia, afasia, apraxia y agnosia. También se puede establecer mediante una biopsia del tejido cerebral generalmente post-mortem. Actualmente las técnicas de neuroimágenes como la resonancia magnética cerebral (RMI) y la tomografía por emisión de positrones (SPECT) son unas herramientas de elección en la exploración de las demencias. Dadas las posibles etiologías a considerar en el proceso diagnóstico de un paciente con síntomas de amnesia, afasia, apraxia y agnosia, para establecer un juicio clínico preciso es muy importante realizar los posibles diagnósticos diferenciales.
No es infrecuente que en fases iniciales de la enfermedad el neuropsicólogo clínico se encuentre con diagnósticos en sus pacientes de trastorno del estado de ánimo, de ansiedad, de ambos, de afasia progresiva o de Alzheimer entre otras. Presentamos el caso clínico de un paciente con un diagnóstico de afasia progresiva en el que se discute el diagnóstico diferencial.
Caso Clínico:
Se trata de un paciente adulto de 63 años, ingeniero de profesión, sin historia familiar de enfermedad mental o psiquiátrica, que acude a evaluación neuropsicológica por afasia progresiva. Desde hace un par de años el paciente nota dificultades para encontrar la palabra adecuada, tiene olvidos frecuentes, se considera despistado. En la entrevista clínica su familia comenta encontrarlo más irritable, ha perdido el interés en la lectura, ha dejado de conducir y no es capaz de manejar el teléfono móvil. Refiere problemas de memoria y tiene dificultades para vestirse. Depende de su esposa para casi todas las actividades de la vida diaria. En cuanto al lenguaje usa circunloquios siendo el lenguaje poco fluente y anómico.
La evaluación neuropsicológica ha consistido en entrevistas clínicas semiestructuradas con el paciente y su familia; Test de inteligencia No verbal Toni 2, Curva de memoria de Luria (CML), Test de Corsi (TC), Test de trazado modalidad A y B (TMT-A y TMT-B), Token test (TT) ,Test de Fluidez Verbal y Categorías (TFV), Test de Vocabulario de Boston (TVB), Test de Retención Visual de Benton (TRVB), Escala de Inteligencia de Weschler para adultos III (WAIS-III). Exploración del lenguaje y del habla, exploración de las apraxias y agnosias. Los resultados cuantitativos de los diferentes test se presentan en las tablas 1 y 2.
Tabla 1. Resultados de las pruebas de la evaluación
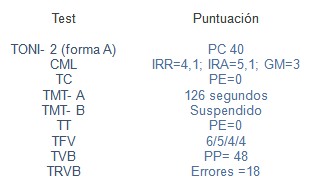
Puntuación centil (PC); Puntuación equivalente (PE);
Índices: recuerdo real (IRR); recuerdo esperado (IRA); Ganancia Mnésica (GM)
Tabla 2. WAIS-III
CI Verbal - 87
CI manipulativo - 83
CI Total - 83
CI Comprensión verbal - 91
CI Comprensión perceptiva - 83
CI Memoria de trabajo - 81
CI Velocidad de proceso - 78
Puntuaciones referidas a los índices de los cocientes de inteligencia (CI)
En el estudio de la RMN muestra una atrofia cortical y subcortical, con dilatación del sistema ventricular e infartos lacunares. El estudio SPECT cerebral muestra mayor hipoperfusión en zona parietal y frontal izquierda tal y como se muestra en la figura 1.
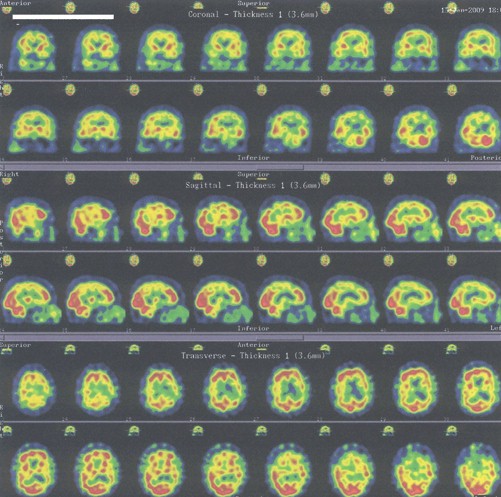
Figura 1.- Imágenes del estudio con SPECT del paciente
Discusión:
Los resultados de la evaluación neuropsicológica, además de la ya diagnosticada afasia progresiva, muestran déficits cognitivos de atención, memoria y razonamiento verbal con enlentecimiento del tiempo de reacción. Estos déficit están asociados a enfermedad cerebrovascular (grado y tipo de atrofia cortical y subcortical; infartos lacunares en sustancia blanca frontoparietal; hipoperfusión lateralizada a hemisferio cerebral; deterioro frontotemporal). Como resultados de dicha evaluación consideramos el diagnóstico de Demencia Vascular [5] de curso progresivo y naturaleza degenerativa que engloba los déficits cognitivos propios de esta enfermedad [6].
Los criterios de referencias para el diagnóstico de la demencia vascular son: El Manual Diagnóstico y Estadístico de los Trastornos Mentales (DSM-IV TR) [3]; National Institute of Neurologic Disorders and Stroke - Association Internationale pour la Recherche et l'Enseignement en Neurosciences (NINDS-AIREN) [5]; La escala de isquemia de Hachinski para el diagnóstico de la demencia multinfarto; Los criterios de la décima edición de la Clasificación Internacional de Enfermedades(CIE10) [7]; Los criterios de California [8].
El tratamiento del daño cerebral causado por los accidentes vasculares cerebrales (ACV) está limitado: Una meta importante es la preventiva, dirigida a controlar los síntomas y corregir los factores de riesgo como hipertensión arterial, tabaquismo y colesterol alto para prevenir accidentes vasculares cerebrales (ACV) futuros [9]. Una vez establecido el diagnóstico de demencia vascular, el objetivo del tratamiento se centra en tener bajo control los síntomas y tratar de enlentecer la progresión del cuadro. El tratamiento de los síntomas cognitivos, por un lado se apoya en el uso de agentes farmacológicos que potencien la transmisión colinérgica en las áreas en donde ésta resulta deficitaria y, por otro, en la rehabilitación neuropsicológica dirigida a los déficits cognitivos y emocionales centrados en las actividades de la vida diaria.
Los inhibidores de la colinesterasa que han demostrado su eficacia en la enfermedad de Alzheimer son objeto de numerosos estudios que parecen también refrendar su uso en la demencia vascular (DV). También se han empleado inhibidores de la acetilcolina como el donepecilo, rivastigmina, galantamina y memantina en estos pacientes [10]. El tratamiento de los síntomas psiquiátricos asociados (depresión, alteraciones del sueño, ansiedad, trastornos conductuales, apatía) suele realizarse en estos pacientes con demencia vascular (DV) con fármacos antidepresivos como los inhibidores selectivos de la recaptación de serotonina, otros neurolépticos y/o con hipnóticos. En este caso el paciente ha pasado de la prescripción de fluoxetina (por diagnóstico previo de depresión), a la de risperidona (por diagnóstico mixto ansioso- depresivo), a la actual de rivastigmina por demencia vascular (DV).
La demencia vascular (DV) es un síndrome producido por múltiples causas con una manifestación tardía de variados procesos de alteración cerebrovascular subyacentes. La mortalidad es elevada y superior a la de la enfermedad de Alzheimer (EA) por la comorbilidad con enfermedades vasculares. Para establecer el diagnóstico de demencia vascular es necesario demostrar la existencia de un cuadro demencial y de lesiones vasculares cerebrales, y establecer una relación causal entre ambos. La puntuación en la escala de isquemia de Hachinski constituye una ayuda importante en el diagnóstico diferencial con la enfermedad de Alzheimer (EA), aunque la confirmación definitiva sólo puede obtenerse mediante estudios histopatológicos. Al contrario de las otras demencias, el inicio en la demencia vascular (DV) es generalmente súbito y el curso es progresivo, con fluctuaciones y deterioro gradual.
El estudio diferencial entre una demencia vascular (DV) y enfermedad de Alzheimer (EA) evidencia alteraciones funcionales en diferentes campos de la cognición. Las manifestaciones serían distintas: en la enfermedad de Alzheimer (EA) primero se deterioraría la memoria; en la demencia vascular (DV) inicialmente nos encontraremos con una disminución de la fluencia del lenguaje oral y escrito [11]. En este caso, el paciente padece una afasia progresiva inicialmente y tras una evaluación neuropsicológica se aprecian déficits cognitivos de atención, memoria y razonamiento verbal con enlentecimiento del tiempo de reacción. En el transcurso del tratamiento logopédico que sigue y tras la evaluación neuropsicológica, se han apreciado un empeoramiento en la ejecución de tareas con componente verbal-expresivo en situaciones novedosas, que son más acusados cuando está cansado. Estos trastornos afectan a su capacidad de adaptación, a los requerimientos de la vida social y familiar, incapacitándole para su propio cuidado.
Consideramos que este caso es un ejemplo de otros, donde el paciente sigue un rosario de diagnósticos y tratamientos que pasan por cuadros de ansiedad, depresión, trastorno de memoria, de conductas agitadas, etc., que en muchos casos podría evitarse con procesos diagnósticos diferenciales, en los que está directamente implicada la evaluación neuropsicológica y el estudio de neuroimágenes. Esto ahorraría costes económicos al servicio de salud que se trate. Además proporcionaría seguridad a los clínicos implicados en los tratamientos y sobre todo, beneficiaría al paciente y su familia por costes económicos y los nunca suficientemente bien valorados costes emocionales.
Referencias bibliográficas.
1. Jorm A., O’Brien J. The epidemiology of vascular dementia: an overview and commentary. In O’Brien, J., Ames, D., Gustafson, L., Folstein, M. F., Chiu, E., (eds). Cerebrovascular dieseas, cognitive impairment and dementia (2ª ed). London: Martin Dunitz, 2004; 95-100.
2. Hachinski V. C., Lassen, N. A., Marshall, J. Multiinfarct dementia: a cause of mental deterioration in the elderly. Lancet. 1974; 2: 207-210.
3. Diagnostic and Statistical Manual of Mental Disorders (4° edition). Text Revised. (DSM-IV TR). American Psychiatric Association. American Psychiatric Press; 2000.
4. Erkinjuntti, T. Types of multi-infarct dementia. Acta Neurol Scand. 1987; 75: 391-399.
5. Roman, G. C., Tatemichi, T. K., Erkinjuntti, T., Cummings, J. L, Masdeu, J. C., García, J. H., et al. Vascular dementia: diagnostic criteria for research studies. Report of the NINDS-AIREN International Work Group. Neurology. 1993; 43: 250-260.
6. Roman, G., Sachdev, P., Royal, D., Bullock, R. A., Orgogozo, J.M., López- Pousa, S., et al. Vascular cognitive disorder: a new diagnostic category updating vascular cognitive impairment and vascular dementia. J Neurol Sci. 2004; 226: 81-87.
7. World Health Organization. The International Classification of Diseases – Clinical Description and Diagnostic Criteria (10ªed). Geneva: WHO; 1992.
8. Feldman, H., Jacova, C., Robillard, A., García, A., Chow, T., Borrie, M., et al. Review: diagnosis and treatment of dementia. CMAJ. 2008; 178: 825-836
9. Gorelick, P. Risk factors for vascular dementia and Alzheimer disease. Stroke. 2004; 35: 20-26
10. Kavirajan, H., Schneider, L.S. Efficacy and adverse effects of cholinesterase inhibitors and memantine in vascular dementia: a meta-analysis of randomised controlled trials. Lancet Neurol. 2007; 6: 782-792.
11. Ingles, J. l., Boulton, D. C., Fisk, J. D. Rockwood, K. Preclinical vascular cognitive impairment and Alzheimer disease. Stroke. 2007; 38: 1148-1153.