Fundamento: Con la edad, el tiempo total de sueño tiende a disminuir. Se ha estimado que entre las personas mayores de 65 años el 60% padece de algún trastorno del sueño. La dificultad para conciliar el sueño, mantenerlo y la somnolencia diurna son los trastornos más frecuentes encontrados en el adulto mayor.
Objetivo: determinar el comportamiento del insomnio en pacientes de edad geriátrica en el Hospital Psiquiátrico Provincial René Vallejo, de Camagüey de Enero a Diciembre de 2009.
El insomnio en el paciente psicogeriátrico
Dra. Katia Pereira Jiménez. Especialista de primer grado en Medicina General Integral y Geriatría y Gerontología. Máster Longevidad satisfactoria. Hospital Psiquiátrico Provincial.
Hospital Universitario Psiquiátrico Provincial René Vallejo Ortiz. Camagüey.
Resumen.
Fundamento: Con la edad, el tiempo total de sueño tiende a disminuir. Se ha estimado que entre las personas mayores de 65 años el 60% padece de algún trastorno del sueño. La dificultad para conciliar el sueño, mantenerlo y la somnolencia diurna son los trastornos más frecuentes encontrados en el adulto mayor.
Objetivo: determinar el comportamiento del insomnio en pacientes de edad geriátrica en el Hospital Psiquiátrico Provincial René Vallejo, de Camagüey de Enero a Diciembre de 2009.
Método: El universo de estudio estuvo constituido por los 90 pacientes seguidos por la consulta de psicogeriatría en el periodo antes referido. Para la recolección y procesamiento de los datos se revisaron las historias clínicas de los pacientes. Las variables utilizadas fueron: Grupo de edades, sexo, antecedentes patológicos personales, uso de fármacos, trastornos del sueño. Los datos se procesaron de forma automatizada, utilizando estadísticas descriptivas.
Resultados: El grupo de edades con mayor incidencia de insomnio fue el de 60 a 69 años, el sexo en el cual predomino este trastorno del sueño fue el femenino (82.5%). Se encontró una estrecha relación entre los antecedentes patológicos personales, el consumo de medicamentos y el padecer de insomnio.
Conclusiones: El insomnio estuvo presente con un predominio en las féminas en las edades de 60-69 años y en los hombres el grupo de 70-79 años, con antecedentes patológicos de trastornos depresivos, esquizofrenia e hipertensión arterial.
Palabras Clave: Psicogeriatría. Trastorno del sueño. Insomnio.
Summary.
Foundation: With the age, the total time of dream spreads to diminish. It has been considered that among the 65 year-old grown-ups 60% suffers of some dysfunction of the dream. The difficulty to reconcile the dream, to maintain it and the day drowsiness is the most frequent dysfunctions found in the biggest adult.
Objective: to determine the behavior of the insomnia in patient of age geriátrica in the Provincial Psychiatric Hospital René Vallejo, of Camagüey of January to December of 2009.
Method: The study universe was constituted by the 90 patients continued before by the psicogeriatría consultation in the period referred. For the gathering and prosecution of the data the clinical histories of the patients were revised. The used variables were: Group of ages, sex, personal pathological antecedents, fármacos use, dysfunctions of the dream. The data were processed in an automated way, using statistical descriptive.
Results: The group of ages with more insomnia incidence the one went from 60 to 69 years, the sex in which I prevail this dysfunction of the dream was the feminine one (82.5%). It was a narrow relationship among the personal pathological antecedents, the consumption of medications and suffering of insomnia.
Conclusions: The insomnia was present with a prevalence in the féminas in the 60-69 year-old ages and in the men the 70-79 year-old group, with pathological antecedents of depressive dysfunctions, schizophrenia and arterial hypertension.
Key words: Psicogeriatría. I overturn of the dream. Insomnia.
Introducción.
Con la edad, el tiempo total de sueño tiende a disminuir. Se ha estimado que entre las personas mayores de 65 años el 60% padece de algún trastorno del sueño. La dificultad para conciliar el sueño, mantenerlo y la somnolencia diurna son los trastornos más frecuentes encontrados en el adulto mayor. (1-3)
El insomnio es un síntoma frecuente; cerca del 10% de la población presenta insomnio crónico y aproximadamente el 50% tiene insomnio significativo en algún momento de su vida. Puede ser primario (es decir, de larga evolución, con relación mínima o nula con fenómenos somáticos o psíquicos inmediatos) o secundario a problemas emocionales, dolor, trastornos físicos y uso o deprivación de fármacos. El consumo excesivo de alcohol al atardecer puede acortar el sueño y producir síntomas de deprivación por la mañana, por lo que el paciente se despierta cansado o, si tiene una dependencia grave, tembloroso y asustado. (4-6)
Otro problema fundamental que afecta al anciano es la debida a situaciones emocionales como lo son la jubilación, hospitalización, muerte de algún familiar querido, los cuales pueden llevarlo al insomnio transitorio o crónico en dependencia a su poder de adaptación al problema. (7,8)
El insomnio inicial (dificultad para conciliar el sueño) suele asociarse con trastornos emocionales como ansiedad, fobias o depresión, con dolor, problemas respiratorios, drogas estimulantes, deprivación de fármacos sedantes, higiene del sueño deficitaria (horario variable de sueño) y otros trastornos del sueño como síndrome de piernas inquietas, apnea del sueño, síndrome de la fase retrasada del sueño. El síndrome de la fase retrasada del sueño es un trastorno del ritmo circadiano en el cual el paciente tiene un retraso del sueño y de la hora del despertar y no puede mejorar su horario de sueño (no puede acostarse más temprano a pesar de una hora de despertar más precoz). (9,10)
En el despertar precoz el paciente concilia el sueño de forma normal pero se despierta demasiado temprano por la mañana, sin poder dormirse de nuevo o cayendo en un sueño inquieto e insatisfactorio. Este patrón de sueño constituye un fenómeno frecuente del envejecimiento, pero a veces se asocia a la depresión. Además pueden contribuir la tendencia a la ansiedad y a los pensamientos de autorreproche y auto castigo, que con frecuencia se magnifican por la mañana temprano. (11-13)
La inversión del ritmo del sueño suele reflejar un trastorno del ritmo circadiano del sueño. El uso inadecuado de sedantes y los turnos irregulares de trabajo que incluyen nocturnidad pueden inducir esta inversión, así como la apnea del sueño. Los pacientes con apnea obstructiva del sueño se encuentran somnolientos por la mañana, duermen o dormitan mucho durante el día y presentan un sueño nocturno intermitente con interrupciones frecuentes. Si se incrementan las dosis de un sedante por un diagnóstico incorrecto, el paciente puede presentar inquietud y delirio en el seno de un estado estuporoso o de confusión durante la noche. (14,15)
El estado de alerta de rebote ocurre frecuentemente al retirar los hipnóticos en un paciente que toma dosis elevadas de forma regular. La mayoría de los pacientes suelen interpretar erróneamente este efecto como un insomnio crónico. (16)
El insomnio en relación a su duración puede ser transitorio, el cual se incrementa con la edad y el crónico, que por lo general es más intenso que el transitorio.
Existen una serie de particularidades del anciano que los hace más vulnerable al insomnio. Es frecuente en este grupo de edad el desarrollo de malos hábitos para dormir, lo que conduce a una higiene del sueño inadecuada. Dentro de estas podemos citar a los horarios irregulares para acostarse, levantarse o mantenerse en la cama sin dormir; otras situaciones como trabajar antes de ir a la cama, uso de medicamentos, café o alcohol también interfieren en la conciliación del sueño. El anciano es muy susceptible a cualquier variación del ambiente de dormir como cambios en la temperatura, la cama, de habitación o ruidos que alteran profundamente al sueño. (17)
Por lo antes expuesto es que nos propusimos determinar el comportamiento del insomnio en pacientes de edad geriátrica en el Hospital Psiquiátrico Provincial René Vallejo de Camagüey de Enero a Diciembre de 2009.
Método.
Se realizó un estudio descriptivo con el fin de determinar el comportamiento del insomnio en pacientes de edad geriátrica en el Hospital Psiquiátrico Provincial René Vallejo Ortiz de Camagüey de Enero a Diciembre de 2009.
El universo de estudio estuvo constituido por los 90 pacientes que fueron (51 mujeres y 39 hombres), seguidos por la consulta de psicogeriatría en el periodo antes referido, previo consentimiento informado de los pacientes (Anexo 1).
Criterios de Inclusión: se incluyeron en el estudio todos los pacientes mayores de 60 años de ambos sexos, seguidos en la consulta de psicogeriatría con trastorno del sueño.
Criterios de exclusión: Aquellos pacientes que no desearon participar en el estudio.
Para la recolección y procesamiento de los datos se revisaron las historias clínicas de los pacientes y los datos se vaciaron en una hoja de vaciamiento que se confeccionó al efecto (anexo II) que respondió a la bibliografía revisada y objetivos de la investigación, la que a partir de su realización se convirtió en el registro primario de la misma.
Las variables utilizadas fueron:
Grupo de edades.
Sexo.
Antecedentes patológicos personales.
Uso de fármacos.
Trastornos del sueño.
Los datos obtenidos se procesaron de forma automatizada, utilizándose el programa estadístico SPSS (Statistical Package for Science Social) 15.0 para sistema operativo Windows. Para la confección del fichero, obtención de distribución de frecuencia y porcentaje, los datos se estimaron con un 95% de confiabilidad.
Los resultados se presentan en tablas y textos, utilizándose como medidas estadísticas la distribución de frecuencia y el por ciento.
Resultados.
En la tabla 1, se muestra el comportamiento del insomnio en la población geriátrica, según grupos etarios y sexo, pudiendo observar claramente que el grupo donde más predominó el insomnio fue el de 60 a 69 años con 33 pacientes lo que representa el 82.5% y predominando el sexo femenino con 21 casos, respecto al masculino. En el segundo grupo, donde se encontraban los pacientes de 70 a 79 años, 29 de los 37 pacientes estudiados padecían de insomnio 78.3%, comportándose de forma muy parecida la incidencia en relación al sexo.
El grupo representado por los pacientes que tenían 80 años o más, también presento una incidencia alta de insomnio, pero en menos proporción en relación a los grupos anteriores, donde se pudo encontrar un 69.2% de pacientes que aquejaban este trastorno del sueño; la proporción de féminas que tenían dificultad para conciliar el sueño también fue mayor en este grupo de edad con una proporción de 6 a 3.
Tabla 1: Comportamiento del insomnio en pacientes psicogeriátrico en el Hospital Psiquiátrico en el periodo Enero – Diciembre del 2009 según grupo de edades y sexo.
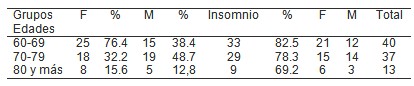
F: femenino
M: masculino
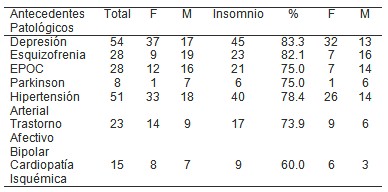
En la tabla 2 se expresa el Comportamiento del insomnio en pacientes psicogeriátrico y su relación con los antecedentes patológicos personales y el sexo.
Los dos grupos donde se incluyeron los trastornos depresivos y la Esquizofrenia exhibieron resultados muy parecidos al tener un 83% de paciente que convivían con el insomnio en el primero y 82% el segundo; las mujeres con insomnio fueron más numerosas en el grupo de las que padecían síntomas depresivos con 32.
La hipertensión arterial se presento en 51 pacientes y de ellos 26 femeninas y 14 masculinos sufrían de insomnio, 78.4%; aunque no fue el grupo que presentó mayor incidencia de insomnio. El 60% de los pacientes que padecían de cardiopatía isquémica tenían dificultad con el sueño, con mayor porcentaje en los pacientes femeninos.
Los pacientes que tenían de base una enfermedad pulmonar obstructiva crónica y los que padecían de trastornos afectivos bipolares, tuvieron un comportamiento bastante parecidos con 75 y 74% respectivamente, pero en el grupo de los pacientes con EPOC predominaron los varones con mayor dificultad para concebir el sueño.
Seis de los siete pacientes que tenían de base la enfermedad de Parkinson referían cierto grado de insomnio, siendo este grupo el de mayor incidencia dentro de la enfermedad, como también es el grupo que más está representado por el sexo masculino con el 100%.
Tabla 2: Comportamiento del insomnio en pacientes psicogeriátrico en el Hospital Psiquiátrico en el período Enero- Diciembre del 2009 en relación con los antecedentes patológicos personales y sexo.
Discusión.
La clasificación de los trastornos del sueño más conocida mundialmente, es la formulada por el Comité Especial de la Asociación de Centros para el Estudio de los Desórdenes del Sueño de los EEUU quien consideró cuatro grandes categorías:
a) Trastornos del inicio y continuidad del sueño (insomnios).
b) Trastornos de somnolencia exagerada (hipersomnias).
c) Trastornos del horario sueño vigilia.
d) Disfunciones asociadas con sueño, etapas del sueño o despertares parciales (parasomnias).
Insomnio: Constituye el tipo de trastornos del sueño más común en cualquier grupo de edad. Consiste en una reducción en la cantidad o calidad del sueño, en relación con los patrones previos de sueño del sujeto, asociado a deterioro del psiquismo durante la vigilia. Puede manifestarse como:
Dificultad para conciliar el sueño.
O dificultad para permanecer dormido.
O despertar excesivamente temprano.
O una diversa combinación de estas molestias.
En el anciano el insomnio es una queja común, y se ha observado que se incrementa linealmente con la edad, afectando más a las mujeres que a los hombres. Hasta el presente los investigadores del tema no han podido precisar si las dificultades para iniciar y mantener el sueño, tan comunes en la vejez, deben considerarse como signos típicos de maduración o como manifestaciones patológicas. Lo que sí está precisado es que hay toda una serie de factores que contribuyen a la disminución con la edad de la capacidad para dormirse, entre los cuales se destacan:
Factores biológicos (cambios patológicos en las neuronas y en las vías neuroquímicas).
Trastornos físicos crónicos.
Cambios en los horarios de sueño vigilia y de actividades. Escasa estimulación ambiental y reducción de la realización de actividades físicas.
Sobrevaloración, por parte del anciano, de las interrupciones del sueño nocturno, asociada a falta de conciencia del dormir.
En el adulto mayor el Insomnio por lo general está asociado a problemas médicos o psiquiátricos (depresión, ansiedad), al uso de sustancias estimulantes y a la presencia de estrés psicológico.(18)
Ciertos síntomas médicos pueden interferir tanto con el sueño y su presencia, como la causa de insomnio amerita que el paciente sea referido para una valoración más especializada.
Estos son:
Disnea nocturna
Dolor torácico
Palpitaciones
Tos y sibilancias nocturnas
Dolor articular severo
Nicturia importante
Alteración del juicio y la memoria
La depresión severa se asocia con somnolencia diurna, así como con insomnio terminal, es decir, usualmente durante la madrugada el paciente se despierta y no puede volver a conciliar el sueño. La ansiedad más bien provoca Insomnio inicial, el paciente no logra dormirse inmediatamente cuando se acuesta. Estos síntomas, si son severos requieren valoración psiquiátrica. (19)
Los malos hábitos del sueño juegan un papel muy importante, sin embargo, es preciso descartar la existencia de una enfermedad médica de fondo como la artrosis (el paciente no logra conciliar el sueño o se despierta por dolor articular y/o calambres), la insuficiencia cardiaca, la bronquitis crónica y/o enfisema pulmonar (el paciente se despierta por disnea nocturna o sufre de apnea del sueño). La diabetes mellitus descompensada también podría ser causa de insomnio en razón de la nicturia. (20)
Ciertos medicamentos como la teofilina y el salbutamol tienen efectos estimulantes que interfieren con el inicio del sueño y disminuyen el sueño REM. El alcohol, la cafeína y las bebidas gaseosas también interfieren con el desarrollo normal del sueño. Los diuréticos si se dan en la noche pueden provocar excesiva nicturia que impide un sueño adecuado.
En general, la prevalencia del insomnio varía mucho en los diferentes estudios según el método y la definición utilizada, oscilando entre el 10% y el 54%. En muchos de ellos se ha podido observar una mayor prevalencia del insomnio cuando se analiza la población anciana, y sobre todo cuando además presentan una patología psiquiátrica asociada. Se trata, por tanto, de un trastorno del sueño muy relevante ya que se acompaña con importante morbilidad, mortalidad, mayor aumento del consumo de fármacos hipnóticos y con aumento de riesgo de caídas. A pesar de ello, el insomnio es un problema subregistrador incluso en la geriatría. (21-23)
Conclusiones.
El insomnio estuvo presente con un predominio en las féminas en las edades de 60-69 años y en los hombres el grupo de 70-79 años, con antecedentes patológicos de trastornos depresivos, esquizofrenia e hipertensión arterial.
Referencias bibliográficas.
1. Folks D, Burke W. Sedative hypnotics and sleep. Clan Geriatric Med. 2007; 14:67-85.
2. Sateia M, Nowell P. Insomnia. Lancet.2006; 364:1959-73.
3. Vaughn Mc, Call W. Sleep in the Elderly. Diagnosis and treatment. Prim Care Companion J Clin Psychiatry. 2004; 6:9-20.
4. Sleep disorders. American Geriatrics Society. Geriatrics at your Fingertrips. Excerpta Medica, Inc. N Jersey (USA). 2006; 130-1.
5. Jolles J, Verhey FR, Riedel WJ. Cognitive impairmente in elderly people. Predisposing factors and implications for experimental drug studies. Drug Aging. 1995; 7(6):459-79.
6. Auerbach S, Karow CM. Neurobehavioral assessment of mood and affect in patients with neurological disorders. Semin Speech Lang. 2007; 24(2):131-44.
7. De la Serna de Pedro. Psicofármacos en geriatría. Ars Médica. 2006; 4:13-20.
8. Haninen T, Koivisto K, Reinikainen KJ, Vanhanen M, Helkala EL, Soininen H.Prevalence of age-associated cognitive decline in an elderly population. Age Ageing. 1996; 25(3):201-5.
9. Koivisto K, Reinikainen KJ, Haninen T. Prevalence of age-associated memory impairment in a randomly selected population from eastern Finland Neurology. 2005; 45(4):741-7.
10. Mintzer MZ, Stitzer ML. Cognitive impairment in methadone maintenance patients. Drug Alcohol Depend. 2008; 67(1):41-51.
11. Gareri P, De Fazio P, Stilo M. Conventional and atypical antipsychotics in the elderly. Clin Drug Invest.2003; 23: 287-322.
12. Salgado Alba A, Guillen Llera F, Díaz L. Tratado de Geriatría y Asistencia Geriátrica. 1986; 6:10-5.
13. Moname M. Insomnia in the elderly.I Clin Psychiatry. 1998; 53:23-30.
14. De la Serna de Pedro. Psicofármacos en geriatría. Ars Médica. 2006; 4:14-19.
15. Lindesay J. Trastornos neuróticos. In Jacoby R, Oppenheimer C, eds. Psiquiatría en el anciano. 2005; 4:623-45.
16. Schoevers RA, Deeg DJH, Van Tilburg W, Beekman ATF. Depression and generalized anxiety disorder. Cooccurrence and longitudinal patterns in elderly patients. Am J Geriatr Psychiatry. 2005; 13:31-9.
17. Rayon P. Serrano Ma. Hypnotic drug use in Spain. Ann pharmacother. 2006; 30:192-9.
18. Haponik E.Sleep disturbances of older person. Physiacians attitudes. 2007; 15:167-172.
19. Ribera Casado JM, Verga G. Enfermería Geriátrica. Editorial Idepsa. 1991; 2:192--207.
20. Ribera Casado JM, Cruz Jentoft AJ. Geriatría Formación Continuada en Atención Primaria. Editorial Idepsa (Internacional de Ediciones y Publicaciones S.A.).1991:75-81.
21. Ciria C, Tirado AM, Molina S. Insomnio y consumo de psicolépticos en pacientes mayores de 65 años. Propuesta de criterios diagnósticos. Rev Esp Geriatr Gerontol. 2007; 39(6):399-400.
22. Martin IR. Circutto Lc. Factor related to the norturnal worsening of Asthma.Ame Rev Resp Dis. 1999; 141:8-14.
23. Lavie P, Wajsbort J. Depresyl does not cause insomnia in parkinsonian patients.Commun Psychopharmacal. 2007; 222:792-7.