Meningitis
Dr. Gustavo Rangel Carredano. Residente de primer año de Terapia Intensiva.
Dr. Abran Martínez Hernández. Residente de primer año de Angiología.
Hospital Clínico Quirúrgico Hermanos Ameijeiras
Objetivos
Identificar el cuadro clínico de la meningitis.
Conocer los medios diagnósticos a utilizar.
Diagnosticar sus posibles etiologías.
Tratamiento de la meningitis bacteriana.
Definición:
Meningitis es la inflamación de la aracnoides y la piamadre con alteraciones del líquido cefalorraquídeo (LCR).
Etiología de la Meningitis
Infecciosas: bacteriana, viral, micótica, parasitaria, Rickettsia, espiroqueta
No infecciosas: toxinas, fármacos, químicos, carcinomatosa, sarcoidosis
Meningitis
Distribución universal
Más frecuente en la zona subsahariana cinturón meningítico de África.
Más frecuente en invierno
Más frecuente en el hombre y en las edades extremas de la vida
Meningitis Bacteriana
Es un proceso inflamatorio que afecta la aracnoides, la piamadre y que interviene el LCR debido a bacterias y se produce respuesta celular de polimorfonucleares.
Puede no definirse la causa en el 10% de los casos.
Gérmenes más frecuentes
Streptococcus pneumoniae (30% a 50%)
Neisseria meningitidis (10% a 35%)
Listeria monocytogenes (5%)
Staphilococcus (3%)
Haemophilus influenzae (1% a 3%)
Recién Nacido: Enterococos del grupo B, Gramnegativos (Escherichia coli y pseudomona)
Incidencia
70 casos /100 000 habitantes por año en niños
2 a 7 casos/100 000 habitantes por año en el adulto
Germen predominante del adulto: el neumococo. Se asocia a sepsis de otras localizaciones:
• otitis media 30%
• neumonía 25%
• sinusitis 10% – 15%
• endocarditis 5%
Vías de penetración
1. Diseminación hematógena
2. Por contigüidad
3. Inoculación o ingreso directo
Fisiopatología
La bacteriemia por Haemofilus influenzae y por Neisseria meningitidis cuando la cepa infestante se adhiere a la faringe la coloniza y pasa al torrente sanguíneo.
Atraviesa la barrera hematoencefálica
Llega a las meninges
Bacterias en el líquido cefalorraquídeo (LCR) producen inflamación, durante los primeros días predominan los polimorfos nucleares y después aumentan los linfocitos e histiocitos y por último los fibroblastos.
Factores de riesgo
Adulto
– alcoholismo
– cirrosis
– compromiso de la barrera
– anemia drepanocítica
– talasemia
– post cirugía
– post radiación
Recién nacido
– infección materna pélvica
– ruptura prematura de membrana
– resucitación al nacimiento
– bajo peso menos 2500 g
– compromiso inmunológico
– enfermedades metabólicas
Comienzo
• agudo: menos 24 horas
• subagudo: de uno a 7 días
• crónico: más de 7 días
Manifestaciones clínicas
Meningitis bacteriana
Fiebre
Cefalea
Rigidez de nuca
Náuseas
Vómitos
Mialgia
Convulsiones
Signos focales neurológicos
Hipertensión endocraneana
Lactante
Irritabilidad
Fontanela Abombada
Anciano
Confusión mental
Ausencia de cefalea
Ausencia de fiebre
Complicaciones
Flebitis
Infartos
Hidrocefalia
Herniaciones
Secreción inadecuada de hormona antidiurética (SIADH)
Trastorno de la coagulación
Endocarditis
Artritis piógena
Absceso cerebral
Medios diagnósticos
Estudio líquido cefalorraquídeo (LCR)
Gram
Hemocultivos
Aglutinación por Látex
Inmunoelectroforesis de contracorriente cruzada
TAC de cráneo simple Hemograma
Hemoquímica
Rx de tórax
Rx de senos perinasales
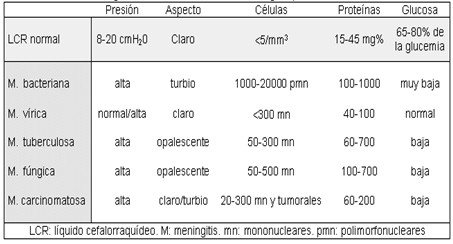
Estudio del líquido cefalorraquídeo (LCR)
Aspecto: transparente
Cantidad: 150 ml
Presión: 10 a 15 cm. de agua
Células: más de 4 patológico
Proteínas: de 20 a 40 MG/ 100 ml
Tabla 1. Diagnóstico diferencial de las meningitis por el estudio del líquido cefalorraquídeo (LCR)
Diagnostico diferencial
Meningitis bacteriana modificada
Meningitis viral
Meningitis aséptica
Meningitis carcinomatosa
Hemorragia subaracnoidea (HSA)
Leptospirosis
Tratamiento Meningitis por Neumococo
Dexametasona 0.6 mg/Kg/día / cada 6 horas durante 4 días. La primera dosis previa a la terapéutica antibiótica:
1. Penicilina 24 millones al día (cada 4 horas).
2. Ampicilina 12 gramos al día (cada 4 horas). Cefotaxima (Claforan) 2 gramos cada 4 horas o 6 horas.
3. Cefotaxima (Claforan) 2 gramos cada 12 horas. Vancomicina de 2 a 3 gramos cada 12 horas
Tratamiento Staphylococus
Nafcilina de 10 a 12 gramos cada 4 horas
Se puede añadir Rifampicina 600 mg vía intravenosa (IV) u oral
Si resistencia a la meticilina usar Vancomicina de 2 a 3 gramos diarios (adm. cada 12 horas)
Listeria Monocytogenes
Penicilina 24 millones al día cada 4 horas
Ampicilina 12 gramos diarios cada 4 horas
Enterobacterias
• Cefotaxima 12 gramos día (adm. cada 4 horas)
• Ceftazidima 3 a 8 gramos al día (adm. cada 6 horas) y
• Gentamicina 5mg/Kg. al día (cada 8 horas)
Pseudomona
Ceftazidima 6 a 8 gramos al día (adm. cada 6 horas)
Tobramicina de 3 a 5 mg/Kg por día (cada 12 horas o una vez al día)
El diagnóstico y tratamiento precoces de las enfermedades infecciosas del sistema nervioso central (SNC) son determinantes para el pronóstico del enfermo, puesto que un tratamiento tardío, incorrecto o insuficiente se traducirá en mortalidad y secuelas irreversibles
Se suele decir que se debe hacer una punción lumbar desde el momento en el que se piensa en ella, sobre todo si tenemos en cuenta su facilidad de realización y la enorme rentabilidad diagnóstica que nos proporciona.