Bloqueo intercostal en el alivio del dolor por fracturas costales. 2005-2007
Rafael Rodríguez Pereira (1), Lesbel Morales (2), Yoel Martínez Baños (3), Armando Amaro Blanco (4), Héctor Lázaro Díaz León (5).
1. Especialista de Primer Grado en Anestesiología y Reanimación. Máster en Urgencias Médicas. Asistente. Hospital General docente Comandante Pinares. 2. Especialista de Primer Grado Anestesiología y Reanimación. Máster en Urgencias Médicas. Asistente. Hospital General docente Comandante Pinares.
3. Especialista de Primer Grado en Anestesiología y Reanimación. Asistente. Hospital General Docente Comandante Pinares. Artemisa
4. Psicólogo Clínico. Máster en Sexualidad. Profesor Auxiliar. Dirección Municipal de Salud. San Cristóbal.
5. Licenciado en Enfermería. Hospital General Docente Comandante Pinares. Artemisa
Hospital General Docente Comandante Pinares. San Cristóbal
RESUMEN
Las fracturas costales por traumas y el dolor que producen son un problema de salud, por lo que el objetivo de este trabajo ha sido disminuir el dolor y contar con un manejo adecuado para su alivio. Se realizó un estudio de intervención prospectivo y longitudinal en el Hospital General Docente “Comandante Pinares” de San Cristóbal, Pinar del Río. El universo (N=68) estuvo dado por pacientes adultos diagnosticados con fracturas costales de origen traumático.
La muestra (n=40) quedó conformada por aquellos que consintieron al tratamiento con anestesia local con bupivacaína. Las variables estudiadas fueron: sexo, edad, intensidad del dolor mediante escala analógica visual, tensión arterial, frecuencia respiratoria, frecuencia cardiaca, tiempo analgésico y complicaciones de la técnica usada. La mayoría de los pacientes era masculino y menor de 60 años de edad. Se obtuvo ausencia de dolor durante las dos primeras horas (100%), y se mantuvo entre leve y moderado hasta las 6 horas. Había taquicardia al comienzo, pero luego normalizarse el 47.5% (1ª hora) y el 100% a las 5 horas. La frecuencia respiratoria mostró rápida normalización y a partir de la primera hora el 95% tuvo frecuencia respiratoria normal. Hubo dos pacientes siempre taquipneicos. El tiempo analgésico, la hemodinámica, y la no existencia de complicaciones hacen que el bloqueo intercostal en las fracturas costales, usando bupivacaína (0.5%) 3ml en cada nervio intercostal correspondiente sea altamente eficaz y constituya una alternativa analgésica.
DeCS: Bloqueo intercostal, dolor agudo, fracturas costales.
ABSTRACT
Traumatic rib fractures and pain related to them area common health problem, so the aim of this paper has been to diminish pain and to have an adequate management for its relief. A prospective, longitudinal and interventional study was carried out at the “Comandante Pinares” Teaching General Hospital, Pinar del Rio. Universe (N=68) was formed of adults suffering from post-traumatic rib fractures who were treated during 2006-2007 period.
Sample (n=40) was made from those who consented in the use of bupicavaine analgesia. Variables considered were: sex, age, pain intensity (Analogic Visual Scale), respiratory and cardiac frequencies, analgesic time and adverse effects. Most of the patients were male and younger than 60 y.o. Absence of pain was obtained during the first 2 hours (100%), and was mild and moderated until 6 hours post-anaesthesia. Respiratory frequency (RF) showed rapid normalization and from the first hour 95% of the patients had normal RF. Two patients showed tachypnea all the time. Analgesic time, hemodynamics and no adverse effects made the intercostal block for rib fractures by means of 3 ml 0.5% bupivacaine en each intercostal nerve a safe treatment and constitutes an alternative.
DeCS: Rib fractures, intercostal block, acute pain
INTRODUCCIÓN
El dolor es una experiencia desagradable, sensorial y emocional asociada con daño tisular potencial o actual o descrita en términos de tal daño. (1)
El dolor forma parte de las vivencias de la mayoría de las personas que solicitan asistencia médica, y hasta el 40% de los ingresados en Unidades de Cuidados Intensivos refiere haber sufrido en algún momento de su estancia en dichas unidades esta sensación a pesar de haber recibido tratamiento con sedantes. En pacientes postquirúrgicos o con traumatismos este porcentaje es aún mayor. El dolor producido por fracturas costales es particularmente molesto y pernicioso para estos pacientes. (2)
En la asistencia diaria es frecuente la presencia de dos tipos de consulta por dolor: los pacientes que refieren un dolor de aparición brusca o aguda, y quienes consultan por un dolor más evolucionado en el tiempo, dolor crónico. Estas dos modalidades constituyen diferentes entidades que pueden tener etiología, fisiopatología, función biológica y terapéutica diferentes. Mientras que el dolor agudo es un síntoma de la enfermedad, el dolor crónico es una enfermedad en sí mismo. Este último se transforma en una carga física y emotiva y puede ser destructivo tanto desde el punto de vista físico como psicológico y social (concepto de dolor total). (3)
El dolor provoca efectos adversos, entre los que destacan respiración superficial con disminución de la capacidad residual funcional, imposibilidad de toser en forma efectiva con lo que aumenta el riesgo de retención de secreciones. En el ámbito cardiovascular existe una estimulación simpática que provoca un aumento de la frecuencia, y del trabajo cardíaco y del consumo miocárdico de oxígeno, con el consiguiente riesgo de isquemia miocárdica. En el tracto gastrointestinal son frecuentes el íleo, las náuseas y los vómitos.
En el sistema neuroendocrino y metabólico se incrementa el tono simpático y la secreción de catecolaminas y de hormonas catabólicas (cortisol, ACTH, glucagón, renina y ADH). Entre los efectos finales se destacan retención hidrosalina e hiperglucemia. (4)
El dolor agudo, como sensación subjetiva en respuesta al estímulo nociceptivo, cesa con la curación de la enfermedad. El dolor crónico en cambio, persiste luego de haber cesado la injuria que lo provocó o reaparece en intervalos de meses o años.
En el dolor crónico existe una adaptación simpática con predominio de los cambios neurovegetativos de la depresión, asociándose trastornos del sueño que vuelven al paciente irritable con disminución de la tolerancia al dolor. Estos cambios podrían explicarse por una depleción de los niveles de serotoninas en el sistema nervioso central (SNC). (5) Todas las formas de dolor pueden evolucionar a la cronicidad y los niños pueden experimenta un dolor crónico que frecuentemente es de origen neoplásico. (6) Por lo tanto estas dos entidades bien diferenciadas también requieren una estrategia diferente en la terapéutica analgésica.
Como alternativa analgésica, el bloqueo intercostal es técnicamente fácil de realizar, útil en el dolor postoperatorio de cirugía toracoabdominal, en el dolor agudo de fracturas costales, así como en el dolor crónico, además se usa como prueba diagnóstica o terapéutica y en bloqueos neurolíticos. (7-8)
En los municipios del este de la Provincia de Pinar del Río: San Cristóbal, Candelaria, Bahía Honda y Los Palacios hay una alta ocurrencia de fracturas costales traumáticas y las complicaciones provocadas por el dolor agudo requieren de una atención con prontitud, especializada y que sea eficaz, por lo que el propósito de este trabajo ha sido evaluar la aplicación de los bloqueos intercostales como una forma alternativa de analgesia para el dolor producido por las fracturas costales y proponer una estrategia terapéutica que permita el logro de una rápida y eficaz analgesia de los pacientes con fracturas costales.
MATERIAL Y MÉTODO
Se realizó un estudio de intervención, prospectivo y longitudinal ante las fracturas costales y la mitigación del dolor en pacientes atendidos por esta causa en el Hospital Comandante Pinares de Pinar del Río, en el periodo de 2006 y 2007
El universo estuvo dado por todos los pacientes adultos de ambos sexos, diagnosticados con fracturas costales (N=68) de origen traumático. La muestra quedó constituida por 40 pacientes que dieron su consentimiento para la realización de bloqueos intercostales usando bupivacaína 0.5%, según criterios establecidos y a los cuales se les aplicó la Escala Analógica Visual del Dolor como instrumento evaluativo. En la misma cuando los pacientes señalan ente 1-4 se corresponde a dolor leve, de 5-7 moderado y de 8-10 severo. (9)
Los pacientes con sospecha de fracturas costales por trauma torácico fueron recibidos por el sistema de urgencias. Se realizó el diagnóstico radiológico de la(s) fractura(s).Se les explicó ampliamente todo lo relacionado con la enfermedad. Luego de tener el consentimiento del paciente se procedió a medir los parámetros vitales: frecuencia cardiaca (FC), respiratoria (FR) y tensión arterial (TA) y ejecutar la técnica en la Unidad Quirúrgica la cual consistió en la preparación del paciente para que recibiera 3 ml de bupivacaína al 0.5% con adrenalina en cada costilla.
Se les aplicó la Escala Análoga Visual (EVA) cada 1 hora hasta las 6 horas. Según este mismo esquema se tomaron las lecturas de los parámetros vitales frecuencia cardiaca (FC), respiratoria (FR) y tensión arterial (TA) los cuales fueron medidos mediante vigilancia continua con un monitoreo automatizado. El vertido de los datos se realizó desde el monitor a la historia clínica y de esta a la hoja de registro de datos.
Se evaluó la eficacia analgésica de la siguiente manera: Alta cuando la Escala Análoga Visual (EVA) fue de 0-3 puntos. (Más del 60% de los pacientes reportaron dolor nulo o leve entre la 1era y la sexta hora post-aplicación de la técnica, más del 70% de los pacientes tuvieron cifras de TA normales entre la 1era y la sexta hora post-aplicación de la técnica). Cuando hubo una tendencia en más de la mitad de los pacientes a normalizar su frecuencia cardiaca después de una hora de aplicada la técnica y con estabilización de más del 80% de los pacientes a partir de la 4ta hora. Cuando el 90% o más de los pacientes normalizaron su frecuencia respiratoria a partir de la primera hora de post-aplicación.
Se consideró Eficacia Analgésica media cuando tenían EVA entre 4-6 puntos. Es decir, cuando el 50% de los pacientes reportaron dolor nulo o leve entre la 1era y la sexta hora post-aplicación de la técnica, o cuando el 60% de los pacientes tuvieron cifras de TA normales entre la 1era y la sexta hora post-aplicación de la técnica, y cuando hubo una tendencia en hasta 40% de los pacientes a normalizar su frecuencia cardiaca después de una hora de aplicada la técnica y con estabilización de 70% de los pacientes a partir de la 4ta hora, o cuando solo el 80% de los pacientes normalizaron su frecuencia respiratoria a partir de la primera hora de post-aplicación.
Se consideró Eficacia Analgésica baja cuando la EVA estuvo entre 7-10 puntos. Es decir, cuando solo el 40% de los pacientes reportó dolor nulo o leve entre la primera y la sexta hora post-aplicación de la técnica, o cuando solo 50% de los pacientes tuvo cifras de TA normales entre la primera y la sexta hora post-aplicación de la técnica, o cuando solo hubo una tendencia de 30% de los pacientes a normalizar su frecuencia cardiaca después de una hora de aplicada la técnica y con estabilización del 60% de los pacientes a partir de la 4ta hora o cuando solo el 70% de los pacientes normalizaron su frecuencia respiratoria a partir de la primera hora de post-aplicación
La existencia de dos o menos complicaciones se consideró eficacia media. Por encima de dos complicaciones se consideró baja eficacia.
Se tuvo en cuenta entre otras variables el sexo, la edad en los siguientes grupos: 18-30, 31-45, 46-60, 61-75 y más de 75 años. Se midió la intensidad del dolor según el criterio de nulo (0), leve (1-3), moderado (4-6) y fuerte (7-10), según su intensidad en la EVA. Tiempo de analgesia obtenida: Categorizado en inicio, 1 hasta las 6 horas. Frecuencia respiratoria: Cuando había 20 o más respiraciones /min se consideró taquipnea. Si estaba entre 12-20 por min se consideró normal. Era considerada bradipnea cuando había 12 o menos respiraciones por minuto.
Se midió la frecuencia cardiaca y se consideró taquicardia (FC mayor, igual 100 latidos por minuto), frecuencia normal (FC: 60 a 100 latidos por minuto) o bradicardia (FC menor a 60 latidos por minuto).
Las complicaciones de la técnica también fueron tenidas en cuenta: Entre ellas se destacan hipotensión, bradicardia, arritmias, vasodilatación periférica relacionados con el medicamento, y neumotórax, punción de la arteria intercostal relacionadas con la técnica, propiamente.
La eficacia de la anestesia se evaluó en alta, media y baja, según los criterios expuestos anteriormente. Toda la información se recogió en una hoja de registro almacenada en hoja de cálculo automatizada. Las variables cualitativas fueron medidas según su frecuencia absoluta y relativa porcentual.
RESULTADOS
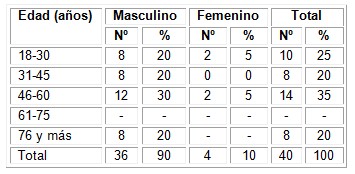
En cuanto al sexo la muestra estuvo constituida por 36 hombres (90%) y 4 mujeres (10%).
Tabla 1. Distribución de pacientes por grupos de edad.
Fuente: Historia Clínica
Al hacer un análisis de la edad de los pacientes se pudo constatar que en el grupo predominante en general fue el de 46-50 años (tabla 1).
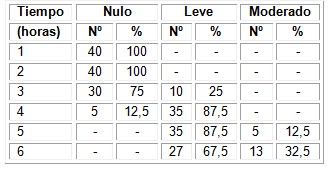
Con respecto a la intensidad del dolor en relación con el tiempo de analgesia durante la primera y segunda horas los 40 pacientes (100%) se mantuvieron sin dolor. Posteriormente comenzó a aparecer dolor que alcanzó su clímax entre la 4 y 5 horas postanestesia. No se presentó dolor fuerte en ninguno de los tiempos estudiados.
Tabla 2. Frecuencia de pacientes según intensidad del dolor y tiempo de analgesia.
Fuente: Historia Clínica
De los parámetros hemodinámicos la frecuencia cardiaca fue monitoreada (Tabla 3) en 7 momentos diferentes. La mayoría de los pacientes mostraba taquicardia, pero ya a la primera se lograba estabilizar al 47.5% de los pacientes, hasta lograr el 100% a las 5 horas.