Las infecciones del SNC constituyen un problema de salud en todas las regiones del mundo y representan un reto para el médico de asistencia, el epidemiólogo y el microbiólogo en relación al manejo adecuado del paciente a fin de evitar desenlaces fatales y/o secuelas que afectarán la calidad de vida del mismo y la funcionabilidad de la familia, de ahí la necesidad de realizar acciones de prevención primaria siempre que sea posible.
Infecciones del sistema nervioso central
Población infantil
Aparición brusca de síntomas
Desenlace fatal en pocas horas
Permanencia de secuelasĀĀĀĀĀ
PROBLEMA DE SALUDĀELEVADA MORBIMORTALIDAD
Las infecciones del SNC constituyen un problema de salud en todas las regiones del mundo y representan un reto para el médico de asistencia, el epidemiólogo y el microbiólogo en relación al manejo adecuado del paciente a fin de evitar desenlaces fatales y/o secuelas que afectarán la calidad de vida del mismo y la funcionabilidad de la familia, de ahí la necesidad de realizar acciones de prevención primariaĀ siempre que sea posible.Ā La población infantil es la más afectada y por la elevada morbimortalidad y temibles secuelas obliga a tomar medidas coordinadas para evitar y controlar la diseminación de brotes y epidemias; es preciso enfatizar la responsabilidad social del equipo de salud en cuanto a posibilitar el reintegro al trabajo ó a la escuela de pacientes que sobrevivieron a esta enfermedad
Epidemiología
Ciclos epidémicos
Brotes epidémicos en cualquier parte del mundo
Cuba: control por inmunoprofilaxis (vacuna antimeningocócica)
La meningoencefalitis se comporta por variaciones cíclicasĀ epidémicas a intervalos de 5 años con brotes epidémicos en cualquier parte del mundo. En relación a la enfermedad meningocócica y meningoencefalitis bacteriana en los últimos treinta años se han reportado epidemias en China, Viet- Nam, Mongolia, Arabia Saudita, Yemen, España, Continente Europeo y Americano. Las tasas más elevadas se notifican en África. Existen problemas en el mundo acerca del conocimiento, diagnóstico, prevención, control y tratamiento de la meningoencefalitis, entre estas se encuentran: la sensibilidad de algunas poblaciones a enfermar, su naturaleza epidémica esporádica, los mecanismos responsables de la erradicación del portador, las razones para la naturaleza fulminante de la enfermedad meningocócica y los problemas relacionados con la capacidad de las vacunas disponibles para el control de brotes y epidemias, hasta que no se resuelvan estas problemáticas la enfermedad meningocócica constituirá un flagelo entre las poblaciones humanas. En Cuba las tasas por síndrome neurológico infeccioso han disminuido notablemente gracias a la prevención con inmunoprofilaxis a grupos de riesgo.
Epidemiología:
Hombre: huésped natural de Neisseria meningitidis
Transmisión persona a persona
Vía: aérea (secreciones nasofaríngeas)
La neisseria meningitidis es el principal agente causal de la enfermedad meningocócica, el ser humano es el único hospedero natural para el cuál la neisseria meningitidis es patógena, constituyendo su hábitat natural y reservorio. La transmisión se realiza de persona a persona a través de las secreciones nasofaríngeas de un caso cercano y de los portadores más que de los casos clínicos. Del 15 al 20% de los adolescentes pueden ser portadores mientras que en la población general el estado de portador fluctúa del 5 al 10% y puede elevarse al 90% durante brotes y epidemias.
ĀLa primera línea de defensa del hospedero y la más importante contra la infección por N. Meningitidis y otros patógenos es la integridad de la mucosa; una vez que atraviesa esta membrana y alcanza el torrente sanguíneo, la defensa principal es el sistema del complemento y la presencia de anticuerpos específicos, responsables de provocar la lisis bacteriana, fagocitosis por monocitos ó polimorfonucleares ó neutralizando los efectos mediados por la endotoxina
Epidemiología:
Serogrupo A: Región central de África
ĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀ (Cinturón de la meningitis)
ĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀ Oriente medio, Asia
Serogrupos B y C: Europa y América Latina
Serogrupo C: Estados Unidos, Canadá,
ĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀĀ EuropaĀĀĀĀĀ
En países industrializados la mortalidad por meningoencefalitis meningocócica es de un 7-10%, mientras que para la meningococemia alcanza un 19%; en países del tercer mundo esta se eleva a un 70%. Los serogrupos A, By C ocasionan la mayoría de los casos de enfermedad meningocócica y en relación a su potencial epidémico encontramos:
El serogrupo A provoca epidemias cíclicas con altas tasas de morbimortalidad en la región central de África, conocida como el cinturón de la meningitis, fundamentalmente en Burkina Faso y Nigeria; estas epidemias se inician en la estación seca y finalizan con el arribo de las lluvias.
Los serogrupos B y C son responsables de las epidemias y brotes en Europa donde se destacan países como: Nueva Zelanda, Noruega, España, Francia, Escocia, Dinamarca, Holanda, Irlanda e Italia, mientras que en América Latina los países más afectados son: Brasil, Chile, Argentina, Colombia y Uruguay.
El serogrupo C es endémico de Estados Unidos, Canadá y Europa y es el responsable de las epidemias en países industrializados.
Gérmenes más frecuentes:
Meningoencefalitis bacteriana:
Neisseria meningitidis
Haemophilus influenzae
Streptococcus pneumoniae
En Europa Occidental y Estados Unidos estos son los principales agentes patógenos responsables de la meningoencefalitis bacteriana y su incidencia varía entre
Gérmenes más frecuentes:
Meningoencefalitis viral:
Enterovirus (Echovirus y Coxsackie)
Virus de
Virus del herpes simple
Virus de San Luis (Arbovirus)
Las meningoencefalitis virales tienen la característica de sus cuadros clínicos benignos, no obstante se realiza vigilancia epidemiológica a fin de conocer su comportamiento. Los más importantes en nuestro país son los ECHO virus y los Coxsackie. En neonatos se han aislados herpes virus.
Cuba: Inmunoprofilaxis
1979: Vacuna A+C (bioMérieux)
Década del 80: Enfermedad meningocóccica: principal problema epidemiológico
1989-1990: Vacuna VA-MENGOC-BCĀ
ĀĀĀĀĀ CONTROL DE
En 1979 se administró la vacuna A+C (bioMérieux) a la población entre 3 meses y 19 años de edad, se alcanzó una cobertura del 80% y con ella se controló la participación de los serogrupos A y C en el incremento de la morbilidad por enfermedad meningocócica. En la década de los 80 la enfermedad meningocócica constituyó el principal problema epidemiológico a expensas del serogrupo B: en 1980 la tasa fue de 5,9x100 000 habitantes y se incrementó gradualmente hasta alcanzar en1983 una tasa de 14,2x100 000 habitantes. En 1989-1990 se realizan campañas masivas de vacunación con VA-MENGOC-BC a la población de 3 meses a 24 años de edad, se alcanzó una cobertura general del 95% y una disminución de la incidencia. Hoy nuestro país tiene controlada la enfermedad gracias al Programa Nacional de Inmunización y muestra tasas en el año 2005 de 0,2x 100 000 habitantes.
Factores de riesgo:
Alteraciones anatómicas y/o funcionales del sistema autoinmune
Malas condiciones socioeconómicas
Hacinamiento
Tabaquismo
Núcleos familiares con un caso clínicoĀ
Infecciones virales del tracto respiratorio superior
Instituciones cerradas
Edades extremas
Rotura prematura de membranas e infección de la madre
Factores ambientales (frío)
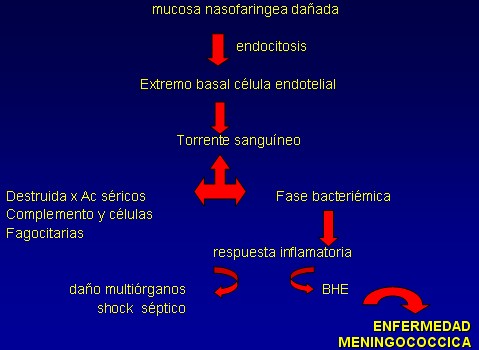
La puerta de entrada es la nasofaringe, a ese nivel coloniza e invade la mucosa y evita la acción de
Formas clínicas:
•Infección de las vías respiratorias superiores
•Meningoencefalitis meningocóccica
•Meningococemia
Infección de vías respiratorias superiores: Después de colonizar la nasofaringe puede dar síntomas leves como faringitis, rinorrea, tos, cefalea, conjuntivitis y fiebre antes del inicio de las manifestaciones generales y de la hospitalización.
Meningoencefalitis meningocócica: Manifestación clínica más frecuente. Se inicia con fiebre, cefalea, vómitos, confusión, letargia, rigidez de nuca y puede progresar al coma en poco tiempo. Pueden ocurrir convulsiones, parálisis de pares craneales, hemiparesia u otros signos neurológicos focales. En los lactantes se inicia con síntomas inespecíficos.
Meningococemia: las manifestaciones clínicas van desde una bacteriemia transitoria y sintomatología leve hasta casos fulminantes de pocas horas de duración. Inicio súbito, con fiebre de 39║C-
Formas clínicas:
•Síndrome de Waterhouse-Friderichsen ( meningococemia fulminante)
•Otras poco frecuentes
Síndrome de Waterhouse-Friderichsen (Meningococemia fulminante) : rápida y fulminante evolución. Se presenta en el 10-20% de los enfermos. Se caracteriza por shock, Coagulación intravascular diseminada y fallo multiórgano. Afecta a lactantes y niños de corta edad. Inicio súbito, con rápida aparición de púrpura, hipotensión y vasoconstricción periférica con extremidades frías y cianóticas. Las lesiones purpúricas afectan la piel, mucosas y órganos internos. Puede ocurrir depresión miocárdica, acidosis metabólica, oliguria, leucopenia, disminución de los niveles de los factores de la coagulación. Estado de la conciencia variable. El 50% de los pacientes mueren por Insuficiencia cardiaca, respiratoria ó ambas.
Entre otras formas poco frecuentes se encuentran : neumonía por N.Meningitidis, Uretritis meningocócica, Pericarditis, Artritis, Celulitis, Conjuntivitis.
Clasificación según formas clínicas:
El Programa Nacional de Síndrome Neurológico Infeccioso utiliza esta clasificación en dependencia del estado en que llegue el paciente al cuerpo de guardia.
•Grupo I: Meningococemia con shock
•Grupo II: Meningococemia sin shock
•Grupo III: Meningoencefalitis meningocócica
•Grupo IV: Fiebre sin otros síntomas en contacto dentro de un foco
•Grupo V: Fiebre, cefalea y vómitos, como únicas manifestaciones
Síntomas y signos:
ĀĀĀ RN y Lactantes:
• fiebre, irritabilidad, rechazo al alimento, pobre actividad y detención del aumento de peso
•Abombamiento de la fontanela
En ocasiones la única evidencia de infección del Sistema Nervioso Central es fiebre inexplicable y persistente. Un hecho frecuente es la presencia de irritabilidad alternando con somnolencia y un llanto de tono alto con mirada fija ( llanto encefálico). Otras manifestaciones son el rechazo al alimento, pobre actividad y la detención en el aumento de peso. El signo más importante es el abombamiento de la fontanela
Síntomas y signos:
Niños mayores y adultos:
•Fiebre, Cefalea, Vómitos. Delirio, somnolencia. Coma.Convulsiones
•Rigidez de nuca. Signos de Kerning y Brudzinsky. Opistótonos
•Petequias
•Anisocoria
El diagnóstico puede facilitarse por la historia de fiebre, cefalea, vómitos y alteraciones de la conducta. A veces el paciente se muestra irritable, delira y se presenta posteriormente somnolencia que puede desembocar en estupor ó coma. Pueden presentarse convulsiones, que en ocasiones inician el cuadro clínico. El examen físico revela rigidez de nuca, signos de Kernig y Brudzinsky positivos, en ocasiones posición de opistótonos, presencia de petequias ;en casos muy graves puede encontrarse anisocoria (midriasis unilateral con pérdida del reflejo fotomotor)
Vigilancia epidemiológica
•Caso Sospechoso:
ĀĀ Enfermo con fiebre alta, cefalea, vómitos, síndrome meníngeo,petequias y antecedentes de riesgo epidemiológico.
Caso sospechoso es el enfermo de cualquier edad (niños y adultos jóvenes fundamentalmente) con fiebre alta, cefalea, vómitos e instauración rápida de un síndrome meníngeo, en ocasiones manifestaciones cutáneas petequiales ó purpúricas, trastornos de la conducta que al examinar el Liquido cefalorraquídeo este presenta características físicas como turbidez, hipertensión, disminución de la fluidez y aumento de células a predominio de poli nucleares, con consumo de la glucosa y proteinorraquia. Observación de imágenes de morfología bacteriana por microscopía directa de algunas muestras. El antecedente de que es un contacto de un caso previo, asiste a instituciones infantiles, con régimen de internamiento, condiciones del ambiente desfavorables (hacinamiento y falta de ventilación) aumenta el índice de sospecha.
Vigilancia epidemiológica
•Caso confirmado:
ĀĀ Cuando se produce la identificación por cultivo del germen patógeno
Caso confirmado es todo caso sospechoso en el que se produce la identificación por cultivo en sangre, petequias, liquido cefalorraquídeo ó de forma indirecta como estudio por reacción en cadena a la polimerasa (PCR), Latex u otra muestra estudiada del caso. En los casos donde los exámenes microbiológicos sean negativos pero el examen cito químico del liquido cefalorraquídeo nos indica la presencia de infección producida por bacteria se notifican como Meningoencefalitis bacteriana de etiología no precisada.
Vigilancia epidemiológica
•Contactos en riesgo:
Personas que se relacionan con el caso (casa, aula, trabajo)
Contactos en riesgo: son aquellas personas que se relacionan íntimamente con el caso producido por el meningococo, haemophilus ó de etiología no precisada. Se incluyen los que comparten la misma habitación para dormir, viven en la misma casa y los que comparten el aula ó área de trabajo cerrada.
•Foco reiterativo:
ĀĀ Lugar donde ocurre más de un caso en menos de un mes ó en el que periódicamente aparecen casos sin relación entre ellos.
Foco reiterativo: lugar, casa ó institución donde ocurre un caso en un período menor de un mes ó en el que periódicamente aparecen casos sin una relación aparente entre ellos, pero con una frecuencia superior a la observada en la comunidad ó en instituciones similares.
Sospecha clínica de Síndrome neurológico infeccioso
•Síndrome de respuesta inflamatoria sistémica
•Síndrome meníngeo y/o encefálico
•Síndrome febril agudo sin localización
El SRIS se manifiesta por 2 o más de las siguientes condiciones:
Temperatura mayor de
Frecuencia cardiaca mayor de 90 latidos por minutos.
Frecuencia respiratoria mayor de 20 respiraciones por minuto o PaO2 menor de 32 Torr.
Conteo de células blancas: Mayor de 12 000/ml,Ā Menor de 4 000/ml,Ā Mayor del 10 % de células inmaduras
Sospecha clínica de Síndrome neurológico infeccioso
•Trastornos inexplicables de la conducta
•Síndrome purpúrico febrilĀ
•Convulsión con fiebre
Exámenes complementarios:
•Hemograma
•Hemocultivo
•Gota gruesa para meningoncefalitis
•Líquido cefalorraquídeo (LCR) citoquímico y bacteriológico
•Contrainmunoelectroforesis
•Eritrosedimentación
Meningoencefalitis Viral: LCR citoquímico
•Aspecto claro y transparente
•Pleocitocis entre 50 y 300 células x mm3
•Predominio de linfocitos
•Glucosa normal (40-80mg%)
•Proteínas normales ó ligeramente elevadas
Meningoencefalitis bacteriana. LCR citoquímico
•Aspecto turbio
•Pleocitosis marcada
•Predominio de segmentados
•Glucosa baja (inferior a 35mg/100 ml)
•Proteínas altas
Aportes microbiológicos:
•Ensayo inmunoenzimático con Ac monoclonales (ELISA)
•Ac Policlonales y monoclonales
•Electroforesis en campo pulsado (ECP)
•Reacción en cadena de la polimerasa arbitraria (PCR-A)
Los avances en la biología molecular proporcionan un nuevo enfoque a la epidemiología de la enfermedad meningocócica y brindan técnicas alternativas de diagnóstico que permiten con la tipificación genética de las bacterias una mejor caracterización en serotipos y subtipos.
Aportes microbiológicos:
•Amplificación de fragmentos polimórficos al azar (RFLP)
•Electroforesis de enzimas multilocus (EEM)
•Multilocus sequence typing (MLST)
Tratamiento:
•Medidas generales
•Dexametasona: 0,15 mg/Kg./dosis c/ 6 h
•Corrección del desequilibrio ácido-básico
•Estabilización hemodinámica
Medidas generales: Monitorear signos vitales, garantizar vía venosa, medir diuresis horaria, sonda de Levine, Posición horizontal, cabeza central y a 30║ ( si está en shock no hacer esto último), hoja de balance hidromineral.
La dexametasonaĀ puede emplearse hasta 40 horas. El uso de la dexametasona previo al tratamiento antibiótico constituye un elemento de vital importancia en la disminución del edema cerebral y las secuelas neurosensoriales.
Estabilización hemodinámica: Dextro Ringer (excepto Recién nacido), solución salina: 20 ml/Kg./dosis ( en el RN 10 ml/Kg./dosis), Albúmina 5 ml/Kg./dosis, Dopamina, Dobutamina.
Tratamiento:
•Disminución del edema cerebral
•Profilaxis de las convulsiones
•Inmunomodulación
Disminución del edema cerebral: restricción de líquidos, garantizar Na- 140meq/l, Manitol 20% 0,25g/Kg./dosis cada 4 horas, manitol + Furosemida, Dexametasona, Hiperventilación mecánica ( no debe prolongarse más de 6 horas)
Profilaxis de convulsiones: fenobarbital 6mg/Kg./día;Ā Difenilhidantoína 6mg/Kg./día
Inmunomodulación: Intacglobin 100 mg/Kg./día durante 5-7días; Factor de transferencia en casos seleccionados.
Meningoencefalitis Bacteriana Tratamiento:
Recién Nacidos:
-Penicilina Cristalina ó Ampicillin + Aminoglucósido
-Cefalosporina tercera generación
Penicilina cristalina: 100 000 U/kg./díaĀ ó Ampicillin: 300 mg/kg. /díaĀ + Gentamicina: 7,5mg/kg./día ó Amikacina: 15 mg/kg./día
Cefalosporina tercera generación: Cefotaxima, Ceftriaxona, Ceftazidima :80 mg/kg./día
Recordar que con la administración del antibiótico ocurre una liberación masiva de endotoxina a causa de la lisis bacteriana y por ello no debe olvidarse administrar previamente el esteroide.
Meningoencefalitis Bacteriana Tratamiento:
1 mes de vida en adelante:
-Meningococo: Penicilina Cristalina
-H. influenzae: Cefalosporinas 3ra generación
-Neumococo: Penicilina + Cefotaxima
-Germen desconocido: Cefalosporinas 3ra generación
Meningococo: Penicilina cristalina 500 000 U/Kg./día por
H. influenzae: Cefotaxima, Ceftriaxona, Ceftazidima: 100mg/Kg./día por 7 días
Neumococo: Penicilina cristalina 1 000 000 U/Kg./día + Cefotaxima 100mg/Kg./día por
Germen desconocido: Cefalosporinas 3ra generación por 10 días
Meningoencefalitis Bacteriana Tratamiento:
15 años en adelante:
-Meningococo: Penicilina Cristalina
-Neumococo: Penicilina Cristalina + Cefalosporina
-Germen desconocido: Cefalosporina de 3ra generación
Control de foco:
•Educación sanitaria a los contactos
•Vigilancia personal a contactos durante 10 días
•Quimioprofilaxis a contactos íntimos (Rifampicina)
Meningococo: Penicilina Cristalina 4 000 000 U cada 4 Horas de 7 a10 días EV
Neumococo: Penicilina cristalina 4 000 000 U cada 4 horas+ Cefotaxima
Germen desconocido: Cefalosporina de 3ra generación durante 10 días
Se debe iniciar el control de foco en las siguientes 48 horas de notificado el caso confirmado, ejecutado directamente por el médico y enfermera del área, se debe brindar educación sanitaria a los contactos sobre las características de la enfermedad, los síntomas iniciales, orientar medidas generales para reducir ó evitar el hacinamiento. Vigilancia personal de todos los contactos durante 10 días buscando la aparición de fiebre mediante termometría dos veces al día u otro síntoma premonitorio de enfermedad. Realizar quimioprofilaxis con Rifampicina dirigida a los contactos íntimos.
Rifampicina 10-20 mg/Kg./día en los niños y Adultos: 600mg/día durante dos días consecutivos y administrada bajo control del personal de salud
Control de foco:
•Historia clínica epidemiológica
•Vacunar con AM a contactos (niños)
•Ingresar a todo caso sospechoso detectado por la vigilancia personal
Confeccionar la historia epidemiológica.
Vacunar con vacuna Antimeningocócica (AM) a los contactos menores de 15 años Āno vacunados y reactivar los que fueron vacunados de más de 5 años
Referencias bibliográficas:
Aceitero R: Surveus on the rates of healthy carriers of Neisseria meningitidis and characterization of circulating strains. Rev Esp Salud Pública 2000; 74:413-17
Daley AJ: Meningococcal disease. Aust Fam Physician 2003; 32:597-601
Anuario Estadístico MINSAP.Cuba. 2005
Ruibal A, Fernández LM, González VM: Sindrome de respuesta inflamatoria sistémica. Rev cubana medĀv.43Ān.4ĀCiudad de
Programa nacional de prevención y control de Síndromes Neurológicos Infecciosos. Cuba. 1999
Martínez Matos, Isabel: Neisseria meningitidis: Contribución al transporte-conservación y caracterización de cepas aisladas en Cuba(1982-2002).Ciudad de
Pérez Rodríguez A, Dickinson F, Tamango I, Sosa J, Quintana J, Ortiz P et al: Resultados y experiencias de la vigilancia nacional de meningitis bacteriana en Cuba. Biotecnología Aplicada. 2003 20 118-22
Pollard AJ, Dobson SR: Emerging infectious diseasea in the 21 th century. Curr Opin Infect Dis 2000; 13: 265-75
Valcárcel NN, Rodríguez CR, Molinert HT: La enfermedad meningocóccica en Cuba. Cronología de una epidemia. Editorial Ciencias Médicas, Ciudad Habana, Cuba. 1991p13-71
Vázquez JA: portadores de meningococo: un enigma a finales del siglo xx. Enferm. Infecc. Microbiol Clin 2000, 18: 352-55
Ā
1- Dra. Esperanza Martínez Uriarte
2- Dr. Marco J. Albert Cabrera
1- Máster en Ciencias. Especialista de Primer Grado en Medicina General Integral. Profesor Asistente del ISCM- Habana.
2- Máster en Ciencias. Especialista de Primer y Segundo Grados en Medicina Interna. Profesor Auxiliar del ISCM- Habana
Instituto Superior de Ciencias Médicas de
Facultad de Ciencias Médicas Comandante Manuel Fajardo
Policlínico Universitario Vedado (15 y 18)