Clasificación, espectro antimicrobiano, mecanismo de acción, principales características farmacocinéticas, efectos indeseables más frecuentes y graves, usos, interacciones, contraindicaciones, preparados y vías de administración.
SUMARIO
Clasificación, espectro antimicrobiano, mecanismo de acción, principales características farmacocinéticas, efectos indeseables más frecuentes y graves, usos, interacciones, contraindicaciones, preparados y vías de administración.
OBJETIVOS.
Relacionar el uso de los antimicrobianos en la practica médica a partir de su espectro de acción, su principal mecanismo de acción, características farmacocinéticas, efectos indeseables e interacciones medicamentosas y mencionar los preparados y vías de administración mas empleados.
Estructura Química de las Quinolonas
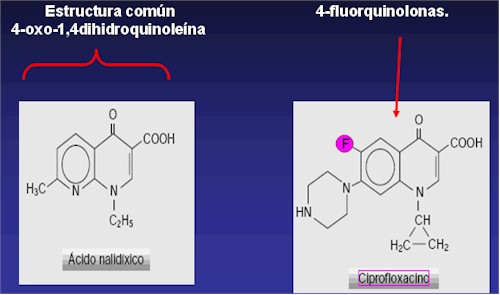
Las Quinolonas poseen una estructura común: la 4-oxo-1,4dihidroquinoleína de la cual derivan las quinolonas fluoradas y no fluoradas.
Su núcleo central es el 7- pipiperazino4- quinolona, al que incorporándole uno, dos o tres átomos de flúor en su molécula, da lugar a las llamadas 4-fluorquinolonas.
Las mayores ventajas conseguidas en cuanto a la actividad y el espectro de la molécula se deben a la incorporación de un átomo de flúor en posición 6 y el grupo piperacínico heterocíclico en el 7, que aumentan la actividad antibacteriana y su espectro frente a bacterias grampositivas, Pseudomonas, enterobacterias, etc.
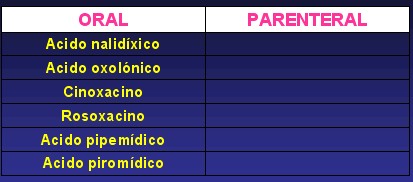
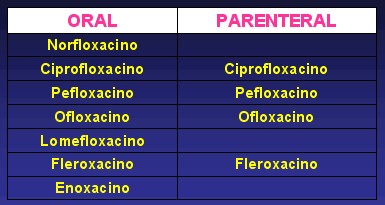
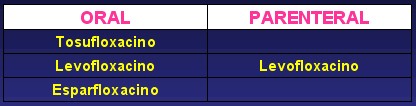
Clasificación Espectro Antimicrobiano
Quinolonas de primera generación:Sensibles a bacterais gramnegativas(E. coli, Proteus, Klebsiella, Enterobacter, Citrobacter, Salmonela, Shigella)excepto pseudomonas.
Quinolonas de segunda generación: El mismo espectro anterior, expandiéndose a P. aeruginosa, N. gonorrhoeae, S. aureus, S. epidermitis( incluyendo meticilinas resistentes), H. influenzae, M. Catarrhalis, gérmenes multirresistentes a cefalosporinas, penicilinas y aminoglucósidos, micobacterias y algunos patógenos atípicos.
Quinolonas de tercera generación: Germenes sensibles similar al anterior expandiéndose a bacterias grampositivas (Streptococcus pyogenes y neumococo penicilina sensible y penicilina resistente) y atípicas.
Quinolonas de cuarta generación: Similar al anterior expandiéndose a bacterias anaerobias(Clostridium y bacteroides)
Las quinolonas se agruparon por generaciones un tanto coincidiendo con su época de aparición y sobre todo con el espectro antimicrobiano.
El espectro se va a comportar de forma similar en todos los miembros de una misma generación y se irá ampliando según avancen estas.
Presentan un espectro antibacteriano dirigido principalmente contra las bacterias gramnegativas, pero los nuevos compuestos 4-quinolónicos actúan también frente a bacterias grampositivas, algunos anaerobios y micobacterias.
Las modernas 4-fluorquinolonas tienen un espectro más amplio: Pseudomonas aeruginosa, Haemophilus influenzae, Neisseria, varios Staphylococcus (incluyendo cepas productoras de b- lactamasas), Streptococcus, Acinetobacter, Gardnerella vaginalis, Legionella, Campylobacter jejuni, Listeria monocytogenes, Chlamydia y Mycoplasma.
Las fluorquinolonas son también activas sobre micobacterias. Ciprofloxacino, ofloxacino y sparfloxacino son activos sobre Mycobacterium tuberculosis, M. fortuitum M. kansaii y algunas cepas de M. chelonae; en general su actividad es reducida sobre M. avium-intracellulare. La duración del efecto postantibiótico para las quinolonas varía entre 1 y 2 horas, aumentando con el incremento de la concentración plasmática y el tiempo de exposición a estos antibióticos.
Mecanismo de acción de las Quinolonas

Las Quinolonas actúan como Inhibidores de la DNA- girasa en la reacción de superenrrollamiento del DNA.
Esencialmente, este grupo de quimioterápicos producen un efecto bactericida. Penetran en la bacteria a través de las porinas, no afectándoles la integridad de la pared celular. Una vez dentro de la célula actúan inhibiendo una enzima que prepara el ADN para la transcripción, la ADN-girasa (por ello se las denomina «inhibidores de la girasa»). Esta enzima está compuesta de cuatro subunidades (dos subunidades A y dos B) y es la responsable del enrollamiento de las bandas de ADN.
Las quinolonas actúan interfiriendo en la síntesis del ADN al bloquear la reacción de superenrollamiento dependiente del ATP y catalizada por la girasa; esta enzima es también responsable de otras actividades necesarias para la integridad del ADN, como son la unión y separación de las bandas que lo componen y la hidrólisis del ATP, que por lo tanto también serán alteradas.
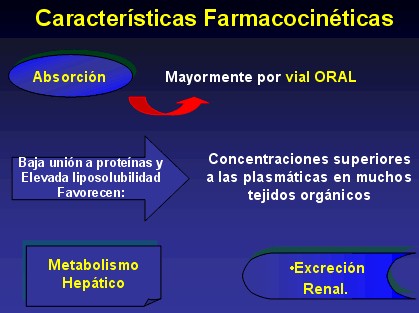
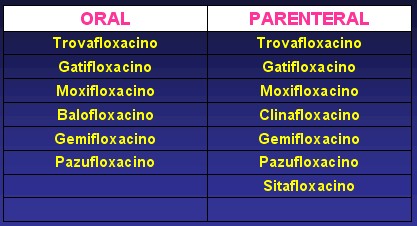
Las quinolonas de primera generación se caracterizan por presentar todas ellas buena absorción tras su administración oral. También las fluorquinolonas se absorben bien por vía oral, alcanzando su Tmáx al cabo de 1-3 horas; pero existen diferencias entre ellas respecto a su velocidad de absorción y al porcentaje de dosis absorbida. Aunque la presencia de alimentos no reduce de forma significativa la absorción oral de las quinolonas en general, puede retrasar el tiempo necesario para alcanzar la concentración plasmática máxima, la absorción oral es interferida por las sales de aluminio o magnesio, por lo que deben administrarse en tiempos diferentes. Tienen una biodisponibilidad del 80 al 95%.
El escaso porcentaje de unión a proteínas que presentan la mayoría de las fluorquinolonas, el bajo grado de ionización y la elevada solubilidad en agua favorecen su transporte al territorio extravascular, alcanzando concentraciones incluso superiores a las plasmáticas en muchos tejidos (mucosa bronquial y gástrica, riñón, pulmón y líquido sinovial); la concentración que logran en esputo, piel, músculo, útero o saliva es superior al 50 % de la plasmática, siendo sólo inferiores las concentraciones en LCR, grasa y ojo.
Las fluorquinolonas atraviesan la placenta y se concentran en el líquido amniótico. Se eliminan por la leche, por lo que deben evitarse durante la lactancia.
Existen diferencias notables en el grado de metabolismo hepático que sufren las fluorquinolonas, Ciprofloxacino, enoxacino, fleroxacino, lomefloxacino y norfloxacino se eliminan parcialmente por el riñón. En el hígado, la biotransformación ocurre fundamentalmente por reacciones de oxidación en las que intervienen enzimas del sistema citocromo P-450.
El aclaramiento renal del norfloxacino, ciprofloxacino, ofloxacino, enoxacino y lomefloxacino ocurre por filtración glomerular y secreción tubular activa.
La insuficiencia renal prolonga la semivida de eliminación, siendo necesario en ocasiones reducir la dosis o ampliar el intervalo de administración.
Reacciones Adversas de las Quinolonas
Cartílago Articular
Neurológicas
Hemáticas
Hepáticas
Gastrointestinales
Alérgicas
Renales
La incidencia general de efectos adversos es baja (8- 10 %) y en su mayoría de carácter leve. Todas las quinolonas, tanto las de primera como de segunda generación, pueden originar molestias gastrointestinales: náuseas, vómitos, diarrea, dispepsia o dolor abdominal. Las alteraciones hematológicas más frecuentes son leucopenia, eosinofilia o trombocitopenia.
Con el ácido nalidíxico se han descrito casos de depresión medular. En pacientes con déficit de glucosa-6-fosfato-deshidrogenasa (G-6-PD) pueden producir hemólisis y anemia. En ocasiones incrementan las cifras de transaminasas, fosfatasa alcalina y bilirrubina.
A nivel renal pueden originar aumento de la creatinina sérica. Las fluorquinolonas además pueden producir cristaluria, sobre todo en orina alcalina.
Articulaciones: Erosión del cartílago articular en crecimiento, en articulaciones que soportan peso en menores de 18 años, asi como en el embarazo y la lactancia.
Se han observado algunas alteraciones neurológicas: mareos, cefalea, alucinaciones, convulsiones, ansiedad, reacciones maníacas o psicóticas, insomnio y parestesias (principalmente, en enfermos predispuestos). Con el ácido nalidíxico se han descrito casos de hipertensión intracraneal en niños pequeños.
También pueden provocar reacciones alérgicas, como prurito, urticaria y fotosensibilidad.
Se han observado asimismo alteraciones visuales, más frecuentes con el ácido nalidíxico, que en ocasiones puede producir visión borrosa, diplopía, fotofobia y anomalías en la percepción del color o de la acomodación.
Interacciones de las Quinolonas

Mecanismo de acción de las Quinolonas

Las Quinolonas actúan como Inhibidores de la DNA- girasa en la reacción de superenrrollamiento del DNA.
Esencialmente, este grupo de quimioterápicos producen un efecto bactericida. Penetran en la bacteria a través de las porinas, no afectándoles la integridad de la pared celular. Una vez dentro de la célula actúan inhibiendo una enzima que prepara el ADN para la transcripción, la ADN-girasa (por ello se las denomina «inhibidores de la girasa»). Esta enzima está compuesta de cuatro subunidades (dos subunidades A y dos B) y es la responsable del enrollamiento de las bandas de ADN.
Las quinolonas actúan interfiriendo en la síntesis del ADN al bloquear la reacción de superenrollamiento dependiente del ATP y catalizada por la girasa; esta enzima es también responsable de otras actividades necesarias para la integridad del ADN, como son la unión y separación de las bandas que lo componen y la hidrólisis del ATP, que por lo tanto también serán alteradas.

Las quinolonas de primera generación se caracterizan por presentar todas ellas buena absorción tras su administración oral. También las fluorquinolonas se absorben bien por vía oral, alcanzando su Tmáx al cabo de 1-3 horas; pero existen diferencias entre ellas respecto a su velocidad de absorción y al porcentaje de dosis absorbida. Aunque la presencia de alimentos no reduce de forma significativa la absorción oral de las quinolonas en general, puede retrasar el tiempo necesario para alcanzar la concentración plasmática máxima, la absorción oral es interferida por las sales de aluminio o magnesio, por lo que deben administrarse en tiempos diferentes. Tienen una biodisponibilidad del 80 al 95%.
El escaso porcentaje de unión a proteínas que presentan la mayoría de las fluorquinolonas, el bajo grado de ionización y la elevada solubilidad en agua favorecen su transporte al territorio extravascular, alcanzando concentraciones incluso superiores a las plasmáticas en muchos tejidos (mucosa bronquial y gástrica, riñón, pulmón y líquido sinovial); la concentración que logran en esputo, piel, músculo, útero o saliva es superior al 50 % de la plasmática, siendo sólo inferiores las concentraciones en LCR, grasa y ojo.
Las fluorquinolonas atraviesan la placenta y se concentran en el líquido amniótico. Se eliminan por la leche, por lo que deben evitarse durante la lactancia.
Existen diferencias notables en el grado de metabolismo hepático que sufren las fluorquinolonas, Ciprofloxacino, enoxacino, fleroxacino, lomefloxacino y norfloxacino se eliminan parcialmente por el riñón. En el hígado, la biotransformación ocurre fundamentalmente por reacciones de oxidación en las que intervienen enzimas del sistema citocromo P-450.
El aclaramiento renal del norfloxacino, ciprofloxacino, ofloxacino, enoxacino y lomefloxacino ocurre por filtración glomerular y secreción tubular activa.
La insuficiencia renal prolonga la semivida de eliminación, siendo necesario en ocasiones reducir la dosis o ampliar el intervalo de administración.
Reacciones Adversas de las Quinolonas
Cartílago Articular
Neurológicas
Hemáticas
Hepáticas
Gastrointestinales
Alérgicas
Renales
La incidencia general de efectos adversos es baja (8- 10 %) y en su mayoría de carácter leve. Todas las quinolonas, tanto las de primera como de segunda generación, pueden originar molestias gastrointestinales: náuseas, vómitos, diarrea, dispepsia o dolor abdominal. Las alteraciones hematológicas más frecuentes son leucopenia, eosinofilia o trombocitopenia.
Con el ácido nalidíxico se han descrito casos de depresión medular. En pacientes con déficit de glucosa-6-fosfato-deshidrogenasa (G-6-PD) pueden producir hemólisis y anemia. En ocasiones incrementan las cifras de transaminasas, fosfatasa alcalina y bilirrubina.
A nivel renal pueden originar aumento de la creatinina sérica. Las fluorquinolonas además pueden producir cristaluria, sobre todo en orina alcalina.
Articulaciones: Erosión del cartílago articular en crecimiento, en articulaciones que soportan peso en menores de 18 años, asi como en el embarazo y la lactancia.
Se han observado algunas alteraciones neurológicas: mareos, cefalea, alucinaciones, convulsiones, ansiedad, reacciones maníacas o psicóticas, insomnio y parestesias (principalmente, en enfermos predispuestos). Con el ácido nalidíxico se han descrito casos de hipertensión intracraneal en niños pequeños.
También pueden provocar reacciones alérgicas, como prurito, urticaria y fotosensibilidad.
Se han observado asimismo alteraciones visuales, más frecuentes con el ácido nalidíxico, que en ocasiones puede producir visión borrosa, diplopía, fotofobia y anomalías en la percepción del color o de la acomodación.
Interacciones de las Quinolonas

Se han descrito numerosas interacciones entre quinolonas y otros fármacos, existiendo diferencias significativas entre los diferentes derivados:
a) el enoxacino, el ciprofloxacino y el pefloxacino reducen el aclaramiento de teofilina entre el 20 y el 50 %, aumentando en consecuencia sus niveles plasmáticos y su toxicidad; sin embargo, el norfloxacino, el ofloxacino y el ácido nalidíxico no producen este efecto;
Los antiácidos que contienen sales de magnesio y aluminio reducen la absorción de quinolonas; probablemente, los antagonistas H2 producen un efecto similar.
El incremento en los niveles plasmáticos de estos fármacos puede explicarse por una inhibición de tipo competitivo producida por un metabolito formado, 4-oxoquinolona, sobre el sistema citocromo P-450 en el hígado.
Aplicaciones Clínicas de las Quinolonas
Quinolonas de 1era generación.
Infecciones no complicadas del tracto urinario
Fluorquinolonas.
Infecciones urinarias, respiratorias, Gastrointestinales, ginecológicas, Osteoarticulares y otras infecciones
Quinolonas de primera generación.
Estas quinolonas, dadas sus características farmacológicas, están indicadas únicamente en el tratamiento de las infecciones no complicadas del tracto urinario producidas por gérmenes sensibles.
Fluorquinolonas
Infecciones urinarias. Constituyen una de las principales indicaciones de este grupo de antibióticos (Cistitis aguda no complicada, Pielonefritis aguda no complicada, Infecciones urinarias complicadas, Uretritis, Prostatitis
Infecciones respiratorias (H. influenzae, Streptococcus pneumoniae, Moraxella catarrhalis, P. aeruginosa), sobre todo las producidas por bacilos gramnegativos o por microorganismos multirresistentes. Son especialmente útiles para el tratamiento de pacientes con fibrosis quística e infecciones recurrentes en los que los principales responsables sean bacilos gramnegativos.
Infecciones gastrointestinales, incluyendo las causadas por Salmonella, Shigella, E. coli y Campylobacter.
Infecciones osteoarticulares: gracias a su excelente penetración en el hueso se han utilizado con éxito en el tratamiento de osteomielitis crónica producidas principalmente por bacterias gramnegativas.
Infecciones ginecológicas (anexitis, endometritis y salpingitis); en estos casos deben asociarse a metronidazol dada su poca actividad frente a anaerobios, sobre todo Bacteroides fragilis.
Otras infecciones: piel y tejidos blandos, biliares, septicemias, ORL, etc.
Profilaxis: en inmunodeprimidos, por su amplio espectro de actividad bacteriana, aunque con frecuencia se requiere la asociación con otros antibióticos (glucopéptidos fundamentalmente).
En la meningitis meningocócica, en pacientes mayores de 14 años, en la que ha demostrado una eficacia similar a rifampicina, tras la administración de una sola dosis de 750 mg.
Sulfonamidas
Estructura Química de las Sulfonamidas
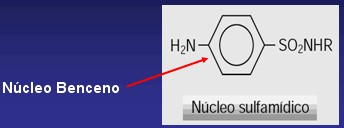
Son quimioterápicos sintéticos derivados de la para-aminobencenosulfonamida (sulfanilamida), caracterizados por un núcleo benceno con un grupo amino (NH2) y otro amido (SO2NH2) . Para mantener la actividad antibacteriana es esencial que el grupo amino en posición 4 quede libre. Las sustituciones en el radical sulfónido (SO2) no alteran la actividad bacteriostática sino que modifican las propiedades farmacocinéticas.
Clasificación
De eliminación rápida (semivida: < 4-7 h)
Sulfisoxazol
De eliminación media (semivida: 11-24 h)
Sulfametoxazol
De eliminación lenta (semivida: 24-60 h)
Sulfadimetoxina
De eliminación ultralenta (semivida > 60 h)
Sulfaleno
De acción intestinal, poco absorbibles
Succinilsulfatiazol
De uso tópico
Sulfadiazina argéntica
Espectro Antimicrobiano
Las sulfamidas son activas frente a un amplio espectro de bacterias, tanto grampositivas como gramnegativas, así como frente a Chlamydia, Plasmodium, Toxoplasma, Mycobacterium leprae, Histoplasma capsulatum y Paracoccidioides brasiliensis.
Es frecuente clasificarlas según sus características farmacocinéticas, las cuales condicionan en gran medida su uso.
Son de amplio espectro, activas frente a grampositivas como gramnegativas.
Mecanismo de acción de las Sulfonamidas
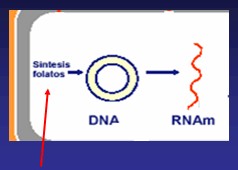
Las sulfamidas actúan sobre bacterias en crecimiento inhibiendo la síntesis de ácido fólico, por lo que producen un efecto bacteriostático.
Por su estructura análoga a la del ácido para-aminobenzoico (PABA), las sulfamidas inhiben competitivamente la incorporación de PABA a la pteridina para formar el ácido tetrahidropteroico; presentan gran afinidad por la tetrahidropteroico-sintetasa. La sulfamida puede ser incorporada al dihidropteroato. La presencia de PABA o timidina (producto final de síntesis que requiere ácido fólico) reduce la actividad antibacteriana, puesto que la acción inhibidora es competitiva. El resultado último de esta alteración de la síntesis de ácido fólico es una disminución de nucleótidos, con inhibición del crecimiento bacteriano. Se cree que también actúan inactivando otras enzimas, como deshidrogenasa o carboxilasa, produciendo una inhibición del metabolismo intermediario bacteriano.
Características Farmacocinéticas
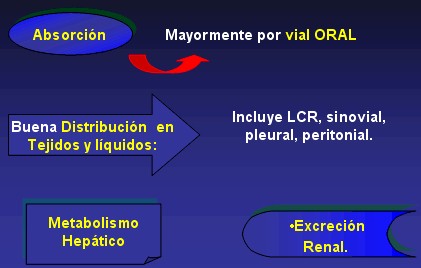
La mayoría de las sulfamidas se absorben rápidamente en el tubo digestivo (estómago e intestino, sobre todo delgado) en forma no ionizada.
Por otras vías (rectal, piel o mucosas), la absorción es reducida, aunque se detectan niveles en sangre con la administración tópica cutánea.
Tras la administración oral se alcanzan concentraciones máximas en sangre al cabo de 2- 4 horas, con valores de 50-150 mg/l.
En general, las sulfamidas se distribuyen bien a todos los tejidos y líquidos, incluyendo LCR, sinovial, pleural y peritoneal, alcanzando el 30-80 % de los niveles plasmáticos. Atraviesan la barrera placentaria con niveles detectables en sangre fetal y líquido amniótico. Se detectan pequeñas cantidades en bilis, secreción prostática, saliva, sudor, lágrimas y leche.
La unión a proteínas es muy variable, desde el 22 % para el sulfatiazol hasta el 98 % para la sulfadoxina, siendo generalmente menor en las sulfamidas de semivida corta.
Sufren metabolización hepática mediante N-acetilación, glucuronidación e hidroxilación; tanto el fármaco activo como sus metabolitos se eliminan por orina.
Reacciones Adversas de las Sulfonamidas
Gastrointestinales.
Reacciones de hipersensibilidad.
Alteraciones hematológicas.
Alteración hepática
La toxicidad de las sulfamidas aparece en el 5 % de los casos; a veces, con carácter grave, sobre todo la producida por mecanismos de hipersensibilidad.
Las reacciones más frecuentes son las gastrointestinales: náuseas, vómitos y diarrea. En piel y mucosas se producen reacciones de hipersensibilidad; las más frecuentes (1-3 %) son las erupciones maculopapulares pruriginosas acompañadas de fiebre, que aparecen a los 5- 9 días de iniciado el tratamiento.
Otras reacciones de hipersensibilidad incluyen anafilaxia, enfermedad del suero, lupus eritematoso sistémico o poliarteritis nodosa. No es obligada la hipersensibilidad cruzada entre sulfamidas, aunque hay personas que son alérgicas a todas.
Las alteraciones hematológicas incluyen cuadros de anemia hemolítica, a veces en relación con déficit de G-6-PD, agranulocitosis, trombocitopenia y leucopenia.
Los componentes menos solubles de esta familia de quimioterápicos (sulfadiazina, sulfamerazina, sulfatiazol y sulfapiridina) provocan con frecuencia cristaluria y depósito de cristales en vías urinarias Se puede observar, asimismo, alteración hepática con necrosis focal o difusa (aumento de transaminasas, fosfatasa alcalina, ictericia, etc.).
Debe evitarse su administración en los últimos meses del embarazo porque compiten con la bilirrubina en su unión a la albúmina, produciendo hiperbilirrubinemia en el feto con riesgo de kernicterus. Asimismo, deben evitarse en los primeros meses de la vida.
Interacciones de las Sulfonamidas
• Desplazan a fármacos de su unión a proteinas plásmaticas.
• Pueden ser desplazadas por indometacina, salicilatos, probenecida,etc.
• No deben asociarse con Metenamina.
Pueden desplazar a la warfarina, el metotrexato y los antidiabéticos orales de su unión a proteínas, aumentando así su fracción libre.
Potencian la acción de diuréticos tiazídicos, fenitoína y agentes uricosúricos.
Las sulfamidas pueden ser desplazadas por indometacina, fenilbutazona, salicilatos, probenecida y sulfinpirazona.
La actividad de las sulfamidas puede disminuir al competir por el sitio de acción con procaína y otros anestésicos locales derivados del PABA.
No deben asociarse a metenamina porque precipitan en vías urinarias.
Aunque son bacteriostáticos, no interfieren con la penicilina.
Presentan sinergia con polimixina y trimetoprima.
Aplicaciones Clínicas
• Infecciones urinarias.
• Nocardiosis
• Colitis ulcerosa, quemaduras.
• Infecciones producidas por Chlamydia, H. influenzae.
• Dermatitis herpetiforme
Como monoterapia se utilizan en infecciones urinarias producidas por gérmenes sensibles. Son de elección en el tratamiento de nocardiosis a dosis altas (6-8 g/día durante 4-6 meses o más). Aunque no son los fármacos de elección, se pueden utilizar también en infecciones producidas por Chlamydia, H. influenzae, dermatitis herpetiforme y en asociación con otros fármacos en infecciones por protozoos Plasmodium y Pneumocystis carinii.
La sulfasalazina se usa en el tratamiento de la colitis ulcerosa. El mafénido y la sulfadiazina argéntica se usan tópicamente en quemaduras.
La vía de elección es la oral; por vía IV producen con frecuencia flebitis y por vía IM irritación local importante. También pueden aplicarse localmente en piel y mucosas, 3-4 veces al día en la zona afecta.
Están contraindicadas en casos de hipersensibilidad a las sulfamidas, fracaso renal, insuficiencia hepática, último trimestre del embarazo, neonatos, prematuros, déficit de G-6-PD y hemoglobinopatías.
Bibliografía
1-Malgor - Valsecia. Farmacología General.
2-Flores J. Farmacología Humana. 2004, Masson.
3-Goodman y Gilman. Las Bases Farmacológicas de la terapéutica, Oncena Edición, 2006.
4-Rang HP, Dale. Pharmacology. 4ta edic, 1999.
5-Formulario OMS, 1994.
6- Formulario Nacional de Medicamentos. Editorial Ciencias Médicas. 2006
Autores:
1- Dr. Marco J. Albert Cabrera.
Master en Ciencias. Especialista de Primer y Segundo Grados en Medicina Interna. Profesor Auxiliar del ISCM-Habana.
2- Dra. Lina Martínez Acosta.
Especialista de 1er Grado en Medicina General Integral. Profesor Instructor del ISCMH.
3- Dr. Isaac Medina González.
Especialista de 1er Grado en Medicina General Integral. Profesor Asistente del ISCMH.
4- Lic. E. Arelys Reyes Expósito.
Licenciada en Ciencias Farmacéuticas. Profesor Instructor del ISCMH.
Instituto Superior de Ciencias Médicas de la Habana Facultad de Ciencias Médicas Comandante Manuel Fajardo Policlínico Universitario Vedado (15 y 18)