Con el objetivo de mostrar nuestra experiencia en la reparación de fracturas de suelo orbitario con diversos materiales de implante o injerto, se realizó un estudio clínico y radiográfico pre y posoperatorio en 16 pacientes con fracturas del suelo orbitario selectivas o asociadas a fracturas del complejo cigomático tratados por diferentes métodos según criterios de inclusión establecidos. Predominaron las fracturas aisladas del suelo orbitario (75.5%) en pacientes masculinos (68.8%). Los materiales más utilizados fueron la Hidroxiapatita HAP-200 (37.5%) y el Silastic (31.3%), aportando el primero los mejores resultados.
Dr. Oscar Norberto García –Roco Pérez.
Resumen
Con el objetivo de mostrar nuestra experiencia en la reparación de fracturas de suelo orbitario con diversos materiales de implante o injerto, se realizó un estudio clínico y radiográfico pre y posoperatorio en 16 pacientes con fracturas del suelo orbitario selectivas o asociadas a fracturas del complejo cigomático tratados por diferentes métodos según criterios de inclusión establecidos. Predominaron las fracturas aisladas del suelo orbitario (75.5%) en pacientes masculinos (68.8%). Los materiales más utilizados fueron la Hidroxiapatita HAP-200 (37.5%) y el Silastic (31.3%), aportando el primero los mejores resultados. En ninguno de los pacientes se encontró reacción adversa ante este material implantalógico y sí muy buena tolerancia y adaptabilidad, lo que reafirma su biocompatibilidad, lográndose resultados estéticos y funcionales adecuados con escasas complicaciones posoperatorias no inherentes a este.
Introducción
Desde los tiempos más remotos hasta nuestros días, han existido las fracturas faciales; en esta región se ubican varios de los más importantes órganos de la economía humana, de manera que la asociación de las lesiones de estos con los huesos de la cara, aumentan su importancia y en ocasiones su atención inmediata.1,2
Diversos autores plantean en estudios realizados, que no son infrecuentes las fracturas del suelo orbitario, estas pueden ser aisladas o selectivas del piso orbitario y asociadas a fracturas del tercio medio facial; incluso se reporta que casi el 90 % de los casos con este trauma tiene algún tipo de daño ocular con diversos grados de seriedad.1-4
La conminución, evolución de la fractura, magnitud y dirección del desplazamiento, magnitud del defecto óseo, así como la edad del paciente, son indicadores clínicos a considerar en la selección del método de reparación de las fracturas orbitocigomáticas. 1,4-6
Desde hace muchos años la literatura médica recoge cierta cantidad de investigaciones, en las cuales se exponen resultados exitosos en el tratamiento de este tipo de fracturas, ya sea con distintos tipos de materiales implantalógicos como el acrílico, el teflón, el silastic, el supramid, metales, hidroxiapatita o con injertos autólogos de hueso o cartílago.5-12 Actualmente no existe un criterio común en cuanto a la conducta a seguir ante tales fracturas, motivado por la gran variedad de técnicas quirúrgicas y materiales de reconstrucción.1,4,7,13
En la institución radica el Centro Provincial de Atención al Politraumatizado de Camagüey y existe una tradición de 30 años de aplicación de diversas modalidades en el tratamiento de las fracturas del suelo orbitario en general, pero no se han realizado estudios que evalúen los resultados obtenidos. El presente estudio se realiza con el objetivo de describir estos en relación al material empleado.
Método
El universo de trabajo para este estudio estuvo representado por un grupo de ocho pacientes que presentaron fracturas del suelo orbitario, tratados en los servicios de cirugía maxilofacial del Hospital Universitario Provincial "Manuel Ascunce Domenech" y del Hospital General Docente ¨Martín Chang Puga¨ de Camagüey, Cuba durante el período comprendido entre enero de 2001 y diciembre de 2005. Se utilizó para reparar dicha fractura, bloques de Silastic, Teflón e Hidroxiapatita porosa HAP-200 de fabricación nacional, previamente tallados y esterilizados en autoclave, según indicaciones del fabricante o se tomaron injertos óseos de cresta ilíaca o pared anterior del maxilar y condral de la VII costilla o concha auricular. Los pacientes siguieron los mecanismos institucionales establecidos para el tratamiento de su patología quirúrgica13-15.
A cada paciente se le realizaron estudios preoperatorio clínicos y radiográficos. Se midió el enoftalmo en milímetros, con el exoftalmómetro de Hertel; exámenes de motilidad ocular, desnivel pupilar y de determinación de la diplopia; así como radiografías simples vista Waters y Cadwell y T.A.C cuando se estimó necesario16,17. De acuerdo al enoftalmo y desnivel pupilar se distribuyeron en cuatro grupos: Grupo I (3-4 mm), Grupo II (5-6 mm), Grupo III (7-8 mm) y Grupo IV (más de 8 mm) a fin de planificar el tratamiento.
Los pacientes fueron sedados para la operación, con anestesia general buco traqueal, a todos se les realizó incisión infraorbitaria, la que creó un lecho subperióstico para implantar el material o colocar el injerto libre. Una vez liberado el músculo recto inferior, se adaptaron bien al lecho receptor, variando la necesidad de fijación adicional.
Estos pacientes fueron examinados a las 72 horas, a la semana se les retiró la sutura y luego se siguieron estudiando al mes, a los tres, seis meses y al año. A cada uno se le confeccionó una planilla para recoger los datos generales, así como la evaluación clínica y radiográfica, la medición del enoftalmo y el desnivel pupilar; comparándose con los resultados preoperatorios. Se aplicó estadística descriptiva con distribuciones de frecuencia en números absolutos y porcentajes y media aritmética.
Resultados
En la tabla 1 se expone la distribución de los pacientes según el tipo de fractura y el sexo. De ellos el 75 % fueron fracturas selectivas del piso orbitario y el 25 % asociada a fracturas del complejo cigomático, predominó el sexo masculino, con un 68.8%. La edad media fue de 34.18±0.9, con 37.02±0.6 para hombres y 31.33±1.2 para féminas, ligeramente inferior.
Tabla 1. Distribución de pacientes según sexo, edad media y tipo de fractura.
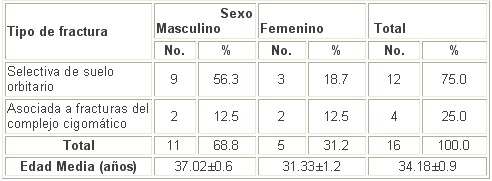
En la tabla 2 se observa la agrupación según medición preoperatoria de cada paciente, recogida en milímetros del enoftalmo y del desnivel pupilar, predominó el grupo II con 5-6 mm de enoftalmo y de desnivel pupilar, siendo más significativo en el cuarto grupo con dos pacientes (12.5%) que sufrieron de una fractura selectiva del suelo orbitario por un traumatismo intenso y directo, provocado por un bate de béisbol durante la práctica de este deporte. En general la Hidroxiapatita fue la modalidad más empleada (37.5%), de acuerdo al grupo en el I fue el Silastic (50.0%), en el II la Hidroxiapatita (50.0%), en el III una frecuencia similar de las diversas modalidades exceptuando al injerto condral auricular. En el grupo IV con dos pacientes se empleó la hidroxiapatita y el injerto óseo de cresta ilíaca.
Tabla 2. Distribución de los pacientes por grupos según medición en milímetros (mm) del enoftalmo y el desnivel pupilar preoperatorio y modalidad terapéutica.
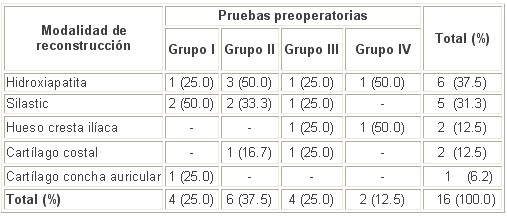
Se hace referencia a la aparición de complicaciones, dada su estrecha relación con la eficiencia terapéutica de los métodos aplicados y la indudable repercusión que esto provoca. La mayoría de los pacientes no presentaron complicaciones posoperatorias (75.0%). Cuando aparecieron, la más frecuente fue la sepsis de la herida (12.5%) y las estéticas, neurológicas sensitivas y reacción a cuerpo extraño (6.2 %), se distribuyeron homogéneamente con un caso. (tabla 3).
Tabla 3. Distribución de las fracturas de suelo orbitario según la modalidad terapéutica y de acuerdo con la aparición de complicaciones.
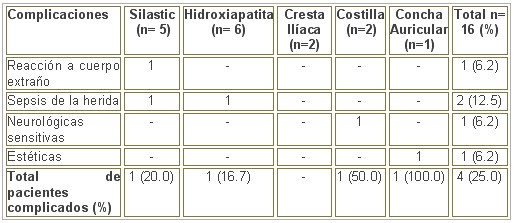
En el orden morfofuncional los resultados obtenidos se consideraron buenos en el 81.3 % de los pacientes (tabla 4), lo que se relacionó directamente con la complejidad de la terapéutica aplicada, la aparición de complicaciones y por ende, del tipo de la fractura y no solo del material de reparación, en relación a estos fueron buenos en el 80.0% de los casos en que se empleó Silastic, Hidroxiapatita y Cresta Ilíaca 100.0% aunque en este último la casuística fue muy escasa, al igual que en el injerto de cartílago costal (50.0%) y concha auricular que se evaluó de regular. En ningún caso se consideraron malos los resultados, teniendo en cuenta que el enoftalmo y el desnivel pupilar fueron corregidos significativamente después de la cirugía. Se logró la desaparición de la diplopia en 13 pacientes (81.3%) antes del mes de operados y el resto demoró 3-4 meses para que esta desapareciera.
Tabla 4. Evaluación de los resultados posoperatorios según la modalidad terapéutica.
�
En cuanto a la evolución clínica de los tejidos blandos que cubrían las zonas intervenidas quirúrgicamente, se observó a las 72 horas y a los 7 días en los pacientes, edema, eritema y dolor, asociados a la manipulación quirúrgica y que fueron desapareciendo a medida que transcurría los días del posoperatorio. Solo en un paciente, a los tres meses persistía un discreto linfoedema palpebral inferior, el cual desapareció al cabo de los seis meses.
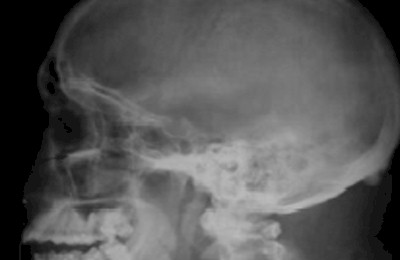
En relación al material implantado hubo muy buena adaptabilidad, particularmente en la Hidroxiapatita, ya que en ninguno de los casos se registró exposición del mismo, observándose en los seis pacientes mediante pruebas radiográficas una adecuada reconstrucción del suelo orbitario al compararlo con la radiografía preoperatoria.(Fig.1,2,3)
Figura 1. Vista radiografía Waters (preoperatoria) donde se observa fractura del suelo orbitario.
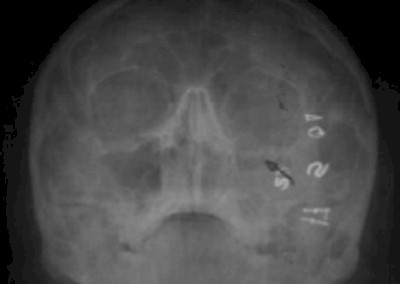
Figura 2. Vista radiográfica Waters (posoperatorio) donde se observa la reconstrucción del defecto con Hidroxiapatita HAP-200.
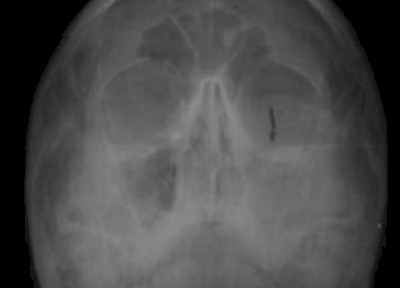
Figura 3. Vista radiográfica lateral de cráneo (posoperatorio). Se observa reconstrucción del suelo orbitario.
Discusión
Las lesiones traumáticas, y dentro de ellas las del esqueleto facial, son más frecuentes en hombres jóvenes, pues debido al rol social que tradicionalmente han desarrollado, son más propensos a riñas y accidentes; no obstante, se aprecia un sostenido incremento de la incidencia en el sexo femenino por cambios en los patrones de conducta tradicionales.2,6,13
Este estudio reafirma lo reportado por otros autores, que consideran que la hidroxiapatita es un excelente material con una estructura química similar al hueso.12,14,18-20 Además su fácil manipulación permite una adecuada reconstrucción del suelo orbitario, sobre todo por que no se reabsorbe, obteniéndose mejores resultados a mediano y largo plazo que con otros materiales, incluso con el injerto autógeno de hueso.3-5,11,15
En el orden morfofuncional la evolución de todos los casos resultó ser muy satisfactoria, debido a la corrección del enoftalmo y la diplopia preoperatoria; a la correcta reconstrucción del piso y reborde orbitario y la eliminación de todas las adherencias en el foco de fractura, similar a lo expuesto en la literatura médica.10-12,21 Los síntomas reportados en los primeros días del posoperatorio se le atribuyeron al trauma quirúrgico y no como respuesta de rechazo al material implantado.
Al demostrar que el 100 % de los casos estudiados hubo una osteointegración del material al examen radiográfico, se reafirma que la hidroxiapatita es un material biocompatible con el tejido óseo,12,16,19-20 la cual se osteointegra al hueso dada por su similitud. No ocaciona lisis, ni reacción adversa y esto confirma lo planteado por Pérez y Martínez, que el crecimiento fibro vascular dentro de las porosidades del material, facilita que este se integre al hueso y favorezca su estabilidad.16,17
Las escasas complicaciones posoperatorias reportadas no son inherentes solo al empleo de los diversos materiales para la reparación y se encuentran dentro de rangos muy favorables al compararlas con los resultados de autores consultados en la terapéutica de las lesiones traumáticas de la región, independientemente del grupo poblacional estudiado.4,9,11,15
Los pacientes son muy sensibles a las deformidades faciales, experimentando grandes limitaciones para su adecuado desenvolvimiento social y calidad de vida; es por ello que es importante el tratamiento oportuno y correcto de las afecciones traumáticas del complejo orbitocigomático, para obtener resultados quirúrgicos satisfactorios, estéticos y funcionales. Se recomienda tener muy presentes las necesidades reales y sentidas por el individuo a tratar en el momento de planificar la terapéutica. 12-15, 19,21,22
Todo lo expuesto permite concluir que aunque el resto de los materiales mantienen su vigencia con resultados satisfactorios, la hidroxiapatita HAP-200 de fabricación nacional es un excelente material implantológico, biocompatible de gran utilidad para reconstruir fracturas del suelo orbitario y con su utilización evita realizar intervenciones quirúrgicas secundarias para obtener autoinjertos de hueso o cartílago.
Referencias bibliográficas
1. Gurainy I, et al. The characteristics of midfacial fractures and the association with ocular injury: a prospective study. Br J Oral Maxillofac Surg 1991; 29(5): 291-301.
2. Castellani A, Negrini S, Sannetti U. Treatment Orbital floor blowouts fractures with conchal auricular cartilage graft: a report 14 cases. J Oral Maxillofac Surg. 2002; 60(12): 1413-7.
3. Concurri R. Experience with varies procedures in the treatments of orbital floor fractures. J Oral Maxillofac Surg 1999; 5(1): 81-4.
4. Mackenzic D J, Arora B, Hansen J. Orbital floor repair with titanium mesh screen. J Craneomaxilofac Surg 1997; 5(3): 9-18.
5. Bauman A, Burggasser G, Gauss N, Ewers R. Orbital floor reconstruction with alloplastic reabsorbable polidaxone sheet. Int J. Oral Maxilofac Surg. 2002; 31(4): 367-73.
6. Iwansa JC, Ngoudd, Keyembe D.H. Refection of orbital floor blowouts fractures with silicone implant. Acta Stomatol Belg 1997;94(2):63-7.
7. Hwang K, Kita Y, Alloplastic template fixation of blowouts fractures. J Craneofre Surg 2002;13(A):510-2.
8. Aistasilo K, et al. Repair of orbital floor fractures with bioactives glass implants J Oral Maxillofac Surg 2001; 59(1-2):1390-5.
9. Elles E, Tan Y. Assessment of internal orbital reconstruction for pure blowouts factures: cranial bone graft versus titanium fresh. J Oral Maxillofac Surg 2003; 61(4): 442-53.
10. Díaz Fernández JM. Condroplastia autógena del suelo orbitario. Rev Cubana estomatol 1992;29(2): 116-24.
11. Díaz Fernández JM. James Pita A. Resultado con injerto autógeno del maxilar en fracturas orbitarias. Rev Cubana Oftalmol 1995; 8(1) 3-7.
12. Quintana Díaz JC. Reparación de fracturas de suelo orbitario con hidroxiapatita HAP-200. Rev Cubana Estomatol 2005; 42(3)
13. García-Roco Pérez ON. Fracturas orbitocigomáticas, valor de la clasificación de Knight y North en su terapéutica. Rev Cubana Estomatol 2006; 43(2)
14. Isa Maluf M. The use hidroxiapatita in moderna dentristy Rev Dent Chile 1991; 8(1):30-5.
15. Sanjurjo V, Almarales, C Álvarez MC. El coral y la periodontitis. Rev Avances Médicos Cuba 1997; 12:32-4.
16. Ros R, Chavanne M, Guarino O. Abordajes mininvasivos en el tratamiento de fracturas del complejo orbito cigomático, experiencia y evolución en los últimos tres años. Doc Medical Rev Científica 2001;1(6):40-3.
17. Martínez N, et al. Implante orbitario de HAP-200, experiencia de 100 casos. Rev Cubana Oftalmol 2002;15(1): 10-9.
18. Castellani A, Negrini S, Zanetti U. Treatment of orbital floor blowout fractures with conchal auricular cartilage graft: a report on 14 cases. J Oral Maxillofac Surg 2002;60:1413-7.
19. González R, et al. Lorg term results of the Coralline porous hidroxiapatite HAP-200 as bone implant biomaterial in orthopedics and traumatology . Rev CINC. Ciencias Biológicas 2002; 151:163-69.
20. Mangano C, Bertolucci EG, Mazzocco C. A new porous hidroxiapatite for promotion of bone regeneration en maxillary sinus augmentations: Clinical and histological study in humans INT J Oral Maxillo Maxillofac Surg 2003; 18(1): 23-30.
21. Hosal B, Bestty RH, Diplopia and enophtalmos after surgical repairs of blow - out fractures. Orbit 2002 ;21(1):27-33.
22. Ortakoglu K, Gunaydin Y, Aydintug YS. An analysis of maxillofacial fractures: A 5 year survey of 157 patients. Mil Med 2004;169(9):723-7.
Dr. Oscar Norberto García –Roco Pérez 1
1 Doctor en Ciencias Médicas. Especialista de II Grado en Cirugía Maxilofacial. Máster en Salud Pública. Investigador Auxiliar. Profesor Asistente de la Facultad de Estomatología del ISCM-C. Hospital Universitario Provincial " Manuel Ascunce Domenech". Camagüey. Cuba.