Aspectos farmacologicos del tratamiento de la Insuficiencia Cardiaca Congestiva.
Dr. Marco J. Albert Cabrera.
Máster en Ciencias. Especialista de Primer y Segundo Grados en Medicina Interna. Profesor Auxiliar del ISCM-Habana.
Dra. Lina Martínez Acosta.
Especialista de 1er Grado en Medicina General Integral. Profesor Asistente del ISCMH.
Dra. Sirsi Guilarte Díaz.
Especialista de 1er Grado en Medicina General Integral. Profesor Asistente del ISCMH.
Lic. E. Arelys Reyes Expósito.
Licenciada en Ciencias Farmacéuticas. Profesor Instructor del ISCMH.

SUMARIO
Concepto. Acciones farmacológicas. Mecanismo de acción. Características farmacocinéticas de los compuestos más utilizados. Efectos indeseables. Base farmacológicas del tratamiento de la intoxicación digitálica. Interacciones. Uso terapéuticos. Contraindicaciones. Preparados y vías de administración.
OBJETIVOS.
Identificar las principales indicaciones y contraindicaciones de los medicamentos capaces de actuar sobre el sistema cardiovascular, partiendo de las características farmacocinéticas, acciones farmacológicas y/o mecanismo de acción.
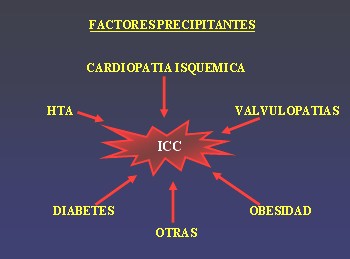
La insuficiencia cardíaca crónica es una de las entidades más prevalentes en nuestra sociedad y una de las principales causas tanto de mortalidad como de demanda de asistencia sanitaria. Este síndrome, que puede estar originado por múltiples causas (cardiopatía isquémica, cardiopatías valvulares, hipertensión arterial, diabetes, obesidad, miocardiopatías, siendo la más frecuente la primaria o idiopática,…), ha experimentado recientemente un gran cambio en cuanto a su manejo, ya que se ha pasado de emplear fármacos que únicamente aliviaban síntomas, como la digoxina o los diuréticos, a emplear fármacos que bloquean los mecanismos de compensación de la insuficiencia cardíaca y con ello sus efectos deletéreos.

La insuficiencia cardíaca ocurre cuando el corazón es incapaz de mantener un volumen minuto adecuado en relación con el retorno venoso y las necesidades tisulares de cada momento. La disminución del volumen minuto cardíaco es responsable de los signos y síntomas de hipoperfusión tisular (fatiga y disminución de la tolerancia al ejercicio); a su vez, la sangre que no puede ser expulsada durante la sístole cardíaca se acumula retrógradamente originando los signos y síntomas de congestión pulmonar (disnea y edema pulmonar).
Mecanismos de compensación que produce la disminución del volumen minuto cardíaco.
En la insuficiencia cardíaca, incluso asintomática, tiene lugar la activación de diversos sistemas neurohumorales y predominan los que producen vasoconstricción arteriovenosa, la HVI (aumenta la contractilidad ), la retención hidrosalina y efectos proliferativos (sistema nervioso simpático(aumenta la frecuencia cardíaca), sistema renina- angiotensina–aldosterona, vasopresina y endotelinas). A corto plazo, la activación neurohumoral produce vasoconstricción arteriovenosa, que ayuda a mantener una presión arterial adecuada y redistribuye el flujo sanguíneo (aumenta a nivel cerebral y coronario, y disminuye a nivel renal y esplácnico).
Sin embargo, a largo plazo, la vasoconstricción arteriovenosa aumenta la pre y poscarga; la retención hidrosalina facilita la aparición de edemas y signos de congestión pulmonar, y el aumento de la frecuencia cardíaca genera la aparición de taquiarritmias e incrementa las demandas miocárdicas de O2 y la isquemia cardíaca, que es la principal causa de insuficiencia cardíaca. Todos estos efectos deprimen aún más la función ventricular y la perfusión cardíaca.
La activación neurohormonal trae consigo el empeoramiento de la función ventricular y de la capacidad funcional, la progresión de la insuficiencia cardíaca y un aumento de la morbi/mortalidad del paciente.

GRADO I : NO LIMITACION FISICA AL MOVIMIENTO, NO SINTOMAS A LA ACTIVIDAD FISICA.
GRADO II : LIGERA LIMITACION AL EJERCICIO. FATIGA, DISNEA, PALPITACIONES O ANGINA CON LA ACTIVIDAD FISICA DIARIA. DESAPARECEN AL REPOSO.
GRADO III : MARCADA LIMITACION AL EJERCICIO. APARECEN LOS SINTOMAS CON ACTIVIDADES FISICAS MENORES. DESAPARECEN CON EL REPOSO.
GRADO IV : INCAPACIDAD PARA REALIZAR CUALGUIER ACTIVIDAD FISICA. APARECEN SINTOMAS DE IC Y DE ANGINA INCLUSO EN REPOSO.
TRATAMIENTO NO FARMACOLÓGICO.
Restricción de la ingesta de sal. No existen evidencias científicas sobre la eficacia de medidas tradicionales como la reducción de sal en la dieta, aunque parece recomendable para el control sintomático y sobre todo en los casos de IC avanzada, evitar su ingesta de forma absoluta o reducirla a menos de 2.5 gramos/día.
Control del peso corporal. Reducir la obesidad es otro objetivo fundamental
Eliminar habito de fumar. La prohibición de fumar es universal para todos los pacientes con IC.
Limitar ingesta de alcohol. El consumo de alcohol está totalmente contraindicado ante la sospecha de una miocardiopatía alcohólica, y en el resto de los casos debe limitarse a 30-40 gramos/día.
Realizar ejercicios físicos. Hay pruebas de que el ejercicio físico aeróbico regular en pacientes con IC estable, puede mejorar la capacidad funcional. Deben evitarse los esfuerzos violentos e isométricos.
Evitar medicamentos que retengan Na+ y H2O.
Evitar el Stress.
TRATAMIENTO FARMACOLÓGICO.
El tratamiento de la insuficiencia cardíaca puede realizarse utilizando fármacos que:
a) aumentan la contractilidad (inotrópicos positivos)
b) mejoran el rendimiento hemodinámico cardíaco por reducir la precarga (diuréticos y vasodilatadores venosos) y/o la poscarga (vasodilatadores arteriales).
Por lo que fundamentalmente se usan: DIURETICOS, IECA, DIGOXINA, b- BLOQUEADORES, ANTAGONISTAS DEL RECEPTOR PARA LA ANGIOTENSINA, VASODILATADORES DIRECTOS.
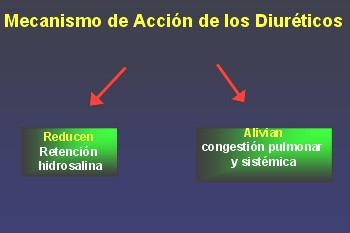
Los diuréticos ayudan a aliviar la congestión pulmonar y sistémica de los pacientes con insuficiencia cardíaca.
Clasificados como diuréticos del asa (furosemida, torasemida) , tiazidas (hidroclorotiazida, clortalidona,…), y ahorradores de K+ (espironolactona, triamtereno y amilorida), producen una pérdida neta de Na+ y agua del organismo actuando directamente sobre el riñón.
En la actualidad continúan siendo los fármacos de elección para reducir los síntomas agudos secundarios a la retención hidrosalina (edemas periféricos), produciendo una rápida mejoría sintomática en pacientes con insuficiencia cardíaca y congestión pulmonar (disnea). Sin embargo, en monoterapia no son capaces de controlar el cuadro, por lo que siempre deben asociarse a digoxina y/o IECA. Ello permite, además, reducir la dosis y los efectos indeseables de los diuréticos.
En ausencia de síntomas de congestión pulmonar o sistémica no tiene ningún sentido el empleo de diuréticos en el manejo de pacientes con insuficiencia cardíaca. Además, el empleo inadecuado de diuréticos puede activar mecanismos neurohormonales que pueden tener un efecto perjudicial.