Un problema se plantea desde varios años en el ejercicio de la profesión médica para los médicos clínicos y/o cardiólogos en cuanto a la evaluación del riesgo de una cirugía. En la década de los 80, el cirujano asumía la responsabilidad de la cirugía y solicitaba al cardiólogo que le autorice o no la misma. En la década del 90, se delega esa responsabilidad en cierta forma al Internista o cardiólogo, pero no podemos los clínicos responder el riesgo de una cirugía según la habilidad del cirujano en operar o la del anestesiólogo en el manejo de las drogas anestésicas y en la buena ventilación del paciente. Sí podemos actuar como consultores en determinar si el paciente que va a cirugía tiene o no cardiopatía y el grado de la misma, porque en última instancia, cuando alguien fallece en un acto quirúrgico o perioperatorio, es porque “no resistió su corazón”. En la actualidad, se considera que es el anestesiólogo quien debe determinar un riesgo quirúrgico definitivo.”La evaluación preanestésica es responsabilidad del anestesista”. Como parte de esa evaluación, el anestesiólogo consulta a otros especialistas, entre ellos, el cardiólogo.
Dr. Pedro Guillermo Bustos. Jefe de Servicio de Clínica Médica del Hospital Domingo Funes. Villa Caeiro. Departamento Punilla. Provincia de Córdoba. República Argentina.
Índice:
Capítulo 1: Manejo del Ángor Crónico
Capítulo 2: Manejo de las Arritmias Supraventriculares
Capítulo 3: Manejo de las Arritmias ventriculares
Capítulo 4: Manejo de la Insuficiencia Cardíaca
Capítulo 5: Manejo del Riesgo Cardíaco Quirúrgico
Capítulo 5. Manejo del Riesgo Cardíaco Quirúrgico. Experiencia y pautas en Cardiología. Manual práctico de Cardiología.
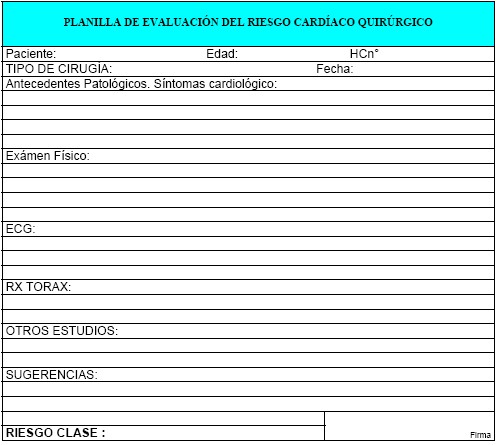
Pautas de Evaluación del Riesgo Cardíaco Quirúrgico
Introducción
Un problema se plantea desde varios años en el ejercicio de la profesión médica para los médicos clínicos y/o cardiólogos en cuanto a la evaluación del riesgo de una cirugía. En la década de los 80, el cirujano asumía la responsabilidad de la cirugía y solicitaba al cardiólogo que le autorice o no la misma. En la década del 90, se delega esa responsabilidad en cierta forma al Internista o cardiólogo, pero no podemos los clínicos responder el riesgo de una cirugía según la habilidad del cirujano en operar o la del anestesiólogo en el manejo de las drogas anestésicas y en la buena ventilación del paciente. Sí podemos actuar como consultores en determinar si el paciente que va a cirugía tiene o no cardiopatía y el grado de la misma, porque en última instancia, cuando alguien fallece en un acto quirúrgico o perioperatorio, es porque “no resistió su corazón”. En la actualidad, se considera que es el anestesiólogo quien debe determinar un riesgo quirúrgico definitivo.”La evaluación preanestésica es responsabilidad del anestesista”. Como parte de esa evaluación, el anestesiólogo consulta a otros especialistas, entre ellos, el cardiólogo. (0)
En los últimos 40 años se elaboraron diversos índices predictores del riesgo cardíaco perioperatorio. El primero de ellos fue el de la American Society Anesthesiology (ASA) en l963, buen predictor de muerte perioperatoria. Evaluó subjetivamente al paciente pero no consideraba el riesgo específico de la cirugía. En el año 1976 se crea el Índice para el grado de angina de pecho de la Sociedad Cardiovascular Canadiense. En el año 1977 Goldman y col. Elaboran el Índice Multifactorial, agregando objetividad en la evaluación del paciente y consideran el riesgo específico de la intervención quirúrgica usando un modelo de variables múltiples. (1)(12)(14)
En el año 1986 Destky y col. Agregan al modelo de Índice Multifactorial de Goldman la severidad de la angina de pecho y la historia de infarto remoto. En el año 1997 es nuevamente modificado por Destky (ÍNDICE MULTIFACTORIAL MODIFICADO POR DESTKY) (1), cuando el American College of Physician (ACP) sugiere estratificar los pacientes quirúrgicos en tres grupos de riesgo.(2)(3)(4)
En un trabajo publicado en año 2000 (Gilbert et al) (1), comparan la frecuencia de evento cardiovascular mayor perioperatorio (Infarto agudo de miocardio-Edema Agudo de pulmón-Angina inestable-Muerte) acorde a los siguientes Índices de Riesgo:
1) American Society of Anesthesiologist index
2) Canadian Cardiovascular Society index
3) Goldman index
4) Modified Destky Index
Este trabajo concluye que “ninguno de los índices predictores es significativamente superior “ (1-5). De todos modos, cualquier índice para predecir complicaciones cardiacas debe considerarse como un auxiliar y no un soporte. Complementa, pero no sustituye en definitiva al juicio clínico del médico que lo adapta al caso individual (6).
Debido a que un importante porcentaje de todas las defunciones de las series quirúrgicas es el resultado de complicaciones cardiovasculares (6), es el aparato cardiovascular al que se considera como principal órgano predictor de riesgo de muerte. Esto es debido a que cuando aplicamos métodos anestésicos y métodos quirúrgicos el aparato cardiovascular sufre estímulos no habituales, como la depresión de la contractilidad miocárdica, depresión de la respiración, variaciones de la temperatura, de la TA, de la Precarga, Volemia y del Sistema Nervioso Autónomo. Si aparecen complicaciones propias de la anestesia y/o cirugía, el aparato cardiovascular es sobrecargado adicionalmente. Entonces el paciente con cardiopatía no compensada no puede responder a esa sobrecarga adicional y aparecen arritmias, isquemia miocárdica, insuficiencia cardiaca o combinación de ellas (6) (14).
Los pacientes sometidos a cirugía vascular tienen mayor riesgo de infarto perioperatorio (3,1% contra 0,7%) y mayor riesgo de muerte (5,2%) que los sometidos a cirugía no vascular. Ello es debido que los primeros tienen alta prevalencia de enfermedad coronaria asintomática (aproximadamente del 60%) y la cirugía vascular en ellos es independiente del riesgo predictivo (2).
En la actualidad, se recomienda la evaluación de todo paciente quirúrgico a través de índices clínicos predictores de riesgo cardíaco perioperatorio (2).
Los pacientes de bajo riesgo no necesitan ninguna otra evaluación antes de la cirugía. Los pacientes de alto riesgo necesitan un correcto manejo de las causas de su alto riesgo, incluso si está indicado, el uso de betabloqueantes o la necesidad de suspender la cirugía electiva. Los pacientes de riesgo intermedio son los que probablemente se beneficien con las pruebas de estrés no invasivas, especialmente si se someten a cirugía vascular (2).
En el anexo 1, se expone las pautas de evaluación del Riesgo Cardíaco Quirúrgico en nuestro Servicio. Se determina en última instancia, el Riesgo isquémico cardíaco del paciente.
Procedimiento. Evaluación del Riesgo Cardíaco Perioperatorio
El riesgo dependerá fundamentalmente de:
1) Si hay o no cardiopatía.
2) Tipo de cardiopatía y clase funcional del paciente.
3) Agresividad intrínseca del procedimiento quirúrgico y anestésico (11-12).
La clave está en los datos clínicos, con la determinación de los factores de riesgo y la evaluación de la capacidad funcional (evaluada por la clasificación de la NY Association en 4 grados sin ser necesario efectuar Prueba de esfuerzo a todos los pacientes).
Tomamos el índice multifactorial modificado por Destky o el índice de Goldman. En nuestro Servicio adoptamos el Índice de Goldman. Los pacientes sometidos a cirugía vascular tienen un alto riesgo para eventos cardíacos perioperatorios, pero la mayoría de los pacientes (> 90%) se someten a cirugía mayor no cardiaca. Por lo tanto se recomienda separar a los pacientes que van a cirugía vascular y cirugía no vascular. (3)(5)(13)
El índice de Riesgo Cardíaco Modificado puede aplicarse en todos los pacientes.
Procedimiento del Cálculo del Riesgo Cardíaco Perioperatorio
En las hiperurgencias (rotura de aneurisma de aorta abdominal, hemorragia severa, algunas oclusiones intestinales, necrosis o perforación de intestino) la NO operación lleva a la muerte y el cálculo del riesgo es meramente académico. Pero en general las cirugías son electivas y aquí sí importa el riesgo.
Hay contraindicaciones absolutas de una cirugía electiva como en el infarto de miocardio reciente, la insuficiencia cardiaca descompensada, la estenosis mitral grave y la estenosis aórtica grave y otras contraindicaciones relativas como el infarto de miocardio entre 3 y 6 meses, la angina inestable, la cardiopatía congénita cianótica, la policitemia grave y las anomalías de la coagulación.
Otros problemas deben diagnosticarse y tratarse antes de la cirugía: anemia, hipovolemia, policitemia, EPOC, insuficiencia suprarrenal por corticoterapia, hipertensión arterial (HTA), trastornos hidroelectrolíticos, arritmia cardíaca. (6)
Recolectamos los datos a través de:
1. Historia clínica.
2. Examen físico minucioso.
3. Laboratorio mínimo.
4. Radiografía de tórax.
5. Electrocardiograma.
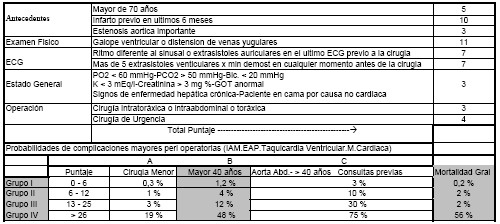
Aplicamos el índice de multivariables modificado por Destky: (3)
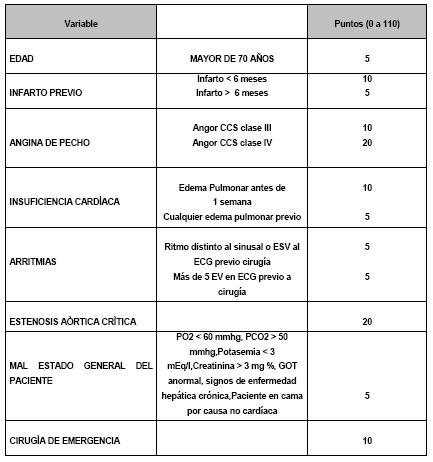

O aplicamos el índice multifactorial de Goldman (5)(6)(12)(14), que es el que mejor se adapta a nuestra forma de trabajo en consultorio externo, considerando también las variables agravantes del bajo riesgo, que es el que usamos en nuestro Servicio:
Grupo 1: Riesgo Cardíaco muy Bajo.
Grupo 2: Riesgo cardíaco Bajo.
Grupo 3: riesgo Cardíaco Alto.
Grupo 4: Riesgo cardíaco Excesivo (contraindica prácticamente una cirugía electiva).
Aplicamos luego, cualquiera sea el Índice seleccionado, los factores agravantes del bajo riesgo de Eagle y Vanzetto para determinar las clases.
Manejo de las clases de Riesgo:
A posteriori nos guiamos por el siguiente algoritmo: (3)(15)(16)(17)
Paciente muy joven, cirugía menor, sin enfermedad sistémica: operar directamente
Cirugía no cardiaca y emergencia: operar directamente cualquiera sea la clase.
Criterios de Eagle (l996)
Edad mayor de 70 años
Historia de angina
Diabetes Mellitus
Ondas Q al electrocardiograma (ECG)
Historia de Extrasístoles Ventriculares
Criterios de Vanzetto
Edad Mayor de 70 años
Historia de angina
Diabetes Mellitus
Ondas Q al electrocardiograma (ECG)
Historia de Infarto
Anomalías del segmento ST al electrocardiograma (electrocardiograma (ECG))
Hipertensión arterial (HTA) con Severa hipertrofia de ventrículo izquierdo (HVI)
Historia de Insuficiencia cardíaca
Clase 1 (0 a 15 puntos)
Bajo riesgo (menor de 3%): operar directamente
Riesgo intermedio (3 a 15%): test funcionales:
- Negativo: bajo riesgo: operar directamente
- Positivo: alto riesgo
Clase 2 (20 a 30 puntos) ó clase 3 (más de 30 puntos):
Cirugía no cardíaca y emergencia: operar directamente
Alto riesgo (15 %): determinar naturaleza del alto riesgo
- Insuficiencia cardíaca, arritmia, enfermedad valvular, otros factores: tratar, mejorar y reevaluar riesgo cardíaco. Capacidad funcional.
- Isquemia: determinar indicación de cirugía de revascularización (según AHA) cardiaca.
- Factores no modificables (edad): cancelar, modificar, suspender cirugía.
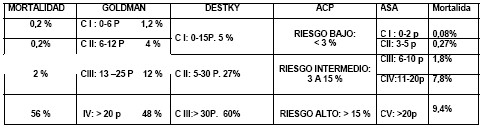
Tabla I: Intento de equivalencias de los índices de Goldman, Destky, lo sugerido por el American College of Phisicyan (ACP) y ASA. El puntaje y al lado el porcentaje de complicaciones cardiovasculares posibles. Se deben agregar las variables de Vanzetto y de Eagle lo que puede hacer pasar de una clase baja a una más alta. En Goldman y ASA se coloca la mortalidad de las clases. El riesgo intermedio estaría dado por ejemplo, por un bajo riesgo asociado a dos o más factores agravantes del bajo riesgo.
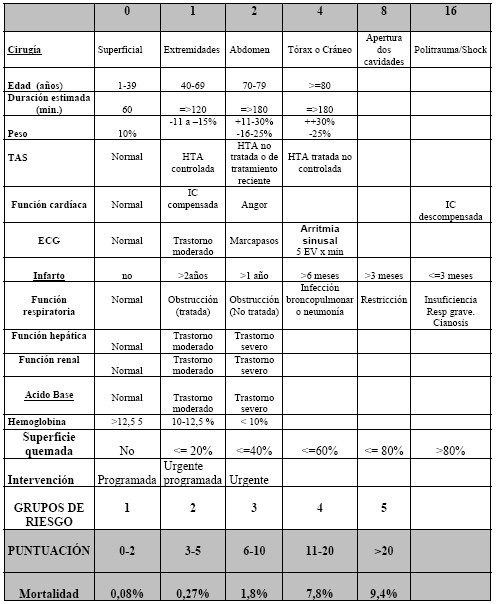
Clasificación de ASA que usa los Criterios de la Dripps-American Surgical Association System (1961):
Grupo I: sanos. Mortalidad del 0,08%
Grupo II: enfermedad sistémica leve. Mortalidad del 0,27%
Grupo III: enfermedad sistémica grave. Mortalidad de un 1,8%
Grupo IV: enfermedad sistémica incapacitante con riesgo vital permanente. Mortalidad de un 7,8%
Grupo V: moribundos y enfermos en los que no es de esperar una supervivencia de más de 24 horas con o sin cirugía. Mortalidad del 9,4%
El inconveniente es que valora pacientes con muy diversas enfermedades sistémicas y con riesgo operatorio real muy variable, exagerando el peligro en algunos y disminuyéndolo en los otros. Este criterio se usa actualmente por anestesiología según el Índice de riesgo preoperatorio de Mannhein. (Ver a continuación). Determina, en realidad, un riesgo anestésico. La Clasificación de ASA es aceptada por anestesiología desde 1962 a la actualidad.
Índice de Mannhein. Riesgo anestésico
Índice De Riesgo Cardíaco Revisado (Lee) (13-15)
La estratificación del riesgo con las variables mencionadas, en general, se basa en test no invasivos para isquemia miocárdica. Serían aplicables con más utilidad en los pacientes con riesgo intermedio o moderado, no así en el bajo riesgo (aplicamos las variables de Eagle y/o Vanzeto) o en grupos de alto riesgo. Lee Thomas, en 1999 presenta un simple índice de riesgo cardíaco predictor de complicaciones cardiacas en cirugía electiva MAYOR NO CARDÏACA. (13)
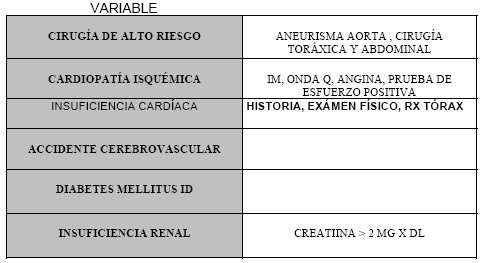
Clase 1: 0 factor: 0,4% de riesgo de complicaciones cardíacas.
Clase 2: 1 factor: 1,1% de riesgo de complicaciones cardíacas.
Clase 3: 2 factores: 4,6% de riesgo de complicaciones cardíacas.
Clase 4: 3 > factores: 9,7% de riesgo de complicaciones cardíacas.
(Complicaciones cardiacas medidas: infarto agudo de miocardio (IAM), edema agudo de pulmón (EAP), fibrilación ventricular (FV), bloqueo aurículo-ventricular completo).
ANEXO 1. ESTUDIOS FUNCIONALES: PRONÓSTICO DE RIESGO SEGÚN EL GRADO DE ISQUEMIA A LA ERGOMETRÍA (6) (AHA).
ENFERMEDAD CORONARIA DE ALTO RIESGO: isquemia a menos de 4 METS, o frecuencia cardiaca (FC) menor de 100 latidos por minuto o menor del 70% de su máximo teórico.
Manifestada por uno o más de los siguientes hallazgos:
1. Infradesnivel del segmento ST mayor de 0,1 mV horizontal o en bayoneta
2. Supradesnivel del segmento ST mayor de 0,1 mV en derivación sin infarto
3. 5 o más derivaciones anormales
4. Isquemia persiste más de 3 min postesfuerzo
5. Angina Típica
RIESGO INTERMEDIO: isquemia entre 4 y 6 METS, o frecuencia cardiaca (FC) entre 100 y 130 latidos por minuto, o 70-85 % de su máximo teórico.
• Infradesnivel del segmento ST > 0,1 mV horizontal o en bayoneta.
• Angina Típica.
• Isquemia que persiste entre 1 y 3 minutos postesfuerzo.
• 3 o 4 derivaciones anormales.
RIESGO BAJO: No isquemia o isquemia aparece a más de 7 METS, o frecuencia cardiaca (FC) por encima de 130 latidos por minuto o más del 85 % de su máximo teórico.
- Infradesnivel del segmento ST > 0,1 mV horizontal o bayoneta.
- Angina Típica.
- 1 ó 2 derivaciones anormales.
ANEXO 2 (4-6-11-12-14-15). VARIABLES A CONSIDERAR EN CARDIOPATÍAS.
PREDICTORES CLÍNICOS DE MAYOR RIESGO CARDÍACO
Riesgo mayor
- Síndromes coronarios inestables.
- Infarto reciente - Angor inestable - Angor III-IV
- Insuficiencia cardiaca descompensada
- Arritmias significativas.
o Bloqueo AV (aurículo-ventricular) de alto grado
o Arritmias ventriculares sintomáticas con enfermedad cardiaca
o Arritmia supraventricular con frecuencia cardiaca (FC) no controlada.
- Enfermedad valvular grave
Riesgo intermedio
- Angor Clase I-II
- Antecedentes de Infarto previo u ondas Q patológicas
- Insuficiencia cardíaca compensada
- Diabetes mellitus
Riesgo menor
- Edad avanzada
- Electrocardiograma (ECG) anormal: hipertrofia de ventrículo izquierdo (HVI), bloqueo de rama izquierdo (BRI), anomalías del segmento ST
- Ritmos diferentes al sinusal (fibrilación auricular (FA))
- Capacidad funcional disminuida
- Antecedentes de accidente cerebrovascular (ACV)
- Hipertensión arterial (HTA) no controlada
PREDICTORES QUIRÚRGICOS DE RIESGO
Alto riesgo (mayor del 5%)
- Cirugías importantes de urgencias.
- Cirugía de Aorta y otras vasculares mayores.
- Cirugía vascular periférica.
- Cirugías prolongadas, anticipadas.
- Grandes intercambios de líquidos y/o sangre.
Riesgo intermedio (< 5%)
- Endarterectomía carotídea
- Cabeza y cuello
- Cirugía intraperitoneal e intratorácica
- Cirugía ortopédica
- Cirugía de próstata
Riesgo bajo (< 1 %)
- Procedimientos endoscópicos
- Procedimientos superficiales
- Cataratas
- Mamas
PLANILLA DE EVALUACIÓN DEL RIESGO CARDÍACO QUIRÚRGICO
ALGORITMO SEGÚN CLASE FUNCIONAL
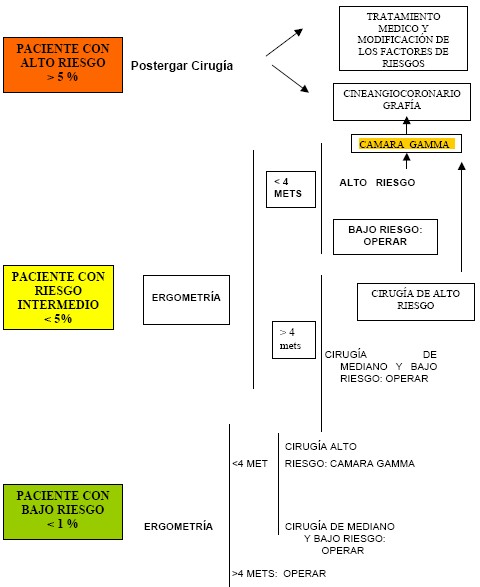
No siempre es posible hacer una ergometría. Se evalúa la capacidad funcional acorde a la actividad que tolera normalmente el paciente por la clínica.
Experiencia Piloto:
Revisión de 127 casos quirúrgicos: evaluación cardíaca preoperatoria. Experiencia en un servicio de clínica médica. Realizado en: Hospital Domingo Funes, Villa Caeiro, Santa María de Punilla, Provincia de Córdoba.
Summary
Revision of 127 cases undergoing to general surgery: preoperative cardiac evaluation. Experience to Clinical medical Service.
After analyzing a series of 127 patients who experienced different surgeries, the observations are the following: predominance of surgical cases of middle-aged patients: 56 % between 40 and 60 years old; 31,4% under 40 and only 4%, over 70. Feminine sex prevails with 64,5%, while masculine sex is 35,5%. Diabetes Mellitus appears in 3,14% of the cases, what wasn´t a factor of cardiovascular risk in this series. High blood pressure is present in 18,11% of the cases, what does not increase cardiac risk in this series.
Electrocardiogram was taken to 81,5% of the patients, predominating the normal in 81,5% of the cases. Alterations found in 18,5% of cases, were considered of low risk. The prevailing ones were: unspecific diffuse alterations of ventricular repolarization; front left hemiblockage; left ventricle hypertrophy and remote infarct. In relation to surgery, 80% of the cases are programmed (or elective); 20% are urgencies.
Clinic laboratory results do not show significant alterations; 70% presented elementary clinic laboratory. Referring to cardiac risk classes (Goldman Index), 85,82% belonged to class I. 11,80% belonged to class II and 3,14 % belonged to class III. There were no patients in class IV. No perioperatory complications were found, except for one case which died of a non cardiac cause (It represents 0,78 % of mortality general in the series). This is why, we intend to make a prospective study with “ad hoc” form, so as to obtain relevant information about possible causes of perioperatory complications an specially, if they could have been predicted.
Palabras clave: Riesgo Cardíaco. Preoperatorio. Complicaciones cardiacas. Evaluación de riesgo. Cardiac risk. Perioperatory. Cardiac complications. Risk Evaluation
Introducción
Preocupación constante de nuestro Servicio, es la determinación del riesgo de una cirugía no cardiovascular. Muchos índices se crearon para ello, adoptando nosotros el Índice de multivariables de Goldman, como el más objetivo y rápido de realizar en un consultorio de cardiología, cuando se debe definir el riesgo cardíaco de un paciente en pocos minutos.
Siempre lo asociamos a otros índices, como el de Destky y, últimamente, el revisado por Lee, teniendo en cuenta las “variables agravantes del bajo riesgo” de Eagle y/o Vanzetto. Para ello, realizamos un estudio piloto, pera observar que es lo que pasa con nuestros pacientes que son sometidos a una cirugía no cardiovascular. El objetivo del cardiólogo o internista en el prequirúrgico, es determinar si hay cardiopatía o no en el paciente y proceder a estudios complementarios acorde al grado de cardiopatía hallado.
Resumen
Se revisa una serie de 127 pacientes sometidos a distintas cirugías, con los siguientes resultados:
Predominio de casos quirúrgicos en edad media de la vida, con el 56 % de los casos entre 40 y 60 años y el 31,40%, en menores de 40 años. Mayores de 70 años sólo constituyen el 4%. El sexo femenino predomina con el 64,50% de los casos, mientras que el masculino constituye el 35,5% del total. La diabetes Mellitus se da en un 3,14% de los casos, no siendo factor de riesgo cardiovascular en ellos. La Hipertensión arterial se da en el 18,11% de los casos, sin aumentar el riesgo cardíaco en ellos.
El Electrocardiograma se realizó en el 81,5% de la serie. Predominando lo normal en el 81,5% de los casos. Las alteraciones encontradas en el 18,5% fueron consideradas de bajo riesgo, predominando las alteraciones difusas inespecíficas de la repolarización ventricular, el Hemibloqueo anterior Izquierdo y la Hipertrofia del ventrículo izquierdo e infarto remoto. En cuanto al tipo de cirugía, predomina la electiva o programada en el 80% de los casos, y un 20% son de urgencias.
El laboratorio no da alteraciones significativas. El 70% presentó laboratorio mínimo efectuado.
En cuanto a las clases de riesgo cardíaco, el 85,82% perteneció a la clase I de Goldman, el 11,8% a la clase II y el 3,14% a la clase III. No hubo pacientes de clase IV. No se encontraron complicaciones perioperatorias, salvo en un solo caso que fallece de causa no cardiaca, constituyendo una mortalidad del 0,78% de la serie. Es por ello, que nos proponemos a efectuar un estudio prospectivo con planilla ad hoc para rescatar los datos que realmente nos interesan correlacionar con posibles complicaciones perioperatorias y sise pudieron predecir las mismas.
Resultados
De acuerdo a las variables estudiadas y halladas en las Historias Clínicas, los resultados encontrados son los siguientes:
EDAD: La edad promedio está en 49 años, con una mínima de 10 años y máxima de 80 años. Menores de 40 años constituyen el 31,4 % de la serie, entre 40 y 70 años, el 64,6 % de la serie y mayores de 70 años, sólo el 4 %. (Tabla 1)
SEXO: Gran predominancia del sexo femenino, que constituye el 64,5 5 del total. El sexo masculino constituye el 35,5% de la serie. (Tabla 2)
ANTECEDENTES FAMILIARES: No hay datos significativos registrados en la serie. Sólo 5 casos con antecedentes de familiares diabéticos (3,93 %); 4 casos de hipertensión arterial (HTA) (3,14 %) y 4 casos de cardiopatía incaracterizada (3,14%).
DIABETES MELLITUS: Solo 4 casos de la serie presentaban diabetes Mellitus tipo II (3,14 %)
HIPERCOLESTEROLEMIA: No hay datos al respecto.
HIPERTENSIÓN ARTERIAL (HTA): Se registran 23 casos de hipertensión arterial (HTA), considerada como tal a cifras iguales o mayores de 140/90 mmHg. Constituyen el 18,11 % de la serie
PALPITACIONES: No hay datos de las mismas.
POSTRADO EN SU LECHO: No hay datos registrados
INFARTO DE MIOCARDIO PREVIO: Sólo descrito un solo caso de infarto remoto 10 años antes.
ANGOR PECTORIS PREVIO: Sólo un caso descrito como antecedentes 5 años previos.
INSUFICIENCIA CARDÍACA: Solo 1 caso descrito, compensada.
INSUFICIENCIA VASCULAR PERIFERICA - VALVULOPATIAS CARDIACAS: No hay registros de estos antecedentes, lo mismo que otras enfermedades asociadas.
RADIOGRAFÍA DE TÓRAX: No hay informes de las mismas en las historias clínicas. Se desconoce si fueron realizadas en todos los casos.
ELECTROCARDIOGRAMAS: Se registran en el 81,50 % de la serie, de los cuales el 81,5 % de los casos son normales y el 18,5 % de los casos, anormales. Las alteraciones halladas predominantes son: Trastornos primarios inespecíficos de la repolarización ventricular (40%) y Hemibloqueo anterior izquierdo (25%) (Tabla 3, Tabla 4 y tabla 5)
TIPOS DE CIRUGÍAS: Predominan la colecistectomía (22 %), la cesárea (11,81%) y la histerectomía (7%). Un número importante corresponde a cirugía menor variada (8,66%9 y traumatológica menor (12,59%). (Tabla 6)
CONDICIONES DE LA CIRUGÍA: En general, predominan las cirugías programadas con el 80,31 % de los casos (Tabla 7).
LABORATORIO: Alteraciones poco frecuentes y no significativas (Tabla 8).
RESULTADOS SEGÚN LA CLASE DE RIESGO CARDIACO POR EL INDICE DE GOLDMAN: El 85,5 % de los casos de la serie corresponden a la clase I, es decir, de muy bajo riesgo Cardíaco. La clase III solo participa con el 3,14 % y no hay casos de clase IV (Tabla 9)
COMPLICACIONES CARDÍACAS POSOPERATORIAS: Ninguna registrada.
Un caso fallece en el postoperatorio post-laparotomía exploradora por presunta colecistitis aguda (portador de un cáncer de pulmón avanzado)
Discusión
En la serie estudiada, sólo hubo una muerte postoperatoria, en un paciente de 60 años de edad sometido a laparotomía exploradora por colecistitis aguda pero a la vez, portador de cáncer de pulmón en estado avanzado, quien presenta electrocardiograma (ECG) previo normal. No se registran más detalles. Un paciente con electrocardiograma (ECG) normal, siguiendo los conceptos de la Sociedad europea de Cardiología, prácticamente excluye el diagnóstico de insuficiencia cardiaca (8). Ello determina una mortalidad del 0,78 % de la serie.
Basándonos en este dato, revisamos todas las muertes de pacientes internados en el Servicio de Cirugía del mismo año, y nos da una tasa de mortalidad del mismo del 1,8 %, referida a 17 muertes (Tasa de Mortalidad = 17/929 x 100 = 1,8 %) (9) pero sólo dos de esos pacientes se operaron, mientras los otros 15, no llegaron a someterse a procedimiento quirúrgico por estado general que evidentemente contraindicaban una cirugía. Dicho grupo de pacientes no está en nuestra serie. Es evidente que el registro de datos para evaluar las variables propuestas es muy escaso y deficientes las historias clínicas,
Se rescata lo siguiente: el mayor número de pacientes operados, corresponde a una edad media con bajo riesgo cardíaco, ya que casi el 86 % de los casos de esta serie pertenecen al grupo I de la Clasificación de Goldman, el 12 % a la clase II y el 3 % a la clase III. No hay casos del grupo IV, que seguramente se hayan derivado a otra Institución de mayor complejidad o hayan fallecido sin llegar a la cirugía, como los citados en el grupo de internados.
Se evidencia una predominancia del sexo femenino en las cirugías, atribuible quizá a que los casos más operados son de colecistopatías, cesáreas e histerectomías, patologías más frecuente en la mujer la primera y exclusivas de ellas las dos últimas. Los casos de diabetes Mellitus, solo fueron 4 casos de diabetes Mellitus tipo II, no significativos para su evaluación, si bien tampoco aumentaron el riesgo de complicaciones. Las otras variables, como infarto previo, angor previo, etc., no hay casos en número significativos para ser analizados. Las alteraciones de laboratorio, escasas, no fueron significativas. Se efectuó laboratorio mínimo necesario (10)(11) en el 79 % de los casos. En los restantes, no hay registros.
Referido al electrocardiograma (ECG), fue solicitado en el 85 % de los casos de nuestra serie. Es evidente que el temor a complicaciones cardiacas perioperatorias está ampliamente vigente en los cirujanos y anestesiólogos. De ellos, el 69 % era normal, y los restantes, con lesiones predominantemente consideradas de bajo riesgo (13). Respecto a la patología acompañante más frecuente, es la hipertensión arterial, con casi un 18,11% de la serie, coincidiendo con la Incidencia esperada en la población General de la provincia de Córdoba (18). Todos ingresaron con la TA controlada a cirugía y no demostró ser factor agravante del riesgo cardíaco coincidiendo con la literatura consultada (6)
Tablas y Figuras
Sexo y Edad
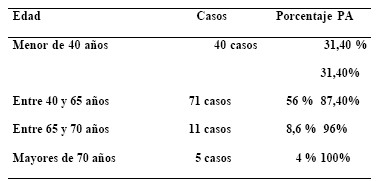
Tabla 1: porcentajes por edades
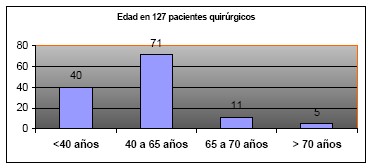
Figura 1: Edad en 127 pacientes quirúrgicos
calculo_riesgo_cardiaco_perioperatorio_sexo.jpg
Tabla 2: porcentajes por sexo
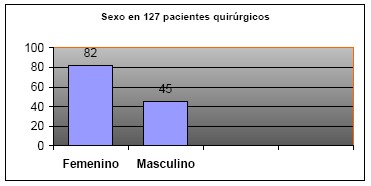
Figura 2: Sexo en 127 pacientes quirúrgicos
Electrocardiogramas:
Con electrocardiograma (ECG) 108 casos (81.50% del total)
Sin electrocardiograma (ECG) 19 casos (15% del total)
Tabla 3: porcentajes de electrocardiograma (ECG) realizados
Electrocardiograma (ECG) normales 88 casos (81,50%)
Electrocardiograma (ECG) anormales 20 casos (18,50%)
Tabla 4: porcentajes de electrocardiograma (ECG) normales y alterados
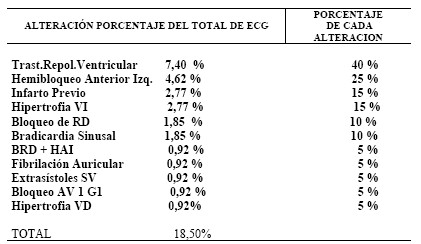
Tabla 5: Alteraciones Electrocardiográficas halladas
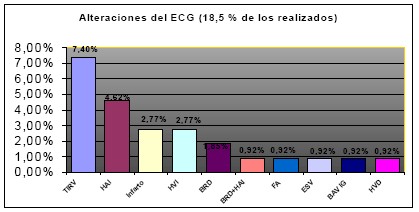
Figura 3: porcentajes de alteraciones electrocardiográficas
Tipo de Cirugía (casos y porcentaje)
Colecistectomía: 28 (22%)
Cesárea: 15 (11,81%)
Dermatología: 6 (4,72%)
Mastectomía: 5 (3,93%)
Hernioplastia inguinal: 5 (3,93%)
Laparotomía: 4 (3,14%)
Histerectomía: 9 (7%)
Reemplazo de cadera: 6 (4,72%)
ORL: 5 (3,93%)
Safenectomía: 4 (3,14%)
Cáncer de recto: 3 (2,36%)
Tiroides: 2 (1,57%)
Cáncer gástrico: 2 (1,57%)
S. Coledociano: 1 (0,78%)
Prótesis de rodilla: 1 (0,78%)
Fractura tibial: 1 (0,78%)
Fractura expuesta: 1 (0,78%)
Pancreatitis aguda: 1 (0,78%)
Cáncer de esófago: 1 (0,78%)
Ortopedia menor: 11 (8,66%)
Otras menores: 16 (12,59%)
TOTALES: 127 (100%)
Tabla 6: Tipos de Cirugías.
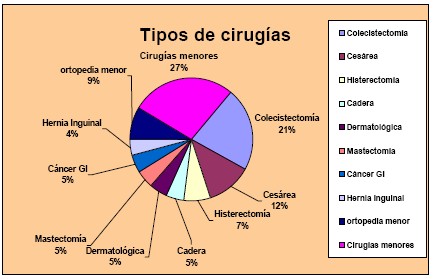
Figura 4: Tipos de Cirugías. Clasificadas en: Colecistectomía, Cesárea, Cáncer Gastrointestinal, Hernia Inguinal, Ortopedia menor, Histerectomía, Cirugía de Cadera, Mastectomía, Cirugía Dermatológica, Cirugías menores.
Grado de urgencia de la cirugía:
Urgencias: 25 casos (19,68 %)
Programadas: 102 casos (80,31 %)
Tabla 7: modalidad de la cirugía
Valores de laboratorio
Glucemia, leucocitos, uremia, creatininemia, hemoglobina, bilirrubina, fosfatasa alcalina, tiempo de coagulación, tiempo de protrombina.
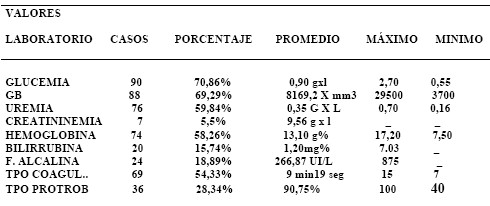
Tabla 8: Resultados de laboratorio

Tabla 9: casos agrupados según riesgo cardíaco de Goldman
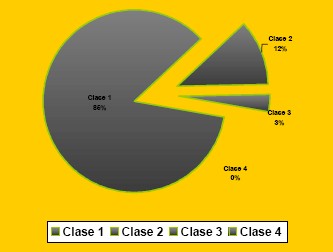
Figura 5: Porcentajes de casos según el índice de Goldman
Bibliografía
0.- a report by the American Society of Anesthesiologists Task Force on Preanesthesia Evaluation. Practice Advisory for Preanesthesia Evaluation. Anesthesiology, V 96, N° 2, Feb 2002
1.- Gilbert K, Larocque BJ, Patrick LT. Prospective evaluation of cardiac risk indices for patients undergoing noncardiac surgery. Ann Intern Med. 2000; 133:356-9.
2.- Guidelines for assessing and managing the perioperative risk from coronary artery disease associated with major non cardiac surgery. American College of Physicians. Ann Intern Med. 1997; 127: 313-328.
3.- Clinical Guidelines, Part II. Perioperative Assement and Management of Risk from coronary Artery Disease. American College of Physicians. Ann Intern Med.1997; 127: 309-312.
Manual Práctico de Cardiología 121
Manual Práctico de Cardiología Dr Pedro G. Bustos. 2007
4.- Eagle KA, Brundage BH, Chaitman BR, Ewy GA, Fleisher LA, Hertzer NR, et al.
Guidelines for perioperative cardiovascular evaluation for non cardiac surgery. Report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines ( Committee on Perioperative Cardiovascular Evaluation for non cardiac Surgery) Circulation. 1996; 93: 1278-1317.
5.- Bach D, Eagle KA. Prediction of perioperative risk: The Glass May Be Three-Quarters Full. Ann Intern Med. 2000; 133:384-386.
6.- BRAUNWALD, E. Tratado de Cardiología. Madrid. Interamericana, 1993, p.:1907.
7.- BAZERQUE, Pablo y TESSLER José. Métodos y Técnicas de la investigación Clínica. Bs.As. Edic Toray Arg. 1982.
8.- Remme WJ and Swedberg K: Guidelines for the diagnosis and treatment of chronic heart failure. Task Force for the diagnosis and treatment of chronic heart failure, European Society of Cardiology. Eur Heart J 2001; 22:1527-60
9.- Dato aportado por Servicio de Estadísticas del Hospital Domingo Funes
10.- David S. Maepherson. Pruebas de laboratorio preoperatorias ¿Deben ser “sistémicas” ciertas pruebas antes de la operación? Clínicas Médicas de Norteamérica. México. Interamericana, 1993, p:305. Vol. 2
11.- Jeffrey L Carson y Laura Rees Willot. ¿Se requiere una Hb de 10 g/dl como mínimo para la intervención quirúrgica? Clínicas Médicas de Norteamérica. México. Interamericana, 1993, p: 351, vol2.
12.- Goldman, Lee. Evaluación y preparación del cardíaco para cirugía general. Cardiología Práctica, 1982, p.: 194, vol. 2.
13.- Crawford MH y Osborn LA. Evaluación cardiovascular perioperatoria para la cirugía no cardiaca. ACCSAP 1997-1998, p.: 1, vol. 1-nş 4
14.-Pastor Torres LF, Ramírez RA, Pérez MA et al. Guías de la práctica clínica de la Sociedad Española de Cardiología en la valoración del riesgo quirúrgico en paciente cardiópata sometido a cirugía no cardiaca. Rev Esp Cardiol 2001; 54: 186-193
15-Lee Thomas et al. Derivation ans prospective Validation of a simple Index for Prediction of Cardiac Risk of Major Noncardiac Surgery. Circulation. 1999; 100:1043-1049.
16.- Eagle KA et al. ACC/AHA guideline update for perioperative cardiovascular evaluation for noncardiac surgery. 2002. American College of Cardiology Web Site.
Manual Práctico de Cardiología 122
Manual Práctico de Cardiología Dr Pedro G. Bustos. 2007
17.- Alba Montero, Tejero Romero, García Segovia. Valoración del riesgo cardiológico: en cirugía, deportes y profesiones de alto riesgo. Monocardio n| 4. 2001.Vol. III. 264-276
18.- Nigro Dante, Vergottini C, Kuschnir Emilio et al. Epidemiología de la Hipertensión arterial en la Ciudad de Córdoba, Argentina. Rev Fed Arg Cardiol 1999, 28:69-75.
19.- Older P, Hall A, Hader R. Cardiopulmonary Exercise Testing as Screening Test for perioperative Management of Major Surgery in the Elderly. CHEST 1999; 116:335-362
20.- Heinicsch e cols. Risco cardiaco durante cirurgias nao cardiacas. Arq Bras Cardiol 2002; 79:327-32