El tromboembolismo pulmonar es la expresión clínica del enclavamiento de un trombo hemático en el árbol pulmonar. De la rama de la arteria pulmonar afectada o del área de irrigación interrumpida dependerán el cuadro clínico de esta enfermedad y la esperanza de vida del ser afectado por este “accidente”. Se revisan en este trabajo la patogenia, fisiopatología, etiología, clasificaciones, clínica, diagnóstico, exámenes complementarios y tratamiento de esta patología.
Tromboembolismo pulmonar.
Dr. David Reina Álvarez.

Si desea descargar la serie original de diapositivas, haga clic en los enlaces “Tromboembolismo pulmonar 1- diapositivas.ppt”, “Tromboembolismo pulmonar 2- diapositivas.ppt" y “Tromboembolismo pulmonar 3- diapositivas.ppt", al final del artículo.
Concepto de tromboembolismo pulmonar.
Es la expresión clínica del enclavamiento de un trombo hemático en el árbol pulmonar. De la rama de la arteria pulmonar afectada o del área de irrigación interrumpida dependerán el cuadro clínico de esta enfermedad y la esperanza de vida del ser afectado por este “accidente”.
Introducción, Patogenia y Reseña Histórica
Virchow (1846), estableció la doctrina de la enfermedad tromboembólica venosa.
Zilliacus (1851), introdujo éste último concepto.
Establecimiento insidioso (3 a 5 años), de una insuficiencia venosa que llega a la cronicidad, secuela de alteraciones estructurales y/o funcionales que lleva en el 75% de sus casos a la trombosis del sistema venoso profundo de las extremidades inferiores, áreas pélvicas, etc. (síndrome post-trombótico).
Incidencia
La relación trombosis venosa profunda y tromboembolismo pulmonar (TEP) es obligada y en la práctica médica clínica imposible de desvincular.
La morbilidad se incrementa con la edad y predomina el sexo masculino sobre el femenino 2,4/1.
Idiopáticos................................... 40%
Cirugía de trauma........................ 43%
Enfermedad del corazón.............. 1%
Otros............................................ 15%
Etiología del tromboembolismo pulmonar
Sería muy simple señalar que la formación de trombos en los sistemas venosos profundos de los miembros inferiores y la pelvis constituyen, al desprenderse de sus “nidos”, el 90% de las etiologías del tromboembolismo pulmonar (TEP).
La Triada de Virchow sería una forma de evocar la etiología del tromboembolismo pulmonar (TEP).
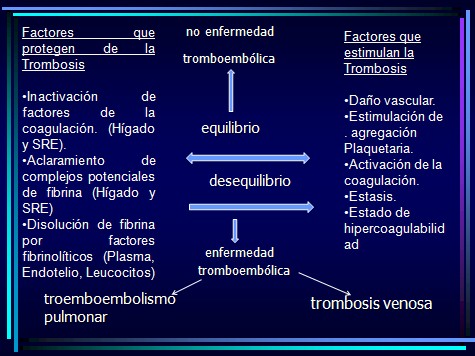
Factores que protegen de la Trombosis
• Inactivación de factores de la coagulación. (Hígado y SRË).
• Aclaramiento de complejos potenciales de fibrina (Hígado y SRE)
• Disolución de fibrina por factores fibrinolíticos (Plasma, Endotelio, Leucocitos)
Factores que estimulan la Trombosis
• Daño vascular.
• Estimulación de la agregación Plaquetaria.
• Activación de la coagulación.
• Estasis.
• Estado de hipercoagulabilidad
Identificación del paciente con riesgo de padecer de tromboembolismo pulmonar (TEP)
§ Edad: por encima de 40 años sumada a otros factores.
§ Enfermedad neoplásica.
§ Sepsis: en estados post-quirúrgicos generalmente por gérmenes gramnegativos.
§ Trombosis venosa profunda presentes.
§ Antecedentes de tromboembolismo pulmonar (TEP).
§ Venas varicosas.
§ Traumatismos importantes de miembros inferiores con o sin cirugía.
§ El riesgo resulta directamente proporcional al número de reintervenciones quirúrgicas.
§ La anestesia general conlleva un riesgo mayor sobre cualquier otro tipo.
§ Tiempos quirúrgicos prolongados.
§ Terapia estrogénica con mayor riesgo si se asocia a tabaquismo.
§ La cirugía del trasplante renal mantiene riesgos durante meses sin relación con el rechazo.
§ Cirugía conectora de la escoliosis.
§ Prótesis totales de cadera.
§ Inmovilizaciones prolongadas.
§ Embarazo y puerperio temprano, asociados a pre-eclampsia, eclampsia o cesárea, con asociación o antecedentes de trombosis venosa profunda.
§ Enfermedades del corazón: Insuficiencia cardíaca congénita, fibrilación auricular crónica, infarto del ventrículo derecho, endocarditis bacteriana.
§ Enfermedad pulmonar obstructiva crónica (hiperviscosidad sanguínea, hipertensión pulmonar, reposo obligado y las Sepsis frecuentes)
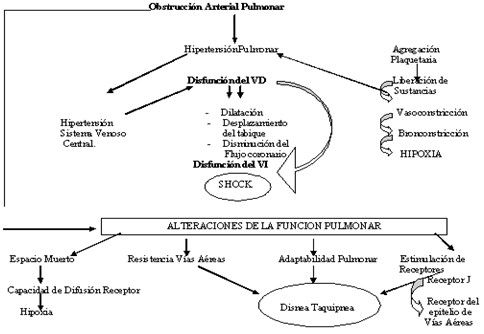
Fisiopatología del tromboembolismo pulmonar
2 mecanismos responsables de la secuencia de eventos que ocurren en el tromboembolismo pulmonar (TEP):
§ Obstrucción mecánica de la circulación pulmonar.
§ Presencia anormal en cantidad y/o tipos de “mediadores” químicos
Obstrucción mecánica:
Descenso brusco del CO2 en la arteria pulmonar, resultado de la broncoconstricción refleja inicial derivada de la caída de la perfusión.
Isquemia que se prolonga, epitelio alveolar que se daña, sustancia surfactante que pierde sus cualidades.
Presencia anormal en cantidad y/o tipos de mediadores químicos
§ Mayor vasoconstricción con aumento de la presión hidrostática y consiguiente empeoramiento de la hipertensión pulmonar.
§ Aumento de las secreciones bronquiales, incremento de la vasoconstricción y en
§ Secuencia: facilitación del edema pulmonar, incremento de las alteraciones e incremento del riesgo de infarto pulmonar.
Falla Cardiaca
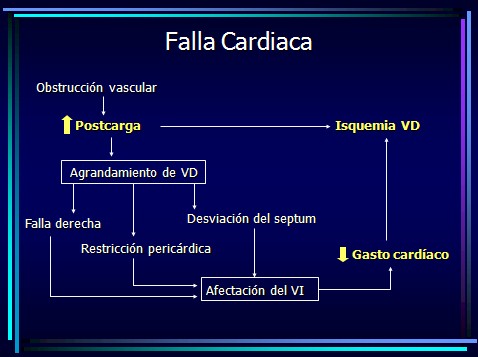
Hemodinamia
PVC: aumenta
PAP: aumenta
Gasto Cardiaco: disminuye
RVS: aumenta
PCP variable
Intercambio Gaseoso
Aumento del espacio muerto: PCO2, PETCO2
Shunt: Pulmonar, Cardíaco
V/Q
PVO2
Atelectasia: Consumo de Surfactante
Fisiopatología Tromboembolismo pulmonar
Manifestaciones Clínicas del tromboembolismo pulmonar
§ Disnea / Polipnea
§ Taquicardia
§ Dolor torácico
§ Hemoptisis
§ Shock obstructivo
§ Fracaso de la liberación mecánica
§ Episodios de hipoxemia inexplicada
Determinaciones de Laboratorio
La hipoxemia en la gasometría arterial es el hallazgo más frecuente.
La presencia o ausencia de los fragmentos D-DIMER o dímero D (Basura de Fibrinógeno y Fibrina)
El leucograma resulta útil para la diferenciación con otros procesos o identificar asociación o causa.
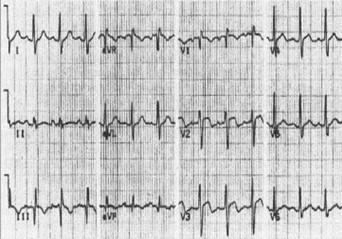
Electrocardiograma
Electrocardiograma normal.
Taquicardia sinusal.
Arritmias supraventriculares.
Bloqueo de rama derecha (BRDHH) agudo.
Infarto agudo de miocardio – ventrículo derecho (IMA o IAM de VD).
Patrón clásico S1Q3T3.
Radiografía simples de tórax
§ Obstrucción vascular:
o Pulmón hiperlúcido en segmentos
o Hilio reducido
o Arteria pulmonar dilatada.
§ Signos secundarios:
o Agrandamiento cardíaco
o Edema pulmonar.
§ Signos extrapulmonares:
o Elevación de hemidiafragmas.
§ Otros
o Derrame pleural
o Atelectasias
o Síndrome de condensación inflamatoria
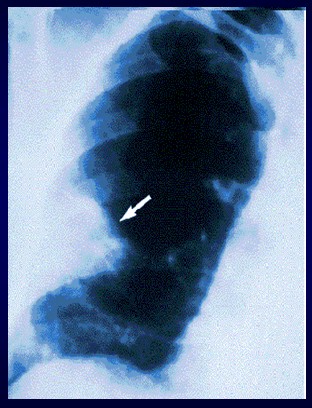
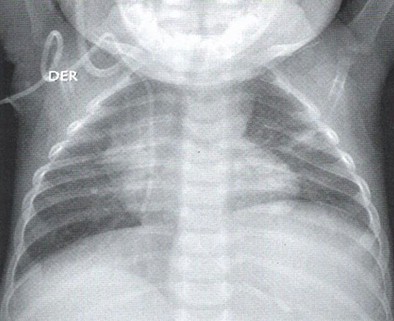
Leve asimetría del volumen pulmonar, con el pulmón izquierdo más pequeño y ascenso del hemidiafragma ipsilateral. Existen atelectasias subsegmentarias en ambos lóbulos superiores y región basal izquierdo.
Ecocardiograma
Diagnóstico diferencial: taponamiento, infarto agudo de miocardio (IAM)
Signos directos: visualización de trombos
Signos indirectos: dilatación, hipomotilidad del ventrículo derecho, desviación del septum
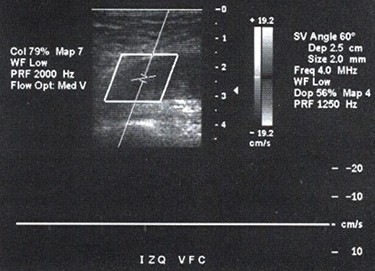
Ecografía demostrando trombosis de la vena femoral común izquierda, la que es no compresible y presenta la imagen clásica de contenido hipoecogénico intraluminal y ausencia de señal al Doppler color y espectral
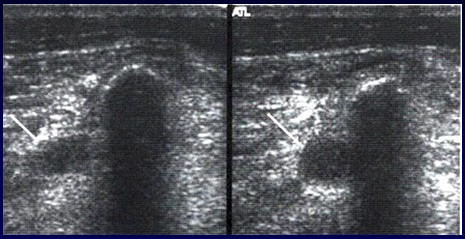
Ecografía en imagen dual, demostrando trombosis de venas de las piernas (flechas).
Otros métodos diagnósticos del tromboembolismo pulmonar
§ Angiografía
§ Centellograma pulmonar
§ Angiotomografía
§ Angiorresonancia
§ Búsqueda del foco embolígeno
§ Gammagrafía pulmonar de ventilación perfusión (V/Q) marcada por:
o Ventilación: Aire + gas radiactivo:
o Xenon 133
o Cripton 81
o Tecrosio 99
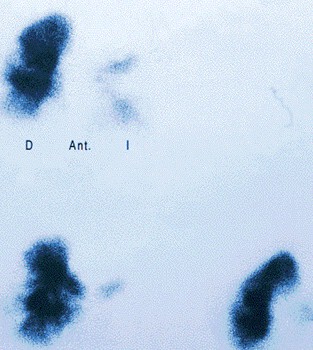
Múltiples defectos de perfusión de predominio en el pulmón izquierdo
§ Tomografía axial computarizada helicoidal
No invasiva.
Luego de comenzado el proceder se realiza en escasos minutos.
Hasta las ramas del 5° orden de la arteria pulmonar se reporta un 90% de positividad.
Permite ver y evaluar el estado del parénquima pulmonar.
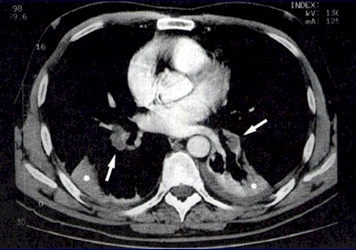
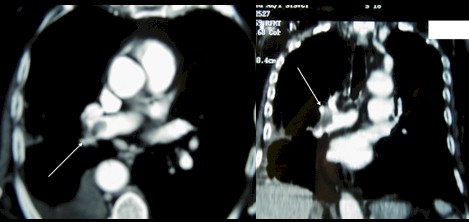
Dilatación de las arterias lobulares inferiores en forma bilateral, mayor a derecha, las que se encuentran parcialmente ocupadas por defectos de llenado hipodensos, compatibles con trombos (flechas).
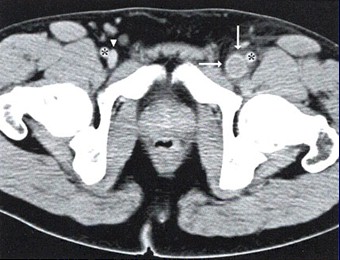
Venografía por tomografía computerizada (TC). Trombosis de la vena femoral común izquierda (flechas). Punta de flecha: Vena femoral común derecha; Asteriscos (*): Arterias femorales comunes
Ventajas:
§ Excluye diagnósticos diferenciales
§ Visualización directa hasta bronquios subsegmentarios
§ Visualización dilatación derecha
Desventajas: Utilización de contraste
Centellograma Pulmonar
Alta probabilidad: 85% tromboembolismo pulmonar (TEP)
Negativo: Descarta tromboembolismo pulmonar (TEP)
La mayoría NO alta probabilidad
Otras patologías cardiopulmonares: Centellograma positivo
Diagnóstico Diferencial del tromboembolismo pulmonar
Otros tipos de embolia pulmonar
Síndromes de condensación parenquimatosa pulmonar.
Pronóstico
Disminución del calibre del vaso afectado.
Proporción del área afectada.
Estado cardiopulmonar previo del enfermo.
Sacristán (1992) cita que, de los pacientes en shock por tromboembolismo pulmonar (TEP), fallecen:
§ 37% en los primeros 30 minutos.
§ 46% en la primera hora.
§ 66% en las dos primeras horas
Tratamiento del tromboembolismo pulmonar
§ Profiláctico
§ Curativo
§ De las complicaciones
De hecho, se pueden mezclar contribuyendo a un mismo fin, y estos son:
§ Medidas físicas
§ Medicamentoso
§ Quirúrgico
Medidas físicas
§ Deambulación precoz.
§ Posición de reposos con un ángulo inferior a 45° con relación al piso de la habitación.
§ Masaje corporal fundamentalmente de los 4 miembros, siempre que la condición individual del enfermo lo permita.
§ Estimulación vibratoria y/o eléctrica.
§ Comprensión neumática intermitente.
Tratamiento medicamentoso: Antiagregantes, Anticoagulantes, Fibrinolíticos
Antiagregantes (Inhibidores plaquetarios).
• Aspirina: es un inhibidor de la síntesis del tromboxano A2 plaquetario, inhibe irreversiblemente la enzima ciclooxigenasa. Dosis recomendada: 1 mg/Kg/día. Dosis estándar: 125 a 250 mg/día.
• Dextranos: expansores plasmáticos. Mejoría de la microcirculación. Desagrega por reversión y/o disminución de la viscosidad. Dosis profilácticas: 10 ml/Kg hasta 72 horas en dependencia del riesgo de tromboembolia puede administrarse 50 gr (500 ml) cada 2 ó 3 días durante el riesgo hasta 2 semanas.
Medicamentos anticoagulantes
Heparina no fraccionada o clásica: sódica o cálcica
Tienen una presentación estándar: bulbos: 5 ml: 25,000 unidades: 250 mg. Dosis profilácticas en pacientes clínicos: 1 ml s/c cada 8 ó 12 horas.
Dosis Terapéuticas:
- Dosis fraccionadas: 5.000 unidades vía intravenosa (EV) cada 4 ó 6 horas (60 a 70 u/kg )
- Infusión continua: 500 unidades/Kg/24 horas
Heparinas de bajo peso molecular (HBPM):
- Solo es necesaria una dosis por día.
- No es necesario el tiempo de coagulación para el control terapéutico.
- Es su vía de administración la subcutánea.
- Tienen más acción anti XA (antitrobolítica).
De las heparinas en general se reportan otras acciones:
§ Antianafiláctica.
§ Hipocomplementérica.
§ Antiarrítmica.
§ Vasodilatadora.
Toxicidad y efectos no deseados: Hemorragias, Trombofemias, Osteoporosis
Anticoagulantes orales.
Constituyen el segundo grupo de fármacos utilizados en la enfermedad tromboembólica.
Se denominan fármacos hipoprotrombinémicos y se agrupan en derivados de la cumarina y derivados de la idenitaína, son sustancias insolubles, de acción lenta e irregular, con gran afinidad por las proteínas plasmáticas, atraviesan bien la barrera placentaria (teratógenos en el 1er trimestre del embarazo), se excretan por la orina y la leche materna.
De ambos grupos existen más de 10 productos en el mercado con sus características individuales.
Tratamiento
Medidas Generales, precauciones
Intubación orotraqueal: sedoanalgesia, hiperinsuflación
Hipotensión y shock: expansión de la volemia. Drogas vasoactivas: noradrenalina, dobutamina
Medidas Generales
§ Monitorización presión arterial (PA), frecuencia cardiaca (FC), saturación de O2.
§ Controlar los signos vitales.
§ Posición Fowler semisentado o sentado.
§ Gasometría arterial.
§ Administración de oxigeno.
§ Toma de muestra para complementarios.
§ ECG y Rx de tórax
§ Favorecer el bienestar del paciente
o Reducir la angustia.
o Alivio del dolor que contribuye a mejorar la movilización de la caja torácica.
Anticoagulación
Heparina sódica intravenosa. Impide el crecimiento del coágulo.
Contraindicaciones: hemorragia activa, alergia a la heparina, trombocitopenia severa, endocarditis infecciosa hemorragia subaracnoidea o intracraneal, hipertensión arterial (HTA) maligna, neurocirugía reciente.
Dosis: 5.000 unidades en bolo intravenoso (ev) o 60 a 70 unidades/kg y seguir con 1000 unidades/h, manteniendo un tiempo de troboplastina activado (TPTa) en 1,5 a 2 veces el valor normal.
Trombolíticos
Indicación: (según la FDA)
- Tromboembolismo pulmonar (TEP) inestable hemodinámicamente.
- Disfunción del ventrículo derecho (VD).
Estreptoquinasa (STK). Mecanismo: Formación de un complejo activador con el plasminógeno (SK-Plasminógeno). STK: bolo de 250.000 unidades en 30 minutos. Luego: 100.000 unidades/hora en bomba de infusión continua (BIC) durante 24 horas. Continuar con heparina 1000 unidades/hora sin bolo.
Otros fibrinolíticos
Uroquinasa. Mecanismo: transformación directa del plasminógeno en plasmina.
Ventajas: Produce menos modificaciones y reacciones antigénicas que la estreptoquinasa (STK).
Dosis: 4400 unidades internacionales (UI)/Kg (bolo intravenosos (EV))
Seguir: 4400 unidades internacionales (UI)/Kg /hora, 12 horas.
Ventajas del uso de trombolíticos:
- Mayor rapidez.
- Resolución de falla hemodinámica
- Resolución de la hipertensión pulmonar (HTP)
- Resolución de la disfunción del ventrículo derecho (VD)
- Resolución de la falla respiratoria
Desventajas: contraindicaciones y hemorragias.
Contraindicaciones de la terapia Fibrinolítica:
· Absolutas:
- Cirugía reciente o a realizar en los 10 días siguientes al tratamiento fibrinolítico. Esto incluye biopsias renales o hepáticas, el parto y punciones arteriales.
- Coagulopatías. Incluye trombocitopenia.
- Hemorragia digestiva alta (SDA o HDA), 6 meses o menos de ocurrido.
- Accidente vascular encefálico (AVE), 6 meses o menos de ocurrido.
- Neoplasias viscerales.
- Colitis inmunológicas.
- Diverticulitis.
- Embarazo.
· Relativas:
- Ulceras gástrica o duodenal activas.
- Fibrilación auricular crónica.
- Trombosis carotidea.
- Historia de alergia (SK).
- Tratamiento fibrinolítico previo (6 meses).
- Infección estreptocócica reciente.
Otros Tratamientos
Filtro Cava, indicaciones:
- Sangrado activo
- Tromboembolismo pulmonar (TEP) recidivante bajo anticoagulación
- Preoperatorio (?)
- Embolectomía (?)
Embolectomía: por catéter o quirúrgica
Heparina no fraccionada: bolo 5.000 a 10.000 unidades. Mantenimiento: 1.200 unidades/hora. Kptt: 1,5 a 2 medido a las 4 a 6 horas.
Heparina bajo peso: Enoxaheparina: 1 mg/Kg cada 12 horas
Warfarina: Paciente estable. 5 mg/día. INR: 2-3. 6 meses mínimo.
Complicaciones del tratamiento del tromboembolismo pulmonar
Complicaciones de los trombolíticos: sangrados
Complicaciones de las heparinas: sangrados, trombocitopenia.