Absceso pulmonar único. La importancia de mantener una correcta higiene bucal
RESUMEN
El absceso pulmonar es una necrosis del parénquima pulmonar causada por una infección microbiana debida a bacterias anaerobias estrictas y facultativas. Los patógenos son un reflejo de la flora gingival y suelen asociarse con gingivitis o periodontitis. El tratamiento antibiótico del absceso pulmonar es empírico, a base de combinación de un beta lactámicos con un inhibidor de beta-lactamasa.
AUTORES
Dra. Mª Teresa Montejo Fernández. Médico especialista en Medicina Familiar y Comunitaria. Servicio Cántabro de Salud. Cantabria.
Dra. Lucía Pilar Salag Rubio. Médico residente de Medicina Familiar y Comunitaria. Servicio Cántabro de Salud. Cantabria.
Palabras clave: absceso pulmonar, bacterias anaerobias
CASO CLÍNICO
Presentamos el caso de un varón de 73 años, alérgico a penicilina, fumador de 60 paquetes/año con ingesta de alcohol severa. Es hipertenso, dislipémico y presenta hiperuricemia con artritis tofácea crónica. Sigue tratamiento habitual con enalapril 20 mg, torasemida 10 mg, atorvastatina 40 mg, alopurinol 100 mg.
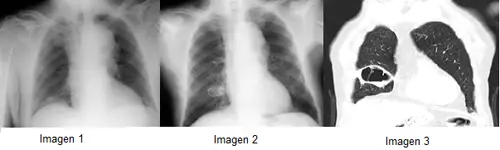
Acude a su médico de atención primaria por presentar desde hace una semana fiebre, expectoración herrumbrosa y dolor torácico de características pleuríticas en hemitórax derecho. Previo al inicio de esta sintomatología, sufrió cuadro sincopal con vómito y probable broncoaspiración, que requirió atención en urgencias hospitalarias donde se le realizó una radiografía de tórax que no mostró condensaciones (imagen 1).
En la exploración física presenta una tensión arterial de 100/50 mmHg, frecuencia cardíaca de 76 latidos/minuto, saturación de O2 93% y una temperatura de 37,6ºC.
Boca: boca séptica con ausencia de piezas dentarias en arcada superior y piezas dentarias de arcada inferior con periodontitis.
Auscultación cardiopulmonar: Tonos cardiacos rítmicos sin soplos. Crepitantes en base derecha y algún sibilante aislado.
El resto de la exploración física es normal. Se remite a urgencias hospitalarias para estudio, donde realizaron las siguientes pruebas:
Analítica sanguínea que objetivó anemia megaloblástica, leucocitosis con neutrofilia, insuficiencia renal aguda, y elevación de los reactantes de fase aguda.
La radiografía de tórax (imagen 2) mostró una imagen cavitada de pared fina en región parahiliar derecha, no presente en radiografía previa.
Se completó el estudio con tomografía computarizada (TC) torácico (imagen 3) que objetivó un absceso pulmonar de 6’2 cm. de diámetro en lóbulo medio derecho.
El estudio microbiológico de secreciones respiratorias incluyendo Ziehl Neelsen y Lowenstein así como los hemocultivos resultaron negativos.
La evolución clínica fue favorable. Se inició tratamiento con sueroterapia, antibioterapia empírica con clindamicina 900 mg/ día durante 7 semanas (inicialmente por vía endovenosa, y posteriormente oral), con regresión progresiva de la imagen cavitada y recuperación clínica.
DISCUSIÓN
El absceso pulmonar es una necrosis del parénquima pulmonar superior a los 3 cm de diámetro, causada por una infección microbiana.
Patogenia. Puede desarrollarse por varios mecanismos: el más frecuente es por broncoaspiración de secreciones orofaríngeas. Otras causas son la obstrucción bronquial con infección retrógrada, la extensión directa desde un foco infeccioso subfrénico o la diseminación hematógena de microorganismos procedentes de un foco supurativo, preferentemente abdominal.
Tras la broncoaspiración se produce un fracaso de los mecanismos defensivos broncopulmonares, que conlleva un rápido proceso de consolidación pulmonar (neumonitis), seguido de la formación de focos de necrosis (neumonía necrotizante). Por último, la confluencia de los focos necróticos origina el absceso, tras la eliminación del material purulento.
Etiología. Los patógenos generalmente proceden de la flora orofaríngea, especialmente si hay enfermedad gingival como la gingivitis o periodontitis. Suelen ser infecciones polimicrobianas por microrganismos anaeróbicos, especialmente si la aspiración es el mecanismo patogénico responsable. Las especies habitualmente aisladas son Prevotella melaninogenica, Fusobacterium nucleatum, Bacteroides urealyticus, estreptococos anaeróbicos (Peptostreptococcus) y estreptococos microaerofílicos facultativos (Streptococcus grupo viridans). En el 50% de los casos únicamente se aíslan gérmenes anaeróbicos, mientras que en el otro 50% hay de forma concomitante microorganismos aeróbicos (Streptococcus pneumoniae, Staphylococcus aureus o Haemophilus influenzae).
Clínica. El curso clínico de un absceso pulmonar es progresivo e insidioso, con una importante repercusión en el estado general, fiebre, sudoración, pérdida de peso y tos productiva con expectoración purulenta y, generalmente, fétida. En ocasiones los pacientes pueden tener hemoptisis y dolor torácico pleurítico. El prototipo de paciente es un varón de edad media, con antecedentes de alcoholismo, malnutrición, abuso de drogas o enfermedad periodontal avanzada. También puede asociarse con trastornos neurológicos o con pérdidas de conocimiento recientes, secundarias a crisis comiciales, traumatismos, accidentes, etc. La exploración física puede ser inespecífica, pero en general hay signos orientativos, como una boca séptica con piorrea, caries dentales y un aliento fétido. La auscultación respiratoria muestra signos de consolidación pulmonar, como estertores, crepitantes húmedos o soplo tubárico.
Diagnóstico. Los datos de laboratorio suelen ser inespecíficos, es habitual la anemia, leucocitosis con neutrofilia, trombocitosis y una elevación importante de la velocidad de sedimentación globular y de la proteína C reactiva. El estudio radiológico es determinante en el diagnóstico del absceso pulmonar. Tanto la radiografía simple como la tomografía computarizada (TC) torácicas ponen de manifiesto la cavitación pulmonar, de tamaño variable y muchas veces con un nivel hidroaéreo en su interior.
En cuanto al diagnóstico microbiológico, el esputo y el broncoaspirado son muestras de escaso valor microbiológico, ya que habitualmente están contaminadas. Sin embargo, el procesamiento de estas muestras puede ser de utilidad en la detección de otros microorganismos patógenos obligados y causantes de una infección pulmonar oportunista, como es el caso de Nocardia, micobacterias u hongos. La broncoscopia permite obtener muestras de secreciones bronquiales no contaminadas, así como descartar una enfermedad maligna subyacente. En los casos en los que coexiste un empiema es indispensable la realización de una toracocentesis. Sea cual sea la técnica empleada, el material obtenido debe recogerse en condiciones de anaerobiosis estricta y transportarse inmediatamente al laboratorio. En general, el cultivo, el aislamiento, la identificación y el antibiograma de las especies anaeróbicas son lentos y complejos por lo que su tratamiento ha de instaurarse de forma empírica.
Diagnóstico diferencial. Se establece con el carcinoma broncogénico y la tuberculosis pulmonar, tanto por su frecuencia como por su similitud clínica y radiológica. Por este motivo, ante una cavitación pulmonar, es aconsejable realizar tanto una baciloscopia de esputo como una fibrobroncoscopia (ya que entre el 8-18% de los sujetos con absceso pulmonar puede tener un carcinoma bronquial subyacente). La ausencia de factores predisponentes para la broncoaspiración debe llevar a la sospecha de un proceso maligno.
Tratamiento. En general se requiere de ingreso hospitalario para tratamiento antibiótico endovenoso (iv). El tratamiento antibiótico es empírico, debido tanto a la dificultad de obtener muestras apropiadas para el cultivo, como al largo tiempo requerido para la obtención de sus resultados. El fármaco de elección debe penetrar en el parénquima pulmonar y ser sensible tanto a anaerobios estrictos como a facultativos. En la actualidad se recomienda un carbapenem o cualquier combinación de β-lactámico con inhibidores de la β-lactamasa (por ejemplo ampicilina-sulfactam 3 g cada 6 horas por vνa endovenosa). Antiguamente, el tratamiento recomendado era con clindamicina (600 mg cada 8h iv, seguido de 150 a 300 mg por vía oral cuatro veces al día), pero está en desuso por el riesgo de infección por Clostridium difficile. Sin embargo, sigue siendo una alternativa válida en alérgicos a los beta-lactámicos.
En cuanto a la duración del tratamiento, se recomienda mantenerlo hasta que la radiografía de tórax muestre una lesión residual pequeña y estable. Esto ocurre tras varios meses de tratamiento, pudiendo utilizar un régimen oral ambulatorio tras un tratamiento inicial endovenoso.
El tratamiento quirúrgico (lobectomía o neumonectomía) está indicado en ausencia de respuesta al tratamiento médico, sospecha de neoplasia o hemorragia. La ausencia de respuesta es más habitual en abscesos grandes (>6 cm de diámetro) o producidos por microorganismos resistentes, como P. aeruginosa.
Con un tratamiento adecuado, la evolución es favorable en el 90% de los casos. En ausencia de tratamiento la enfermedad puede progresar conduciendo a la destrucción del parénquima, siembra broncogénica, aparición de un empiema crónico, desarrollo de fístulas broncopleurales o pleurocutáneas, o diseminación hematógena de la infección a otros órganos.
IMÁGENES
BIBLIOGRAFÍA
Bartlett J. Lung abscess. Walthman (MA): UpToDate; 2017 [acceso 30 de octubre de 2017]. Disponible en: http://www.uptodate.com.
Chung G, Goetz MB. Anaerobic Infections of the Lung. Curr Infect Dis Rep 2000; 2:238.
Córdoba A, Dorca J. Absceso pulmonar. Neumología clínica 2017, Capítulo 37, 294-299