Objetivos: Ratificar la eficacia del Heberprot-P en la cicatrización de heridas secundarias a infección en el pie diabético y como objetivo específico, mostrar los resultados en la aplicación del Heberprot-p a un paciente con pie diabético neuroinfeccioso Wagner 4.
Método: Se presentó un caso con pie diabético afectación grado 4 según la clasificación de Wagner, ingresado en el servicio de Angiología de la “Clínica Popular Simón Bolívar”. Se le administró Heberprot-P a razón de 0.075 mg, 3 veces por semana, por vía intralesional. Las administraciones se mantuvieron hasta que se logró granulación completa.
Heberprot-p en el tratamiento del pie diabético neuroinfeccioso, presentación de un caso clínico.
Dr. Héctor Orestes Pérez Ramos. Especialista 1er grado Medicina General Integral. Especialista 1er gado en Angiología y Cirugía Vascular. Master en longevidad satisfactoria, profesor instructor
Dra. Disney González Varela. Especialista 1er grado Medicina general integral, profesor instructor
Heberprot-p in the treatment of neuroinfected diabetic foot, presentation of a case.
Resumen
Objetivos: Ratificar la eficacia del Heberprot-P en la cicatrización de heridas secundarias a infección en el pie diabético y como objetivo específico, mostrar los resultados en la aplicación del Heberprot-p a un paciente con pie diabético neuroinfeccioso Wagner 4.
Método: Se presentó un caso con pie diabético afectación grado 4 según la clasificación de Wagner, ingresado en el servicio de Angiología de la “Clínica Popular Simón Bolívar”. Se le administró Heberprot-P a razón de 0.075 mg, 3 veces por semana, por vía intralesional. Las administraciones se mantuvieron hasta que se logró granulación completa.
Resultados: Se obtuvo la curación completa de la herida en un paciente diabético con una lesión séptica en el pie Wagner 4, mayor de 40 cm2, después de realizar proceder quirúrgico, control metabólico, insulinoterapia y la aplicación de 21 dosis de Heberprot-p en 83 días de tratamiento.
Conclusiones: en las heridas que cicatrizan por segunda intención el factor de crecimiento epidérmico juega un papel importante, al acelerar la cicatrización, deprimida en los pacientes diabéticos disminuyendo de esta manera la susceptibilidad a sufrir amputaciones menores o mayores de miembros en este grupo de pacientes.
Palabras clave: Heberprot-p, factor de crecimiento epidérmico recombinante, pie diabético.
Heberprot-p in the treatment of neuroinfected diabetic foot, presentation of a case.
Summary
Objectives: Confirm the effectiveness of Heberprot-P in the healing of wounds, secondary to diabetic foot infection and as specific objective, display the results in the implementation of Heberprot-p in a patient with Wagner 4 neuroinfected diabetic foot.
Method: A case with diabetic foot impairment grade 4 according to the classification of Wagner, entered the service of Angiology of the "People's Hospital Simon Bolivar." She was given Heberprot-P at a rate of 0.75 mg, three times a week, by intralesional. The dose was maintained until complete granulation was achieved.
Result: Complete healing of the wound on a diabetic patient with a Wagner 4 septic foot injury, greater than 40 cm2, after surgical procedures, metabolic control, insulin therapy and application of 21 Heberprot-p doses in 83 days of treatment.
Conclusions: In wounds that heal by secondary intention, epidermal growth factor plays an important role in accelerating the healing, depressed in diabetic patients, thus decreasing the susceptibility to minor or major amputations of members in this group of patients.
Keywords: Heberprot-p, recombinant epidermal growth factor, diabetic foot.
Introducción
La Diabetes Mellitus (DM) es el único desorden endocrinometabólico cuya prevalencia se encuentra en la actualidad cercana a constituir una pandemia mundial 1. En los países en vías de desarrollo se calcula que se incremente el número de personas con esta enfermedad en 150 % en los próximos 25 años 2. La conexión entre la diabetes y la ulceración del pie se declaró por primera vez en 1887 por el cirujano Pryce 1. Se ha calculado que la prevalencia del pie diabético (PD) oscila entre el 8 y el 13 %3, siendo el pie diabético causante del 60% de las amputaciones mayores en la población con graves problemas vasculares periféricos. Como parte de las terapias de avanzada en el tratamiento del pie diabético la literatura reporta al Becaplermin (factor de crecimiento plaquetario), el Apligraft (un sustituto de piel obtenido por biotecnología) 4 y el factor de crecimiento epidérmico. El factor de crecimiento epidérmico es un polipéptido constituido por 53 aminoácidos, aislados por Stanley Cohen de las glándulas submaxilares de ratones adultos. 5
El advenimiento de los Factores de crecimiento ha provocado una nueva esperanza, para el tratamiento de las úlceras por pie diabético 6. Es así, como desde 1999 se comienza a utilizar el Heberprot-p (Factor de Crecimiento Humano Recombinante) 7 para el tratamiento de úlceras neuropáticas y con componente isquémico. La literatura recoge datos estadísticos en los cuales se expresa hasta un 85% de aparición de granulación total en pacientes portadores de entidades graves (del grado 1 al 4 de Wagner) 8.
En dos estudios publicados sobre el Heberprot-P (factor de crecimiento epidérmico humano recombinante) se demostró la eficacia de este producto en la prevención de la amputación en el pie diabético. 9
El presente trabajo se propone como objetivo general ratificar la eficacia del Heberprot-P en la cicatrización de heridas secundarias a infección en el pie diabético y como objetivo específico, mostrar los resultados en la aplicación del Heberprot-p a un paciente con úlcera del pie diabético tratado en la Clínica Popular Simón Bolívar municipio Diego Ibarra, estado Carabobo, República Bolivariana de Venezuela 13 abril al 8 junio del 2010.
Caso Clínico:
Paciente G G M, blanco, masculino, 70 años de edad, antecedentes de padecer Diabetes Mellitus tipo 2 aproximadamente 14 años controlándose con glibenclamida (5mg) 1 tableta 30 minutos antes del desayuno, almuerzo y cena, hacía aproximadamente 30 días había notado ulceración en la planta del pie derecho. No le dio gran importancia y en la última semana notó enrojecimiento alrededor de la úlcera, posteriormente secreción y fetidez, al notar que el enrojecimiento se extendió a la región plantar y medial del pie decide acudir a servicio de urgencia.
Es evaluado en servicio de urgencias de Medicina interna 13-4-2010.
Paciente refiere antecedentes de ulceración en la planta del pie derecho que no ha evolucionado favorablemente, refirió poliuria, polidipsia, decaimiento.
Niega cardiopatía isquémica, hipertensión arterial, dislipidemia, enfermedad cerebro vascular.
Examen Físico:
Peso 70 Kg, Talla 168 cm, temperatura axilar 380 C.
Piel y mucosas: Secas, de color normal. A nivel ambos pies piel seca, callosa y pequeñas fisura, onicomicosis en todas las uñas de ambos pies.
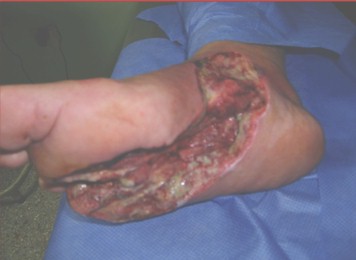
Úlcera: Crateriforme, profunda y rodeada por formación hiperqueratósica de 1 cm2 en región plantar derecha en la zona correspondiente a la cabeza cuarto metatarsiano con secreción purulenta, fondo necrótico, fétida, enrojecimiento que se extiende al cuarto artejo y zona plantar involucrando región interna del pie en el trayecto hay zonas necrosadas de piel. No dolorosa, no crepitación.
Test de presión fina cutánea (test del monofilamento Semmens- Weinstein)
Se presionó con el filamento hasta que se incurvara durante 1-1.5 segundo en cara plantar sobre las cabezas del primer, tercer, quinto metatarsiano, los dedos primer y quinto, en el talón, entre la base primer y segundo dedo en su cara dorsal. Se realizaron tres aplicaciones sobre el dorso del dedo grueso, a media distancia entre la uña y la articulación interfalángica distal. El paciente no observó las maniobras.
Pie derecho: 4 respuestas correctas (sensibilidad disminuida)
Pie izquierdo: 7 respuestas correctas (sensibilidad disminuida)
Sensibilidad vibratoria (palestesia)
Se aplicó el diapasón una vez dado un golpe sobre una de sus ramas y haciéndolo vibrar sobre prominencia ósea de la articulación interfalángica distal (sobre el dorso del dedo grueso). Paciente con los ojos cerrados
En ambos pies el paciente refirió haber sentido las vibraciones.
Fuerza muscular.
Despliegue de los dedos, extensión del dedo grueso, dorsiflexión del tobillo
Fue normal en ambos pies.
Reflejos osteotendinosos:
Reflejo rotuliano, bicipital, tricipital presentes en ambos miembros.
Buena coloración del resto de los artejos, temperatura normal se constatan los pulsos periféricos pedios, tibial posterior, poplíteos y femorales de ambos pies.
Pletismografía digital del primer dedo del pie: ondas pletismográfica presente, asimétricas y con presencia de dicrotismo. En ambos pies.
Se ingresa con Diagnóstico Diabetes Mellitus descompasada y Pie diabético Neuroinfeccioso en pie derecho. (Wagner 4 infeccioso)
En exámenes complementarios de urgencia:
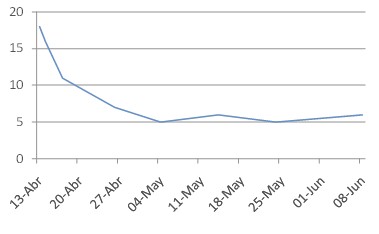
Leucocitosis 18 x 103µ/L
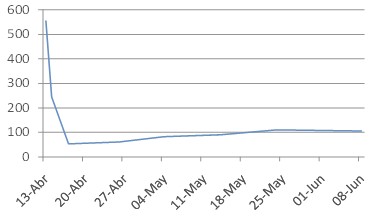
Glicemia 544 mg/dl
Creatinina 1.0 mg/dl
Imbert: negativo
Ionograma: normal
Rx pie derecho. No signos de osteomielitis no gas en partes blandas.
Se toman muestras de la lesión para cultivo y antibiograma.
Se inicia tratamiento médico
Hidratación solución salina 09%
500ml en primeros 30 minutos
1000 ml cada 12 horas hasta disminuir glicemia inferior 200 mg/dl. Se hace seguimiento por glucómetro.
Se inicia esquema con dosis múltiples de insulina a razón de 0.6 U x Kg, 70% de insulina NovolinR R (100 UI/ml-10 ml) 30 minutos antes del desayuno, almuerzo, cena y 30 % de insulina NovolinR N (100 UI/ml-10 ml) a las 900 pm de la noche.
Antibióticos: Clindamicina + Cefotaxima a dosis habituales.
El paciente se mantiene estable. 15-4-2010 se solicita evaluación por Angiología y cirugía vascular.
Evaluado se decide llevar a quirófano para desbridamiento y desarticulación del cuarto artejo proceder que finalmente se realiza 16-4-2010 (ver resultado de exámenes complementarios en anexos).
En quirófano, de emergencia y previa anestesia espinal se hacen maniobras de asepsia y antisepsia, se colocan paños estériles incisión con bisturí en región de la planta y medial del pie derecho alrededor de los tejidos inflamados desbridándose con tijera Metzenbaumn, resección parcial de los músculos de región plantar medial y externa del pie, flexor corto plantar, cuadrado carnoso, tendones del flexor común largo de los dedos, lumbricales, abductor, flexor corto y oponente del quinto dedo desarticulándose el cuarto artejo, decapitándose la cabeza del cuarto metatarsiano con gubia, se retiraron todos los tejidos desvitalizados y estructuras tendinosas visibles dañadas, hemostasia y lavado amplio de la herida, dejándose abierta para cicatrización por segunda intensión.
Paciente evoluciona favorablemente durante el transoperatorio y postoperatorio sin complicaciones. No volviendo a presentar fiebre.
Se continúa seguimiento por angiología y cirugía vascular en sala de hospitalización.
Se omitió hidratación parenteral.
Se recomendó no apoyar el pie lesionado y reposo arterial (cama elevada por la cabecera 7 cm).
Antibióticoterapia: se suspendió esquema anterior al recibir resultado del cultivo de la lesión Pseudomona aeruginosa no se informó sensibilidad antibiótica, se inició con tazobactam (4.5 g) 1 bulbo endovenoso c/12 horas x 10 días, luego se sustituyó por ceftriaxona (1g) c/12 x 10 días, al recibir resultado de cultivo evolutivo Staphylococcus aureus. Posteriormente la lesión granula adecuadamente por lo que se decide suspender antibióticos.
Control metabólico: Se mantuvo esquema de insulina de dosis múltiples por 2 días fecha en que se sustituye por 2 dosis de insulina NovolinR N (100 UI/ml-10 ml). 0.5 U x Kg 2/3 700am y 1/3 900pm hasta la fecha en que se da de alta.
Se comenzó administrar albúmina humana al 20% (20g-100ml) 1 bulbo endovenoso al día x 14 días.
Pentoxifilina (400mg) 1 tableta C/12 horas.
Ácido fólico (5mg) 1 tableta día.
Vitamina C (500mg) 1 tableta día.
Sulfato cinc (100mg) 1 tableta interdiarias.
Régimen de cura:
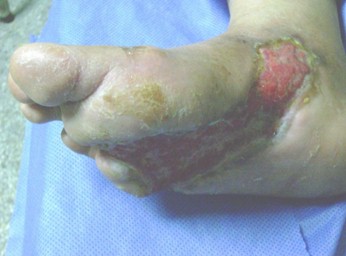
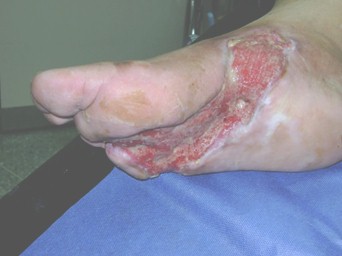
24 horas después de la cirugía se procedió a la curación de la herida, lavado de la herida con agua estéril secado y se comenzó la aplicación Heberprot-p (factor de crecimiento epidérmico humano recombinante) a razón de 0.075 mg diluido en 5 ml de agua para inyección, intralesional, 3 veces a la semana. Se cumplieron todas las recomendaciones para su uso, manipulación, eliminación y condiciones de almacenamiento, recomendadas por el fabricante (Centro de Ingeniería Genética y Biotecnología, La Habana, Cuba). Las administraciones se mantuvieron hasta que se logró granulación completa de la lesión requiriéndose un total de 21 dosis el paciente solo refirió dolor en el sitio de la inyección como reacción adversa al medicamento.
Posterior a la aplicación del medicamento se cubría la herida con gasa humedecida en suero fisiológico y un vendaje suave que envolvía al pie.
El paciente se mantuvo hospitalizado durante los 14 días posteriores a la cirugía, momento en que fue egresado y se continuo seguimiento por consulta externa 3 veces a la semana donde se evaluaba control metabólico, evolución de la herida y aplicación del medicamento intralesional.
Comentarios
El paciente presentaba una úlcera neuropática de un mes de evolución que no recibió tratamiento adecuado y acudió a consulta con signos de infección que se extienden al resto del pie y amenaza la pierna. A pesar de ser negativa la radiografía, el paciente presenta fiebre 38şC, y signos de sepsis local, constatándose en complementarios leucocitosis de 18 x10^3, y glicemia al ingreso de 544 mg/dl.
Evolución.
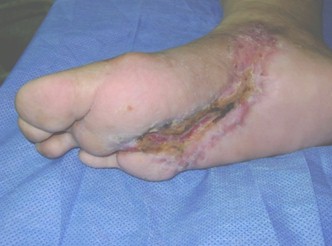
Una vez que se mejoraron las condiciones generales del paciente se hicieron los complementarios mínimos se procedió al tratamiento quirúrgico de urgencia (16 abril 2010), quedando la herida abierta para cicatrización por segunda intensión. Que con buen control metabólico, Antibióticoterapia eficaz, aplicación intralesional del factor crecimiento epidérmico recombinante (17-4-2010 al 8-6-2010 tratamiento Heberprot-p) hacen que el paciente evolucione favorablemente al cierre completo de la herida. 8 de julio se egresa de consulta con cierre completo y epitelización, necesitándose 83 días.
Conclusiones
La existencia de una úlcera de larga evolución constituye un factor de riesgo para el establecimiento de una infección que pone en peligro la extremidad. Las infecciones de partes blandas requieren un tratamiento quirúrgico enérgico para su control que unido a insulinoterapia, antibióticos y manejo adecuado de la herida favorecen la curación.
En las heridas que cicatrizan por segunda intención el factor de crecimiento epidérmico juega un papel importante, al acelerar la cicatrización, deprimida en los pacientes diabéticos disminuyendo de esta manera la susceptibilidad a sufrir amputaciones menores o mayores de miembros en este grupo de pacientes.
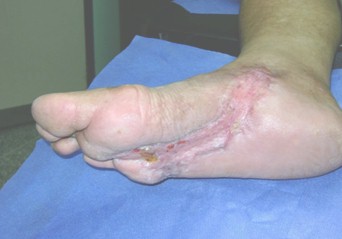
Exámenes de laboratorio
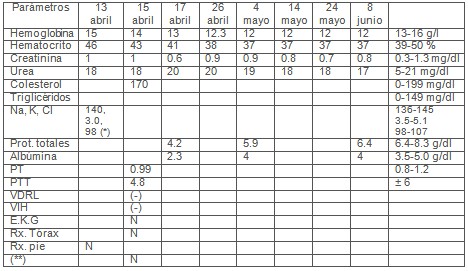
N: normal
(*): mmol/l
(**): Ultrasonido abdominal renal y prostático
Comportamiento glicemia (expresada en mh/dl)
Comportamiento leucocitos
Referencias Bibliográficas.
Bibliografía
1. Acosta JB, del Barco DG, Vera DC, Savigne W, López-Saura P, Nieto GG, et al. The pro-inflammatory environment in recalcitrant diabetic foot wounds. Int Wound J. 2008;5:530-39
2. Torres HO. Diabetes mellitus. Tipos y etapas de esta enfermedad. En: Torres HO. Controlar su diabetes. La Habana: Editorial Científico-Técnica; 2007. p. 2-16.
3. García HAL, Fernández MJ. Generalidades del pie diabético. En: García HAL, Fernández MJI, Rodríguez FR. El pie diabético. Madrid: Elsevier; 2004. p. 1-27
4. Frykberg GR, Armstrong GD, Giurini J, Edward A, Kravettle M, Kravitz S, et al. Diabetic foot disorders. A clinical practice guideline: for the American collage of foot and ankle surgeons and the American collage of foot and ankle orthopedic and medicine. The Journal of Foot & Ankle Surgery. 2000;39(5):1-60.
5. Cohen S. Isolation of a mouse submaxillary gland protein accelerating incisor eruption and eyelid opening in the new-born animal. J Biol Chem. 1962;237:1555-62.
6. Berlanga,J; Moreira,E. Wound healing promotion in rats treated with EGF is dose dependent. Biotecnologia Aplicada, 1996, Vol. 13, No. 3;pp 181-185
7. Montequín FJI, Infante CE, Valenzuela SC, Franco PN, Savigne GW, Artaza SH, et al. Intralesional injections of Citoprot-P (recombinant human epidermal growth factor) in advanced diabetic foot ulcers with risk of amputation. International Wound Journal. 2007;4(4):333-43.
8. Fernandez Montequin,J; Berlanga, J, Valdes, C; Franco,N;Savigne, W : Epidermal Growth Factors intralesional infiltrations can prevent amputation in patients with advanced diabetic wounds.Int. Wound J. 2006(1-8)
9. Acosta JB, Savigne W, Valdez C, Franco N, Alba JS, del Río A, et al. Epidermal growth factor intralesional infiltrations can prevent amputation in patient with advanced diabetic foot wounds. Int
10. Wound J. 2006;3:231-9.