Clasificación. Acciones farmacológicas. Mecanismo de acción. Características farmacocinéticas. Efectos indeseables. Interacciones. Usos terapéuticos. Contraindicaciones. Preparados y vías de administración.
Farmacologia de los medicamentos mas utilizados para inhibir los efectos de la acidez a nivel esofagogastroduodenal

SUMARIO
Clasificación. Acciones farmacológicas. Mecanismo de acción. Características farmacocinéticas. Efectos indeseables. Interacciones. Usos terapéuticos. Contraindicaciones. Preparados y vías de administración.
OBJETIVOS
Identificar los usos terapéuticos y contraindicaciones de los antiulcerosos basándose en sus acciones farmacológicas, mecanismo de acción, características farmacocinéticas y efectos indeseables y mencionar los preparados farmacéuticos y vías de administración más usadas.
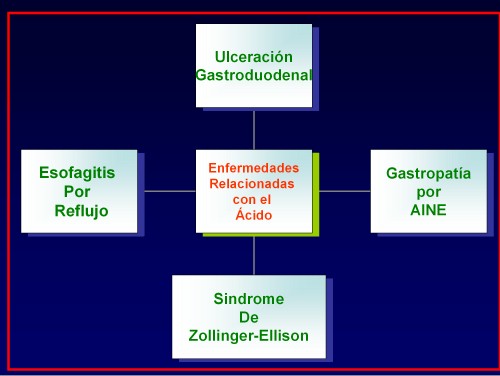
La esofagitis por reflujo, la ulceración gastroduodenal, la gastropatía por analgésicos antiinflamatorios no esteroideos (AINE) y el síndrome de Zollinger-Ellison, aunque surgen de circunstancias etiológicas muy diferentes, se engloban bajo la denominación de enfermedades relacionadas con el ácido. Por otro lado la colonización de la mucosa gástrica por parte del Helicobacter pylori está relacionada con el desarrollo de gastritis y con la etiopatogenia de la úlcera péptica y el cáncer gástrico, si bien la gastritis que ocasiona, aun presentando una elevada prevalencia, en muchos casos pasa inadvertida por cursar sin síntomas. No todos los pacientes infectados con H. pylori terminan desarrollando procesos gastroduodenales clínicamente relevantes, pero existe una abrumadora evidencia epidemiológica que lo señalan como elemento imprescindible en la aparición de éstos.
En todas ellas, el control de las lesiones mucosas agudas presenta un enfoque farmacológico común y centrado en el ácido clorhídrico.

En función de los mecanismos, la acción farmacológica se clasifica de la siguiente manera:
a) Inhibidores de la secreción ácida: Antihistamínicos H2, Inhibidores de
b) Neutralizantes de la secreción ácida: antiácidos.
c) Protectores de la mucosa: Sales de bismuto coloidal, Sucralfato, Análogos de las prostaglandinas, Acexamato de cinc.
d) Erradicadores del H. pylori.
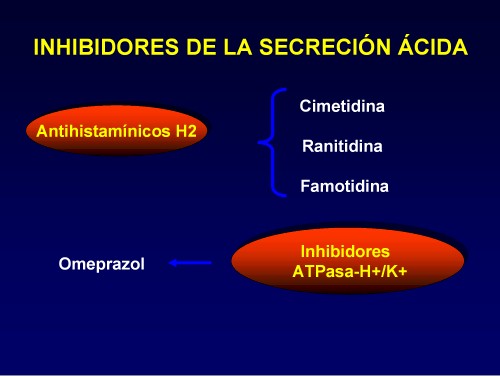
Antihistamínicos H2. Los compuestos utilizados en la actualidad son: cimetidina, ranitidina, famotidina y nizatidina. Todos ellos compiten con la histamina de forma específica y reversible a la altura del receptor H2 encargado de estimular la producción de ácido por la célula parietal, disminuyendo parcialmente la producción de HCl desencadenada por acetilcolina y pentagastrina con lo que muestran un «espectro » inhibitorio amplio. Su absorción es buena por vía oral y los niveles plasmáticos máximos se obtienen 1-3 horas después. La administración durante las comidas no parece que reduzca su absorción, pero la ingesta concomitante de antiácidos o sucralfato disminuye su biodisponibilidad.
Se eliminan por metabolización hepática y excreción renal.
Sus efectos adversos son muy reducidos en número y de muy escasa importancia,se pudieran mencionar el desarrollo de tolerancia, hipersecreción ácida de rebote, efectos sobre el sistema nervioso central.
Inhibidores de
El omeprazol se degrada con rapidez cuando está en un medio de pH bajo por lo que es necesario protegerlo del ácido gástrico cuando se administra por vía oral. Es eliminado rápidamente del plasma, con una semivida de menos de 1 hora. Más del 90 % se encuentra unido a proteínas plasmáticas, sobre todo albúmina y a1-glucoproteína ácida. Los estudios animales sugieren que puede atravesar la barrera hematoencefálica y la placentaria. Se metaboliza rápidamente por el hígado, originándose dos metabolitos (sulfona e hidroxiomeprazol) sin efecto antisecretor. Aproximadamente, el 80 % de la dosis administrada se elimina por orina y el 20 % restante por bilis.
Entre las reacciones adversas más comunes se encuentran los episodios de diarrea, náusea, mareo y jaqueca, y también se han descrito algunos casos de erupción cutánea.
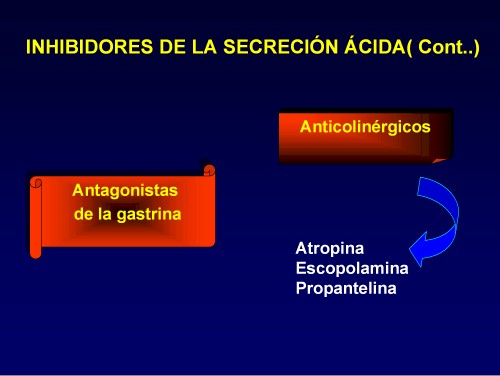
Anticolinérgicos. Con anterioridad a la aparición de los antihistamínicos H2, los anticolinérgicos clásicos (atropina, escopolamina, propantelina) representaban el único grupo de fármacos capaz de inhibir la secreción ácida gástrica de forma efectiva.
Aunque efectivos clínicamente, no igualan la eficacia de los antagonistas H2 ni, desde luego, la de los inhibidores de la bomba de protones y han sido relegados a un papel secundario dentro de la terapéutica farmacológica de las enfermedades relacionadas con el ácido.
La administración conjunta de anticolinérgicos selectivos y antagonistas H2consigue reducciones de la producción ácida superiores a las logradas con cada uno de estos agentes por separado. La sequedad de boca es el efecto adverso más frecuente (14 %), el estreñimiento aparece en el 3 %, mientras que la visión borrosa se manifiesta en el 1 % de los pacientes tratados con 100 mg/día y entre el 5 y el 6 % de los que reciben 150 mg/día.
Antagonistas de la gastrina. Se ha descrito un gran número de sustancias que funcionan como antagonistas de la gastrina o, por su gran similitud estructural, de colecistocinina. Entre ellos se incluyen derivados del ácido glutarámico (proglumida), análogos del triptófano (benzotript), análogos de las benzodiazepinas . Todos estos compuestos inhiben en mayor o menor medida la interacción de la gastrina con su receptor. Sin embargo, no se han realizado estudios clínicos controlados que demuestren su eficacia en el tratamiento de las enfermedades relacionadas con el ácido, por lo que no pasan de representar una posibilidad teórica sin utilidad práctica en la actualidad.
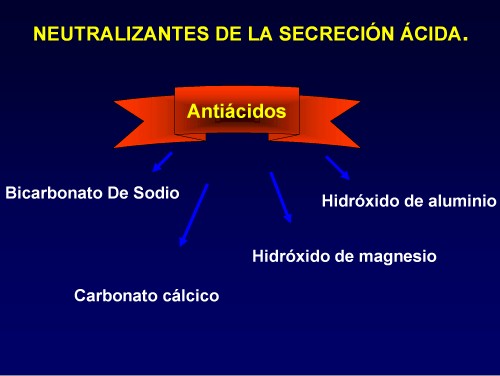
En esta clásica familia farmacológica se incluye un grupo de compuestos inorgánicos cuya característica común, es neutralizar el HCl tras reaccionar con él en la luz gástrica. Con la comercialización de los modernos antisecretores, los antiácidos han sido relegados a un lugar secundario en el tratamiento de las enfermedades relacionadas con el ácido. Se diferencian dos grupos de antiácidos: los óxidos e hidróxidos de metales di-trivalentes (aluminio y magnesio en especial) y las sales de ciertos cationes comunes.
Bicarbonato sódico. Antiácido absorbible de empleo no recomendable en clínica, pero con un uso popular, y médico, todavía importante. Tiene un intenso y rápido poder neutralizante. Alcaliniza la orina y predispone a la litiasis renal fosfática. A dosis convencionales eleva con gran rapidez el pH intragástrico a valores de 7-8, lo que explica lo inmediato del alivio sintomático tras su ingesta.
Carbonato cálcico. Antiácido muy potente y de acción rápida, pero la posibilidad de producir alcalosis y el incremento posterior en la secreción de ClH (efecto rebote) cuestionan su uso prolongado sobre todo en pacientes con función renal alterada.
Hidróxido de aluminio. Es el único antiácido trivalente y seguramente, el más empleado. Junto a su efecto neutralizador de la acidez gástrica los antiácidos que contienen sales de aluminio poseen cierto efecto citoprotector. Su administración causa estreñimiento, pues relaja la musculatura del tracto gastrointestinal y tiene una acción astringente sobre las proteínas del bolo alimenticio.
El consumo de antiácidos que contienen aluminio se ha relacionado con el síndrome de depleción de fósforo. Este cuadro es de rápida aparición, pudiendo ocurrir en los primeros 4-7 días después de instaurar el tratamiento y está caracterizado por la posible aparición de hipofosfatemia, hipofosfaturia, hipercalciuria, dolor óseo, debilidad muscular, parestesias, convulsiones, anorexia y malestar general.
El hidróxido de magnesio (leche de magnesia) es el más rápido de los compuestos no absorbibles. Su potencia antiácida es moderada.
La incidencia de los efectos adversos causados por antiácidos es reducida aunque de mayor frecuencia que los causados por antagonistas H2, aunque su escasa importancia explica su libre dispensación. Los trastornos de la motilidad gastrointestinal son los más habituales; destacan la acción astringente cuando el componente mayoritario es aluminio, y el efecto laxante cuando predominan los compuestos de magnesio.

Estos fármacos son útiles en el tratamiento de las enfermedades relacionadas con el ácido; sin embargo, se muestran inferiores a los modernos inhibidores de la secreción ácida tanto en términos de eficacia como en el control de la sintomatología dolorosa que acompaña a estos procesos, por lo que han sido relegados al tratamiento de casos aislados en los que la utilización de antisecretores no está aconsejada.
Sales de bismuto coloidal. Ejercen una actividad antibacteriana frente al H. pylori, aunque se desconoce el mecanismo de esta acción. Además, parece que incrementan la síntesis de prostaglandinas por la mucosa gástrica y aumentan la producción de bicarbonato. Sólo una pequeña parte del bismuto administrado es absorbida (entre el 1 y el 2 %) y la mayor parte se elimina con las heces. En sangre circula unido a proteínas.
Reacciones adversas e interacciones
Con la dosificación recomendada, son muy escasos los efectos secundarios: cambios en la coloración de las heces y oscurecimiento de la lengua.
Sucralfato. Es una compleja sal de sacarosa, sulfato e hidróxido de aluminio. Tras su ingestión oral y en contacto con un pH gástrico bajo, se polimeriza y origina una pasta pegajosa, formando una barrera protectora que impide la actuación del ácido y la pepsina sobre la zona lesionada.
Sólo se absorbe el 3-5 % de la dosis y esto se elimina por la orina sin ser modificado. El resto permanece en la luz gastrointestinal donde ejerce una acción tópica que durará unas 5 horas y se excreta con las heces. Es muy bien tolerado; menos del 4% de los pacientes describen reacciones adversas y son muy pocos los casos en que es necesario interrumpir el tratamiento.
Análogos de las prostaglandinas. Las más importantes a nivel gástrico son

Enfermedad por reflujo gastroesofágico
Aunque se debe básicamente a trastornos de la motilidad, la secreción ácida gástrica tiene importancia patogénica y su inhibición constituye el modelo terapéutico más rentable, tanto para la remisión de los síntomas y la curación de la esofagitis, como para evitar la recidiva (tratamiento de mantenimiento)
Úlcera gastroduodenal
Los objetivos del tratamiento son conseguir la remisión rápida de los síntomas, promover la cicatrización de la lesión y evitar la recidiva, anulando la posibilidad de que se desarrollen complicaciones. El tratamiento con fármacos antisecretores resulta muy eficaz ya que consigue el alivio de los síntomas muy rápidamente y la cicatrización de las lesiones.
Síndrome de Zollinger-Ellison
La hipersecreción ácida característica de este síndrome es la responsable del desarrollo de las úlceras (90-95 %), síntomas de reflujo gastroesofágico y esofagitis péptica, (25-60 %) y diarrea (30-50 %).
Los fármacos más eficaces son los inhibidores de la bomba de protones con los que es muy infrecuente la refractariedad.
Gastropatía por AINE
El 25-30 % de los pacientes que consumen AINE crónicamente presentan síntomas digestivos, en su mayoría gastroduodenales. En el 30 % no hay lesiones, en el 50 % existen erosiones pequeñas y petequias, y en el 5-30 %, úlcera demostrada endoscópicamente
Las lesiones leves tienden a la curación espontánea al suspender el AINE; si éste se mantiene por necesidad, también pueden curarse con la acción de los antihistamínicos H2.

El objetivo del tratamiento frente al H. pylori es conseguir la erradicación total del microorganismo y no su simple eliminación. Para asegurar la erradicación del H. pylori no sólo es importante la elección del fármaco, sino también la dosis y el tiempo de administración.
Antiulcerosos
El bismuto es el único fármaco clásico que cuenta con propiedades para aclarar el germen a corto plazo, pudiendo erradicarlo hasta en el 10 % de los casos. Tiene acción bactericida máxima a los 30-60 min de la ingesta y decae a las 4 horas.
El omeprazol y el lansoprazol poseen actividad antimicrobiana in vitro, pero su mecanismo de acción no está aclarado. La monoterapia con omeprazol logra aclarar, pero no erradicar la bacteria. El mayor efecto de los inhibidores de la bomba de protones consiste en mejorar la acción de los antibióticos, en especial de la amoxicilina.
Los antagonistas H2 no producen ni supresión ni erradicación del H. pylori, pero son utilizados junto a terapias erradicadoras para aliviar los síntomas ácido-dependientes.
Antimicrobianos
El H. pylori muestra una alta susceptibilidad in vitro a gran número de antimicrobianos, pero la eficacia in vivo de la mayoría de estos agentes es sorprendentemente baja.
La amoxicilina es estable en medio ácido. Tras la ingesta oral, alcanza su máxima concentración en la mucosa antral a los 30 min y mantiene su efecto durante 6 horas. El metronidazol y el tinidazol tienen alta actividad frente a H. pylori in vitro. Su acción no depende del pH gástrico y tienen una semivida de 8-12 horas. Entre los macrólidos destaca la claritromicina. Este agente bacteriostático, se absorbe bien, con mayor penetración y menores efectos secundarios que la eritromicina. El H. pylori es muy sensible in vitro a la acción de las tetraciclinas y no se han descrito resistencias; sin embargo, su actuación in vivo aún es objeto de estudio.
Pautas de tratamiento Actual. Pauta más simple y con menos efectos secundarios:
Omeprazol + dos antibióticos (claritromicina y amoxicilina) durante 2 semanas, con los que se han logrado tasas de erradicación entre el 90 y el 96 %. Se está estudiando la posibilidad de tratamientos de una semana para facilitar el cumplimiento del paciente.
Bibliografía
1- Flores J. Farmacología Humana.2004, Masson.
2- Goodman y Gilman. Las Bases Farmacológicas de la terapéutica, Oncena Edición,
2006.
3- Boer WA,TytgatGNJ.Regular review,treatment of helicobacter pylori
infection,BMJ 2000;320:31-4.
4- Gastrointestinal Endoscopy .April 2005.Vol 61.Number 4.
5- Guias de referencia rápida de ERGE Guias clínicas de Norteamerica 2004.
6- Infeccion Helicbacter Pylori Guia de manejo en atención primaria 2005 Cuba.
7- Tratamiento de las enfermedades gastroenterológicas Asociación Española de
Gastroenterologia. Sección ll :Estómago.
8- Guía para
9- Manejo del paciente con dispepsia Guia de Práctica Clinica Rev Soc Española de
Medicina de Familia y Comunitaria y Centro Cochrane Iberoamericano 2005
1- Dr. Marco J. Albert Cabrera.
Máster en Ciencias. Especialista de Primer y Segundo Grados en Medicina Interna.
Profesor Auxiliar del ISCM- Habana.
2- Dra. Lina Martínez Acosta.
Especialista de 1er Grado en Medicina General Integral. Profesor Instructor del
ISCMH.
3- Dr. Isaac Medina González.
Especialista de 1er Grado en Medicina General Integral. Profesor Asistente del
ISCMH.
4- Lic. E. Arelys Reyes Expósito.
Licenciada en Ciencias Farmacéuticas. Profesor Instructor del ISCMH.