Miastenia Gravis en edad pediatrica.
Liubka Maria Pérez Mederos*, María Ofelia Hernández Oliver*, Cecilio González Benavides**, José Manuel González Santos***, José Antonio Jiménez González****.
Resumen
Introducción. La miastenia grave es una enfermedad autoinmune que se caracteriza por presentar debilidad muscular fluctuante y fatiga de distintos grupos musculares secundaria a una alteración de la trasmisión sináptica causada por la destrucción y bloqueo de los receptores de acetilcolina en la unión neuromuscular. El daño es causado por la presencia de receptores contra la acetilcolina, los que confirman el diagnóstico
Objetivo: Revisar los casos de miastenia gravis que se han diagnosticado en el Hospital Infantil “José Luis Miranda” de Villa Clara en los últimos 10 años.
Tipo de estudio: retrospectivo.
Métodos: Se realizó una revisión de los 5 casos de miastenia gravis diagnosticados en el Hospital Infantil “José Luis Miranda” de Villa Clara, encontrándose que si bien son trastornos poco frecuentes en pediatría, su diagnóstico precoz es fundamental para controlar los síntomas y retardar el avance de la enfermedad, pues las crisis pueden poner en peligro la vida de los pacientes.
Resultados: Nuestra serie incluye 5 pacientes con miastenia. Tres de ellas de debut generalizadas y dos de forma ocular. El diagnóstico se realizó en edades muy variables desde los 4 hasta los 16 años. Tres niños presentaron hiperplasia tímica, siendo intervenidos quirúrgicamente dos de ellos, después de los 9 años, pero ambos requirieron continuar tratamiento inmunosupresor, teniendo menor éxito la cirugía del paciente con la miastenia ocular, que era el más joven de los dos. Consideramos que la timectomía está indicada en aquellos niños con miastenia generalizada inmunológica, sin respuesta a los esteroides o a la Gammaglobulina y evitando realizarla tempranamente por el riesgo de inmunodeficiencia.
Introducción
La miastenia grave es una enfermedad autoinmune que se caracteriza por presentar debilidad muscular fluctuante y fatiga de distintos grupos musculares 1, 2,3. La miastenia grave afecta de 4 a 10 de cada 100.00 habitantes, individuos de todas las edades, con una predilección por mujeres entre los 20 y 40 años. La enfermedad puede aparecer desde el nacimiento hasta edad avanzada. Sin embargo, es más común que se presente en mujeres en edad reproductiva y en hombres de mediana edad. Si una mujer embarazada padece miastenia grave, sus anticuerpos pueden pasar al feto causando una miastenia neonatal. El bebé presenta debilidad muscular que irá desapareciendo conforme se vayan eliminando los anticuerpos que recibió de la madre. En ocasiones, niños nacidos de madres no miasténicas presentan síntomas debido a defectos genéticos que afectan la transmisión neuromuscular. Esta patología se conoce como miastenia congénita 4. Se llama miastenia juvenil a aquella que se manifiesta antes de los 15 años de edad 5 . Aproximadamente entre un 10-20% de los pacientes miasténicos son niños, sin diferencias por sexo hasta después de los 10 años, en que es mayor en las niñas6,7. Alrededor del 4% de todos los caso de miastenia grave comienza antes de los 10 años y un 24%, antes de los 20 años7.
Los músculos oculares, faciales y bulbares son los más frecuentemente afectados por la enfermedad. Esta predilección por ciertos grupos musculares se ha atribuido a varios factores, uno de los cuales es la diferencia de temperatura entre estos músculos. Los pacientes con miastenia grave manifiestan empeoramiento de la debilidad muscular con infecciones intercurrentes, fiebre, agotamiento físico o emocional. La infección respiratoria (bacteriana o vírica) es la causa más frecuente de provocación. La debilidad muscular puede mejorar con el frío y es la base de uno de los métodos de diagnóstico clínico. Ciertos medicamentos como los antibióticos aminoglucósidos, tetraciclinas, antiarrítmicos y betabloqueantes pueden empeorar la función muscular en pacientes con miastenia grave. La debilidad muscular puede precipitarse de forma aguda con compromiso muscular generalizado pero afectando especialmente a la musculatura bulbar y la función respiratoria. La crisis miasténica se caracteriza por influencia respiratoria que requiere asistencia respiratoria mecánica, y ocurre en el 15-20% de los pacientes con miastenia grave. La presencia de anticuerpos contra receptores de acetilcolina en un paciente con manifestaciones clínicas compatibles con la miastenia grave confirma el diagnóstico. La miastenia se caracteriza clínicamente por debilidad y fatigabilidad muscular. Diferentes afecciones y mecanismos fisiopatológicos en la infancia pueden explicar este síndrome:
Miastenia Grave: dada por la aparición de autoanticuerpos contra receptores de acetilcolina en las membranas postsinápticas de las uniones neuromusculares, lo que altera la transmisión del impulso y consecuentemente la acción muscular. Este proceso autoinmune podría generarse en las células mioides del timo. La debilidad que mejora con el reposo y se agrava con el esfuerzo prolongado, afecta músculos inervados por pares craneales, principalmente ptosis palpebral, voz nasal o dificultades de la deglución o de la respiración. Puede haber compromiso también de músculos proximales de los miembros 3.
Miastenia Neonatal Transitoria: ocurre en el 10 al 20% de recién nacidos de madres miasténicas7 y desaparece antes de las 6 semanas de edad aunque puede durar hasta tres meses 7,8.
Miastenias Congénitas: autoinmunes, aparecen en los 2 primeros años de edad, debidas a defectos de la acetilcolina, de su receptor o de la colinesterasa (recesivos) o por canal iónico lento en el receptor (dominante) 8.
Bloqueos Neuromusculares: en relación a toxinas o drogas 8.
Síndrome de Lambert-Eaton: por bloqueo presináptico autoinmune, excepcional en el niño 8.
El diagnóstico se debe basar en las características clínicas, lo que se confirma con la respuesta a los fármacos anticolinesterásicos ( tensilón y neostigmina) apoyados por las pruebas electrofisiológicas, anticuerpos contra los receptores de acetilcolina y estudios imagenológicos (radiografía de tórax y tomografía axial computarizada de mediastino).
El tratamiento de esta entidad es controvertido y debe ser individualizado, ya que no existe un régimen terapéutico uniforme para todos los pacientes. Entre los tratamientos disponibles se destacan los fármacos anticolinesterásicos, los corticosteroides, la plasmaféresis, la inmunoglobulina, los inmunosupresores y la timectomía.
El propósito de este trabajo es analizar las causas y el manejo médico y quirúrgico en los pacientes con Miastenia en edades pediátricas.
Materiales y métodos
Se realiza el estudio retrospectivo de los casos diagnosticados como miastenia en el Servicio de Neurología del Hospital Infantil “ José Luis Miranda” desde 1997 hasta el 2007, utilizando los datos de los pacientes que admitimos en el mismo y seguimos tratando por consulta médica. Las principales pruebas diagnosticas fueron; el Test de Jolly realizado con estimulación repetitivo de 2 a 3 Hz., del nervio ulnar con registro en el músculo abductor del quinto dedo. Se consideró positiva, cuando el 4 potencial se reducía en un 10% o más. La prueba de Tensilón realizada en el hospital e inyectando 0,02 mg/K I.V. se juzgó por dos observadores y se aplicó solo a un caso, resultando negativa. El tiempo de seguimiento fue de 1 a 8 años.
Resultados
Se diagnosticaron con miastenia 5 casos, tres varones y dos hembras. En los pacientes que se estudiaron, los niveles de inmunoglobulinas, el factor reumatoide, la CPK y la hormona tiroidea, fueron normales. No se determinaron los anticuerpos contra receptores de acetilcolina. En los casos uno, tres y cuatro se observó una imagen retroesternal en forma de vela, procediéndose a realizar Tomografia Axial Computarizada (TAC) de mediastino e interviniéndose quirúrgicamente dos de los casos y permaneciendo pendiente de próximo tratamiento quirúrgico el tercero. No se documentó ninguna complicación postimectomía. Los hallazgos patológicos del timo fueron: hiperplasia folicular ambos casos. Las manifestaciones asociadas a esta enfermedad Cushing medicamentoso (3 casos) y sepsis oral (un caso).
Discusión
Miastenia es un trastorno con poca incidencia en las edades pediátricas. Se diagnostican en nuestra provincia aproximadamente un caso cada dos años. El diagnóstico clínico es fundamental pero no debe prescindirse de las pruebas de Jolly y Tensilón, a pesar de sus limitaciones principalmente en miastenia ocular. Más importante aún es la determinación de anticuerpos contra receptores de acetilcolina (no se practica en Cuba). Esta prueba es específica de M.G. aunque es positiva solo en el 85 % de los pacientes 3. No encontramos pacientes portadores de miastenias congénitas, todos presentaban formas autoinmunes. En todos los casos los padres se percatan de los síntomas después de los tres años sin diferencia de sexo. Generalmente la M G ocurre más en mujeres de 3:2 1 y frecuentemente en mayores de un año. En nuestro estudio fue más frecuente en varones que en féminas, lo que debe estar relacionado con que tres casos se iniciaron antes de los 10 años, período en que la incidencia de miastenia grave es igual en ambos sexos. Tres pacientes debutaron como forma generalizada (una ligera y dos moderadas) y dos como forma ocular, una de las que se generalizó posteriormente al cabo de los dos años. Las miastenia grave empiezan como oculares puras en el 40 % y terminan generalizándose en un 84% de los casos 9. Las principales manifestaciones clínicas del debut de estos pacientes fueron: Ptosis palpebral (3 casos), paresia de músculos de la deglución (3 casos), diplejia facial ( 2 casos), voz nasal (un caso) y debilidad generalizada ( un caso). Un paciente debutó con miastenia generalizada ligera durante un episodio febril a los 4 años.
Dos niños fueron timectomizados, ambos presentaban hiperplasia tímica uno en el curso de una miastenia generalizada y otro con una forma ocular, donde se sabe que puede haber beneficios pero también renuencia por parte de los neurólogos a indicar la timectomía 5. Las cirugías se realizaron a los 9 y 13 años, respectivamente ya que hacerla tempranamente conlleva cierto riesgo de inmunodeficiencia 5. El paciente con la miastenia ocular, luego de timectomizado hizo una recaída y ahora lleva tratamiento con Azathioprina; la otra paciente, una adolescente de trece años obtuvo un beneficio parcial y continúa su tratamiento con piridostigmina y azathioprina. Ambos presentaron recaídas 1 a 2 años después de operados sin lograrse disminuir las dosis de inmunosupresores por un tiempo prolongado.
A todos los pacientes se les realizó Rx de Tórax y TAC de mediastino, demostrando la presencia de aumento del tamaño del timo en cuatro de los cinco pacientes. No es posible distinguir radiológicamente a los pacientes con timoma o hiperplasia tímica. Por tanto, estos enfermos deben someterse a la cirugía ya que el timoma puede invadir estructuras adyacentes en el mediastino. No se encontraron timomas entre los hallazgo patológicos. Muchos estudios asocian a un buen pronóstico el 70 a 80 % de los casos con hiperplasia folicular tímica 2.
La timectomía es más eficaz en adultos jóvenes (<40 años) con miastenia grave generalizada, pero también se benefician de ella otros pacientes. En pacientes con miastenia grave ocular los beneficios de la timectomía no son tan obvios, y existe una demora de seis meses a varios años en la observación de los beneficios de ésta. En general, un 85% de los pacientes mejoran con la timectomía; un 35% entran en remisión, sin necesitar tratamiento farmacológico y un 50% reducen los requerimientos de medicación 4.
El tratamiento de la miastenia gravis 6 se aborda desde dos perspectivas, fármacos anticolinesterásicos para el control de los síntomas e inmunosupresores como tratamiento de la enfermedad6,10.La timectomía mejora la clínica en algunos pacientes. El tratamiento en situaciones de emergencia como la crisis miasténica incluye el tratamiento de la función respiratoria con ventilación asistida si la capacidad vital disminuye por debajo de 15 mg/kg. Una vez que se ha intubado al paciente y estabilizado la función respiratoria, se intenta aclarar rápidamente los autoanticuerpos circulantes, para lo que se usa plasmaféresis o gammaglobulina intravenosa 10. Generalmente se comienza el tratamiento con plasmaféresis o corticosteroides endovenosos (1 mg/kg/día). Los pacientes comienzan a mejorar después del tercer día. Las infecciones respiratorias son una de las causas que frecuentemente desencadenan una crisis miasténica 4.
En algunos casos, es difícil separar una respuesta terapéutica de la historia natural de la enfermedad, ya que un 22% de los pacientes no tratados experimentan una mejoría espontánea. No existe un régimen terapéutico uniforme para todos los pacientes, de manera que el tratamiento debe ser individualizado. El tratamiento ideal debería ser eficaz, tener efectos secundarios mínimos, ser de fácil administración y de bajo costo 4.
En más del 80% de los casos las crisis miasténicas fueron desencadenadas por infecciones virales intercurrentes, estados de tensión o la administración inadecuada del tratamiento. También podrían ocurrir asociadas a ciertos antibióticos, anticonvulsivantes y otros fármacos. En éstas situaciones, así como para la preparación óptima de un paciente para timectomía, estaría indicada la plasmaféresis. Manifestaciones asociadas como facies de Cushing y sepsis oral posiblemente se relaciones a efectos medicamentosos. No se encontraron otros padecimientos autoinmunes asociados, como se describe en adultos 4.
En conclusión, consideramos que ante un cuadro de debilidad muscular con progresión de la parálisis tras esfuerzos musculares, o sea fatigabilidad, debe sospecharse un trastorno miasténico, el cual debe confirmarse con la respuesta a los fármacos anticolinesterásicos. El diagnóstico en la infancia debe excluir miopatías, lesiones de nervios craneales compresivas o congénitas (síndrome de Moebius VII y o Vl bilaterales) y establecer si se trata de una Miastenia Congénita (no inmumológica) o de una Miastenia Gravis (inmunológica), ya que únicamente en ésta última se justifican los tratamientos inmunosupresores y eventualmente la timectomía. Por lo tanto es fundamental un estudio que incluya los antecedentes familiares, la edad de inicio, la prueba de Jolly y la determinación de anticuerpos contra los receptores de acetilcolina. El tratamiento con bloqueadores de las colinesterasas puede ser de utilidad, pero no debe olvidarse el carácter puramente sintomático del mismo y los riesgos de su abuso 11. Opinamos que la timectomía está indicada en aquellos niños con Miastenia generalizada inmunológica sin respuesta a los esteroides o a la Gammagiobulina evitando realizarla tempranamente por el riesgo de inmunodeficiencia 9. Consideramos que la prevalencia de miastenia gravis en edad pediátrica en nuestra provincia se encuentra por debajo de las referencias bibliográficas analizadas.
Referencias bibliográficas
1. Andrews PI. Autoinmune myasthenia gravis en childhood. Seminars in Neurology. 2004; 24:101-10.
2. Ropper AH; Brown RH. The muscular distrophies. En: Ropper AH, Brown RH. Adams and Victor´s Principles of Neurology. 8va ed. New York. Editorial McGraw – Hell;Interamericana; 2005. p. 1213-1229.
3. Roca R et al. Miastenia Grave. En: Roca R et al. Temas de Medicina Interna. 4ta Edición. La Habana. Editorial Ciencias Médicas; 2002 .p. 511-520.
4. Suárez GA. Miastenia gravis: Diagnóstico y Tratamiento. Mayo Clinic. 2000; 9 (1-2).
5. Kosakova A; Brian R. Miastenia en niños. Acta pediátr. Costarric. 1999; 13 (3).
6. Senbil N; Kuse G; Degerliyurt A. Serological follow-up in juvenile myasthenia: Clinical and acetylcholine receptor antibody status of patients followed for at least 2 years. Neuromuscul Disord. 2005; 15:355-7.
7. Cruz M et al. Miastenia Gravis. En: Cruz M et al. Tratado de Pediatria. 7ma ed. vol 1. La Habana. Editorial Ciencias Médicas; 2006. p. 1998-9.
8. De la Calle T et al. Miastenia gravis juvenil. Una enfermedad olvidada por los pediatras. An Pediatr (Barc) 2007; 66: 422 – 423.
9. Rodríguez D. Maladies de la jonction neuromusculaire. En: Arthuis M et al. Neurologie Pediatrique. Paris. Ed. Flammarion Medecine Sciences. 1998. 858-63.
10. Juel VC. Myasthenia gravis: Management of myasthenic crisis and perioperative care. Seminars in Neurology. 2004; 24:75-80.
11. Richman DP, Agius MA. Treatment of autoimmune myasthenia gravis. Neurology. 2003; 61:1652-61.
Tabla 1: Características de los pacientes con miastenia grave.
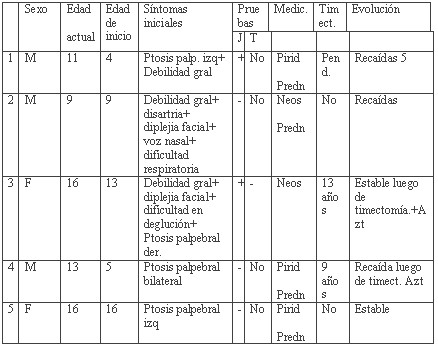
(J) Prueba de Jolly (T) Prueba de Tensilon (Pend) Pendiente
(Pirid) Piridostigmina (Neos) Neostigmina (Predn) Prendnisona (Azt) Azathioprina (-) Negativa (+) Positiva (M) Masculino (F) Femenino
Autores:
Liubka Maria Pérez Mederos* , María Ofelia Hernández Oliver* ,Cecilio González Benavides** ; José Manuel González Santos***, José Antonio Jiménez González****
* Especialista de 1er Grado de Neurología.
** Especialista de 1er Grado de Angiología y Cirugía Vascular.
*** Master en Atención Integral al niño.
**** Especialista de 1er Grado de Pediatría.
Hospital Pediátrico Universitario “José Luis Miranda”. Villa Clara. Cuba.