CLASIFICACIÓN (OMS)
Citopenias refractarias con displasia de unilinaje (CRDU)
Anemia refractaria
Neutropenia refractaria
Trombocitopenia refractaria
Sangre periférica: citopenia o bicitopenia, sin ó <1% de blastos.
Médula ósea: displasia (> 10% de las células) blastos < 5% y sideroblastos en anillo <15%.
Anemia refractaria con sideroblastos en anillo (ARSA)
Sangre periférica: anemia, sin blastos.
Médula ósea: sideroblastos en anillo > 15%, solo displasia eritroide y blastos < 5%.
Citopenia refractaria con displasia multilinaje (CRDM)
Sangre periférica: citopenia (s), sin ó <1% de blastos, sin cuerpos de Auer, monocitos < 1 x 109
Médula ósea: displasia < de dos líneas mieloides, blastos < 5%, sin cuerpos de Auer, sideroblastos en anillo < ó >15%.
Anemia refractaria con excesos de blastos tipo 1 (AREB-1)
Sangre periférica: citopenia(s), sin o < 1% de blastos, sin cuerpos de Auer, monocitos <1 x109
Médula ósea: displasia única o múltiple, blastos 5-9%, sin cuerpos de Auer.
Anemia refractaria con excesos de blastos tipo 2 (AREB-2)
Sangre periférica: citopenia(s), blastos 5-19%, cuerpos de Auer, monocitos 1 x 109.
Médula ósea: displasia única o múltiple, blastos de 10-19% y cuerpos de Auer.
Síndrome mielodisplásico inclasificable (SMD-in)
Sangre periférica: citopenias, blastos < 1%
Médula ósea: displasia en <10% de las células en una o más líneas mieloides, anormalidades citogenéticas, blastos <5%.
Síndrome mielodisplásico (SMD) asociado con delección asilada del cromosoma 5; del (5q)
Sangre periférica: anemia, plaquetas normales o aumentadas, sin ó <1% blastos.
Médula ósea: displasia megacariocítica, displasia eritroide; del (5q), sin cuerpos de Auer.
Enfermedad mielodisplásico/mieloproliferativo
Leucemia mielomonocítica crónica
Leucemia mieloide crónica atípica
Leucemia mielomonocítica juvenil
Enfermedad síndrome mielodisplásico (SMD)/SMC inclasificable
Esta entidad se define según la OMS, como proliferaciones clonales de la hematopoyesis con rasgos clínicos y biológicos comunes a ambos tipos de entidades. Como rasgo característico, la médula ósea es hipercelular, con hiperplasia de una o más series hematopoyéticas, las cuales son morfológica y funcionalmente displásicas. A diferencia del resto de los síndromes mielodisplásicos (SMD), esta enti
dad se traduce en un aumento de células en sangre periférica, y como ocurre en los síndromes mieloproliferativos crónicos suelen cursar con visceromegalias. Al hablar de síndrome mielodisplásico (SMD)/SMC estamos haciendo referencia a criterios clínicos y biológicos de mielodisplasia y proliferación, de allí que las alteraciones citogenéticas y moleculares poseen valor para establecer diagnóstico, pronóstico y terapéutica.
Sistemas pronósticos del síndrome mielodisplásico (SMD)
El sistema pronóstico usado más ampliamente para estratificar los pacientes con síndrome mielodisplásico (SMD) es el IPSS (International Prognostic Scoring System), aceptado en la práctica y ensayos clínicos. El IPSS incorpora tres factores: el porcentaje de blastos en la MO, el cariotipo y el número de citopenias periféricas. Usando estos tres factores se ha calculado un score que estratifica los pacientes en grupos de riesgo (bajo, intermedio-1, intermedio -2 y alto riesgo), lo cual lleva implícito en sí, el promedio de sobrevida (años), porcentaje de progresión a leucemia mieloide aguda (LMA) y el tratamiento. Aunado a estos factores también es menester tener presente otros factores de riesgo como lo sería; el performance status (calidad de vida), edad, y si es un síndrome mielodisplásico (SMD) primario o secundario. (Tabla 1)
Tabla 1. IPSS (International Prognostic Scoring System)
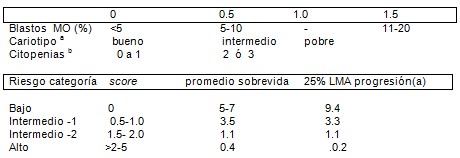
a Citogenética. Bueno: normal, -Y, del (5q), del (20q). Pobre: >3 anormalidades, cromosoma 7 anormal. Intermedio: todas las otras.
b Citopenias. Neutrófilos < 1800mm3, plaquetas < 100.000 mm3, Hb <10g/dl.
Otros sistemas pronósticos conocidos, que también son utilizados son el WHO, que incorpora como variables: el porcentaje de blastos y el número de líneas celulares involucradas y el WPSS que toma como único factor pronóstico los requerimientos transfusionales.
DIAGNÓSTICO
El diagnóstico del síndrome mielodisplásico (SMD) es citomorfológico con evidencia clínica de hematopoyesis ineficaz, es decir, los pacientes pueden cursar con citopenia, bicitopenia y/o pancitopenia. Es muy importante el diagnóstico diferencial con otras patologías que puedan inducir cambios displásicos, tales como: déficit de ácido fólico y vitamina B12, infecciones (VIH), agentes antineoplásicos (antagonistas del ácido fólico, agentes alquilantes, citocinas hematopoyéticas), exposición a agentes químicos (arsénico y metales pesados) y físicos (radioterapia) y otras enfermedades (hemoglobinuria paroxística nocturna, anemia diseritropoyética congénita, hepatopatías, hipotiroidismo e insuficiencia renal). De igual modo no es fácil diferenciar un síndrome mielodisplásico (SMD) hipoplásico de una aplasia medular; donde sólo las alteraciones citogenéticas típicas del síndrome mielodisplásico (SMD) hacen posible el diagnóstico diferencial.
Las citopenias observadas en el hemograma pueden orientar hacia el grado de apoptosis que sufre cada línea celular y su respectiva relación con las anormalidades morfológicas detectadas, así, en la práctica se considera que una alteración morfológica tiene verdadero valor diagnóstico y pronóstico si se traduce en una disminución o una disfunción de las células en sangre periférica. Para el grupo español de síndrome mielodisplásico (SMD), considera riesgo de mielodisplasia maligna la presencia de micromegacariocitos y pseudo Pelger Hüet. A continuación se describen los criterios morfológicos de dishematopoyesis tanto en sangre periférica como médula ósea para su respectivo diagnóstico.
Hallazgos morfológicos
Sangre periférica
Serie roja: anisocitosis, macrocitosis oval, redonda, poiquilocitosis, precursores nucleados con diseritropoyesis, hemoglobinización defectuosa y cambios megaloblásticos) y punteado basófilo.
Serie blanca: neutropenia, raramente neutrofilia, monocitosis, anomalía de Pelger Hüet, cuerpos de Döle, neutrófilos hipo o hipergranulares, neutrófilos hipersegmentados, agrupamiento cromatínico de leucocitos, basofilia citoplasmática y monocitos anormales.
Serie plaquetaria: trombocitopenia, rara vez trombocitosis (síndrome 5q), plaquetas grandes, agranulares o con gránulos gigantes y micromegacariocitos.