Las pruebas complementarias básicas: laboratorio, electrocardiograma y radiografía de tórax son útiles para descartar otros diagnósticos y valorar la gravedad del proceso.
1.- ECG. En el que podemos encontrar:
• Inversión de la onda T en derivaciones precordiales derechas.
• Taquicardia sinusal.
• Bloqueo de rama derecha.
• Arritmias supraventriculares.
• Trastornos de la conducción.
• Clásico patrón S1 Q3 T3 que es raro e indicativo de hipertensión pulmonar.
2.- Pruebas de laboratorio:
• Leucocitosis moderada con desviación a la izquierda.
• Aumento de productos de degradación del fibrinógeno.
• Aumento del dimero-D en plasma.
• Aumento de la LDH.
• Gasometría arterial: hipoxemia con hipocapnia y alcalosis respiratoria (30% de los casos la PO2 es normal). Aumento de la diferencia alveolo-arterial de O2.
El dímero-D se presenta en sangre tras la existencia de fibrinolisis, sirve como marcador de la presencia de trombos endovasculares.
3.- Radiografía de tórax.
Lo más frecuente en la embolia pulmonar es una radiografía de tórax normal. Las alteraciones radiológicas en el embolismo pulmonar se clasifican en:
• Embolismo sin infarto
o Signo de Westermark: son áreas de mayor claridad pulmonar que se deben a la oligohemia distal al vaso ocluido.
o Signo de Fleischer: es una dilatación de un segmento de la arteria pulmonar en el lugar dónde se enclava el émbolo con terminación brusca del vaso “signo de la salchicha” por vasoconstricción distal.
o Pérdida del volumen del pulmón con elevación del diafragma.
o Atelectasias laminares que aparecen en el 50% de los casos.
• Embolismo con infarto:
o Consolidación multifocal de predominio inferior, es visible entre las 12-24 horas de episodio embólico.
o Joroba de Hampton: opacidad triangular de base pleural y vértice hacia el hilio, es poco frecuente.
o Embolismo séptico: presenta muchas opacidades redondeadas o en cuña, periféricas y mal definidas.
o Embolismo graso: son infiltrados alveolares difusos y bilaterales similar a un edema agudo de pulmón que aparecen entre las 12-72 horas tras el traumatismo.
4.- Pruebas de confirmación.
• Gammagrafía pulmonar de perfusión:
o Tiene un gran valor en el diagnóstico de la embolia pulmonar
o Hasta ahora era la primera exploración no invasiva que debía hacerse ante la sospecha de Tromboembolismo pulmonar
o Inconvenientes: no está disponible en muchos centros y necesita el traslado del enfermo, no es diagnóstica en un 38% de los casos
o Una gammagrafía de perfusión normal, excluye Tromboembolismo pulmonar clínicamente significativo
o En caso de que sea anormal es necesario completar el estudio con una gammagrafía de ventilación Xe133
o Ventajas: es un método no invasivo, rápido, asequible, sencillo de realizar, con alta sensibilidad y útil para el diagnóstico de Tromboembolismo pulmonar
• TAC Helicoidal de tórax
o Ventajas: Elevada sensibilidad y especificidad para detectar trombos en las arterias centrales y segmentarias, no tiene riesgos.
o Inconvenientes: no es capaz de diagnosticar Tromboembolismo pulmonar periféricos y no está disponible en todos los hospitales.
o Puede ser que con el tiempo vaya desplazando a la gammagrafía.
Las imágenes se obtienen por gamma cámara en 6-8 proyecciones. La imagen normal es una distribución homogénea de la actividad radioactiva en todas la proyecciones, cuando hay una obstrucción de un vaso, no hay proyección distal de las micro partículas, lo que provoca una ausencia de radioactividad en todo el territorio prefundido por el mismo como se puede apreciar en ésta gammagrafía.
• Arteriografía
o Sensibilidad y especificidad del 99%.
o Es la prueba definitiva y de referencia.
o Es una técnica cruenta, con morbimortalidad, precisa de infraestructura compleja no siempre disponible.
o Se indica en los casos poco claros, en los que se necesita diagnóstico de certeza y en situaciones de extrema urgencia.
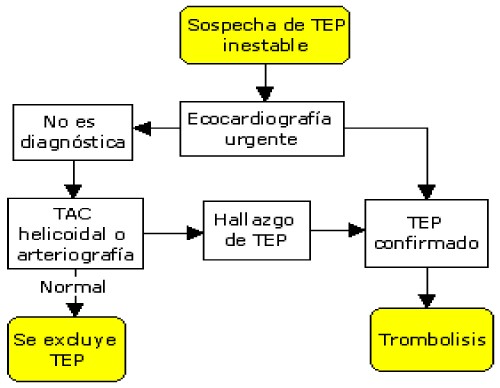
• Eco cardiografía
o No tiene riesgos y se puede hacer en la cabecera del enfermo.
o Exploración inicial de elección en Tromboembolismo pulmonar inestables.
o Inconvenientes: en Tromboembolismo pulmonar menores su sensibilidad es muy baja.
Tromboembolismo pulmonar inestables se hace Eco cardiografía aunque si hay signos de Tromboembolismo pulmonar y el enfermo está muy grave se puede hacer el tratamiento trombolítico sin hacer otras exploraciones.
¿Para qué sirve el dimero-D en el diagnóstico del Tromboembolismo pulmonar?:
• El dímero D es muy poco específico para diagnosticar el Tromboembolismo pulmonar porque también se puede elevar en otras enfermedades como son: IAM, ACVA, neoplasias, infecciones pulmonares, cirugía, hiperbilirrubinemia, traumatismos, edad avanzada, embarazo, hipertensión, raza negra y enfermedades inflamatorias.
• El dímero D tiene una gran sensibilidad y un alto valor predictivo negativo (tiene un gran valor para excluir el diagnóstico, aunque nunca de forma aislada, siempre debemos asociarlo a la sospecha clínica). Así si el valor del dímero-D es < 500 ng/ml y la sospecha clínica es baja nos permitiría excluir el diagnóstico de Tromboembolismo pulmonar y no sería necesario realizar otras pruebas complementarias.
• El dímero-D no se acepta aisladamente para excluir el Tromboembolismo pulmonar, siempre hay que relacionarlo con la sospecha clínica y otras pruebas diagnósticas.
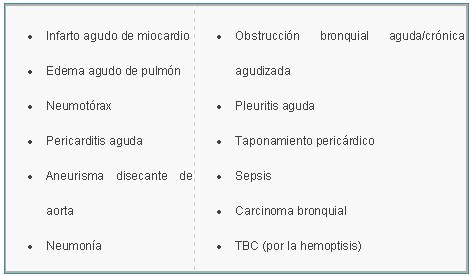
Debemos hacer un diagnóstico diferencial de Tromboembolismo pulmonar con:
TRATAMIENTO
El objetivo principal del tratamiento del embolismo pulmonar es evitar la extensión y recidiva del proceso tromboembólico, así como reducir las consecuencias vasculares y hemodinámicas a largo plazo. El empleo de anticoagulantes junto a las medidas de soporte (reposo, oxigenoterapia, analgesia, control hemodinámico…) constituye la base del tratamiento del Tromboembolismo pulmonar . La rapidez de instauración del tratamiento es importante, sobre todo para evitar Tromboembolismo pulmonar de repetición, que son la causa fundamental de muerte en esta enfermedad. El 90% de las muertes por Tromboembolismo pulmonar se establecen en un periodo de 1-2 horas, antes de establecer el diagnóstico y el tratamiento.
Cuando hay una alta sospecha de Tromboembolismo pulmonar o está confirmado el diagnóstico, el tratamiento se comienza habitualmente con heparina no fraccionada i.v. a continuación se introducen anticoagulantes orales, superponiendo ambos tratamientos durante 4-5 días. Hay estudios recientes que demuestran que la tinzaparina subcutánea tiene la misma seguridad y eficacia que la heparina no fraccionada.
Medidas generales:
1. Toma de constantes (TA, frecuencia cardiaca y respiratoria, temperatura )
2. Canalizar una vía.
3. EKG y RX.
4. Oxigeno con Ventimask al 50%.
5. Analgesia: bolo de cloruro mórfico 10 mg i.v. que se puede repetir cada 4-6 horas (Se prepara diluyendo 1 ampolla en 9ml de suero fisiológico, razón de 2 ml/ minuto).
6. Tratamiento del shock obstructivo.
Medidas específicas
1. Heparina sódica I.V.: La heparina sódica no fraccionada intravenosa es la utilizada clásicamente en el tratamiento del Tromboembolismo pulmonar. Se recomienda en perfusión continua porque la intermitente (cada 4 horas) tiene mayor tendencia al sangrado y a la recurrencia del Tromboembolismo pulmonar.
Ante la sospecha de Tromboembolismo pulmonar el tratamiento con heparina debe iniciarse lo antes posible, si no hay contraindicación. Se da un bolo i.v de (5.000-10.000 U.I) seguido de perfusión continua a 15-25 U/KG de peso y hora, sin sobrepasar la dosis de 1,600 UI/H. Debemos hacer controles de coagulación midiendo el tiempo de tromboplastina parcial activada (TTPA), considerando el rango terapéutico cuando se encuentra 1,5-2,5 veces el valor basal de control.
La duración del tratamiento con heparina sódica es de 5-10 días pasando luego a anticoagulantes orales durante 3-6 meses, ambos tratamientos se deben superponer durante 4-5-días.
2. Heparinas de bajo peso molecular. Se están introduciendo como una nueva alternativa en el tratamiento del Tromboembolismo pulmonar. Su seguridad y eficacia están bien establecidas en el tratamiento de la trombosis venosa profunda con resultados iguales o mejores que la heparina fraccionada. Existen estudios que apoyan el inicio del tratamiento con heparinas de bajo peso molecular subcutáneas ajustadas al peso en pacientes con Tromboembolismo pulmonar hemodinámicamente estable. Este tratamiento comienza a ser la práctica habitual en algunos hospitales.
Recientemente se ha demostrado que la tinzaparina subcutánea es tan segura y eficaz como la heparina no fraccionada en casos de Tromboembolismo pulmonar, con similares tasas de recurrencia, complicaciones y mortalidad. Las ventajas de las Heparinas de bajo peso molecular sobre las heparinas no fraccionadas es que tienen una vida media más larga, no requieren control de TTPA, provocan menos hemorragias y la relación dosis respuesta es más predecible.
3. Anticoagulantes orales. El tratamiento con anticoagulantes orales debe iniciarse lo más pronto posible, si puede ser antes del 3º día de iniciado el tratamiento con heparina. En la primera semana debemos hacer controles todos los días, ajustando la dosis según el INR, para que la anticoagulación sea optima el INR debe estar entre 2-3. La anticoagulación se prolongará en función de la aparición de recurrencias, la identificación de factores de riesgo y la etiología:
• Primer episodio se anticoagula durante 3 meses.
• Si factores de riesgo tratables se anticoagula 1mes.
• Tromboembolismo pulmonar idiopático o déficit de proteína C, anticoagulación 6 meses o más.
• Primera recurrencia, 1 año de tratamiento.
• Recurrencias sucesivas, anticoagulación de por vida.