Algunos factores de riesgo en los trastornos temporomandibulares. Estudio de casos controles.2
Tabla 2. Pacientes según diagnóstico de trastornos temporomandibulares y antecedente de enfermedades osteoarticulares. X2 = 6,04, P = 0,01
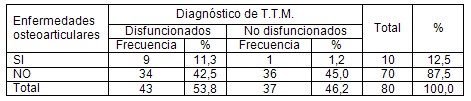
En 38 sujetos existía maloclusión; de ellos 22 (27.5 % del total) fueron diagnosticados como disfuncionados (tabla 3). En el grupo control 16 pacientes presentaron maloclusión. Estas diferencias no son estadísticamente significativas (X2 = 0.49 P = 0.48 OR = 1.38 IC = 0.52 – 3.66).
Tabla 3. Pacientes según diagnóstico de trastorno temporomandibular y maloclusión. X2 = 0,49 P = 0,48
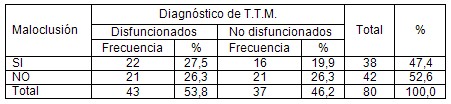
De los 43 sujetos disfuncionados en 21 (26.3 % del total) se recogió el antecedente de hábitos parafuncionales (bruxismo y bruxomanía) consistentes con el examen físico. En el grupo control se recogió en 17 sujetos (21.2 % del total). Estas diferencias tampoco son significativas (X2 = 0.07 P = 0.79 OR = 1.12 IC = 0.42 – 2.98). Estos resultados se presentan en la tabla 4.
Tabla 4. Pacientes según diagnóstico de trastorno temporomandibular y hábitos parafuncionales. X2 = 0,07, P = 0,79
DISCUSIÓN
Se ha planteado con mucha frecuencia la predilección de los trastornos temporomandibulares por el sexo femenino 7 y se ha encontrado que la gravedad de los síntomas es mayor en las mujeres. Estos elementos asociados a la edad de debut (generalmente después de la pubertad) han sugerido un posible vínculo entre la entidad y los estrógenos reportándose que estos pueden influir en el desarrollo, restitución y metabolismo de la ATM 8. En un modelo de laboratorio de dolor en la ATM, las mujeres saludables reportaron más dolor que los hombres saludables aunque no existieron diferencias significativas entre las mujeres que tomaban anticonceptivos orales y las que no. En las mujeres en edad reproductiva el dolor es mayor en el período peri menstrual y en las que no empleaban anticonceptivos, en el período periovulatorio. Las mujeres embarazadas reportan un alivio de sus síntomas durante este tiempo. Estos hallazgos sugieren que las hormonas ováricas puede que modulen el dolor en las mujeres con trastornos temporomandibulares aunque la relación estrógenos – disfunción no es tan simple 9. En nuestro estudio no encontramos diferencias significativas en la muestra analizada. Puede guardar relación con el hecho de que los pacientes no habían acudido a consulta por síntomas de trastornos temporomandibulares si no que se investigó activamente la entidad en los sujetos estudiados. Se ha reportado que no existen diferencias en el sexo en estudios poblacionales aunque la relación mujeres-hombres en busca de ayuda profesional es sustancialmente diferente (8:1) 3.
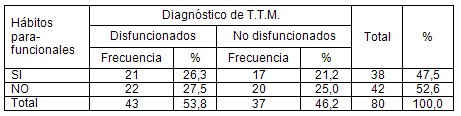
Los trastornos temporomandibulares son una causa de dolor crónico que guarda similitudes con muchas otras causas en que éste es el síntoma predominante 10 y se ha reportado que ocurre de forma muy variable en pacientes con artritis reumatoide. Sin embargo, un estudio bien diseñado no pudo demostrar que la prevalencia de disfunción de la ATM en este grupo de enfermos fuera mayor que en la población general 11. En nuestra investigación en los pacientes disfuncionados, el antecedente de enfermedades osteoarticulares fue significativamente mayor que en los pacientes del grupo control. Sin embargo, este resultado no es muy fuerte porque sólo se empleó la declaración del enfermo y no se realizaron investigaciones activas para demostrar la existencia o no de enfermedades del sistema osteoarticular en otro nivel.
Aunque se ha invocado la relación causal entre maloclusiones y trastornos temporomandibulares, los resultados en las investigaciones son inconsistentes y heterogéneos. Se ha encontrado relación significativa entre el número de dientes posteriores apiñados y los síntomas de disfunción, fundamentalmente el dolor 12. El resalte y sobrepase exagerados así como la mordida cruzada posterior mostraron tener una relación significativa con el riesgo incrementado de dolor (cefalea) en un grupo de niños y adolescentes. Sin embargo, los estudios de regresión logística demostraron que el resalte sólo era significativo cuando se asociaba a las otras dos variables mientras que el sobrepase y la mordida cruzada posterior se asociaban con un incremento del riesgo (más de 3:1). La asociación de dos o más factores incrementaba aún más el riesgo. Estos factores sin embargo, sólo explican la entidad en un grupo pequeño de los afectados. En nuestra investigación no encontramos una relación estadísticamente significativa entre el diagnóstico de maloclusión y la presencia de trastornos temporomandibulares.
Algunos estudios han sugerido que las parafunciones se asocian a los trastornos temporomandibulares. Investigaciones experimentales han confirmado que las parafunciones pueden incrementar el dolor y llevar a un diagnóstico temprano del cuadro en sujetos que por otra parte son sanos. Los hábitos parafuncionales, especialmente los que incrementan la tensión muscular y los estados emocionales son buenos predictores de los niveles de dolor facial 14. De acuerdo con los hallazgos en la literatura, el bruxismo en los niños y adolescentes puede estar relacionado con los trastornos musculares pero existe poca evidencia de su asociación con los trastornos articulares no dolorosos, el desplazamiento interno del disco y las patologías de la ATM. Los diferentes criterios de diagnóstico, tanto para los trastornos temporomandibulares como para el bruxismo pueden influenciar los resultados y hacer poco confiables las evidencias. Los estudios deben ser interpretados con cautela y la relación entre bruxismo y trastornos temporomandibulares sigue siendo controversial y oscura 15. En nuestra investigación no encontramos asociación estadísticamente significativa entre las disfunciones y las parafunciones.
CONCLUSIONES
Existió asociación significativa entre el antecedente por declaración de enfermedades osteoarticulares que afectaban otra articulación distinta de la ATM y el diagnóstico de trastornos temporomandibulares.
No encontramos relación significativa entre el sexo, las maloclusiones y los hábitos parafuncionales con la presencia de trastornos temporomandibulares.
BIBLIOGRAFÍA.
1. Wahl N. Orthodontics in 3 millennia. Chapter 13: The temporomandibular joint and orthognatic surgery. Am J Orthod Dentofacial Orthop 2007; 131: 263 – 67.
2. Miller JR, Mand L. Risk factors in the occurrence and prevention of temporomandibular joint and muscle disorders: lessons from 2 recent studies. Am J Orthod Dentofacial Orthop 2008; 134: 534 – 42.
3. Durhan J. Temporomandibular disorders (TMD): an overview. Oral Surgery 2008; 1: 60 – 68.
4. Huang GJ, Rue TC. Third – molar extraction as a risk factor for temporomandibular disorders. J Am Dent Assoc 2006; 137: 1547 – 54.
5. Miller JR, Burgess JA, Critchlow CW. Association between mandibular retrognatia and TMJ disorders in adult females. J Public Health Dent 2004; 64: 157 – 63.
6. Kim M, Graber T, Vicina M. Orthodontics and temporomandibular disorders: a meta – analysis. Am J Orthod Dentofacial Orthop 2002; 121: 438 – 46.
7. Halpern LR. Sexual dimorphism and temporomandibular disorders (TMD). Oral Maxilofac Surg Clin North Am 2007; 19 (2): 267 – 77.
8. Wang J, Chao Y, Wan Q, Zhu Z. The possible role of estrogens in the incidence of temporomandibular disorders. Med Hypotheses 2008; 71: 564 – 67.
9. Craft RM. Modulation of pain by estrogens. Pain 2007; 132: s3 – s12.
10. Dworkin SF, Massoth DL. Temporomandibular disorders and chronic pain: disease or illness? J Prothet Dent 1994; 72 (1): 29 – 38.
11. Gleissner C, Kaesser U, Dehna F, Bolten WW, Willershausen B. Temporomandibular joint function in patients with longstanding rheumatoid arthritis I. Role of periodontal status and prosthetic care. A clinical study. Eur J Med Res 2003; 8 (3): 98 – 108.
12. Gesch D, Bernhardt O, Kirbschus A. Association of maloclusión and functional occlusion with temporomandibular disorders (TMD) in adults: a systematic review of population – based studies. Quintessence Int 2004; 35: 221 – 31.
13. Lambourne Ch, Lampasso J, Buchanan WC, Dunford R, McCall W. Malocclusion as a risk factor in the etiology of headaches in children and adolescents. Am J Orthod Dentofacial Orthop 2007; 132: 754 – 61.
14. Glaros AG, Williams K, Lausten L. The role of parafunctions, emotions and stress in predicting facial pain. J Am Dent Assoc 2005; 136: 451 – 58.
15. De Sousa T, Sayuri L, de Liz R, Pinhata C, Duarte MB. Temporomandibular disorders and bruxism in childhood and adolescence: review of the literature. Int J Ped Otorhinolaryngology 2008; 72: 299 – 314.