Cefalea en racimos o cefalea de Horton.
Cefalea en racimos o cefalea de Horton, es el nombre dado a un síndrome específico de dolor de cabeza, en el que el dolor se produce en grupos o racimos. A lo largo del tiempo, la cefalea en racimos ha sido conocida por distintos nombres. Esta cefalea se conoce desde los escritos de Tulp en el siglo XVII, así como Willis en 1.671. En 1.878 Eulenberg hace la primera descripción completa. Horton en 1.939. Ekbom en 1.947 describe su carácter periódico. Kunkle en 1.952 la denomina “Cluster headache” (arracimamiento).
La cefalea en racimos o cefalea de Horton, es una cefalea primaria (la tercera de cuatro) tipo “cluster” (agrupada, en cúmulos o racimos), es un tipo relativamente raro de cefalea que se presenta en forma de ataques y cuya severidad le ha dado el nombre de “dolor de cabeza suicida”. Se considera que este dolor es uno de los más intensos que puede sufrir el ser humano.
También ha recibido otras denominaciones como: Hemicránea angioparalítica; Faciocefalalgia autonómica; Vasodilatación simpática hemicefálica; Neuralgia esfeno palatina; Neuralgia ciliar; Neuralgia vidiana; Neuralgia petrosa superficial mayor; Cluster headache; Neuralgia de Horton, cefalea histamínica etc.
Debido a que es una patología bastante desconocida, el paciente puede tardar en ser diagnosticado, especialmente debido a que es raro que un médico lo atienda en el momento mismo del ataque. La cefalea de Horton suele ser confundida con sinusitis, migraña o patología dental. De ahí que los pacientes no reciban el tratamiento adecuado, o lo reciban demasiado tarde.
PREVALENCIA E INCIDENCIA.
Hasta ahora hay pocos estudios epidemiológicos en el mundo. La investigación más reciente establece una prevalencia de 56 por 100.000 (95% de intervalo de confianza), otros estudios dan el 0.09 % (Ekbon 1978, estudio en reclutas suecos), el 0.4% (Kudrow, 1987).La incidencia se estima en 9,8 por 100.000 anual, es decir, un caso por cada 25 jaquecas.
Es más frecuente en hombres que en mujeres, en distintos estudio varía de 3:1 a 7:1. Cuando se presenta en mujeres, en la mayoría de los casos presentan síntomas de forma atípica, los ataques cesan durante el embarazo y reaparecen en cuanto sucede el parto. La edad de inicio es entre los 20 y 40 años (27 – 31 pero se puede dar la aparición hasta los 80 años), unos 10 años más tarde que la migraña. También se ha reportado casos excepcionales en niños de muy corta edad con una proporción de casos familiares en torno al 10%.
Hay más predisposición familiar en las mujeres: de 200 mujeres, 14 (12%) tenía antecedentes familiares en primer grado. Refieren como características una fascies leonina (rasgos marcados), síndrome león – ratón (Pero no hay una confirmación de estos rasgos físicos ni los sicológicos) y coexistencia de migraña, H.T.A, dislipidemia y cardiopatía isquémica. La cefalea de Horton es familiar en sólo 2 – 6% de los casos.
MANIFESTACIONES CLÍNICAS.
La cefalea en racimos es uno de los síndromes de dolores de cabeza más extraordinarios observados en la práctica clínica. Ser testigo de un ataque de cefalea en racimos es una experiencia difícilmente olvidable. Los ataques de cefalea en racimos siguen un modelo estereotípico. La cefalea de Horton se caracteriza por ataques de dolor extraordinariamente severo, constante, taladrante, de carácter uniforme, localizados en la región periorbital o temporal, unilateral en el 90% de los casos, no sobrepasa la línea media y reaparece una y otra vez en el mismo lado. Va acompañado por fenómenos ipsilaterales de disfunción autonómica, como un ojo enrojecido, lagrimeo, ptosis, miosis, edema de párpado, rinorrea, obstrucción nasal o hiperhidrosis de un solo lado del rostro (descarga colinérgica excesiva, pero puede existir cefalea de Horton sin síntomas autonómicos en un 30%). No existe aura y el dolor alcanza el acmé en unos pocos minutos.
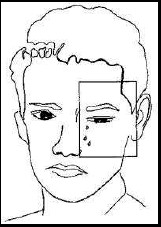
Localización de la cefalea en racimo
Los ataques tienen una duración de entre 15 – 180 minutos, en la mayoría de los casos de 30 a 60 minutos.
El paciente suele describir el dolor como si el ojo fuera empujado a salir de su órbita, o como cuchillos que se clavan en el ojo. Otros relatan cuchillos al rojo en el ojo. El dolor se puede irradiar a la dentadura, la garganta (donde se describe como el dolor del espasmo esofágico causado por una bebida muy fría) e inclusive a cuello y hombro. El dolor es máximo en el ojo o en su entorno, pero en la quinta parte de los casos predomina en la región maxilar. El paciente se mantiene en continuo movimiento aunque esté sentado, con gran agitación psicomotora (al contrario del paciente con migraña) y puede arrastrarse por el suelo, golpearse la cabeza en la pared y se presionan la zona dolorosa con las manos. Algunos pacientes se tornan agresivos durante el ataque, rechazan a su familia e incluso algunos intentan el suicidio por la intensidad del dolor. La arteria temporal puede verse dilatada a simple vista, pero el dolor no es pulsátil (la vasodilatación no explica el dolor). Los ataques se producen en grupos o racimos, y su duración varía desde semanas a meses.
Los ataques generalmente se presentan por la noche pero pueden presentarse durante el día. El paciente se despierta por el dolor, en algunos casos hasta varias veces, por lo que su descanso nocturno se ve seriamente comprometido al punto de tener miedo a quedarse dormido (Según el profesor Michel Jouvet, el sueño tendría una función de «reprogramación genética»; sería el guardián del equilibrio psíquico, de la homeostasis del medio interior, así como de la frescura de las aptitudes lógicas y espontáneas. Nos protegería también contra los errores de comportamiento, las aporías, la sinrazón, pero también contra las influencias perversas o nefastas En el sueño, añade, «la naturaleza recupera la delantera sobre la cultura»). Muchas veces los ataques aparecen a una hora determinada del día o de la noche, de tal forma que el paciente puede casi predecir la hora cuando aparecerá el dolor. Quizás uno de los factores más constantemente desencadenantes es la transición entre el sueño no-REM y el sueño REM (los ataques generalmente aparecen en las primeras fases del R.E.M). Clínicamente se traduce en episodios de cefalea que se producen aproximadamente entre 1 y 2 horas después de dormirse. Esto se diferencia bastante de la migraña, en la que los ataques despiertan al paciente en el periodo inmediatamente anterior al despertar normal.