Actualidad en el tratamiento de las ulceras corneales micoticas. Revision bibliografica .2
Anualmente, se diagnostican aproximadamente 30.000 casos de queratitis microbiana en los Estados Unidos, de causa bacteriana, micótica y parasitaria. La proporción de pacientes que presentan ceguera corneal secundaria a la queratitis bacteriana es alta en los países en vías de desarrollo. El espectro de la queratitis bacteriana también puede ser influido por los factores geográficos y el clima. Se han observado muchas diferencias en el perfil de la queratitis entre las poblaciones de zonas rurales o urbanas, países occidentales o en países en vías de desarrollo.
Ciertas bacterias que forman parte de la flora ocular normal con frecuencia se implican en los casos de queratitis infecciosa. Debido a la proximidad de estos organismos a la córnea, se inoculan fácilmente en los tejidos corneales lesionados o anormales. Las defensas del huésped son generalmente suficientes para prevenir la infección, pero una vez que estas se infringen, en un traumatismo o una enfermedad debilitante, puede ocurrir una contaminación bacteriana florida del tejido ocular. Los organismos causales comunes incluyen los estafilococos y los estreptococos, residentes inherentes del medio ocular. En los últimos años, ha crecido el número de personas que usan lentes de contacto. La incidencia de queratitis bacteriana secundaria al uso de lentes de contacto de uso prolongado es cerca de 8000 casos por año. Se han aislado múltiples microorganismos de los casos de queratitis microbiana asociada con el uso de lentes de contacto. En las personas que usan lentes de contacto, se informó una prevalencia mayor de bastoncillos gram negativos, como las pseudomonas, en comparación con los pacientes que no usan lentes de contacto.
Las condiciones que interrumpen la homeostasis ocular pueden definir la contaminación bacteriana de la córnea. Los trabajadores agrícolas, las personas que usan lentes de contacto y los pacientes que han recibido una cirugía o sufrido un traumatismo ocular presentan mayor riesgo de queratitis bacteriana. Los trastornos de la superficie ocular, como las erosiones recurrentes y las anomalías de la película lagrimal, las anomalías del párpado y el uso y abuso de fármacos tópicos predisponen a las infecciones. Las enfermedades debilitantes, los estados inmunocomprometidos y el uso crónico de fármacos inmunosupresores también contribuyen a esta enfermedad.
TRATAMIENTO
El tratamiento de las úlceras y las infecciones corneales depende de la causa y debe hacerse lo más pronto posible para prevenir lesiones mayores en la córnea. Los pacientes generalmente comienzan el tratamiento con antibióticos que sean efectivos contra muchas bacterias y, tan pronto como se identifique la causa de la úlcera, se prescriben antibióticos más específicos, antivirales o gotas oftálmicas antimicóticas.
Los antibióticos tópicos constituyen la base del tratamiento de la queratitis bacteriana mientras que el uso de corticosteroides tópicos sigue siendo polémico. En muchos estudios se trató la función de los corticosteroides tópicos como tratamiento adyuvante para la queratitis bacteriana. Los esteroides tópicos generalmente se usan para controlar la inflamación mediante una cantidad mínima del fármaco. Su uso requiere una sincronización óptima, antibióticos concomitantes y cuidadoso seguimiento. Se debe comparar el efecto del tratamiento sobre la viabilidad de las bacterias en la córnea, la curación de la herida corneal, la cicatrización corneal, el aumento de la presión intraocular, los resultados clínicos y los eventos adversos entre antibióticos solos y antibióticos más corticosteroides.
Las gotas oftálmicas con corticosteroides pueden utilizarse para reducir la inflamación en ciertas afecciones. Es posible que sea necesario tratar las úlceras graves con trasplante de córnea. Las queratitis micótica pueden ser tratadas tanto medicinal como quirúrgicamente. Se utiliza la opción quirúrgica en casos de perforación de córnea.
Tomar raspados corneales y cultivos apropiados para determinar la etiología de la queratitis es un paso esencial antes del uso de cualquier antibiótico tópico. Sin embargo, no es necesario retrasar el tratamiento empírico hasta que los resultados de los cultivos estén disponibles. Lamentablemente, no hay un signo específico que apunte a una causa bacteriana de la queratitis. Para llegar a un diagnóstico presuntivo, se debe considerar los antecedentes del paciente, el estado del epitelio en la revisión, el tamaño y el tiempo al diagnóstico de las lesiones corneales, el grado de inflamación estromal, la calidad y cantidad de la secreción y otros resultados asociados.
A pesar de la inoculación directa de una muestra en los medios de cultivo, el rendimiento de la investigación microbiológica puede ser bajo. Sin embargo, el cultivo positivo guiará la elección del oftalmólogo del tratamiento con el antibiótico apropiado.
OPCIONES DE TRATAMIENTO
Los antibióticos de fluoroquinolona tópica son la elección más frecuente para el tratamiento inicial de amplio espectro. Sin embargo, con algunos organismos puede ocurrir resistencia a estos fármacos. Las fluoroquinolonas de nueva generación, como el moxifloxacina y el gatifloxacina, actualmente están ganando popularidad y estos fármacos se muestran prometedores para el tratamiento de las úlceras corneales infecciosas.
La dosis del fármaco a menudo depende del tamaño de la úlcera y la gravedad de la queratitis. En los casos graves, se instituyen antibióticos subconjuntivales, subtenonianos o intravenosos. Se puede administrar colirio ciclopléjico para aliviar el dolor y la inflamación.
Existen tratamientos con polienes como la Natamicina que es el único agente antimicótico oftálmico de uso tópico aprobado por la FDA y es la droga de elección contra la queratitis por hongos filamentosos. Sin embargo, la penetración en el estroma corneal es mala. Un estudio en el sur de India que comparó la Natamicina 5% y Econazol 2% en 112 pacientes no encontró ninguna diferencia. Sin embargo, otro estudio que comparó natamicina 5% e itraconazol 1% en 100 pacientes, mostró una mejor respuesta en la queratitis Fusarium a la natamicina.
La anfotericina B puede utilizarse en forma tópica, en una concentración de 0,15%, para tratar Cándida o Aspergillus. Para queratitis grave, la anfotericina puede administrarse por vía subconjuntival, intracameral, intravítreo o intravenosa. Al igual que la natamicina la penetración es mala. Sin embargo, la anfotericina es tóxica para la superficie ocular lo que limita la concentración de este tipo de preparación tópica.
Los azoles (itraconazol, clotrimazol, econazol, ketoconazol, fluconazol y voriconazol) son en general utilizados como tratamiento adyuvante ya que son menos efectivos que los polienes. El voriconazol es un nuevo azol de amplio espectro y gran potencial, pero deben realizarse más cantidad de estudios para evaluar su eficacia.
El tratamiento farmacológico falla más comúnmente en las queratitis fúngicas que en las bacterianas y por Acanthamoeba. Aproximadamente, 25% de las queratitis fúngicas requieren intervención quirúrgica.
En China, un estudio retrospectivo de 52 ojos con queratitis micótica (mayoría Fusarium), sometidos a queratectomía fotorrefractiva, mostró que 15,4% presentó recurrencia de queratitis micótica a pesar de tratamientos antimicóticos postoperatorios. Además, 38,5% de los injertos fueron rechazados, 12 ojos fueron tratados con medicamentos y 8 necesitaron una nueva cirugía.
El trasplante de membrana amniótica ha sido utilizado como tratamiento adyuvante contra la queratitis microbiana, especialmente cuando la cicatrización es mala o la perforación es inminente. La membrana amniótica puede promover la cicatrización, la angiogénesis y la fibrosis e inhibir la inflamación. Hay informes de su utilización en la queratitis micótica para promover la epitelización y evitar la perforación de la córnea.
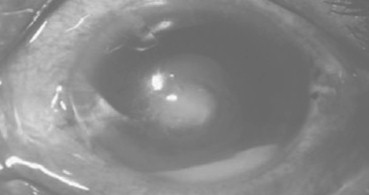
Figura 1. Úlcera de córnea causada por hongo del género Fusarium.
Márquez y colaboradores en el Hospital Universitario de Caracas observo resolución de la mayoría de los casos 78,18% con tratamiento médico, con el uso de ciprofloxacino tópica como monoterapia, o Vancomicina y ceftazidima tópico, como terapia combinada en las úlceras bacterianas, y se utilizó Natamicina o itraconazole al 1% tópico en las úlceras micóticas. Solo el 21,81% amerito tratamiento médico quirúrgico.
Stangogiannis y colaboradores del Servicio de Córnea-Cirugía Refractiva y Servicio de Microbiología del Hospital Dr. Luis Sánchez-Bulnes. Universidad Autónoma de México, describieron que los antibióticos con más actividad sobre Staphylococcus fueron Vancomicina y Amikacina. Streptococcus pneumoniae presentó sensibilidad en el 100% de las cepas para Cefalotina y Vancomicina. Pseudomonas presentó sensibilidad en el 100% de las cepas recuperadas a Ciprofloxacino, Lomefloxacina y Neomicina, Para enterobacterias el antibiótico más activo fue Amikacina con 100% de sensibilidad en el 100% de las cepas estudiadas. Se estudiaron las variaciones de sensibilidad de las cepas recuperadas en cada año, dentro del periodo de estudio.
Alfonso plantea que las fluoroquinolonas de última generación también son efectivas contra los organismos gram negativos causantes de úlceras de córnea, que son principalmente Pseudomonas, Serratia y Klebsiella. Sin embargo, todas las fluoroquinolonas no llegan a cubrir todos los organismos gram positivos, en especial Streptococci y MRSA, aunque las últimas generaciones son más efectivas que las generaciones anteriores de fluoroquinolonas contra estos patógenos (7, 8, 9). Por lo tanto, si un paciente presenta una úlcera central grande de córnea, debe utilizarse un antibiótico fortificado, como vancomicina tópica, además de una fluoroquinolona de última generación para tratar Streptococci y MRSA. Sin embargo, si un paciente presenta una úlcera periférica pequeña en la que no hay sospecha de MRSA o Streptococci, puede ser adecuada la administración de una fluoroquinolona de última generación, sin otro medicamento, para erradicar la infección. Las fluoroquinolonas de última generación también alcanzan altas concentraciones en la córnea, que pueden traducirse en una mayor efectividad en el tratamiento de las úlceras de córnea (10).