La delección total o parcial del cromosoma 13q, se detecta en un 50% de los pacientes con mieloma múltiple y le confiere mal pronóstico. Las alteraciones estructurales de mayor frecuencia, detectadas hasta en el 75% de los pacientes con mieloma múltiple, afectan el gen de la cadena pesada de la inmunoglobulina (IgH) situado en el cromosoma 14q32, y constituye probablemente el evento oncogénico más temprano en el mieloma múltiple. La t (14q32) puede traslocarse a cualquier cromosoma, siendo los más frecuentes 11q12 (disregulación de la ciclina D1), 4p16 (desregulación de fgfr3) y 16q23 (c-maf). Las mutaciones del oncogén ras pueden detectarse en el 30% de los pacientes con mieloma múltiple y está asociado con fases avanzadas de la enfermedad. Las mutaciones de p53 se encuentran en el 3-20% de los casos. También se ha reportado hipermetilación de proteínas reguladoras del ciclo celular, como p15 y p16, que comportan una inactivación de genes.
En base a las alteraciones cromosómicas numéricas y estructurales, podemos hablar de mieloma múltiple hiperdiploide y mieloma múltiple no hiperdiploide, así tenemos:
Mieloma múltiple hiperdiploide. Se presenta alrededor del 50-60% de los pacientes que cursan con mieloma múltiple y presentan alteraciones cromosómicas numéricas, tipo: trisomías de los cromosomas impares: 2, 5, 7, 9, 11, 15, 19,21.
Mieloma múltiple no hiperdiploide. Se presenta alrededor del 40-50% de los pacientes que cursan con mieloma múltiple y presenta alteraciones estructurales, es decir, translocaciones que afectan el locus de la cadena pesada de las inmunoglobulinas en el cromosoma 14.
Pacientes con mieloma múltiple hiperdiploide y t (11:14) tiene buen pronóstico.
7. Inmunofenotipo. El mieloma múltiple es una proliferación clonal de células linfoides B maduras que han pasado por el centro germinal del folículo linfoide. La finalidad de realizar estudios de citometría de flujo en estos pacientes es para:
1. Realizar diagnóstico diferencial entre las células plasmáticas (CPs) tumorales de las reactivas y de las sanas y estimar marcadores de valor pronóstico. El fenotipo de la célula plasmática mielomatosa es IgS-,IgC+, CD38+,CD138+ (Syndecan-1), CD19-,CD56+, a diferencia de la célula plasmática normal, que expresa el fenotipo CD19+,CD56-. La proporción de células plasmáticas de fenotipo normal (CD19+, CD56-) o patológico (CD19-, CD56+) contribuye a diferenciar el mieloma múltiple de la gammapatía monoclonal de significado incierto (GMSI).
2. Evaluar marcadores de valor pronóstico. El análisis del ciclo celular de las CPs mediante citometría de flujo facilita la identificación de anormalidades cromosómicas numéricas (aneuploidia) y la estimación del índice de proliferación de las células plasmáticas (CPs). Los índices de proliferación elevados (fase S >3%) están asociados a pronósticos adversos. El índice de apoptosis de las células plasmáticas (CPs) estimado mediante tinción con anexina-V y CF es un factor predictivo de valor pronóstico, también para tratamientos con talidomida o bortezomib. El uso del índice de proliferación de células plasmáticas (CPs) más las alteraciones citogenéticas presentes en estos pacientes, ha servido para plantear nuevas clasificaciones con valor pronóstico, tomando como base 3 pruebas: hibridación in situ fluorescente (FISH), citogenética de metafase y el índice de rotulación de células plasmáticas (PcLI).
3. Identificar el riesgo de progresión de gammapatía monoclonal de significado incierto (MGUS) y mieloma múltiple-quiescente (ratio células plasmáticas (CPs) sanas/patológicas)
4. Evaluar respuesta al tratamiento
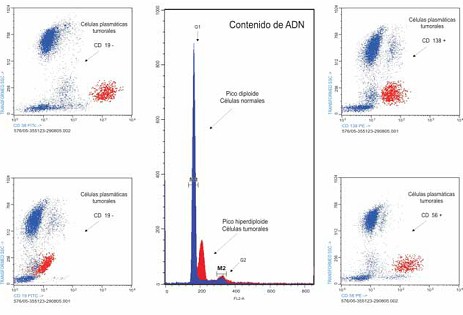
Figura: Citometría de flujo compatible con mieloma múltiple
CRITERIOS DIAGNÓSTICOS
Criterios mayores
1. Plasmocitoma diagnosticado por biopsia.
2. Células plasmáticas en la médula óseas > 30%.
3. Paraproteína monoclonal: IgG mayor de 3.5 g/dl; IgA mayor de 2 g/dl y proteína de Bence Jones (kappa o lambda) mayor de 1 g en orina de 24 horas.
Criterios menores
1. Células plasmáticas en la médula ósea, alrededor de 10 a 30%.
2. Nivel de paraproteína como en el punto 3 de los criterios mayores, pero en menor cuantía.
3. Inmunoglobulinas con niveles normales o disminuidas (IgG < de 600 mg/dl, IgA < de 80 mg/dl e IgM < de 50 mg/dl.
4. Lesiones osteolíticas.
El diagnóstico de mieloma múltiple se hace cuando se presenta un criterio mayor más uno menor, o al menos 3 menores.
ESTADIO DEL MIELOMA MÚLTIPLE (Durie/Salmon)
El estadio se establece con las manifestaciones clínicas y la masa tumoral de las células plasmáticas.
Estadio I (< 0.6 x 1012 células/m2)
1. Hemoglobina mayor de 10 g/dL.
2. Calcio sérico menor de 12 mg/dL.
3. Componente monoclonal de baja producción: IgG menor de 5 g/dl; IgA menor de 3 g/dl y cadenas livianas en orina menor de 4 g en 24 horas o presencia de proteína de Bence-Jones.
4. Plasmocitoma solitario.
5. Ausencia de lesiones óseas.
Estadio II (no cumple los criterios del estadio I y II y una masa tumoral 0.6 a 1.2 x 1012 células/m2)
Estadio III (> 1.2 x 1012 células/m2)
1. Hemoglobina menor de 8.5 g/dL.
2. Calcio sérico mayor de 12 mg/dL.
3. Componente monoclonal de alta producción: IgG mayor de 7 g/dL; IgA mayor de 5 g/dL y cadenas livianas en orina mayor de 12 g en 24 horas.
4. Lesiones osteolíticas severas (escala 3)*.
* Escala 3. Lesiones líticas en 4 o más regiones óseas y/o fractura patológica no vertebral no costal. Se definen 6 regiones óseas: cráneo, columna, extremidades superiores e inferiores, pelvis, caja torácica (cintura escapular, costillas)
Existe una subclasificación de los estadios en:
A: cuando la creatinina sérica es menor de 2 mg%, o
B: cuando es mayor de 2 mg/dL.
FACTORES PRONÓSTICOS
Existen varios factores de relativa importancia para evaluar el pronóstico en pacientes con diagnóstico de mieloma múltiple, ya que permiten predecir la evolución de los mismos y así brindar una adecuada terapéutica Se consideran factores adversos:
1. Aumento de beta-2-microglobulina sérica. Un aumento de esta globulina se asocia a una sobrevida corta, no es de utilidad cuando existe insuficiencia renal y no predice la respuesta al tratamiento.
2. Aumento del índice de proliferación de células plasmáticas. El valor del corte es 1 a 2% (citometría de flujo).
3. Proteína C reactiva. Su reactividad es directamente proporcional con el aumento de la IL-6 sérica, un importante factor de crecimiento tumoral.
4. Aumento de creatinina sérica
5. Edad avanzada (mayor de 60 años) al momento del diagnóstico
6. Bajos niveles de albúmina sérica (< de 3.5 g/dl) y β2-microglobulina >5.5 mg/dl (ISS)
7. Hallazgos de plasmoblastos en médula ósea
8. Células plasmáticas en sangre periférica