Actualizacion en el tratamiento de neutropenia febril en pacientes pediatricos oncologicos .2
Los niños que presentan un puntaje mayor de 4 deben catalogarse como de alto riesgo.
Santolaya (5) y col. elaboraron una escala de riesgo para identificar los pacientes que tienen bajo riesgo de presentar una infección bacteriana invasiva y de este modo generar protocolos de manejo menos agresivos que los tradicionales. En sus estudios secuenciales, su grupo halló cinco parámetros que permitían clasificar un paciente como de bajo o alto riesgo: PCR sérica mayor a 90 mg/L, presencia de hipotensión, conteo de plaquetas menor a 50.000/mm3, intervalo menor a 7 días después del último ciclo de quimioterapia y tener leucemia como tipo de cáncer (5).
Un niño era considerado de alto riesgo para infección bacteriana invasiva si tenía dos o más factores de riesgo o si presentaba una PCR mayor de 90, hipotensión o recaída de leucemia como único factor (5).
Un niño era considerado de bajo riesgo si no tenía factores de riesgo o si tenía, como únicos factores, un conteo de plaquetas menor o igual a 50.000/mm3 o haber recibido quimioterapia en los últimos 7 días (5).
Otra regla para predicción de bajo riesgo en pacientes oncológicos pediátricos fue diseñada por Klaassen (5) y col. Este grupo propone que los pacientes con fiebre y neutropenia que presenten un conteo inicial de monocitos mayor o igual a 0,1 x 109/L, sin enfermedades asociadas ni radiografía de tórax anormal, pueden considerarse para una terapia inicial menos agresiva. No hay una regla de predicción de riesgo aceptada en forma universal (5).
Tratamiento
Debido a que la progresión de la infección en los pacientes con neutropenia puede ser rápida, y que inicialmente es difícil diferenciar a los pacientes infectados de los que no, la terapéutica antibiótica debe iniciarse rápidamente en todo paciente con neutropenia febril, así como también en los pacientes neutropénicos afebriles pero que presentan otros signos de infección (4).
Los pacientes neutropénicos febriles deben recibir tratamiento antibiótico de amplio espectro, de baja toxicidad y bajo costo, que debe administrarse rápidamente. En este tipo de pacientes se han ensayado diferentes esquemas antibióticos. La combinación más utilizada es la de un betalactámico y un aminoglucósido. Antes de instituir el tratamiento se debe categorizar al paciente de acuerdo a su riesgo y valorar la situación epidemiológica del lugar donde se encuentra internado (3).
Esquemas propuestos:
• Tratamiento inicial por vía oral:
No es una recomendación en el episodio de neutropenia febril, es una modalidad posible utilizada en algunos centros de alta complejidad, con estructura y seguimiento adecuados.
• Tratamiento ambulatorio:
Se podrá plantear luego de una adecuada categorización y evaluación del paciente.
• Tratamiento hospitalario de inicio y luego ambulatorio:
De acuerdo con la categorización del paciente, foco de infección detectado, documentación microbiológica y evolución del paciente dentro de las 48 horas de iniciado el tratamiento (1).
El tratamiento antibiótico empírico con cambio a la vía oral es seguro y eficaz. Se han propuesto distintos esquemas.
• Vía oral:
- Ciprofloxacina (25-30 mg/kg/día, cada 12 horas)
- Cefixime (4 mg/kg/dosis, cada 12 horas)
- Ciprofloxacina más amoxicilina o amoxicilina/ácido clavulánico
• Vía parenteral:
- Cefalosporina (ceftriaxona: 100 mg/kg/día cada 24 horas) más aminoglucósido (amikacina: 15 mg/kg/día cada 24 horas)
- Monoterapia: cefalosporina de cuarta generación, carbapenémico (1).
Como esquemas antibióticos alternativos:
a. Un esquema que incluya un aminoglucósido y una penicilina antipseudomonas:
Tiene la ventaja de potenciar sinérgicamente su acción sobre gramnegativos y menor riesgo de resistencia; como desventaja, no cubre Staphylococcus aureus meticilinorresistentes (SAMR) y tiene un posible efecto nefrotóxico.
b. Un doble esquema que incluya un aminoglucósido y una cefalosporina de tercera generación: Con igual acción que el anterior.
c. Monoterapia que incluya un antibiótico de amplio espectro como ceftazidima, cefepima, imipenem o meropenem:
Esquema con baja toxicidad y amplio espectro, pero de poca eficacia sobre Staphylococcus aureus meticilinorresistentes (SAMR). En algunos trabajos se ha mencionado el uso de ceftazidima, pero no está recomendada como monoterapia en los pacientes neutropénicos febriles de alto riesgo (1).
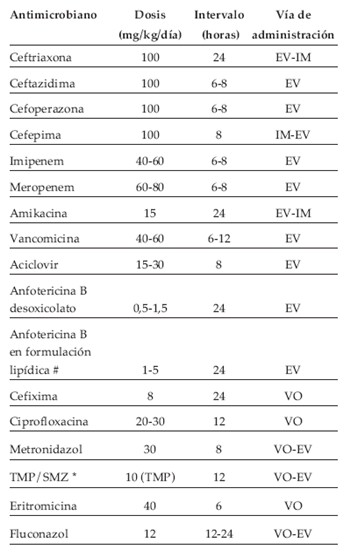
A continuación se presenta tabla con los antimicrobianos más utilizados (Tabla 3) (3):
Tabla 3. Dosis, vía e intervalos de administración de los antimicrobianos más frecuentemente utilizados en en niños con neutropenia y fiebre.
Se consideran aquí tres esquemas de tratamiento antibiótico endovenoso con similar eficacia, teniendo en cuenta que alguno puede ser más apropiado que otro en ciertos pacientes y ciertas instituciones (6).
1. Monoterapia:
Una cefalosporina de tercera (ceftazidima) o cuarta (cefepime) generación, o un carbapenem (imipenem o meropenem) pueden ser utilizados con éxito, aunque debe recordarse que la aparición de B-lactamasas de espectro extendido han reducido la utilidad de la ceftazidima como monoterapia (4). Cefepime, imipenem y meropenem, a diferencia de ceftazidima, tienen excelente actividad contra Estreptococo viridans y neumococo. Vancomicina demostró ser requerida con menor frecuencia en monoterapias con cefepime que con ceftazidima.
Un estudio prospectivo doble ciego realizado por Vandercam (6) y col. de 411 pacientes con enfermedad oncológica, demostró que la tasa de respuesta fue mayor en pacientes neutropénicos febriles tratados con meropenem, que en aquellos tratados con ceftazidima (6). La piperacilina-tazobactam también es efectiva como monoterapia, pero no ha sido extensamente estudiada frente a los otros antibióticos. El agregado de otros antibióticos puede ser necesario en el curso de la enfermedad (4). Las quinolonas, como ciprofloxacina, también fueron evaluadas como monoterapia en estudios limitados arrojando resultados favorables como los efectuados por Johnson y col.7 y Winston y col. 8; y desfavorables como los efectuados por Meunier y col. 9, por lo que no son recomendadas de rutina como monoterapia endovenosa (6).