Actualizacion en el tratamiento de neutropenia febril en pacientes pediatricos oncologicos .3
2. Terapia combinada sin vancomicina:
Un aminoglucósido (gentamicina, tobramicina o amikacina) más:
- una penicilina antipseudomónica (ticarcilina-clavulánico o piperacilina-tazobactam),
- o cefalosporina con espectro antipseudomona (ceftazidima o cefepime),
- o carbapenem (imipenem o meropenem).
Las ventajas de la terapia combinada son: los potenciales efectos sinérgicos contra algunos bacilos Gram negativos y las pocas cepas que desarrollan resistencia durante el tratamiento. Las desventajas son: la falta de actividad de algunas combinaciones sobre Gram positivos, la ototoxicidad y nefrotoxicidad, y la hipokalemia (4).
Estudios limitados del Grupo Cooperativo Internacional de Terapia Antimicrobiana (10) y los realizados por Rubinstein y col. (11), demostraron que una dosis diaria de aminoglucósido más ceftriaxona, es tan efectivo como múltiples dosis en el día de estas mismas drogas, y tan efectivo como la monoterapia con ceftazidima, pero la información no es suficiente para establecerlo como tratamiento de rutina (6).
3. Terapia con vancomicina más 1 o 2 drogas:
Debido a la emergencia de gérmenes resistentes asociados con el uso excesivo de vancomicina, su uso debe estar limitado a las indicaciones específicas (4). En aquellas instituciones donde las bacterias Gram positivas comúnmente causan infecciones graves, vancomicina debería incorporarse en el esquema inicial en algunos pacientes de alto riesgo, para discontinuarse 24 a 48 horas después si no se identifica infección (6).
Las infecciones por Gram positivos son frecuentemente indolentes, pero algunas son sólo sensibles a vancomicina y en ocasiones pueden ser serias y provocar la muerte en 24 horas si no se tratan rápidamente (4).
La terapéutica inicial con vancomicina debe ser considerada en:
1. Sospecha clínica de infección severa asociada a catéter (bacteriemia, celulitis)
2. Colonización conocida con Estreptococo pneumoniae o Estafilococo aureus resistente
3. Hemocultivos positivos para Gram positivos antes de la sensibilidad e identificación
4. Hipotensión u otra evidencia de compromiso hemodinámico (4)
La combinación de vancomicina con ceftazidima ha sido utilizada en forma extensa en el pasado; el posible riesgo de resistencia bacteriana a ceftazidima justificaría la recomendación de asociar preferentemente vancomicina con cefepime o carbapenémicos (6).
Evaluación del régimen antibiótico en la primera semana
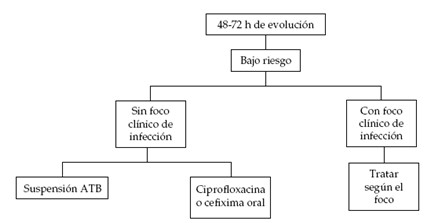
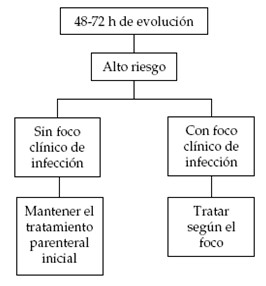
Una vez instalado el plan terapéutico, el paciente es revalorado clínicamente y microbiológicamente dentro de las 48 a 72 horas, ante la necesidad de modificar o ampliar el esquema inicial (1).
Si después de iniciado el tratamiento el paciente se torna afebril en los primeros 3 a 5 días, el conteo de neutrófilos es mayor de de 500 células/mm3 por dos días consecutivos, la evolución es favorable y se considera un paciente de bajo riesgo según los criterios expuestos anteriormente, se pueden suspender los medicamentos endovenosos y continuar con terapia oral (5).
Si alguna de estas tres condiciones no se cumple, el paciente debe continuar con antibióticos endovenosos (5).
Algoritmo 1. Manejo a las 48-72 horas de ingresado el paciente con neutropenia febril de bajo riesgo (1).
Algoritmo 2. Manejo a las 48-72 horas de ingresado el paciente con neutropenia febril de alto riesgo (1).
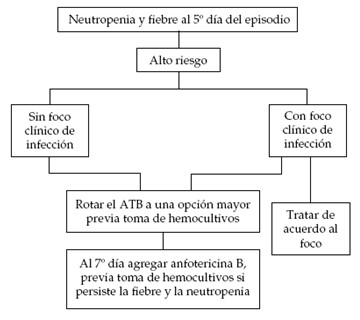
Si después de 3 a 5 días el paciente persiste febril, tenemos tres opciones:
1) En un paciente clínicamente estable, sin organismos identificados, podríamos sospechar una causa no bacteriana de infección o una respuesta lenta al tratamiento. Algunas infecciones, por ejemplo, por Estreptococo viridans, pueden asociarse con fiebre por más de 3 a 5 días a pesar de una terapia adecuada. El esquema antibiótico puede continuar igual, especialmente si anticipamos mejoría pronta en el conteo de neutrófilos. La vancomicina se puede suspender si no hay evidencia que soporte su uso.
2) Si el paciente tiene una enfermedad clínicamente progresiva, las posibilidades incluyen una infección no bacteriana seria, resistencia bacteriana a los antibióticos actuales o falla de los antibióticos para alcanzar su sitio de acción (absceso). En estos casos, se debe considerar añadir antimicrobianos apropiados o cambiar a diferentes medicamentos.
3) La tercera opción por considerar es la adición de terapia antimicótica. Hasta un tercio de los pacientes con neutropenia febril que no responden a la terapia antibiótica después de una semana, tienen una infección por hongos, en la mayoría de casos por especies de Candida o Aspergillus. Se han descripto cuatro factores de riesgo independientemente asociados con infección micótica invasiva: neutropenia prolongada (mayor a 30 días), terapia prolongada con esteroides, trasplante alogénico de médula ósea y recaída de malignidad (5). Si persiste febril y neutropénico entre 5 y 7 días sin documentación microbiológica, realizar nuevos cultivos y agregar al esquema desoxicolato de anfotericina B; se indicará a una dosis de 0,25 mg/kg/día y se aumentará progresivamente según la gravedad del cuadro hasta llegar a una dosis de 0,75-1,5 mg/kg/día de acuerdo a la existencia o no de foco fúngico confirmado. La dosis total diaria no debe exceder los 50 mg/día (1).
Algoritmo 3. Evolución posterior de los pacientes con neutropenia y fiebre de alto riesgo (1).